Гистеросальпингография и гистероскопия
Содержание:
- Суть гистеросальпингографии
- Гистеросальпингография (ГСГ), ее особенности
- Наши медицинские центры
- Показания к диагностической гистеросальпингографии
- Подготовка к исследованию
- Процесс проведения ГСГ
- Как проводится исследование
- Проведение гистеросальпингографии: как подготовиться к такому методу исследования?
- Виды процедуры
- Требуется ли удаление маточных труб при их непроходимости?
- Какие существуют методы проверки проходимости маточных труб
- Гистеросальпингография (ГСГ)
- Беременность после ГСГ
Суть гистеросальпингографии
10% спиртовой раствор йодаканюлядесять – двадцать миллиграммРентгенологические препараты можно условно подразделить на три группы:
- водорастворимые;
- жирорастворимые;
- нерастворимые.
Водорастворимые препараты
ЙодНередко при гистеросальпингографии используют именно водорастворимые препараты, такие как:
- урографин;
- уротраст;
- верографин;
- триомбраст и другие.
Примечание.
Нерастворимые препараты
Для проведения рентгенографии используется следующее оборудование:
- рентгеновская трубка (прибор, который под воздействием электричества воспроизводит рентгеновское излучение);
- монитор (транслирует полученную графическую информацию);
- флюороскоп (преобразователь рентгеновского излучения в видеоизображение);
- усилитель изображения (используется для увеличения яркости на мониторе).
пять – десять миллилитровГистеросальпингография обладает следующими преимуществами:
- для проведения процедуры женщине не требуется госпитализация;
- относительно быстрая и практически безболезненная процедура;
- является безопасным методом исследования.
Гистеросальпингография (ГСГ), ее особенности
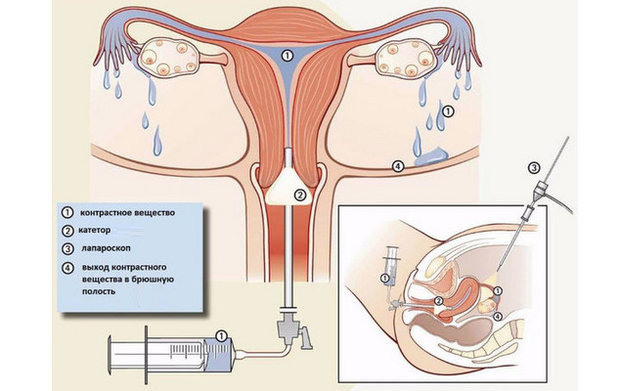
ГСГ – это метод исследования матки и маточных труб с использованием контрастного раствора, который вводится в полость органа. Исследование основано на разнице в физических свойствах контрастной жидкости и маточных тканей. В частности, они отличаются по своей способности поглощать рентгеновские или ультразвуковые лучи. Пропуская их сквозь заполненную матку, можно увидеть на снимке или экранном изображении четкие контуры этого органа, а также заметить новообразования, расположенные внутри полости и в маточных трубах. С помощью ГСГ удается установить причину непроходимости труб, обнаружить в матке такие патологии, как полипы, спайки, дефекты эндометрия, которые нередко приводят к бесплодию.
Виды ГСГ, их преимущества и недостатки
В зависимости от того, какое излучение используется, различают 2 вида гистеросальпингографии:
- Простая ГСГ (или РГСГ). Полость и маточные трубы заполняются контрастным веществом, а затем делаются рентгеновские снимки. В качестве контрастного вещества используется препараты радиоактивного йода (Кардиотраст, Уротраст, Верографин, Триомбраст), способного поглощать рентгеновское излучение.
- Ультразвуковая ГСГ (ЭХО-гистеросальпингография, или по-другому гистеросальпингоскопия). Контрастным веществом служит физиологический раствор. Его нагнетают в матку и маточные трубы, а затем пропускают ультразвуковые волны, получая изображение на экране монитора. Проводится трансвагинальное УЗИ.
Точность рентгеновского ГСГ изображения выше. Однако преимуществом ультразвуковой ГСГ является использование безвредного излучения, а также отсутствие необходимости использовать препараты йода, способные вызывать аллергию.
При назначении РГСГ маточных труб женщине необходимо предохраняться на протяжении всего цикла, избегая зачатия до проведения исследования и после него. В противном случае действие радиоактивных лучей и контрастных препаратов вредно повлияет на развитие плода. При использовании УЗ методики уже непосредственно после проведения ГСГ маточных труб в том же цикле наступление беременности совершенно безопасно, так как угрозы для здоровья будущего ребенка нет никакой.
Недостатком рентгеновской методики исследования маточных труб является необходимость проведения более сложной подготовки к процедуре. У обоих методов проведения ГСГ имеются противопоказания, а также не исключается вероятность осложнений.
Существуют и другие методы исследования состояния матки, такие как диагностическая лапароскопия и фертилоскопия. При этом осмотр полости органа производится с помощью специальной видеокамеры. Для того чтобы ее поместить в матку, необходимо проведение малоинвазивных хирургических операций. Оптические приспособления вводятся через проколы на животе (при обычной лапароскопии) или через надрез в задней стенке влагалища (при фертилоскопии). В отличие от них ГСГ проводится без разрезов и проколов.
Показания и противопоказания к назначению ГСГ
Наиболее часто ГСГ назначают для определения причин бесплодия или повторяющихся выкидышей. С помощью такого исследования выявляют степень непроходимости маточных труб, патологии их структуры. Выявляются нарушения анатомического строения матки и другие причины невынашивания беременности. Гистеросальпингография применяется также в качестве метода контроля состояния матки после проведенного медикаментозного или хирургического лечения.
Противопоказаниями являются:
- Беременность. Внутриматочное вмешательство любого рода ведет к ее прерыванию. При внематочной беременности во время нагнетания жидкости в матку может произойти разрыв маточной трубы.
- Наличие влагалищных кровотечений между менструациями.
- Острые и хронические воспалительные заболевания матки, яичников и других органов малого таза.
- Существование опухолей и кисты яичников, доброкачественных и злокачественных опухолей матки, обнаруженных другими методами.
- Наличие заболеваний органов кроветворения, а также кровеносных сосудов.
Исследование не проводится во время протекания в организме общих воспалительных и инфекционных заболеваний, наличии бронхиальной астмы, склонности к аллергии.
Наши медицинские центры
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-ВС: с 8.00 до 22.00Call-центр: с 8.00 до 0.00
МРТ и КТ
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.00Call-центр: с 8.00 до 0.00
Клиническое отделение
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 06.00Call-центр: с 8.00 до 0.00
МРТ и КТ
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
Кабинет МРТ: с 8.00 до 22.00Кабинет КТ: с 8.00 до 6.00Call-центр: с 8.00 до 0.00
МРТ и КТ
Показания к диагностической гистеросальпингографии
Гистеросальпингография проводится для выявления:
- патологических состояний матки и маточных труб, которые могут стать причиной бесплодия;
- причин невынашивания беременности.
ЭКОГистероскопия показана при следующих заболеваниях:
- субмукозная миома матки;
- полипы матки;
- гиперплазия эндометрия;
- эндометриоз;
- спайки в полости матки;
- аномальное строение матки;
- спайки в маточных трубах;
- истмико-цервикальная недостаточность.
| Наименование патологии | Влияние патологии на наступление беременности |
| Субмукозная миома матки | Основной причиной развития миоматозных узлов является гормональный сбой, поэтому вероятность зачатия ребенка будет зависеть от степени нарушения. Также на наступление беременности влияют размеры узлов, так как они приводят к изменению структуры матки, что нарушает процесс имплантации оплодотворенной яйцеклетки в ее стенку. |
| Полипы матки | Наступление беременности будет зависеть от степени выраженности заболевания, то есть от количества (единичные или множественные) и размера (маленькие или крупные) полипных выростов. Так как крупные и множественные полипы могут мешать продвижению сперматозоидов в маточные трубы, а также нарушать имплантацию оплодотворенной яйцеклетки в стенку матки. После проведения лечения (хирургическое удаление, гормональная терапия) вероятность наступления беременности значительно увеличивается. |
| Гиперплазия эндометрия | Данное заболевание характеризуется значительными изменениями в эндометрии (разрастание слизистого слоя) и нарушением процесса овуляции. Наступление беременности при эндометриозе считается возможным лишь после проведения адекватного лечения (например, выскабливание, прием гормональных препаратов). Следует заметить, что в случае наступления беременности могут возникнуть такие осложнения как преждевременное прерывание беременности, выкидыш, а также задержка внутриутробного развития плода. |
| Эндометриоз | Как правило, развитие эндометриоза связано с гормональными нарушениями в организме женщины, поэтому в пятидесяти процентах случаев данное заболевание вызывает наступление бесплодия. Тем не менее, возможность наступления беременности при данной патологии не исключается. |
| Спайки в полости матки | Вероятность наступления беременности будет зависеть от выраженности спаечного процесса. Наличие синехий в полости матки препятствует имплантации оплодотворенной яйцеклетки. Доказано, что при данном заболевании возможность зачатия снижается до двадцати процентов. |
| Аномальное строение матки | У женщин в трех процентах случаев встречаются различные аномалии строения матки. Существуют следующие виды аномального строения матки:
|
| Спайки в маточных трубах | Спайки, как правило, образуются вследствие имеющегося или перенесенного ранее воспалительного процесса. В двадцати – двадцати пяти процентов случаев данные патологические изменения приводят к развитию бесплодия у женщин. |
| Истмико-цервикальная недостаточность | Это состояние, которое характеризуется тем, что при беременности с увеличением размеров плода увеличивается нагрузка на перешеек и шейку матки, что приводит к их преждевременному раскрытию. Данное патологическое состояние увеличивает риск невынашивания беременности. |
Подготовка к исследованию
УЗИ маточных труб на проходимость – это прекрасный шанс выявить патологию на ранней стадии, своевременно начать адекватную терапию и полностью избавиться от заболевания.
Однако, чтобы правильно диагностировать состояние женщины, необходимо не только подобрать соответствующие сроки для проведения процедуры
Не менее важно правильно подготовиться к исследованию. Обо всех необходимых мероприятиях обязательно расскажет гинеколог
Подготовительный этап к проведению обследования обычно включает такие мероприятия:
Сдача мазка на микрофлору влагалища. Такой анализ действителен на протяжении 21-45 суток. Обязательно уточните у своего доктора срок актуальности мазка.
Анализ крови по таким показателям: Ф-50 (на ВИЧ), RW (на сифилис), гепатиты В, С. Результаты этих исследований считаются действительными на протяжении 6 месяцев.
Соблюдение специальной диеты за 3 дня до обследования. Во время мероприятия необходимо исключить наличие газов в кишечнике
Именно поэтому важно придерживаться на протяжении 3 дней рациона питания, направленного на снижение брожения в ЖКТ. Откажитесь от мучного, сладкого, кисломолочного
Не употребляйте овощи, фрукты, газированные напитки, бобовые.
Обеспечение чистоты влагалища. За неделю до УЗИ рекомендуется отказаться от применения вагинальных спреев, свечей, таблеток. Исключите спринцевания.
Прием спазмолитика. Минут за 20 до начала процедуры пациентке будет порекомендовано употребить спазмолитическое лекарство («Спазмалгон», «Но-Шпа»). Такой медикамент обеспечит расслабление гладкой мускулатуры и предупредит рефлекторные сокращения матки. Иногда такие препараты вводятся женщине перед процедурой инъекционно.
Процесс проведения ГСГ
Проведение ГСГ Перед тем как решиться на данную процедуру, следует познакомиться с тем, как проводится это исследование. Итак, женщина должна лечь на кушетку при использовании рентгена или УЗИ. Но в первом случае аппарат расположен над пациенткой, а во втором применяется специальный вагинальный датчик. Сначала врач должен обработать половые органы и шейку матки с помощью антисептика и только после этого он вводит катетер.
Так как при такой диагностике вводится жидкость в органы, поэтому часто возникает вопрос, больно ли делать ГСГ. Чаще всего этот процесс безболезненный, однако в некоторых случаях женщины ощущают дискомфорт при введении катетера и вещества.
Чувство имеет схожесть с тянущей болью, которая бывает в начале менструации. Немного тяжелее тем, кто еще не рожал, поскольку они имеют плотную шейку матки, и катетер будет продвинуть трудно.
Если пациентка ощущает сильный дискомфорт во время первых дней менструации и сильно переживает из-за обследования, то она может обратиться к доктору, чтобы он сделал местное обезболивание. Самостоятельно можно принять препарат, который поможет снять боль, поскольку спазмированные органы могут дать искаженный результат.
Данная процедура будет длиться не больше 40 мин., при этом значительную часть времени займет выведение контрастной жидкости из труб. После того как обследование будет завершено, женщине нужно некоторое время провести в палате, это исключит появление кровотечения. Следует знать, что после ГСГ могут возникнуть небольшие выделения непосредственно из влагалища.
Как проводится исследование
Метод существует в виде двух вариантов, в зависимости от используемой аппаратуры — рентгеноконтрастный (Rg-ГСГ) и сонографический, или ультразвуковой (Уз-ГСГ). При любом варианте гистеросальпингография проводится натощак без применения анестезии.
Процедура может вызывать у обследуемой пациентки чувство дискомфорта, неприятных ощущений в нижних отделах живота и незначительную болезненность. Поэтому при психоэмоциональной неустойчивости и высокой возбудимости, страхе по поводу проведения процедуры и по просьбе женщины возможно введение седативных препаратов или проведение адекватного общего внутривенного наркоза.
Исследование проводится на гинекологическом кресле. После предварительного осмотра и введения в наркоз (если это необходимо) в цервикальный канал вводится специальный балонный катетер длиной около 35 см и с диаметром просвета 0,2 см. Он снабжен конусовидным баллончиком, обеспечивающим герметичность в области наружного зева шейки матки.
Через наружный конец канюли в цервикальный канал шприцом вводятся 2,5-3 мл рентгенконтрастного или эхоконтрастного раствора и проводится рентгенологический снимок или осмотр на экране (в случае Уз-ГСГ) внутренней поверхности полости матки. Затем вводятся еще около 4 мл контрастного раствора, чем достигаются тугое наполнение полости матки и выход раствора через маточные трубы в полость малого таза (для проверки проходимости труб). Это также фиксируется снимком или осмотром. При необходимости, проводится контроль повторным введением еще 3-4 мл раствора. Общее количество последнего составляет 10-20 мл.
В целях диагностики истмико-цервикальной недостаточности и выяснения ее причины проводится адренал-прогестероновая проба
. При проведении ГСГ на 18-й день менструального цикла в норме определяются резко суженные цервикальный канал и его внутренний зев. Если они расширены, проводится названная проба.
Она помогает установить, являются ли нарушения органическими или функциональными. Суть пробы заключается в подкожном введении 0,5 мл адреналина 0,1%. Через 5 минут после этого проводится контрольная ГСГ. Если сужения цервикального канала не произошло, то вечером того же дня в мышцу вводится оксипрогестерона капронат (0. 125 г.) с последующим повторением предыдущей процедуры через 4 дня.
При функциональной цервикальной недостаточности, обусловленной недостаточностью желтого тела, после коррекции ее оксипрогестероном происходит резкое сужение канала, в случае же органической причины его расширения он остается прежним.
Таким образом, ультразвуковая гистеросальпингография и рентгенологическая ГСГ по техническому выполнению почти ничем не отличаются. По степени информативности они также равноценны. Главное различие методов состоит в:
- Применяемых контрастных растворах. В случае проведения Уз-ГСГ используется эхоконтрастный раствор, не вызывающий аллергических реакций — 10%-ный раствор глюкозы или эховист, представляющий собой гранулят галактозы во флаконе. Его растворяют непосредственно перед проведением исследования до 20%-ной суспензии придающимся к препарату растворителем. Для рентгенологической же ГСГ используются йодсодержащие рентгенконтрастные препараты — Верографин, Триомбраст, Уротраст или Кардиотраст. Их введению должно предшествовать проведение пробы на чувствительность, поскольку любой из этих препаратов способен вызвать тяжелую аллергическую реакцию.
- Степени воздействия физических факторов (излучение). Уз-ГСГ основано на использовании эффекта ультразвуковых волн, которые не оказывают негативного влияния на половые органы. Несмотря на то, что для проведения Rg-ГСГ используется незначительная дозировка рентгеновского излучения, тем не менее, при повторных снимках она оказывает суммирующее биологическое воздействие на яичники. Поэтому попытка забеременеть рекомендуется только после менструации, следующей после исследования.
Проведение гистеросальпингографии: как подготовиться к такому методу исследования?
Любая манипуляция с организмом человека требует некоторой подготовки к ней. Подготовка к гистеросальпингографии зависит от самой методики, проведение которой предполагается у конкретной пациентки. Для гистеросальпингографии необходимо проведение таких подготовительных мер:
- Анализы перед гистеросальпингографией. Проведение клинического анализа крови, мочи, коагулограммы и биохимического анализа крови. Это базовые исследования, которые позволят оценить общее состояние организма.
- Анализы на определение маркеров гепатита и ВИЧ-инфекции.
- Проведение гинекологического осмотра. Забор анализов для определения степени чистоты влагалища, так как этот показатель весьма важен при проведении инвазивной процедуры.
- При необходимости производятся дополнительные анализы для определения представителей патогенной флоры во влагалище.
- Если исследование проводится во вторую фазу овариально-менструального цикла, то обязательно необходимо исключить наличие состояния беременности организма женщины. Поэтому проводится тест на беременность высокой чувствительности либо же сдача анализа крови на уровень хорионического гонадотропина человека (ХГЧ).
- За неделю до предполагаемой даты исследования женщина не должна пользоваться никакими интравагинальными свечами (суппозиториями), кремами, спермицидными гелями.
- За два дня до диагностической процедуры следует воздержаться от половых контактов.
Анестезия. Гистеросальпингография матки – это процедура практически
безболезненная и не требует никакого наркоза.
Гистеросальпингография: как проводится исследование?
Суть данной процедуры состоит во введении через специальный катетер для гистеросальпингографии, чтобы ввести жидкости в матку и провести контроль ее прохождения по маточным трубам и попадания в брюшную полость. Таким образом можно судить о проходимости фаллопиевых труб.
Женщина располагается в гинекологическом кресле. Шейка матки обнажается в зеркалах, трижды обрабатывается раствором антисептика и захватывается пулевым зажимом. Производится зондирование полости матки и в нее вводится специальный катетер для гистеросальпингографии, купить его можно в аптечной сети без особых проблем.
По этому катетеру в полость матки вводиться раствор, который и должен распространяться по маточным трубам и попасть через них в брюшную полость, за чем и наблюдает врач ультразвуковой диагностики на мониторе ультразвукового аппарата. Может проводиться и контрастная гистеросальпингография (контрастное вещество отслеживается при помощи рентгена). Может проводиться и ультразвуковая гистеросальпингография маточных труб, при которой прохождение контраста устанавливается методом узи, гистеросальпингография – весьма информативный метод исследования. Еще такая процедура имеет название эхо гистеросальпингография.
После проведения процедуры врач может сказать результаты исследования. Могут быть проходимы две трубы либо непроходимы вообще. Функционировать может только одна фаллопиева труба либо быть частично проходимой. Именно по результатам такого вида исследования врач акушер-гинеколог определяется по поводу дальнейшей тактики ведения женщины в терапии такого процесса, как бесплодие. Ведь, если трубы окажутся непроходимыми, для женщины это еще не является приговором. К счастью, в настоящее время есть методики вспомогательных репродуктивных технологий в виде процедуры экстракорпорального оплодотворения, которая может подарить семье счастье родительства.
Виды процедуры
Это ультразвуковая диагностика, при которой в матку вводится физраствор, фурацилин или раствор глюкозы. Этот метод считается малоинформативным. К тому же, в одно время осмотр может делать только одним специалист. Снимки не делаются, потому другие врачи не могут увидеть картину.
Преимущества УЗГСГ: быстрота, минимальные болевые ощущения, минимальная инвазивность, отсутствие радиационного облучения.
Рентгеновская ГСГГСГ
Через катетер в матку пациентки вводят верографин, уротраст или урографин, а потом делают ряд снимков с помощью рентгена. Преимущества процедуры: возможность изучения другими специалистами, возможность сравнения снимков в динамике, в отличие от УЗГСС.
Минусы метода: облучение женщины, веротность обострения воспаления в придатках, болевые ощущения в ходе рентгеновской ГСГГСГ и после нее. Хотя облучение не такое сильное, но в этом менструальном цикле женщине не советуют зачинать ребенка, потому что у него могут быть отклонения в развитии.
Требуется ли удаление маточных труб при их непроходимости?
Обычно непроницаемость может появиться из- за проникновения несвойственных микроорганизмов в просвете маточных труб, или же секретирования жидкостей, которые и становятся преградой в просвете.
На практике выявлены два вида нарушения просвета:
- Функциональная. Возникает из- за расстройства функциональности труб матки, анатомические предпосылки которой не установлены;
- Органическая закупорка возникает в ситуациях, когда случаются определенные трансформации в просвете фаллопиевых труб, что и обеспечивает непроходимость.
Случаи, в которых требуется удаление маточных труб:
- Осложнения, которые спровоцированы продолжительной непроходимостью труб матки, могут стать основанием для иссечения труб.
- Обычно, подобное вмешательство назначается при значительном нарушении целостности тканей, которое обеспечивается воспалительным явлением.
- Еще, резекция труб матки является требуемой мерой при неостанавливаемой кровопотере.
- Иссечение может осуществляться как на одной трубе, так и на трубах по обеим сторонам, учитывая сложность и степень тяжести повреждения. Вмешательство осуществляется через разрез в брюшине. По ходу операции, трубы извлекаются вовне, и на их связки устанавливаются операционные зажимы. Вслед за резекцией, наносятся стежки, для скорого заживления раны.
- Иссечение фаллопиевых труб, кроме того может быть показано при беременности вне полости матки. По обыкновению, в первом случае подобного отклонения, оплодотворенную яйцеклетку выносят за пределы трубы, оставляя ее. И все же при этом не исключается достаточная вероятность того, что трубное имплантация не повторится. В ситуации рецидива, одним из широко применимых способов избавления от отклонения становится иссечение труб.
- В нечастых эпизодах вмешательство по удалению может быть показано перед выполнением ЭКО. Это обусловлено тем, что присутствие непроходимости матки становится большим блокиратором не только при физиологическом оплодотворении, но и при прикреплении зиготы внутрь маточного тела.
- Весьма нередко, в просвете маточной трубы, в области спайки, случается накопление гноя и вредных соединений, которые плохо влияют на состояние прикрепленной яйцеклетки, значительно понижая ее жизнеспособность, и следовательно возможность нормального вынашивания плода и родоразрешения.
- К тому же, весьма редко, при осуществлении ЭКО, у пациенток также может возникнуть внематочное имплантирование, недопустить вероятность которого можно методом иссечения маточных труб.
Какие существуют методы проверки проходимости маточных труб
- Эхосальпингография (соногистеросальпингография)
- Гистеросальпингография (она же метросальпингография)
- Лапароскопия (в том числе трансвагинальная лапароскопия)
Эхосальпингография
Эхосальпингография — один самых простых методов исследования, выполняется с помощью УЗИ. В полость матки вводится тонкий резиновый катетер, а по нему с помощью шприца вводится физраствор. Врач на УЗИ видит жидкость в полости матки, и как она проходит через маточные трубы — как быстро их наполняет и выливается в брюшную полость. Процедура занимает обычно не более 10–15 минут, практически безболезненная, но иногда может сопровождаться небольшими ноющими болями внизу живота.
Дискомфорт чаще возникает при наличии спаечного процесса, в этом случае раствор под давлением может разделять тонкие спайки. Иногда это даже способствует улучшению проходимости труб, и нередки ситуации, когда после этого исследования у женщины наступает долгожданная беременность. Но надеяться на эхосальпингографию как на метод терапии при наличии нарушения проходимости маточных труб все-таки не стоит, чаще всего «продувание труб» таким образом оказывается как минимум просто неэффективным, а зачастую сопряжено с риском развития внематочной беременности.
Рентгенографическое исследование проходимости маточных труб
Рентгенографическое исследование проходимости маточных труб (гистеросальпингография или метросальпингография) заключается в введении в полость матки водорастворимого рентгеноконтрастного вещества с последующим рентгеновским снимком, оценивающим его распределение в полости малого таза. Растворов существует множество видов, все они йодсодержащие, поэтому проведение данной процедуры возможно только при отсутствии аллергической реакции на препараты йода.
Техника гистеросальпингографии следующая: процедура проводится без анестезии в специально оборудованном кабинете. Женщине вводят в шеечный канал металлический катетер, по которому в полость матки вливают 2 мл контрастного вещества, после чего делают рентгеновский снимок. Потом дополнительно вводят еще несколько мл контраста и делают повторный снимок.
В среднем вся процедура занимает около 30 минут. На снимке видно полость матки и маточные трубы на всем их протяжении, заполненные контрастом. По форме маточных труб, их заполнению, расположению контраста в полости малого таза можно определить наличие спаечного процесса, если есть непроходимость — в каком именно участке маточной трубы она возникла. Плюсами такого исследования является ее значительно большая точность, по-сравнению с ультразвуковой сальпингографией, и то, что у Вас на руках остаются снимки Ваших труб, которые можно будет посмотреть любому специалисту даже через несколько лет. К минусам можно отнести то, что она сопряжена с более выраженным дискомфортом, обусловленным техническими особенностями процедуры.
Лапароскопия
Лапароскопия — это самый точный метод исследования проходимости маточных труб, самым ценным фактором которого является то, что можно сразу устранить практически все недочеты, которые будут выявлены, от спаек до очагов эндометриоза. К тому же у него отсутствует момент спазма гладкой мускулатуры труб в ответ на болевой раздражитель, который может симулировать непроходимость труб при эхосальпингографии или ГСГ, поскольку лапароскопия проводится под наркозом и мускулатура полностью расслаблена. Но это уже полноценное оперативное вмешательство, поэтому о нем речь пойдет отдельно.
Гистеросальпингография (ГСГ)
ГСГ относится к рентгенологическим исследованиям, но с определенным перечнем дополнительных манипуляций. Проводится процедура совместными усилиями рентгенолога и гинеколога. Это один из достаточно информативных проверок проходимости труб, который до сих пор широко используется.
Процедура проводится по определенной схеме. Сначала гинеколог вводит катетер в полость матки – через него будет поступать контраст. Именно это вещество может проникать через просвет труб в брюшную полость, проверяя степень их проходимости.
Подготовка к процедуре стандартна. Она предполагает сдачу необходимых анализов, а также исследований на ВИЧ, гепатит и ИППП. За неделю до обследования нужно исключить использование любых противозачаточных средств, а также сексуальные контакты с партнером. За пару дней до процедуры нужно исключить из рациона питания газировку, хлебобулочные изделия, молоко и любые другие продукты, приводящие к повышенному газообразованию.
Есть определенные противопоказания к гистеросальпингографии:
- аллергия на йод (входит в состав вводимого контраста);
- кровянистые выделения из влагалища;
- тромбофлебит;
- кистозные образования на яичниках;
- цистит в стадии обострения;
- гипертиреоз;
- ОРВИ;
- воспалительные заболевания половой сферы.
Пациентки преимущественно хорошо переносят данное обследование. Вводимое вещество нагревается до комфортной температуры, поэтому не вызывает никакого дискомфорта. Но люди по-разному восприимчивы к подобному исследованию, поэтому некоторым пациенткам рекомендуется принять обезболивающее за 30 минут до процедуры.
Беременность после ГСГ
После ГСГ беременность может наступить уже в текущем менструальном цикле. Однако врачи не рекомендуют приступать к зачатию в этом же месяце, если применялась рентген-методика. На репродуктивную систему воздействует ионизирующее излучение, что может плохо повлиять на развитие плода или спровоцировать выкидыш.
Вероятность зачатия после ГСГ
Ультразвуковая ГСГ маточных труб является не только проверкой состояния их проходимости, но и медицинской терапевтической процедурой. Создаваемое жидкостью давление на внутренние стенки способствует разрыву мелких спаек, устраняя, тем самым, причину непроходимости. Поэтому именно после такого исследования женщина может забеременеть. Если беременность после ГСГ не наступает, и непроходимость не подтверждается, то врач будет искать другие причины женского бесплодия.
В интернете пишут, что после ГСГ у женщин повышается риск внематочной беременности. Однако это – всего лишь миф, так как упомянутая патология напрямую связана с отклонениями в строении и функциональности фаллопиевых труб. К диагностике они никакого отношения не имеют.
Когда после гистеросальпингографии можно планировать беременность
Беременность после ГСГ можно планировать не ранее, чем через полгода, потому что в момент проведения процедуры организм пациентки принимает большую дозу облучения.
Ультразвуковые волны безвредны, поэтому после прохождения Эхо-ГСГ описанные ограничения отсутствуют.
О задержке после исследования
Процедура всё-таки является стрессом для женского организма. Поэтому задержка после ГСГ на несколько дней считается нормальной. Если же пациентка имела половые контакты, то стоит проверить, не связан ли сбой цикла с беременностью.










Добавить комментарий