Кератит глаз: виды, профилактика и лечение, народные средства
Содержание:
- Прогноз и профилактика для снижения риска рецидива кератита
- Осложнения и последствия кератита
- Что такое кератит?
- Лечение
- Акантамебный кератит
- Народные средства
- Лечение герпетического кератита
- Симптомы кератита
- Причины герпетического и вирусного кератита у детей
- Эозинофильный кератит кошек
- Виды и причины кератита
Прогноз и профилактика для снижения риска рецидива кератита
При данном заболевании прогноз будет зависеть от причины болезни, а также от местоположения, характера и течения инфильтрата.
Если назначено правильное лечение и сделано это было своевременно, то обычно в результате происходит полное рассасывание небольших поверхностных инфильтратов, или же остаются легкие помутнения.
После глубоких и язвенных кератитов остаются более или менее интенсивные помутнений. При этом также отмечается снижение остроты зрения, которое особенно значительно в том случае, когда очаг расположен центрально. Тем не менее, даже при образовании бельма есть шанс вернуть утраченное зрение после успешно проведенной кератопластики.
Профилактика кератита включает в себя соблюдение основных гигиенических правил при использовании контактных линз.
Помимо этого, в целях недопущения развития подобного недуга следует избегать глазных травм, проводить своевременное обнаружение и терапию конъюнктивитов и других заболеваний органа зрения, а также соматических болезней, общих инфекционных поражений, аллергических состояний и т.д.
Особенно важно заниматься профилактикой тем, кто уже переболел данным заболеванием, ведь благодаря этому происходит снижение риска развития рецидива кератита. Статья прочитана 38 658 раз(a)
Статья прочитана 38 658 раз(a).
Осложнения и последствия кератита
Воспаление роговицы глаз приводит к ее помутнению – это тот симптом, на который сразу обратит внимание офтальмолог при первичном осмотре. Помутнение происходит из-за того, что в тканях роговицы скапливаются лейкоциты, лимфоциты и другие компоненты иммунной системы
Это естественный ответ на воспаление. Скопление клеточных элементов носит специальное название – инфильтрат. Он может быть один или их может быть много. Он может быть расположен ближе к поверхности или в глубине (строме) роговицы – тогда он называется стромальным.
В зависимости от расположения и размера инфильтрата, кератит может либо пройти самостоятельно, либо развиться в осложнения. Поверхностный инфильтрат вполне может рассосаться бесследно или с минимальными последствиями. А вот глубинное поражение обернется рубцами на роговице. Они в свою очередь приводят к стойким нарушениям зрения.
Клиническая картина этого заболевания характеризуется и другим неприятным проявлением – васкуляризацией роговицы. Этим термином обозначают врастание сосудов в какую-либо ткань. Сосуды нужны для улучшенного питания и ускорения рассасывания инфильтрата. Это защитная реакция на воспаление. Но и у нее могут быть неблагоприятные последствия – снижается прозрачность роговицы, которая в норме совсем лишена сосудов. В дальнейшей перспективе – проблемы со зрением.
Что такое кератит?
Кератит – воспалительное заболевание роговицы глаза, характеризующееся ее изъязвлением и помутнением.
Основные симптомы кератита – боль в глазах, их покраснение, слезотечение, светобоязнь, снижение остроты зрения. В конечном результате, развитие кератита может привести к появлению бельма и потере зрительной функции.
Основные причины кератита – травмирование передней части глазного яблока (химическое, механическое или термическое), инфицирование глаза, наличие различных глазных патологий (нарушения обменных процессов, иннервации и др.).
Довольно частыми заболеваниями, которые сопровождают кератит являются – конъюнктивит (воспаление слизистой оболочки глаза), ирит (воспаление радужной оболочки), циклит (воспаление цилиарного тела) и склерит (воспаление склеры).
Развитие кератита
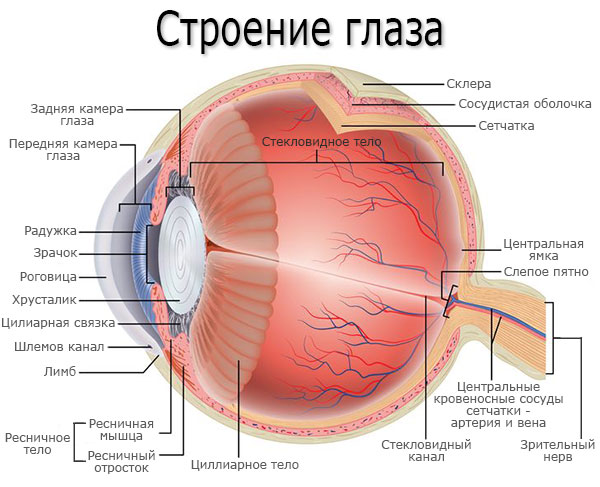
Роговица глаза представляет собой переднюю часть глазного яблока, выполняющая защитную, оптическую и опорную для глаза и зрения функции. По виду, роговица напоминает выпуклую наружу линзу, однако это только на вид, т.к. это относительно сложная часть глаза, состоящая из 5 слоев, крепкая на прочность, обладающая некоторым отзеркаливанием.
Иннервация (управление) роговицей осуществляется вегетативными, трофическими и чувствительными нервами. Кровеносных же сосудов в роговице нет, поэтому функцию ее питания выполняют внутриглазная и слезная жидкость, а также сосуды, размещенные вокруг роговицы. Благодаря этой особенности, современная медицина с успехом осуществляет пересадку роговицы.
Развитие кератита обычно обусловлено двумя основными причинами:
1. Травмирование глаза — когда из-за патологического воздействия на глаз нарушается питание или иннервация роговицы.
2. Инфицирование роговицы – когда иммунитет направляет к инфекции на глазе защитные клетки, образующие инфильтрат (состоит преимущественно из лимфоидных и плазматических клеток, измененных клеток стромы и полинуклеарных лейкоцитов) и отечность. Один из слоев роговицы – эпителий, из-за воздействия на него большого количества инфильтратов может отслоится и слущиться. Роговица становится шероховатой, изъязвляется, теряет свой блеск и зеркальность. Малые инфильтраты обычно рассасываются и бесследно исчезают, глубокие, помимо отслаивания, могут также оставлять помутнения пораженного глаза различной степени выраженности.
В случае воздействия на глаз бактериальной гноеродной инфекции, появление инфильтратов может сопровождаться наличием на роговице гнойного содержимого, некротическим процессам в ее тканях, образованием язв. Далее, язвы обычно заполняются рубцовой тканью и образовывают лейкому.
Лечение
Схема лечения кератита у взрослых зависит от его этиологии — причины, вызвавшей заболевание, степени поражения роговицы, особенностей жизни и истории болезней пациента (возраст, наличие хронических заболеваний, противопоказания к лекарствам и т. п). Лечение кератита может проводиться в домашних (амбулаторных) условиях или в профильном офтальмологическом стационаре (отделении). Выбор определяется врачом на основании клинической ситуации и тяжести состояния, сложности предстоящего лечения, других факторов.
Инфекционные кератиты лечатся с помощью препаратов, которые действуют на возбудитель— противовирусные, антибактериальные, противопаразитарные. Они могут использоваться местно (мази, капли, гели, инъекции под конъюнктиву) или назначаться для приема внутрь в виде таблеток, инъекций. Препараты для лечения кератита инфекционной природы подбираются по типу возбудителя (определяется на диагностическом этапе).
Для лечения вирусных кератитов используются интерфероны, препараты ацикловира; при бактериальных — антибиотики широкого спектра действия, эффективные в том числе против синегнойной палочки и кокковой флоры; при грибковых — антимикотические средства.
Туберкулезный кератит лечат по схемам противотурберкулезной химиотерапии совместно с фтизиатром. При аллергическом типе проводят местное лечение кератита и общую терапию аллергии с помощью системных и местных препаратов, АСИТ.
Для профилактики повышения внутриглазного давления, глаукомы назначают мидриатики — средства, расширяющие зрачок, снижающие напряжение мышц глаза. Используют также препараты, повышающие местный иммунитет, стимулирующие заживление язв. Это также могут быть капли, мази, гели или физиотерапевтические процедуры.
Вопрос о применении гормональных (стероидных) местных препаратов остается сложным. Они могут ускорить разрешение воспаления, снизить риск образования рубцов. Но, с другой стороны, применение этих препаратов в офтальмологии опасно быстрым развитием вторичной инфекции, снижением скорости эпителизации. Как правило, стероиды назначают на короткое время при фото- и лучевых кератитах, лечении кератита глаза у лиц, не носивших контактные линзы.
При кератите на фоне синдрома сухого глаза, а также для улучшения состояния роговицы, снижения неприятных симптомов в период лечения заболевания, используют местные увлажняющие и репаративные препараты — капли, гели. Из репаративных средств можно отметить лекарственный препарат– Корнерегель.
В составе препарата Корнерегель содержится декспантенол, в максимальной на рынке среди глазных форм концентрации1.
Корнерегель используется как вспомогательное средство для лечения инфекционных поражений роговицы бактериального, вирусного или грибкового происхождения1.
При включении препарата Корнерегель в комплексную терапию он применяется последним или выдерживается 15-минутный интервал после закладывания других средств. Контактные линзы при использовании Корнерегеля нужно снимать1.
В случае если, усугубляются симптомы кератита, лечение методами консервативной терапии не помогает, может проводиться хирургическое лечение заболевания. Показанием для него являются:
- стойкие язвы;
- образование рубцов и спаек;
- тяжелое течение кератита с осложнениями.
Акантамебный кератит
Также причиной кератита может быть длительное ношение контактных линз. Источником заболевания служат бактерии, которые попадают на поверхность роговицы. Такие случаи довольно редкие, но тем не менее они опасны для зрения. При отсутствии нужного лечения наступает полная слепота.
Акантамебный кератит глаз стал появляться после изобретения контактных линз. И большая часть всех людей, их использующих, сталкивалась с похожими проблемами. Но в настоящее время современные линзы имеют длительный период ношения и поэтому этот вид болезни стал встречаться намного реже.
Причиной развития акантамебного кератита является простейший микроб, который находится в воде. Он очень распространен и присутствует во всех природных водоемах и в водопроводных каналах. Если промыть линзы такой водой амебы попаду на роговицу.
Чем характеризуется акантамебный кератит?
- Пациенту кажется, что в глазу находится соринка.
- Человеку становится неприятен яркий свет.
- После снятия линз зрения становится нечетким.
- Глаза будут красными.
Офтальмолог может спутать и установить ошибочный диагноз. Врачи путают его с бактериальным кератитом. Из-за этого возникают осложнения и на роговице появляются язвы. Поэтому требуется специальное обследование.
Лечить любые глазные болезни самостоятельно нельзя. Все назначения сделает врач, который будет наблюдать за пациентом.Этот вид кератита можно не допустить, если соблюдать все правила использования линз и ухода за ними.
Народные средства
Широко используются при лечении кератитов народные методы, которые в любом случае следует согласовать с врачом, чтобы избежать негативных последствий.
- Прополис. При вирусных кератитах, ранениях и ожогах, роговицу можно закапывать 1% водного экстракта прополиса, по 1 капле, 4-10 раз в сутки. В случае развития глаукомы и катаракты, курс продолжают до 6 недель, после делается перерыв и курс повторяют.
- Чистотел. Смешайте между собой сок травы чистотел с водным экстрактом прополиса, в пропорции 1:3. Закапывать средством глаза нужно на ночь по 2-3 капли, особенно при гнойных процессах и образовании бельма. В случае выраженного раздражения глаза и его пощипывания, к соку чистотела добавить немного больше водного экстракта прополиса.
- Лечение чесноком. Данное средство замечательно подходит для лечения герпетического кератита и герпеса на губах. Для приготовления средства необходимо выдавить над столовой ложкой через чеснодавку зубчик чеснока, после поместить кашицу с соком в небольшую емкость, например в пузырек из под жидкого лекарства. После залейте чесночную кашицу 1 ст. ложкой кипяченной охлажденной воды. После приложите палец к горлышку пузырька и тщательно взболтайте средство, и смоченным пальцем смажьте закрытое веко (снаружи). Подождите минуты 2, пока средство впитается в кожу века и повторите процедуру. Для профилактики повторного развития герпетического кератита, делайте смачивание чесночным средством глаза каждый день. Хранить средство можно до 10 дней в холодильнике, или же 2-4 дня при комнатной температуре.
- Облепиха. Для купирования симптоматики воспаления роговицы, с первого дня можно ежечасно закапывать глаз маслом облепихи, в последующие сутки закапывание нужно делать раз в 3-4 часа. Облепиховое масло также повышает остроту зрения.
- Алоэ. Срежьте пару крупных листков взрослого алоэ (растению должно быть не моложе 3х лет) и завернув в бумагу, положите их на 7 дней в холодильник, для настаивания. После отожмите из листков сок, процедите его, слейте в стеклянную тару, и растворите в нем 1 крупинку (размером с пшеничное зерно) мумиё. Полученную смесь нужно применять в виде глазных капель, закапывая ними оба глаза по 1 капле 1 раз в сутки. На второй месяц для закапывания можно применять чистый сок, без мумие.
Лечение герпетического кератита
Особенностью лечения герпетического кератита, является то, что этот патоген обладает высокой приспособляемостью к лекарствам противовирусного ряда. Кроме того, упомянутые препараты, как правило, имеют широкий спектр противопоказаний, а терапия с их подключением имеет ряд ограничений. В целом, лечение герпетического кератита предпочтительно организовать в условиях стационара.
Распространенным способом лечения является назначение противовирусных капель и мазей. Эффективен также внутренний прием таких средств как Идоксуридин, Ацикловир, Валацикловир. Купировать болевой синдром можно путем закапывания в глаза лидокаина.
В списке современных препаратов, продемонстрировавших действенность при герпетическом кератите, стоит отметить Изопринозин и Окоферон. Изопринозин выпускается в форме таблеток и отличается не только антивирусным, но еще и иммуномодулирующим действием. Прием лекарства производится в течение двух недель. В основном, ремиссию это лекарство обеспечивает за счет заметного укрепления иммунитета.
Особенностью Окоферона является то, что интерферон, который не обладает высокой стойкостью, в этом средстве увеличивает фармакологическое действие на срок до двух недель. Причем уже на второй-третий день приема Окоферона у пациентов снижается болезненность, купируется слезоотделение, исчезает светобоязнь. Применяется этот препарат в форме капель, которые вносятся в каждый глаз по 2 капли с двухчасовым интервалом.
Поскольку Окоферон способствует интенсификации фагоцитоза и выработке антител, его прием сопровождается уменьшением отека роговицы, рассасыванием инфильтрата и улучшением зрения. Кроме того, купирование воспаления происходит заметно быстрее, чем при использовании других медикаментов.
Среди проверенных временем способов лечения герпетического кератита стоит отметить электрофорез. В ходе этой процедуры на роговице размещают тампон с раствором интерферона, а сам перенос препарата на пораженную поверхность происходит под воздействием постоянного электротока. Один сеанс электрофореза длится до пяти минут. По мере разрушения пораженных слоев роговицы изменяют и силу тока. Циклы процедуры повторяют до замены измененного эпителия здоровой тканью. Электрофорез позволяет существенно улучшить состояние пациентов с древовидным кератитом за две недели, а с язвенным – в течение трех. В месте локализации инфильтрата может сохраниться небольшое помутнение, которое в дальнейшем крайне слабо сказывается на качестве зрения у лиц, проходивших терапию электрофорезом.
Что касается разнообразных народных приемов излечения герпетического кератита, которые пациенты могут найти на различных сетевых форумах и ресурсах, то специалисты категорически не рекомендуют прибегать к подобным способам. Оснований для этого два. Во-первых, возбудитель заболевания настолько «коварен», что лечить вызванные им болезни следует более агрессивными препаратами, чем примочки и отвары. А во-вторых, самолечение способно обернуться не только серьезным обострением заболевания, но и полной утратой зрения.
Любые терапевтические меры при кератите должны производиться только с ведома и по предписанию офтальмолога
Кроме того, важно учитывать фактор времени. В случаях, когда возбудитель оказался устойчив к противовирусным средствам, развилось поражение центрального отдела роговицы и отмечается быстрая утрата зрения, необходимо хирургическое вмешательство
Проведение операции обычно показано тем пациентам, у которых не произошло заметного улучшения состояния в ходе лечения консервативными методами на протяжении двух месяцев.
Наиболее распространенным типом вмешательства является соскабливание измененного эпителия с последующим нанесением на него антибиотиков. В случаях, когда принятые меры оказываются недостаточными, эффективной может быть сквозная либо послойна кератопластика. Указанные операции предполагают полное удаление пораженных тканей.
Симптомы кератита
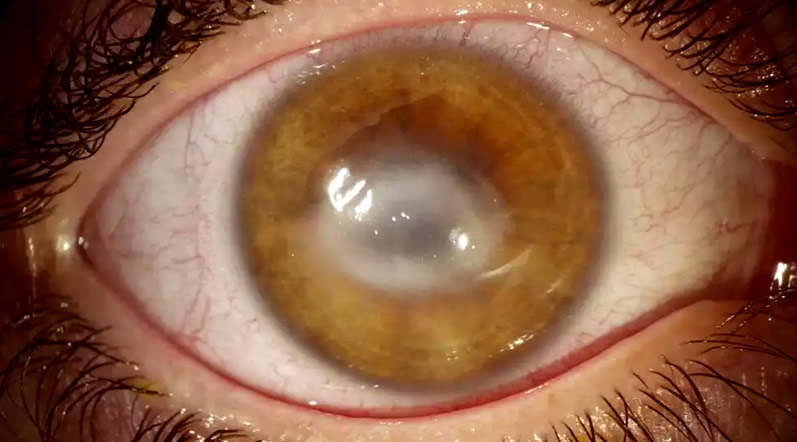
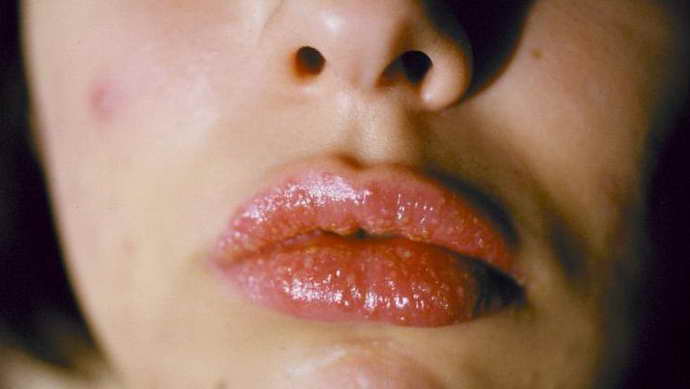
Независимости от формы или причины развития, кератит (см. фото) имеет стандартные симптомы, которые проявляются у всех пациентов. К ним относятся:
- повышение чувствительности роговой оболочки глаза (именно тех участков, которые не были повреждены);
- язвенные образования на роговице;
- снижение остроты зрения или другие проблемы с глазами;
- из конъюнктивального мешка начинает выделяться гной или слизь;
- покраснение оболочки глаза (гиперемия);
- помутнение роговицы (может быть поверхностным или грубым);
- развитие роговичного синдрома, который сопровождается болевыми ощущениями в пораженном глазу, спазматическими сжатиями век, а также
- повышенным слезотечением.
Существует несколько видов кератита глаза, которые отличаются друг от друга по причинам возникновения и характерным признакам. Виды кератита:
- поверхностный;
- грибковый;
- вирусный герпетический;
- бактериальный;
- вирусный (общий).
Все эти виды патологии могут носить глубокий или поверхностный характер. Теперь рассмотрим каждый из них отдельно.
| Поверхностный | В основном развивается на фоне воспаления слизистой оболочки глаз или век пациента и выступает в качестве осложнения данных заболеваний. В редких случаях поверхностный кератит возникает при развитии мейбомита – это острое офтальмологическое заболевание, сопровождающееся воспалением мейбомиевых желез, которые находятся в толще века. Обычно эта форма достаточно сложно поддается терапии. |
| Вирусный | Данный вид кератита в народе еще называется древовидным. Главной причиной его развития является вирус герпеса, которым заражены все люди на планете, но лишь после активации вируса у больного проявляются симптомы. Патология поражает большинство слоев роговицы больного, что требует длительного и сложного лечения. Согласно статистическим данным, среди всех поражений глаз герпетического характера герпетический кератит диагностируется почти у 80% пациентов. Как правило, недуг поражает органы зрения людей возрастом от 5 лет. |
| Бактериальный | На развитие бактериальной формы кератита влияют болезнетворные микроорганизмы, в частности, бактерии бледной спирохеты, синегнойной палочки и стафилококка золотистого. Но кроме бактерий, привести к возникновению патологии может банальное несоблюдение правил личной гигиены. В первую очередь, это касается людей, которые носят контактные линзы. |
| Грибковый | Чаще всего данная форма кератита возникает в результате длительного приема сильнодействующих медицинских препаратов, которые относятся к группе пенициллиновых. О развитии патологии может свидетельствовать покраснение оболочки глаза пациента, появление резкой боли и т. д. Игнорирование этих признаков может привести к снижению остроты зрения или появлению бельма на глазу. |
| Общий | Еще один вид воспаления роговой оболочки глаза, известный как вирусный кератит. Существует много различных факторов, способствующих его развитию. К наиболее распространенным относятся снижение иммунной системы пациента и заражение аденовирусами, что чаще всего происходит при заболевании ОРВ, корью или ветрянкой. |
Кератит – это серьезное заболевание, игнорировать или запускать которое ни в коем случае нельзя, так как это может привести к серьезным осложнениям. Если вы заметили у себя или у своих близких появление перечисленных выше симптомов, тогда нужно сразу же обратиться за помощью к врачу. Только квалифицированный офтальмолог, проведя диагностическое обследование, сможет поставить точный диагноз и назначить соответствующее лечение.
Причины герпетического и вирусного кератита у детей
Причины кератита чаще всего имеют вирусную природу. В подавляющем большинстве случаев это вирусы простого или опоясывающего герпеса, вызывающие так называемый герпетический кератит. Кроме того, провоцировать появление данной болезни, и особенно кератита у детей, могут аденовирусы, а также такие инфекционные болезни как «ветрянка» или корь.
Другую большую группу причин составляет бактериальная флора, вызывающая гнойные поражения роговицы. Это могут быть неспецифические (например, пневмо-, стрепто- или стафилококки) либо специфические микроорганизмы (возбудители туберкулеза, сифилиса, или скажем, дифтерии и т. д.).
Достаточно тяжелая форма болезни вызывается амебной инфекцией. Такой вид недуга часто возникает при ношении контактных линз, и вполне может завершиться полной утратой функции органа зрения.
Заболевание глаз кератит может выступать в качестве проявления аллергической реакции местного типа. Происходить такое может при так называемых поллинозах или при приеме некоторых лекарств, а также при гельминтозах или повышенной чувствительности к тем или иным веществам, например, пыльце.
Поражение роговицы иммунно-воспалительного характера может происходить при ревматоидном артрите, узелковом периартрите и др. заболеваниях. А в случае интенсивного воздействии на органы зрения ультрафиолетового излучения может развиться фотокератит.
Во многих случаях предшественником возникновения болезни глаз кератит является травма роговицы, в том числе повреждение ее во время операции. Иногда данный недуг выступает осложнением лагофтальма или воспалительных заболеваний орган зрения.
Заболевание кератит характеризуется развитием отека и инфильтрации тканей роговицы. Инфильтраты могут быть разной величины, формы, цвета, а также имеют нечеткие границы.
В завершающей стадии болезни происходит неоваскуляризация роговицы, т.е. в нее прорастают новообразованные сосудов. Этот факт с одной стороны способствует улучшению питания и ускорению процессов восстановления. Однако с другой стороны эти сосуды затем запустевают, а это приводит к снижению прозрачности роговицы.
В тяжелых случаях развивается некроз, формируются микроабсцессы или происходит изъязвление роговицы с последующим образованием рубцов и формированием бельма.
Эозинофильный кератит кошек
Кератит, может, проявиться у и кошек. Этому способствуют травмы и нарушения в работе органов у питомца. У кошек чаще всего диагностируют эозинофильный кератит. В этом случае в глазах будут заметны кровяные вкрапления.
Обычно причиной этому является инфекция, связанная с развитием герпеса в организме животного. Для лечения применяют препараты, снимающие воспаления. Но это не гарантирует, что кератит не начнет проявляться опять. Вылечить полностью его можно при своевременном диагностировании.
Какие симптомы кератита глаз бывают у кошек?
- непроизвольное смыкание век, которое приводит к морганию;
- покраснение глазных тканей;
- отечность и сильное выделение слез;
- гнойные выделения из глаз;
- отмирание клеток эпителия;
- появление спаек.
А также может наблюдаться появление язв. Герпес чутко реагирует на состояние окружающей микрофлоры, а это может спровоцировать появление прободных язв. Еще встречается выпячивание радужной оболочки глаза. После этого происходит атрофия и полная потеря зрения.
Если животные имеют хороший иммунитет болезнь отступает через несколько недель. Но, возможно, и появление осложнений:
- Срастание отдельных участков слизистой с роговицей.
- Появление спаек, которые спровоцировали зажившие язвы.
- Слезный канал станет непроходимым.
Лечение эозинофильного кератита заключается в использовании препаратов, воздействующих на герпес. Еще понадобятся средства, которые будут убивать вирус. Ветеринары назначают в этом случае глазные капли.
Правила лечения и профилактики кератита у кошек:
- нужно тщательно следить за состоянием слизистой у животного и не допускать пересыхания;
- выполнять все назначения ветеринара и использовать все нужные лекарства;
- длительность лечения может достигать 3 недель. В этот период не допускать контакта с другими животными;
- регулярно промывать глаза. Для этого используют чай или ромашку;
- хорошо кормить в этот период;
- включить в рацион витамины;
- регулярно посещать ветеринара, чтобы контролировать течение лечения.
Заболевание всегда легче предотвратить, чем лечить. Для этого существуют прививки, которые помогут предотвратить развитие герпеса. Это позволит выработать иммунитет и снизит вероятность развитие инфекции.
Посещать ветеринара нужно регулярно, не реже одного раза за год. Так, делают в том случае, когда питомец здоров и в его поведении нет резких изменений.
Виды и причины кератита
- Инфекционный кератит роговицы глаза. Возбудителями являются вирусы, аденовирусы, грибки, амебы, хламидии.
- Аллергический кератит. Возникает как реакция на попадание в организм аллергенов.
- Аутоиммунный кератит. Часто он сопровождает такие заболевания, как сахарный диабет, подагра, ревматоидный артрит, псориаз.
- Бактериальный кератит. Чаще всего причиной недуга становится синегнойная палочка или стафилококк.
- Паренхиматозный. Хроническое воспаление роговицы, характеризуется клеточной инфильтрацией ее слоев.Также называется интерстициальный кератит.
- Герпетический. Основной причиной заболевания является вирус простого герпеса. Может привести к хроническому воспалению роговицы, повреждению крошечных кровеносных сосудов в глазу, рубцам, потере зрения, глаукоме. Эта инфекция обычно начинается с воспаления мембраны, выстилающей веко (конъюнктивы) и часть глазного яблока, который вступает в контакт. Это обычно происходит в одном глазу. Рецидивы могут быть вызваны стрессом, усталостью, или воздействием ультрафиолетового облучения. Повторные эпизоды могут вызвать язвы, постоянное рубцевание, и онемение роговицы.
- Вирусный. причины — возбудители аденовирусы, корь, паротит, оспа. Чаще наблюдается у детей.
- Грибковый. Развивается, как правило, вследствие травмы роговицы в условиях, где присутствует патогенная микрофлора. Грибковый кератит часто развивается медленно. Поражает людей с ослабленной иммунной системой, часто приводит к инфекции внутри глазного яблока. Часто возникает после приема антибиотиков.
- Краевой. Возникают краевые инфильтраты на фоне хронического блефароконъюнктивита.
- Нитчатый кератит (сухой, филаментозный). возникает на фоне синдрома сухого глаза.
- Акантамебный. Это гноеродный и очень болезненный вид заболевания. Возникает у людей, которые носят мягкие или жесткие контактные линзы. источник заражения можно найти в водопроводной воде, почве, и плавательных бассейнах.
- Поверхностный и глубокий. При поверхностном поражается только верхний слой роговицы, а при глубоком нарушается строма роговицы.
- Точечный — дефекты эпителия роговицы в виде мелких точек.
И это еще далеко не все виды кератита. Мы остановились только на самый распространенных.
Симптомы кератита
- Сильный зуд в глазах.
- Воспаление, которое сопровождается покраснением глаз.
- Светобоязнь.
- Сухость роговицы.
- Появление в конъюнктивном мешке нитчатого отделяемого.
- Глазная боль.
- Обильное слезотечение или другие выделения из глаз.
- Трудность открытия век из-за боли или раздражения.
- Помутнение зрения.
- Ослабленное зрения.
- Ощущение инородного тела в глазу.
Когда обратиться к врачу?
Если вы заметили какие-либо из признаков или симптомов кератита, запишитесь на прием к врачу сразу.Задержки в диагностике и лечении кератита могут привести к серьезным осложнениям, в том числе потере зрения. Для лечения используют лекарственные препараты, а также методы народной медицины.
На приеме доктор рассмотрит вашу историю болезни и изучит симптомы, проведет необходимое обследование глаз, а также выполнит тесты, чтобы диагностировать вид кератита. Диагностирование, как правило, включает в себя следующие моменты:
- Общее обследование глаз, чтобы определить, насколько хорошо вы видите (острота зрения), с использованием стандартных диаграмм.
- Доктор может исследовать ваш глаз с помощью фонарика, чтобы проверить реакции, параметры и другие факторы, щелевую лампу для освещения роговицы, радужной оболочки, и пространство между радужной оболочкой и роговицей.Свет позволяет врачу просматривать эти структуры с большим увеличением для определения характера и степени кератита, а также какое влияние он может оказывать на другие структуры глаза.
- Лабораторный анализ образцов слезы, гнойного отделяемого или нескольких клеток роговицы, чтобы определить причину кератита и разработать план лечения.





Добавить комментарий