Мазок на флору у мужчин расшифровка результатов таблица у взрослых
Содержание:
- Мазок на флору при беременности
- Гинекологический мазок – расшифровка
- Мазок на гн: куда следует обратиться
- Результаты мазка
- Взятие мазков на гн
- Факторы, влияющие на нормальную флору
- Симптомы, при которых берут мазок изо рта
- Медицинский центр К-Медицина
- Что такое гонорея?
- Как берут урогенитальный мазок
- Какой врач назначает мазок на гн
- Соскоб изо рта на герпес 2 типа
- Показания к сдаче гинекологических мазков
Мазок на флору при беременности
Микрофлора у каждой женщины строго индивидуальна, и в норме состоит на 95% из лактобактерий, которые вырабатывают молочную кислоту и сохраняют постоянство РН внутренней среды. Но во влагалище присутствует в норме и условно-патогенная флора. Свое название она получила потому, что становится патогенной только при определённых условиях.
Это значит, что пока во влагалище присутствует кислая среда, условно-патогенная флора не причиняет никаких неудобств и активно не размножается. К ним относятся дрожжеподобные грибки, которые при определенных условиях могут вызывать кандидоз влагалища, а также гарднереллы, стафилококки, стрептококки, которые в других условиях могут вызывать у женщины бактериальный вагиноз (воспалительный процесс).
Флора у женщины может меняться в силу самых различных причин – при снижении иммунитета, приеме антибиотиков, при общих инфекционных заболеваниях и сахарном диабете. Одним из таких факторов, который может изменить микрофлору, является изменение гормонального фона. Так, у беременной женщины до конца беременности практически не вырабатываются эстрогены, а вырабатывается в большом количестве гормон прогестерон. Этот гормональный фон позволяет палочкам Додерлейна увеличиться в 10 раз, так организм старается предохранить плод от возможного заражения во время беременности
Поэтому очень важно до планируемой беременности пройти обследование и выявить степень чистоты влагалища. Если же этого не сделать, то во время беременности условно-патогенная флора может активироваться и вызвать различные заболевания влагалища
Кандидоз, бактериальный вагиноз, гарднереллез, гонорея, трихомониаз – вот далеко неполный перечень заболеваний, которые ослабляют и разрыхляют стенки влагалища. Это опасно тем, что во время родов могут произойти разрывы, чего могло бы и не быть, будь влагалище чистым и здоровым. Такие заболевания, как микоплазмоз, хламидиоз и уреаплазмоз, при анализе мазка не выявляются, и обнаружить эти патогенные микроорганизмы можно только при анализе крови методом ПЦР (полимеразно-цепная реакция), с помощью специальных маркеров.
Анализ мазка у беременной женщины берется во время постановки на учет, а затем для контроля в сроке 30 и 38 недель. Обычно для оценки состояния микрофлоры влагалища медики говорят о так называемых степенях чистоты влагалища, которые женщина должна знать и следить за тем, чтобы во время беременности сохранялась необходимая степень.
(Visited 20 786 times, 1 visits today)
Гинекологический мазок – расшифровка
Гинекологический мазок на флору, расшифровка которого осуществляется исключительно врачом, помогает определить количественное соотношение полезных микроорганизмов к патогенным. В заключении врачи используют определенные сокращения латиницы:
- V – влагалище. Расположенные рядом с этой буквой цифры отражают содержимое данной части половой системы;
- C (цервикс) – шейка матки. Цифры указывают на количественные изменения состава микроорганизмов в этой области;
- U (уретра)– мочеиспускательный канал.
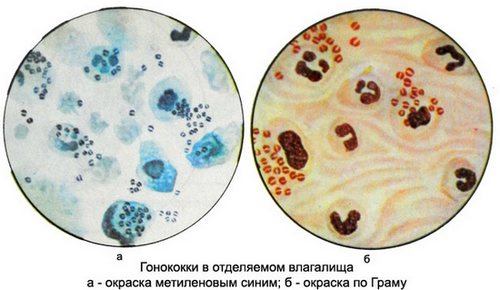
У здоровых женщин в мазке обнаруживаются исключительно лактобактерии и единичные лейкоциты. Кокковая флора, эритроциты, большое количество лейкоцитов указывают на воспалительные процессы в репродуктивной системе. Так при обнаружении трихомонад, врачи выставляют диагноз «трихомониаз», присутствие гонококков – признак такого заболевания, как гонорея. Такие результаты являются показанием для дальнейшего обследования.
Гинекологический мазок – норма
Оценивая мазок из влагалища, норма которого устанавливается одинаково для всех женщин, врачи обращают внимание на следующие показатели:
1. Лейкоциты. Норма лейкоцитов в гинекологическом мазке устанавливается следующая:
- во влагалище – до 10 клеток в поле зрения;
- шейка – 0-30;
- уретра – до 5 единиц в поле зрения микроскопа.
2. Эпителиальные клетки – в результатах во всех указанных позициях пишут «умеренно». При повышении значений говорят про воспалительный процесс, недостаток может указывать на снижение концентрации эстрогенов.
3. Слизь:
- влагалище и шейка – умеренно;
- уретра – отсутствует или умеренно;
4. Грамположительные палочки (гр.+):
- влагалище – большое количество;
- цервикс – отсутствуют;
- уретра – отсутствуют.
5. Грамотрицательные палочки (гр.-) – везде отсутствуют. Наличие указывает на дисбактериоз влагалища, воспалительные процессы.
Лейкоциты в гинекологическом мазке
Лейкоциты в мазке из влагалища присутствуют в единичном количестве. При значительном повышении числа этих клеток исключают воспалительный процесс. Для точного установления заболевания проводят дополнительные диагностические процедуры: УЗИ малого таза, анализы крови и мочи, кровь на гормоны. Среди частых заболеваний, при которых увеличивается концентрация лейкоцитов, необходимо выделить:
- кольпит – слизистая влагалища воспалена;
- цервицит – воспаление шейки;
- уретрит – воспалительный процесс в мочевыделительной системе;
- аднексит – воспаление придатков;
- эндометрит – нарушение воспалительного характера в матке.
Что такое «ключевые клетки» в гинекологическом мазке?
Исследование гинекологического мазка предполагает подсчет ключевых клеток. Этим термином принято обозначать клеточные структуры плоского эпителия. На их поверхности зачастую располагаются микроорганизмы. Чаще это мелкие палочки – гарднереллы. Они относится к условно-патогенным – при малой концентрации не вызывают патологии. Однако появление их в мазке является сигналом для врачей к дальнейшему исследованию. Непосредственно такое состояние фиксируется при дисбактериозе – нарушение соотношения полезных микроорганизмов к патогенным.
Палочки в гинекологическом мазке
Микроскопируя гинекологический мазок на флору, лаборант подсчитывает и количество палочек. Основу всего количества данных клеточных структур в мазке составляют лактобактерии – палочки Додерляйна. Они относятся к полезным, образуют нормальную микрофлору влагалища. Снижение их количества указывает на дисбактериоз, требующий медикаментозного лечения.
Степень чистоты гинекологического мазка
После того, как проведен мазок на флору из влагалища, врачи в заключении указывают степень чистоты влагалища. Термином принято обозначать соотношение качественного и количественного состава микрофлоры. Нередко данное исследование именуют, как мазок на степень чистоты влагалища. Существует 4 степени:
- 1 степень – лактобактерии в мазке составляют большинство из всех микроорганизмов, эпителиальные клетки вместе с лейкоцитами практически отсутствуют, такой вариант – норма;
- 2 степень – в поле зрения могут идентифицироваться единичные грамотрицательные бактерии (возбудители инфекций);
- 3 степень – мазок, взятый из влагалища, содержит в большом количестве патогенные бактерии, появляются симптомы гинекологических заболеваний (патологические выделения с измененной консистенцией, объемом, зуд, жжение);
- 4 степень – патогенные микроорганизмы полностью вытесняют полезные лактобактерии, присутствуют лейкоциты в большой концентрации, такая картина характерна для запущенных гинекологических заболеваний.
Мазок на гн: куда следует обратиться
Если появились подозрения об инфицировании гонореей, то можно обратиться в государственное или частное медицинское учреждение.
В каждом крупном городе существует кожно-венерологический диспансер, который ориентирован на работу с больными, инфицированными ИППП.
В данное учреждение может обратиться любой человек.
Здесь проведут обследование и лечение совершенно бесплатно, а при необходимости, анонимно.
Обследование и лечение можно пройти также и в частной клинике, главное, чтобы ее деятельность была ориентирована на данный вид услуг.
Преимуществом частного учреждения является прием пациента в наиболее комфортной обстановке.
Услуга будет платной, но также, как и в предыдущем случае, анонимной.
Результаты мазка
Врачом лаборантом при проведении мазка на флору у женщин в анализе выделения могут быть обнаружены следующие образования:
1. Плоский эпителий — слой клеток, выстилающий влагалище и шейку матки. В норме эпителий должен присутствовать. Отсутствие его в результате мазка свидетельствует об атрофии эпителиальных клеток.
2. Лейкоциты в мазке на флору у женщин — норма до 15 единиц в поле зрения (в мочеиспускательном канале до 5, во влагалище до 10 и в шейке матки до 15 единиц в поле зрения). Количество лейкоцитов в гинекологическом мазке у женщин резко возрастает при воспалении влагалища (кольпит, вагинит). Чем больше лейкоцитов, тем острее протекает заболевание. При остром воспалении значение этого показателя результата мазка на флору будет «до 100 в поле зрения» или «покрывают все поле зрения».
3. Палочки в гинекологическом мазке составляют нормальную микрофлору влагалища. Кроме палочек гинекологический мазок на флору не должен содержать других микроорганизмов.
4. «Ключевые» клетки в гинекологическом мазке — это гарднереллы — возбудители гарднереллеза. Дрожжевые грибы — признак кандидоза (молочницы). В скрытых (бессимптомных) стадиях молочницы грибок в мазке может обнаруживаться в виде спор.
5. Лептотрикс (Leptothrix) — анаэробная грамотрицательная бактерия. Чаще всего лептотрикс встречается при смешанных половых инфекциях — трихомониазе и хламидиозе, при кандидозе и бактериальном вагинозе. Определение его в гинекологическом мазке должно настораживать врача и предусматривать дальнейшее более углубленное обследование, чем просто гинекологический мазок на флору.
6. Мобилункус — анаэробный микроорганизм, один из представителей транзиторной микрофлоры мочеполовых органов. Часто встречается у женщин с бактериальным вагинозом и кандидозом.
7. Трихомонада — простейший микроорганизм, представляет собой подвижный одноклеточный организм со жгутиком, вызывающий воспалительные заболевания мочеполовой сферы.
8. Гонококки (диплококки) — возбудители гонореи — в гинекологическом мазке норме не определяются.
«Хороший мазок»
Расшифровка хорошего мазка в на флору характеризуется наличием следующих показателей:
- Плоский эпителий — слой клеток, выстилающий влагалище и шейку матки. В нормальном мазке эпителий должен присутствовать. Если же эпителия не содержится, то у гинеколога есть основание предположить недостаток эстрогенов, избыток мужских половых гормонов, атрофию эпителиальных клеток.
- Лейкоциты — норма до 15 — 20 единиц, они препятствуют инфекции в гениталиях. Повышенные лейкоциты в мазке наблюдаются при воспалении (кольпит, вагинит). Чем их больше, тем острее протекает воспаление.
- Золотистый стафилококк в небольших количествах — норма. Значительное повышение может быть симптомом воспалительного процесса во влагалище, слизистой оболочки матки (эндометрит).
- Палочки составляют нормальную микрофлору влагалища. Кроме палочек, в хорошем мазке не должно быть других микроорганизмов.
«Плохой мазок»
Результаты мазка на флору может содержать патологические микроорганизмы, указывающие на наличие той или иной половой инфекции. В расшифровке врач-лаборант может указать следующие бактерии, характерные для «плохого» анализа мазка у женщин:
- Кокки — в отличие от палочек это шаровидные бактерии. Кроме них, могут содержаться диплококки — двойные палочки или гонококки.
- Мелкие палочки — это чаще всего гарднереллы — возбудители гарднереллеза или дисбактериоза влагалища.
- «Ключевые» клетки в мазке (нетипичные, плохие клетки для флоры влагалища) — это фрагменты плоского эпителия, склеенные с мелкой палочкой. Такие мазки мазки — плохие, т.к. содержат ключевые клетки, и гинеколог может поставить диагноз — дисбиоз/гарднереллез.
- Грибок — признак кандидоза (молочницы). В скрытых стадиях грибок может обнаруживаться в виде спор.
- Если в наличии вагинальные трихомонады, есть все основания предположить трихомониаз.
Количество той или иной флоры обозначают знаком «+».
Всего их выделяют 4 категории:
• «+» — величина показателя незначительная;
• «++» — количество показателя умеренное;
• «+++» — увеличенное количество показателя;
• «++++» — завышенное (обильное) количество;
• «abs» — отсутствие того или иного элемента.
Взятие мазков на гн
Мазок выполняется врачом-гинекологом, урологом, венерологом или акушеркой при помощи стерильного тампона.
Тампоном проводят по местам забора материала:
- мочеиспускательный канал
- цервикальный канал
- стенка влагалища
- ампула прямой кишки
- слизистая глаза и нижнее веко
- задняя стенка глотки и миндалины
Тампон помещается в стерильную пробирку или им проводится по предметному стеклу с фиксатором. После чего материал доставляется в лабораторию.
Соскоб проводится тем же стерильным тампоном. Только вращательными движениями и с приложением некоторого усилия или специальной «щеткой». Далее щетка или тампон также помещается в стерильную пробирку или на предметное стекло для исследования.
Врач определяет, какой именно мазок или набор мазков понадобится: мазок из влагалища, мазок из уретры, мазок изо рта, мазок из глаза, мазок из ануса. Забранный таким образом материал может быть предназначен для различных исследований.
Факторы, влияющие на нормальную флору
Многие факторы влияют на стабильность микробиоты влагалища. Состав влагалищной микрофлоры может колебаться в зависимости от возраста, полового созревания, менструаций, беременности, инфекций, контрацепции и сексуального поведения.
- Воздействие спермицидов, β-лактамаз или других антибиотиков может уменьшить количество лактобацилл и, как следствие, увеличить восприимчивость к влагалищным инфекциям.
- Обсеменение влагалища происходит вскоре после или во время родов. Внутриутробно плод, как думали раньше, существует в стерильной или почти стерильной среде, но некоторые исследования показали наличие малого количества микроорганизмов в плаценте.
При родах через естественные родовые пути новорожденный подвергается воздействию разнообразных микробов. Последние исследования показывают, что новорожденные обсеменяются микроорганизмами из влагалища и прямой кишки их матерей.
Изменения в составе влагалищной флоры могут быть обусловлены гормональными сдвигами, которые происходят на протяжении всей жизни женщины.
В раннем детстве рН во влагалище нейтральная или слабо щелочная. Когда уровень эстрогена во время полового созревания нарастает, гликогена становится больше, это приводит к преобладанию бактерий, продуцирующих молочную кислоту.
Эти бактерии обладают способностью ферментировать гликоген в глюкозу и, в итоге, образовывать молочную кислоту. В результате этого снижается уровень pH, что создаёт неблагоприятную среду для многих болезнетворных, “не очень хороших” бактерий.
Традиционно высокий уровень молочнокислых бактерий считается визитной карточкой здорового влагалища, и у большинства женщин репродуктивного возраста во влагалище преобладают именно лактобактерии.
Когда у женщины наступает период менопаузы, уровень эстрогенов и гликогена уменьшается и, как следствие, снижается количество лактобактерий во влагалище. В результате всё меньше образуется молочной кислоты, а уровень рН возрастает.
Заместительная гормональная терапия во время и после менопаузы нейтрализует этот эффект и способствует значительному снижению уровня рН влагалища по сравнению с женщинами в постменопаузе.
- Состав микрофлоры влагалища существенно отличается среди женщин репродуктивного возраста различных этнических групп.
- Также динамическое равновесие влагалищной микрофлоры может быть изменено под влиянием факторов окружающей среды и внешних факторов (например, приём антибиотиков, гигиена влагалища, половые контакты, гормональная терапия и т. д.). Эти изменения могут привести к микробному дисбалансу или дисбиозу в мочеполовых путях.
В обзоре исследований, опубликованных между 1966 и 2003 годами, бактериальный вагиноз был диагностирован на основании клинической картины в 22 ̶ 50 % случаев, кандидозный вульвовагинит в 17 ̶ 39 %, трихомониаз в 4 ̶ 35 % случаев. Примерно в 30 % случаев на основании жалоб поставить диагноз не представляется возможным.
Отсутствие зуда делает диагноз кандидозного вульвовагинита маловероятным. Отсутствие специфического, неприятного, «рыбного» запаха влагалищных выделений делает неправдоподобным бактериального вагиноза.
Наличие признаков воспаления и отсутствие неприятного запаха чаще ассоциируется с кандидозным вульвовагинитом.
Для подтверждения/исключения диагноза «бактериальный вагиноз» и «вагинит», визуальной оценки нарушений микрофлоры во влагалище используют микроскопию мазков на флору (иначе — мазок на степень чистоты, мазок на GN, микроскопическое исследование отделяемого мочеполовых органов женщин (микрофлора)).
При микроскопии могут наблюдаться 4 основных картины, которые раньше называли «степени чистоты влагалища». Сейчас используют другую терминологию и классификацию, но суть исследования остается прежней.
Симптомы, при которых берут мазок изо рта
У пациентов могут брать мазки на венерические инфекции изо рта по различным показаниям.
Они бывают клиническими и эпидемиологическими.
Три основные ситуации, когда берутся мазки:
- человек обращается с симптомами со стороны урогенитального тракта, в анамнезе указывается на оральный секс с источником инфекции;
- пациент обращается с признаками поражения мочеполовой системы, и при этом у него наблюдаются неспецифические симптомы воспаления ротовой полости, глотки или миндалин;
- больной приходит к врачу без признаков воспаления урогенитального тракта, но с явными симптомами венерических заболеваний со стороны ротовой полости или глотки.
Изолированные орофарингеальные формы венерических инфекций встречаются редко.
Чаще всего ЗППП одновременно поражают и мочеполовую систему, и ротовую полость или губы.
Тем не менее, явные признаки венерических заболеваний без сопутствующего воспаления урогенитального тракта можно обнаружить при некоторых патологиях.
К ним относятся:
- кандидоз;
- сифилис;
- герпес;
- папилломавирус.
Гонорея и хламидиоз имеют неспецифические проявления.
Это может быть:
- першение или боль в горле;
- охриплость голоса;
- сухость, ощущение инородного тела в горле;
- покраснение и отечность слизистой ротовой полости;
- затруднения или боль при глотании;
- налёты на миндалинах или задней стенке глотки.
Медицинский центр К-Медицина
К-Медицина – многопрофильная семейная клиника, предлагающая широкий спектр медицинских услуг. Формат клиники позволяет обеспечить комплексный подход к диагностике и лечению пациентов по 40 направлениям современной медицины. Открыты отделения флебологии, гастроэнтерологии, эндокринологии, проктологии, гинекологии, урологии, неврологии и другие.
Для постановки точного диагноза и назначения эффективного лечения в клинике применяются инструментальные методы исследования, лабораторная диагностика, физиотерапевтические методы лечения, массаж, иглорефлексотерапия, мануальная терапия. Также в клинике есть отделение восстановительной медицины и стационар.
В клинике работают более 130 врачей разных специальностей, среди них врачи высшей категории, кандидаты и доктора наук, профессора и академики.
За один визит в клинику можно посетить нескольких специалистов, сдать более 3 000 видов лабораторных анализов, пройти обследование, в том числе широкий спектр исследований функциональной диагностики: УЗ-исследования, ЭКГ, гастроскопию, колоноскопию и др., в случае необходимости будет выполнено оперативное вмешательство в стационарных и амбулаторных условиях. Также можно получить медицинскую помощь на дому, оформить справки, больничные листы.
Что такое гонорея?
Гонорея – инфекционное заболевание, передающееся половым путем. В простонародье гонорея известна как триппер.
Болезнь провоцируют гонококки – округлые бактерии, которые вызывают воспаление слизистых оболочек мочеполовой системы, горла и других органов.
Чаще всего гонорея передается от человека к человеку при занятии сексом, в том числе анальным и оральным. Крайне редко случается заражение через предметы обихода: полотенце, белье, мочалка и т. п.
Риск заражения гонореей значительно выше у женщин, поскольку анатомическое строение мочеполовой системы позволяет гонококкам сразу попасть в благоприятную среду.
В среднем вероятность заражения гонореей при половом контакте с носителем бактерий составляет 35 – 40 % у мужчин и до 85 % у женщин.
Гонорея может передаться от матери ребенку, особенно при естественных родах, поэтому во время планирования беременности женщинам настоятельно рекомендуется пройти обследование и сдать необходимые анализы.
Гонорея начинает проявляться примерно через 3 – 6 дней после заражения. Характерными симптомами являются выделения из половых органов, зуд, жжение, ощущение щекотания.
В некоторых случаях заболевание сопровождается частыми позывами к мочеиспусканию и болью в области уретры.
Если заражение произошло во время орального секса, то появляются признаки воспаления в горле: покраснение, увеличение объема миндалин, боль, язвенные поражения.
Гонорею подразделяют на острую и хроническую. Гонорея считается острой, если заболевание проявило себя в течение первых двух месяцев с момента заражения, т. е. появились какие-либо симптомы, а врачам удалось вовремя поставить диагноз.
Хронической считается гонорея, которая протекала бессимптомно в первые месяцы или которую не обнаружили по каким-либо причинам.
Хроническое течение болезни особенно опасно распространением в близлежащие внутренние органы. У мужчин гонорея может распространиться на яичко и придаток.
В таком случае яичко воспаляется, увеличивается в размерах, причиняет острую боль. Последствия подобного воспаления зависят от своевременного лечения и защитных сил организма: в лучшем случае все пройдет через месяц, в худшем – наступит омертвение придатка.
Гонорея может распространиться и по половому члену, в некоторых случаях вызвать омертвение крайней плоти. У женщин гонорея без должного лечения поражает слизистую матки, часто является причиной бесплодия.
Видео:
Гонорея может распространиться и на мочевой пузырь. Если вовремя не обратиться к врачу, то болезнь постепенно проникает вглубь органов, поражает почки и мочеточники. В некоторых случаях воспаляются лимфатические узлы, появляются повышенная отечность, высыпания.
Лечат гонорею в основном антибиотиками в сочетании с иммуностимулирующими препаратами.
Самостоятельно принимать антибиотики категорически нельзя, даже если вы уверены в диагнозе и хорошо знакомы с медикаментами.
Гонококки могут оказаться нечувствительными к определенной антибактериальной терапии, а в результате неграмотного лечения обрести дополнительную устойчивость к антибиотикам или переродиться в новый штамм.
Как берут урогенитальный мазок
Урогенитальный мазок гинеколог берет во время вагинального осмотра женщины. С помощью шпателя доктор собирает выделения со стенок влагалища, из цервикального канала, а также из уретры — специальным инструментом и распределяет их по стеклу.
У мужчин забор содержимого уретры проводит уролог. Используя специальный зонд, доктор вводит его в уретру и немного проворачивает. После чего наносит полученный биоматериал с секретом простаты на стекло.
Взятие мазка проходит безболезненно, но все-таки многие мужчины говорят, что процедура неприятная. Присутствие боли может быть связано с наличием инфекции, которая вызывает раздражение слизистой мочеиспускательного канала. Нередко в условиях лаборатории взятие мазков осуществляется медсестрой.
Какой врач назначает мазок на гн
Назначить мазок на гн может любой из специалистов, в зависимости от локализации воспалительного процесса.
Женщина может обратиться к гинекологу, мужчина – к урологу или андрологу.
Независимо от половой принадлежности, пациенты могут посетить венеролога, так как гонококковая инфекция является возбудителем венерического заболевания.
При локализации патогенной микрофлоры во рту – обследование и лечение может проводить оториноларинголог, на слизистой глаз – офтальмолог, в кишечнике – проктолог.
Мазки могут исследоваться любым из вышеописанных методов: с помощью микроскопии, бак посева и ПЦР.
Соскоб изо рта на герпес 2 типа
Диагностика герпетической инфекции проводится с помощью ПЦР.
Микроскопическое исследование невозможно.
Вирус очень маленький, его нельзя рассмотреть в световой микроскоп.
Показанием для взятия анализа может быть:
- появление на губах пузырьков с прозрачной жидкостью, красных пятен или папул;
- оральный половой контакт с носителем герпетической инфекции.
В ходе исследования удается не только подтвердить факт герпеса.
Можно также выяснить, каким типом вируса спровоцировано заболевание.
Результат влияет на прогноз дальнейшего течения патологии и терапевтическую тактику.
Реакция ПЦР основана на выявлении ДНК возбудителя.
Она бывает положительной в периоды вирусовыделения.
То есть, в первые недели после первичного инфицирования, а также при каждом последующем рецидиве герпеса.
В то время как в периоды ремиссии ПЦР обычно отрицательная.
Для заболевания характерно хроническое течение.
Герпес сохраняется в организме постоянно.
Чем слабее у человека иммунитет, тем чаще он будет обостряться.
Показания к сдаче гинекологических мазков
- Жжение, боль, зуд в половых путях и промежности, появление в интимной зоне беловатого творожистого налета, трещин, бородавчатых или гребневидных разрастаний.
- Боль в нижнем отделе живота.
- Появление пенистых, гнойных, кровянистых выделений.
- Неприятный рыбный запах, исходящий от половых органов.
- Контактные кровотечения – выделение небольшого количества крови после интимной близости.
- Кровянистая мазня в середине цикла.
- Произошедший сомнительный незащищенный половой акт.
- Обнаружение инфекции у партнера.
- Подготовка к различным гинекологическим процедурам и операциям.
- Планирование беременности, в том числе с помощью ЭКО.
- Беременность – в этот период женщина как минимум трижды сдаёт различные мазки. Это нужно, чтобы вовремя принять меры, позволяющие избежать передачи инфекции от мамы малышу.
- Цистит, уретрит и другие заболевания мочевыделительных органов, которые могут быть вызваны переходом инфекции с половой зоны.
- Выделения из молочных желез вне лактации, появление на коже груди и вокруг соска ран, язв, свищей.
- Анализы нужно раз в год сдавать всем женщинам. Многие инфекции и другие заболевания протекают бессимптомно и выявляются только лабораторными методами.








Добавить комментарий