Как проявляются заболевания мочевого пузыря у мужчин и чем их лечить
Содержание:
- Мочекаменная болезнь
- Классификация мочеполовых инфекций
- Мочекаменная болезнь
- Как лечить цистит у мужчин: медикаментозные способы
- Как проявляется цистит у мужчин
- Повреждения
- Основные признаки заболеваний мочевого пузыря
- Причины и профилактика воспаления мочевого пузыря
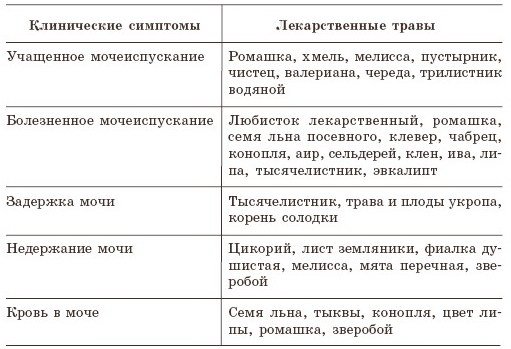
- Лечение воспаления мочевого пузыря народными средствами
- Причины
Мочекаменная болезнь
Также довольно часто причиной недуга мочевого пузыря у женщин может стать попадание или образования в нем камней.
Ученые выяснили, что мочекаменная болезнь развивается вследствие генетических нарушений в обмене веществ и проявляется такими симптомами:
- Болевой синдром имеет ноющий приступообразный характер, который локализуется в области поясницы и отдает в вульварную зону (половые губы).
- Затрудненное и , струя мочи может прерываться, так как камни, находящиеся в мочевом пузыре, могут препятствовать ее нормальному оттоку.
- Моча может быть мутной или смешанной с кровью, так как острые конкременты повреждают стенки мочеточника.
- Ухудшение общего состояния, появление озноба, что свидетельствует о наличии инфекции в мочевыводящей системе.
Консервативное лечение направлено на борьбу с болевым синдромом, расщепление камней и выведение их вместе с мочой. Лекарственные препараты назначаются в зависимости от состава камней.
Если камни имеют фосфатную этиологию, то назначают мочегонные, противовоспалительные и дифосфонатные препараты. Также в этом случае рекомендуется лечение травами в домашних условиях в качестве вспомогательной терапии.
Когда камни имеют оксалатную этиологию, то назначают цитратные свечи, витамины и мочегонные средства.
При наличии уратных камней назначают препараты, которые замедляют процесс синтеза мочевины и изменяют мочевую кислотность, с целью растворения конкрементов и выведения из организма вместе с мочой. Если существует необходимость снять болевые ощущения, то показаны спазмолитики и анальгетики. При наличии бактериальной инфекции назначаются антибиотики.
Наиболее частыми операциями по являются такие:
- Трансуретральная цистолитолапаксия. Проводится под общим или местным наркозом. Специалист через уретру вводит трубку с камерой, которая фиксирует камни в мочевом пузыре. С помощью лазера конкременты расщепляются на мелкие части и вымываются из мочевого пузыря жидкостью.
- Подкожная надлобковая цистолитолапаксия. Операция проходит под общей анестезией. Хирург делает небольшой надрез внизу живота, а потом и в мочевом пузыре, и непосредственно через него уже извлекает камни.
- Открытая цистотомия. Процедура похожа по проведению на подкожную, но в этом случае делается большой разрез на животе и мочевом пузыре одновременно. Операция делается под общим наркозом и тогда, когда кроме удаления камней пациент нуждается еще в каком-то типе операции на мочевом пузыре.
Классификация мочеполовых инфекций
Инфекции мочевыводящих путей (ИМП) классифицируют по следующим критериям:
- Локализации.
- Характеру течения.
По локализации различают инфекции:
- Верхних отделов мочевыводящих путей (почек и мочеточников).
- Нижних отделов МВП (мочевого пузыря, уретры).
Справка! Чаще всего патологические процессы возникают в нижних отделах мочевыводящих путей.
По характеру течения заболевания бывают:
- Неосложненными (без нарушений оттока мочи, структурных изменений мочевыводящих путей, сопутствующих заболеваний).
- Осложненными.
Осложненными считаются любые инфекции мочевыводящих путей у мужчин. У женщин осложненными являются ИМП:
- Возбудителем которых стал атипичный микроорганизм.
- С функциональным или анатомическим нарушением, из-за чего возникает препятствие для оттока мочи или снижается местный или системный иммунитет.
Также выделяют специфические и неспецифические инфекции. Специфические мочеполовые инфекции передаются половым путем и вызываются гонококком, уреаплазмой, трихомонадами, вирусом герпеса, хламидиями, микоплазмами и т.д. Неспецифические возникают из-за повышенной активности условно-патогенных (то есть провоцирующими развитие патологических процессов лишь при определенных условиях) микроорганизмов: стафилококков, кишечных палочек, стрептококков и т.д.
Мочекаменная болезнь
Уролитиаз – частое урологическое заболевание, механизм развития которого до конца не ясен. Широкое распространение в социуме объясняют употреблением некачественной воды, пищи и негативным влиянием факторов внешней среды.
Влияющие факторы
Факторы, влияющие на развитие мочекаменной болезни бывают внешними (влияют на организм извне) и внутренними (физиологические особенности организма).
К внешним факторам относят:
- злоупотребление острой, кислой консервированной пищей с избытком белка, что повышает кислотность мочи;
- большое содержание ионов кальция в питьевой воде;
- дефицит витаминов В, А;
- длительный прием таких лекарств как сульфаниламидов, стероидных гормонов, больших доз витамина С.
К внутренним факторам относят:
- аномалии развития мочевыводящих путей;
- отсутствие нормального оттока мочи из-за обтурации (закупорки) выходного отверстия уретры, инфекционные заболевания почек и мочевого пузыря (пиелонефриты, циститы, уретриты);
- хронические патологии пищеварительного тракта;
- интоксикации;
- обезвоживание.
В подавляющем большинстве случаев, примерно 70-80%, конкременты формируются из неорганического кальция (фосфаты, оксалаты, карбонаты), в 15% случаев – из мочевой кислоты – ураты, в 5% случаев образуются белковые камни.
Симптомы мочекаменной болезни
Клинические проявления болезни зависят от величины и количества конкрементов, а также их расположения в мочевом пузыре. Иногда камни обнаруживаются как случайно при ультразвуковом обследовании органов с другими заболеваниями.
Если камень расположен в устье уретры и затрудняет выход мочи, возникает резкая болезненность, прерывистость мочевой струи и невозможность полностью опорожнить пузырь. Камни, перемещаясь по мочевому пузырю, травмируют его стенки. Появляется гематурия (кровь в моче) разной степени выраженности от микрогематурии, диагностируемой только при микроскопии, до сильных кровотечений при повреждении венозных сплетений пузыря.
Если камень располагается около внутреннего сфинктера, возникает неполное его смыкание и, как следствие, происходит подтекание урины.
Диагностика
Диагноз основывается на данных анамнеза, жалоб больного, результатах лабораторных и инструментальных обследований.
С помощью бактериологического посева мочи определяют патогенные микроорганизмы и их чувствительность к разным антибиотикам.
На УЗИ камни выглядят как гиперэхогенные образования, подвижные при перемещениях тела пациента.
Цистоскопия – метод, предоставляющий возможность визуально оценить слизистую оболочку мочевого пузыря и инородные образования: камни, полипы, опухоли.
Уточнение диагноза осуществляют с помощью цистографии, экскреторной урографии и компьютерной томографии.
Лечение
Часть мелких камней и песок свободно выводится вместе с мочой. Если камень одиночный, при отсутствии симптомов назначается консервативная терапия: лечение медикаментами для ощелачивания мочи (Блемарен, Ксидифон, Цитрат Калия), и подбирается диета, зависящая от минерального состава камня.
При неэффективности терапии и опасности возникновения осложнений применяются оперативные методы удаления камней:
- Эндоскопическая литоэкстракция.
- Метод камнедробления, или цистолитотрипсия – камни измельчают специальным инструментом (лазерным, ультразвуковым), а мелкие остатки камня и песок отсасывают через цистоскоп.
- Удаление камней открытым хирургическим путем – удаление камней производят надлобковой литолапаксией.
Как лечить цистит у мужчин: медикаментозные способы
Если мужчина все-таки «встретился» с этим недугом, стоит сразу начинать лечение. Такого рода заболеванием занимается врач-уролог. Прежде чем назначать какие-либо препараты, специалист должен выявить первопричину недуга, т.е. что именно вызвало воспаление. В зависимости от этиологии назначается адаптивное лечение.
Но для подтверждения диагноза пациенту следует сдать следующий перечень анализов:
- Бак посев (мазок из уретры);
- Анализ крови и мочи (по методу Нечипоренко);
- УЗИ диагностика (для выявления стадии поражения органа);
- Урофлоуметрия. С помощью этого исследования можно увидеть процесс прохождения урины по уретре и определить ее скорость;
- Цистоскопия. Этот метод позволяет при помощи эндоскопа произвести внутренний осмотр мочевого пузыря.
Антибиотики при цистите у мужчин
Если причиной заболевания выступает инфекция, то первым делом врач назначает антибактериальные средства. С их помощью уничтожаются все болезнетворные бактерии. Но стоит также понимать, что антибиотики при цистите у мужчин должны сопровождаться приемом противогрибковых препаратов, чтобы не возбудить гриб Candida, который обычно проявляется на фоне употребления антибактериальных лекарств. Опишем самые употребляемые формы препаратов:
- Пенициллины. Патогенная микрофлора эффективно лечиться с помощью таких препаратов, как Ампиокс, Амоксициллин, Аугментин;
- Если первая группа не оказывает должного воздействия или противопоказана пациенту назначаются цефалоспорины (цефтриаксон, цефуроксим, цефотаксим);
- Вирусный цистит лечится такими препаратами, как Амиксин, Виферон.
Самым распространенным и эффективным антибиотиком считается Монурал. Он назначается при любом бактериальном цистите, так как имеет свойство влиять на разные группы патогенных микроорганизмов. Более того, он хорошо переносится пациентами и имеет самый короткий список противопоказаний, поэтому считается универсальным препаратом. В основном применяют таблетки от цистита для мужчин. В более тяжелых случаях используют инъекции, которые быстрее действуют на очаг воспаления и снимают симптоматику.
Это фитопрепараты, которые изготавливаются на натуральной основе и не наносят вреда организму. Используются, как вспомогательные средства для полного излечения от недуга, а иногда применяются в качестве профилактики:
- Цистон. Помогает облегчить общее состояние, выводит мочу. Усиливает действие антибиотиков;
- Канефрон. Наряду с антибиотиками и его назначают для снятия острой симптоматики. Он уменьшает болевой синдром, жжение. Лекарство обладает противовоспалительным и антибактериальным свойством (борется с патогенной флорой);
- Фитолизин. Препарат изготавливается в виде пасты. Оказывает спазмолитическое действие. Подходит не всем из-за специфического вкуса и запаха.
Лечение цистита у мужчин в большинстве случаев достаточно болезненное, поэтому врач может назначить лекарства, которые помогают надолго утолить боль и снять спазм. К таким препаратам относят:
- Спазмолгон;
- Но-шпа.
Эти таблетки достаточно бюджетные, при этом качественно снижают давление на нервные окончания, утоляя боль. Но увлекаться ими не стоит, так как у них есть ряд побочных эффектов. Только врач может назначить количество приемов таких средств.
Эффективно применять гомеопатические средства, которые улучшают общее состояние здоровья и поддерживают иммунитет, так как антибиотики сильно подавляют полезную микрофлору. Наиболее качественные и эффективные препараты это:
- Меркуриус;
- Кантарис;
- Игнатия;
- Сепия;
- Бербери.
Природные компоненты мягко воздействуют на организм, снимая общую симптоматику (боль, вялость, жжение). Но стоит отметить, что прием гомеопатии невозможен, если есть температура, боль в почках, озноб.
Как проявляется цистит у мужчин
Этот недуг носит воспалительный характер и у представителей сильного пола проявляется достаточно редко. Причиной патологии в большинстве случаев становится инфицирование урогенитального тракта различными бактериальными возбудителями. Также признаки цистита могут возникнуть в результате гиперплазии простаты или нарушения работы органов мочеиспускания, обусловленных образованием камней в пузыре.
Инфекционные агенты проникают в полость данного органа восходящим путем, после заражения венерическими болезнями, передающимися во время полового контакта. Воспаление у мужчин также могут вызывать стрептококковые и стафилококковые бактерии.
Клинически это заболевание проявляется резким учащением позывов к мочеиспусканию, возникновением сильной боли в нижней части живота, появлением гнойных или кровянистых примесей в моче. Болезненность наблюдается также во время выхода урины. При остром воспалении нередко отмечают повышение температуры до субфебрильных показателей.
Вылечить этот недуг можно лишь с помощью антибактериальных медикаментов. Подобрать правильную группу лекарств и определить длительность лечебного курса сможет только врач после проведения бактериального исследования урины и определения чувствительности вредоносных микроорганизмов на тот или иной вид антибиотиков. Именно по этой причине самостоятельная терапия такой болезни недопустима
Крайне важно выдержать курс приема антибактериальных препаратов в полном объеме, иначе у пациента может развиться хроническая форма цистита
Повреждения
При повреждении стенки мочевика содержимое органа изливается из раны фонтанчиком, что связано с наличием внутрибрюшного давления. Другие симптомы зависят от характера и тяжести травмы.
Непроизвольное выделение урины при кашле может говорить об опущении пузыря.
Опущение
При опущении пузыря возникают следующие симптомы:
- прерывание струи;
- непроизвольное выделение урины при стрессах, испуге, физических нагрузках, смехе и кашле;
- дискомфорт внизу живота;
- частые ложные позывы;
- чувство неполного опорожнения пузыря после посещения туалета;
- боли при половом акте;
- появление округлого новообразования во влагалище у женщин.
Травмы
При ушибе пузыря появляются следующие симптомы:
- нарушение выведения мочи (при попытке опорожнения мочевика возникают затруднения);
- появление кровянистых примесей в моче;
- частые позывы (при травмировании прилегающих к уретре участков);
- боли в нижней части живота средней степени выраженности, усиливающиеся при изменении положения тела;
- вздутие живота;
- напряженность брюшных мышц;
- отечность лобковой и паховой области;
- синюшность кожных покровов;
- тошнота.
При ушибе мочевого пузыря у человека может появиться тошнота.
Разрыв
Клиническая картина разрыва пузыря:
- боли, распространяющиеся по всему животу;
- выделение алой крови с мочой;
- невозможность самостоятельного опорожнения пузыря;
- болезненные ложные позывы;
- подтекание мочи из раны (характерно для внебрюшинных разрывов);
- снижение артериального давления, бледность кожных покровов;
- раздражение брюшины, возникающее при внутрибрюшинных травмах (содержимое лопнувшего пузыря выделяется в брюшную полость);
- задержка кала и газов;
- вздутие живота;
- напряженность брюшных мышц;
- припухлость нижней части живота и паха;
- синюшность кожи, вызванная подкожным кровоизлиянием;
- частые приступы рвоты;
- занятие пациентом вынужденного положения, снижающего интенсивность боли;
- повышение температуры тела.
Клиническая картина разрыва пузыря включает в себя вздутие живота.
Свищ
Если дырки имеют небольшие размеры, то моча периодически подтекает из влагалища у женщин. Мочеиспускание при этом не нарушается. Свищи, образующиеся в основании пузыря, имеют большую ширину, из-за чего весь объем урины вытекает во влагалище или кишечник. У женщин это заболевание сопровождается нарушением цикла, воспалением шейки матки. При наружных свищах наблюдаются:
- раздражение кожи;
- появление мокнущих язв;
- выделения с резким неприятным запахом;
- ухудшение психоэмоционального состояния.
Вздутие
Вздутие, сопровождающееся растяжением стенок органа, специфических проявлений не имеет. Распознать это патологическое состояние помогает припухлость внизу живота, возникновение которой объясняется накоплением большого количества жидкости в полости пузыря. Если задержка урины сопровождается инфицированием слизистых, пациент ощущает боль и жжение, усиливающиеся при посещении туалета.
Вздутие, сопровождающееся растяжением стенок мочевого пузыря, специфических проявлений не имеет.
Дивертикулез
Клиническая картина этого заболевания следующая:
- невозможность полноценного опорожнения пузыря;
- задержка урины;
- двухэтапное течение процесса выведения мочи;
- увеличение продолжительности акта молчеиспускания;
- появление кровянистых примесей в урине;
- выделение гноя из уретры;
- отсутствие позывов;
- жжение в нижней части живота, возникающее при присоединении инфекций.
Обструкция
При обструкции пузыря появляются следующие симптомы:
- болевой синдром, связанный с растяжением стенок органа и воспалением мочеточников;
- почечная колика, возникающая при острой задержке мочи. Неприятные ощущения имеют постоянный выраженный характер, они распространяются на низ живота, промежность и половые органы;
- слабые боли в области поясницы (возникают при обструкции мочеточниково-лоханочного соединения);
- боли в боку, усиливающиеся при мочеиспускании.
Обструкция мочевика вызывает неприятные ощущения в промежности.
Спайки
Спаечный процесс, охватывающий мочевик, способствует:
- нарушению выведения мочи;
- появлению острых болей, усиливающихся во время менструаций;
- возникновению приступов тошноты и рвоты;
- интоксикации организма, проявляющейся головными болями, сонливостью, общей слабостью;
- нарушению функций кишечника.
Основные признаки заболеваний мочевого пузыря
Главные симптомы болезней мочевого пузыря – нарушение мочеиспускания и примесь крови в моче (гематурия).
Нарушения мочеиспускания
Боль при мочеиспускании обычно сопровождается жжением и резью.
Она вызвана раздражающим действием мочи на воспаленную слизистую при таком заболевании мочевого пузыря, как цистит. Боль при цистите возникает в конце процесса мочеиспускания. Для острого цистита также характерна боль внизу живота. Жалобы на учащенное и болезненное мочеиспускание наиболее часто встречаются у женщин 15–44 лет. У этих пациентов в 15 % случаев такие симптомы обусловлены не циститом, а вагинитом. Кроме того, у женщин в постменопаузе часто бывает болезненное мочеиспускание, поскольку снижение уровня эстрогенов в крови приводит к атрофии эпителия мочевого пузыря и мочеиспускательного канала.
К наиболее опасным болезням, проявляющимся учащенным и болезненным мочеиспусканием, можно отнести злокачественные опухоли мочевого пузыря, инфекции (гонорея, герпес), мочекаменную болезнь (камни мочевого пузыря).
При таких жалобах следует исключить у пациента климактерический синдром, простатит, инородное тело в мочевом пузыре и нижних мочевыводящих путях. Иногда боль возникает при лихорадке, высокой кислотности мочи при обменных нарушениях. Сходные симптомы также могут давать язвы и дивертикулы (выпячивания) мочевого пузыря и мочеиспускательного канала, аденома простаты, фимоз, опущение влагалища.
Не стоит забывать и о том, что учащенное и болезненное мочеиспускание может быть симптомом депрессии, сахарного диабета, побочного действия лекарственных препаратов.
Гематурия

Гематурия – это примесь крови в моче. Различают макрогематурию (видимую глазом примесь крови) и микрогематурию (выявляемую при микроскопическом исследовании). Для развития макрогематурии достаточно добавления к 1 л мочи 1 мл крови.
При раке мочевого пузыря макрогематурия бывает в 70 % случаев. С другой стороны, самой частой причиной примеси крови к моче является инфекция мочевых путей (особенно цистит у женщин). Гематурию могут вызвать и камни мочевого пузыря.
При болезнях мочевого пузыря окрашивание мочи кровью может появляться только в последней порции мочи или в течение всего акта мочеиспускания.
Примесь крови в моче бывает и при многих заболеваниях почек, инфекционных болезнях, приеме лекарственных препаратов. Именно поэтому при возникновении такого симптома необходимо обратиться к врачу для проведения диагностики.
Причины и профилактика воспаления мочевого пузыря
В большинстве случаев, воспалительный процесс при цистите сопровождается активизацией патогенной микрофлоры. Попасть в мочевой пузырь возбудитель может следующими путями:
- нисходящим (из почек и верхних мочевых путей);
- восходящим (из уретры, в том числе при заражении бактериями перианальной области);
- лимфогенным (из соседних тазовых органов);
- через стенку органа из соседних очагов воспаления.
Чаще всего женщин заражение происходит восходящим путем
При этом важное значение имеет состояние общего и местного иммунитета. Фактор, который вызвал заболевание у одной женщины, не обязательно будет опасным для другой
Одного присутствия возбудителя недостаточно. Кроме него, необходимы структурные или функциональные нарушения, в результате которых слизистая органа не сможет защищать его от активного размножения патогенов.
Факторы, которые увеличивают вероятность развития цистита:
- снижение иммунитета;
- переохлаждение;
- нарушение оттока мочи;
- гормональные дисбалансы, в том числе беременность и роды;
- диагностические или лечебные манипуляции на уретре или мочевом пузыре;
- мочекаменная болезнь;
- длительный прием антибиотиков;
- химио- или лучевая терапия;
- застойные явления в малом тазу;
- негативное психоэмоциональное состояние.
Некоторые из них способствуют попаданию в уретру и мочевой пузырь патогенной флоры, другие – помогают активизироваться бактериям, которые являются нормальными обитателями мочевыводящих путей женщины.
Часто женский цистит возникает из-за попадания в уретру энтеробактерий, которые находятся в кишечнике. Это может произойти при несоблюдении правил гигиены или переходе к вагинальному сексу после анального.
Прямая зависимость здоровья мочеполовой системы наблюдается с гормональным фоном. Его изменения могут отражаться на работе обеих систем. Цистит часто диагностируется в паре с кольпитом или бактериальным вагинозом.
Воспаление часто возникает во время беременности. Причиной становится затруднение полного опорожнения мочевого пузыря, из-за чего в остаточной моче начинает развиваться инфекция.
Профилактика цистита не составляет труда. Как правило, при хорошем уровне иммунитета и соблюдении простых правил женщина может надежно обезопасить себя от этой проблемы. Рекомендации врачей для профилактики цистита следующие:
Необходимо своевременно опорожнять мочевой пузырь. Лучше сходить в туалет заранее, чем потом терпеть из-за отсутствия места
Это поможет предупредить застой очи и активизацию патогенной флоры.
Ведите активный образ жизни и уделяйте достаточное внимание физическим упражнениям. Сидячая работа приводит к плохому кровообращению в тазовой области и увеличивает вероятность развития воспалительных процессов.
Придерживайтесь здорового питания
Нарушить защитные функции слизистой мочевыводящих путей и привести к ее раздражению могут копчености, острая пища, газированные напитки, чеснок, хрен и другие подобные продукты.
Соблюдайте личную гигиену и носите белье из натуральных тканей.
Не купайтесь в загрязненных водоемах, а также не переходите к вагинальному сексу сразу после анального.
Лечение воспаления мочевого пузыря народными средствами
Полезные отвары хорошо помогают при остром цистите, которые эффективно снимают воспаление. В частности, это отвары – листьев толокнянки, алтея лекарственного, золотарника нисходящего и репешка обыкновенного. Заметный результат курса лечения народными средствами наступает через 1,5- 2 недели.
Наиболее эффективным народным средством является клюквенный сок. Содержащиеся в этом соке биологически активные вещества изменяют консистенцию и количество слизи в мочевом пузыре, тем самым предотвращая повторное возникновение цистита. Применять необходимо исключительно чистый сок из клюквы, различного рода смеси эффективны не будут. Для тех, кому клюквенный сок не по душе, подойдет экстракт клюквы в капсулах.
Помощь в лечении и профилактике цистита может оказать петрушка. Листья и корни этого растения нужно измельчить. Одну чайную ложку получившейся смеси затем заливают стаканом кипятка, после чего настаивают в термосе 2-3 часа. Принимать полученный отвар следует небольшими глотками за час до еды.
Не менее целительны и свойства укропа. Его также нужно измельчить. После этого залить 3 столовые ложки полученной массы стаканом горячей воды и держать на водяной бане 15 минут. После отвар следует остудить, процедить через марлю или мелкое сито и довести объем жидкости до первоначального, добавив кипяченой воды. Принимают полученное средство три раза в день до еды по три стакана.
Полезны для больных циститом и лечебные ванны с лекарственными травами. Продолжительность принятия такой ванны не должна превышать пятнадцати минут. А температура воды не должна быть выше 35 градусов С. Принимать лечебные ванны следует через день, курс лечения не должен составлять более 15 процедур.
Для приготовления сосново-елочной ванны нужно мелко рубят шишки и хвою ели и сосны. Полученную смесь перемешивают в эмалированной кастрюле и заливают тремя литрами воды. Затем кастрюлю ставят на слабый огонь и варят в течение получаса. После этого отвар настаивают один час, а после процеживают и выливают в ванну.
Положительный эффект дает и березовая ванна. Для ее приготовления траву спорыша, листья березы и шалфея смешивают в равной пропорции. 200 грамм полученной смеси заливают пятью литрами кипятка. Затем настаивают два-три часа, процеживают и выливают в ванну. Процедуру повторяют через день. Курс лечения составляет семь процедур.
Причины
Различная локализация лейкоплакии вызывается разными причинами и требует индивидуального подхода в разработке стратегии лечения.
Волосатая лейкоплакия развивается на фоне пониженного и ослабленного иммунитета, поэтому чаще всего такой вид заболевания диагностируют у пациентов с ВИЧ, различными иммунодефицитами и во время реабилитации после трансплантации органов, когда назначается курс иммунодепрессантов.
- Лейкоплакия наружных половых органов у женщин развивается чаще всего в период менопаузы, когда в тканях и клетках происходят процессы обратного развития. Слизистые ткани и кожа становятся суше, отмечается выпадение волос, что является нормальным физиологическим процессом.
- Лейкоплакия пищевода развивается после изжоги или ожога слизистой оболочки этого органа, более половины случаев этого заболевания становятся причиной появления раковой опухоли.
- Лейкоплакия в полости рта чаще всего локализуется на слизистых оболочках внутренней стороны щеки, твердом и мягком нёбе, а также в угловых складках рта. Лейкоплакия языка в медицине встречается крайне редко.
Точных причин развития этого заболевания во рту официальная медицина по сегодняшний день не знает. Тем не менее, выделен ряд факторов, повышающих шансы на появление лейкоплакии:
- нарушения обмена веществ;
- генетическая предрасположенность;
- недостаток витамина А;
- курение;
- хронические травмы слизистых оболочек (например, неправильно изготовленными протезами);
- деятельность, связанная с непосредственным контактом с каменным углем и каменноугольной смолой, а также процессами их переработки;
- ВИЧ и СПИД;
- хронические воспалительные процессы во рту, связанные с неврологическими нарушениями.
Лейкоплакия мочевого пузыря – это затяжное хроническое заболевание, которое характеризуется перерождением клеток переходного эпителия в клетки плоского. Ороговевший эпителий неустойчив к компонентам мочи, что вызывает очаги воспаления в полости мочевого пузыря. Основной причиной развития заболевания является восходящее инфицирование возбудителями, передающимися половым путем. Поэтому лейкоплакия в мочевом пузыре развивается чаще у женщин – их мочевой канал значительно короче мужского, поэтому инфекции легче через него проникнуть.
В отдельных случаях причиной лейкоплакии может стать нисходящее инфицирование, когда с током крови из близлежащих органов проникает возбудитель: стафилококки, протеи, стрептококки, кишечная палочка и другие. Развитию заболевания благоприятствуют:
- хронические заболевания органов брюшной полости, расположенных рядом с мочевым пузырем;
- все факторы, снижающие иммунитет: переохлаждения, стрессы, вредные привычки, беспорядочный образ жизни;
- очаги хронического воспаления, расположенные на удалении от мочевого пузыря: тонзиллиты, кариес, гаймориты и пр.;
- нарушения в работе эндокринной системы;
- не извлеченная вовремя спираль в полости матки;
- беспорядочная половая жизнь без применения средств барьерной контрацепции.
Лейкоплакией шейки матки называют белесые образования (пятна или бляшки), которые появляются на слизистой оболочке. Для диагностики заболевания достаточно профилактического осмотра с помощью гинекологического зеркала.
Как и дисплазия, лейкоплакия шейки матки требует обязательного лечения, поскольку является предраковым заболеванием. Причин для появления таких изменений тканей немало:
- снижение иммунитета по разным причинам;
- травмы при неаккуратном осмотре, прерывании беременности, родах;
- перебои в работе эндокринной системы;
- дисфункция яичников;
- текущие или ранее перенесенные инфекционные заболевания половых органов.







Добавить комментарий