Чем грозят метаплазированные клетки
Содержание:
- Основные разновидности
- Осложнения метаплазии пищевода
- Симптоматика
- Общие сведения
- Прогноз
- Классификация
- Лечение
- Известные виды метаплазии
- Причины возникновения плоскоклеточной метаплазии
- Что такое метаплазия шейки матки?
- Разновидности метаплазии
- Что представляет собой болезнь
- Симптомы
- Этиология
- Виды клеток эпителия и зависимость от эстрогенов
- Симптомы
- Профилактика
Основные разновидности
У метаплазии также существует градация по типам изменений в тканях. Она проводится по месту локализации поражений и бывает следующих видов.
Классификация по типам поражений:
- Пилорическая метаплазия. В этом случае происходит замещение трубчатых желез желудка слизистой тканью.
- Реснитчатая метаплазия. В тканях пораженного органа появляются характерные клетки, которые приводят к появлению рака.
- Панкреатическая метаплазия. Достаточно редкое состояние, характеризующееся появлением мелкозернистых клеток.
Очаговая и диффузная форма метаплазии чаще всего встречается в антральном отделе желудка.
При очаговой метаплазии патологический процесс происходит в антральном отделе желудка в отдельно взятой части. Под влиянием неблагоприятных факторов клетки перестают обновляться, атрофируются и отмирают. Диффузная метаплазия происходит без отмирания тканей и затрагивания глубоких слоев.
Осложнения метаплазии пищевода
Появление очагов метаплазии в пищеводе, состоящих из однослойного цилиндрического эпителия, может привести к ряду серьезных осложнений:
- Перерождение очагов метаплазии в злокачественное новообразование (рак), которое чаще всего представлено аденокарциномой.
- Кровотечение из очагов метаплазии и дефектов слизистой (эрозии) пищевода.
- Развитие пептических стриктур – соединительнотканные спайки, которые значительно уменьшают диаметр просвета пищевода в области их образования и приводят к развитию дисфагии (нарушение процесса глотания пищи).
Для предотвращения таких осложнений выполняется терапия, направленная на уменьшение размеров и количества очагов метаплазии пищевода.
Симптоматика
Симптомы плоскоклеточной метаплазии могут быть яркие, насыщенные, сходные с проявлениями цистита.
Пациенты с образованиями на слизистой оболочке мочевого пузыря жалуются на:
- жжение и дискомфорт в уретре;
- болезненное или дискомфортное мочеиспускание;
- частые позывы к мочеиспусканию (более 12 раз в сутки);
- «хлопья» в моче;
- дизурия (затрудненное опорожнение мочевого пузыря);
- ноктурия (позывы к ночному мочеиспусканию чаще одного раза);
- боль и дискомфорт в области мочеиспускательного канала, особенно проявляющиеся при половом акте.
Эти симптомы могут указывать на разные болезни мочеполовой системы. Отсутствие положительного результата после применения антибактериальных и противовоспалительных препаратов дает повод к проведению дальнейшего обследования пациента. Наличие метаплазии подтверждается в ходе цистоскопии и патоморфологического исследования после биопсии измененных тканей.
Причины болей при плоскоклеточной метаплазии мочевого пузыря достаточно не изучены. Боль обычно объясняется нарушением слоя гликозаминогликанов (GAG, соединений сложной структуры, имеющих отрицательный заряд), покрывающих уротелий. Это нарушение приводит к «синдрому проникающего эпителия», который позволяет проникать аллергенам, химическим раздражителям, лекарствам, токсинам и ионам калия в ткань мочевого пузыря, в результате чего возникает синдром болезненного мочевого пузыря. Проникновение мочи в подслизистый слой может служить причиной поддержания постоянного воспалительного процесса в стенке мочевого пузыря. В некоторых исследованиях обсуждается лечение синдрома болезненного мочевого пузыря с использованием инстилляции в мочевой пузырь гиалуроновой кислоты (ГК), как одного из компонентов GAG слоя с положительной ответной реакцией.
В некоторых исследованиях сообщалось о возникновении плоскоклеточной метаплазии в нейрогенном мочевом пузыре, особенно среди тех, кто подвергается опорожнению мочевого пузыря с помощью постоянного катетера.
Данные исследований рецепторов мочевого пузыря, в частности исследования ванилоидных рецепторов TRPV1, которые располагаются в подслизистой основе, объяснили механизм диссинергии детрузора и сфинктера. Чрезмерное срабатывание рецептора приводит к боли и поллакиурии с возможной последующей полной анергией.
Колебания рН среды мочевого пузыря вызывают раздражение рецепторов и, как следствие, дискомфорт и расстройства поведения мочевого пузыря. Присутствие мускариновых и никотиновых рецепторов в клетках уротелия может указывать на активное участие уротелия в регуляции функции мочевого пузыря. Ацетилхолин, высвобождаемый под воздействием различных импульсов (механических, биохимических и др.), стимулирует нервную систему, что приводит к чрезмерному сокращению мышц детрузора и, как следствие, к поллакиурии.
Общие сведения
Распространенность патологических процессов шейки матки остается высокой и не отмечается тенденции к снижению
Важность проблемы заключается в том, что патология встречается у 15-20% пациенток репродуктивного возраста. Это могут быть как доброкачественные процессы, так и предраковые, своевременное выявление и лечение которых позволяют предупредить развитие рака шейки матки
К доброкачественным заболеваниям относятся истинная эрозия, эктропион, лейкоплакия простая, полип, эктопия (или псевдоэрозия), о которой сегодня пойдет речь.
Эктопия или эндоцервикоз шейки матки, что это такое? Термин эктопия означает ненормальное смешение тканей или органов. Так, если говорить об органах, то может быть эктопия сердца — ненормальное его положение вне грудной клетки, например в шее или в брюшной полости. Эктопия яичка — это аномальное расположение яичка у мальчиков, состояние, когда орган не опускается в мошонку, а локализуется под кожей лобка, возле корня полового члена, под кожей промежности.
В рассматриваемом нами случае имеет место перемещение цилиндрического эпителия цервикального канала во влагалищную зону. Это несвойственное и нетипичное расположение цилиндрического эпителия. В структуре доброкачественных заболеваний эктопия составляет 90-95%.
Кратко рассмотрит строение шейки матки. Она является продолжением тела матки и связывает полость матки и влагалище. Часть шейки над влагалищем называется влагалищной частью или экзоцервиксом. Внутри шейки проходит цервикальный канал (длина его всего 4 см), который открывается в матку, образуя внутренний зев, и во влагалище, образуя наружный зев.
Слизистая цервикального канала имеет цилиндрический эпителий, а само влагалище и влагалищная часть шейки матки выстланы многослойным плоским эпителием. Благодаря многослойности он выполняет защитную функцию, а гликоген верхних слоев эпителия создает иммунологический барьер. Наружный зев является местом стыка двух эпителиев. Расположение стыка меняется в различные возрастные периоды, поскольку зависит от гормонального фона: у женщин детородного возраста он находится в наружном зеве, у совсем юных девушек — во влагалищной части шейки, а у пожилых женщин — внутри канала. Во время беременности стык перемещается в вагинальную часть шейки, что является нормой для этого периода, то есть формируется физиологическая эктопия на фоне гиперэстрогении.
Большинство врачей считают, что цервикальная эктопия шейки матки не является заболеванием, а нормальным физиологическим состоянием, в связи с этим код эктопии шейки матки по МКБ-10 не присвоен. При этом нормой считаются неосложнённые формы эктопии. У подростков и юных женщин цервикальная эктопия рассматривается как физиологическое состояние, которое связано с относительной гиперэстрогенией и протекает бессимптомно.
Эктопия цилиндрического эпителия встречается у половины женщин репродуктивного возраста, но, если она протекает с на фоне воспалительных заболеваний (цервицит, вагинит) и нарушений менструального цикла, женщина нуждается в обязательном дообследовании (кольпоскопия, цитологическое исследование мазков). Это связано с тем, что эктопированный цилиндрический эпителий постепенно снова замещается многослойным плоским, но при этом процессе возможно развитие дисплазии клеток (изменение формы и строения их), которая является предраковым заболеванием. В этом и заключается опасность эктопии у части женщин.
Прогноз
Понятие цилиндроклеточная метаплазия включает большой спектр изменений: от поражений без дисплазии до начальных форм рака. Следовательно, лечение и прогноз этих форм будут различными.
Даже размеры и количество очагов не всегда определяют прогноз заболевания. Множественные очаги метаплазии с высокодифференцированной, хотя и измененной тканью, могут в течение многих лет оставаться стабильными, а единичный очаг с недифференцированной тканью может потребовать срочной операции.
Хороший прогноз заболевания отмечается в случае полной ремиссии ГЭРБ и отсутствии гистологических признаков дисплазии. Плохой прогноз – высокая степень дисплазии на фоне сохраняющихся забросов рефлюктатов. Плохим прогностическим признаком долгое время считалось наличие полной и неполной кишечной метаплазии (отличающейся от полной кишечной метаплазии наличием в биоптате желудочных клеток) на длинном сегменте (но даже этот признак сейчас признают не все ученые).
А между этими полярными состояниями есть масса других состояний. Поэтому однозначно сказать каков прогноз заболевания можно только на примере конкретного случая.
Здесь следует помнить о том, что цилиндроклеточная метаплазия – это не рак, а только повышенная вероятность его развития, поэтому при адекватном лечении и динамическим наблюдением за состоянием tunica mucosae пищевода, большинство пациентов продолжают вести нормальную жизнь и доживают до глубокой старости.
Классификация
По степени распространенности нарушений выделяют несколько вариантов течения патологии:
- легкая — в процесс вовлекается лишь 5 % поверхности печени или другого сегмента;
- среднетяжелая — поражено 20 % органа;
- выраженная — повреждению подверглось более 20 % поверхности.
В случаях поражения эпителия желудка или кишечника могут развиваться:
- полная кишечная метаплазия — наблюдается формирование очагов из всех слоев органа, требуется незамедлительное хирургическое лечение (в противном случае начнет развиваться рак);
- неполная кишечная метаплазия — на фоне воспаления замещается небольшой участок слизистой оболочки, со временем ткани атрофируются и отмирают;
- реснитчатый тип — повреждение имеет вид ресничек, напоминая метастазирование онкологии, выступает в качестве тяжелого предракового состояния;
- пилорическая разновидность — происходит нарушение антрального отдела желудка, деструкции и отмирания тканей не наблюдается;
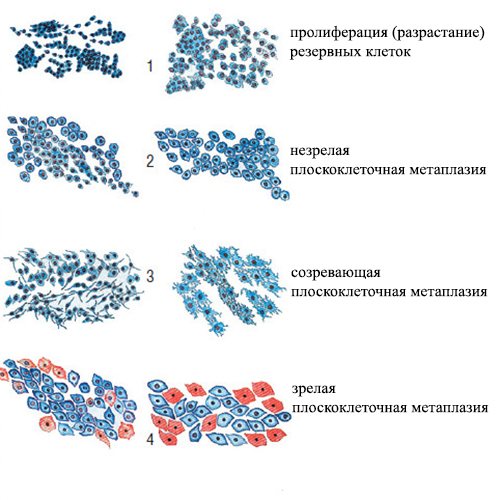
- зрелая плоскоклеточная метаплазия;
- незрелая плоскоклеточная метаплазия;
- панкреатическая форма — часто характерна для такого состояния, как атрофический гастрит с кишечной метаплазией;
- толстокишечная метаплазия;
- тонкокишечная метаплазия.
В зависимости от тяжести атрофии болезнь бывает:
- А — незначительная;
- В — промежуточная;
- С — диффузная.
Опираясь на вышеуказанные классификации, врач назначает индивидуальное лечение.
Лечение
Данное заболевание лечится двумя методами. Сначала применяют консервативное лечение препаратами, а затем, если не принесло результата, начинают оперативное вмешательство. Начнем рассматривать схемы лечение по порядку.
Консервативный метод. Он включает в себя лечение медикаментами. Данные препараты будут направлены на устранение причины, которая вызвала метаплазию. Так как это основная часть причин приходится на вирусную этиологию, то и лечение будет направлено на устранение вирусов и бактерий. Если метаплазия вызвана папилломавирусом человека, то действующими препаратами являются Панавир и Генферон.
Панавир выпускается в форме свечей, таблеток и растворов для инъекций. Обычная схема приема свеч это по 1 суппозиторию дважды в сутки. Время приема 30 дней. Курс можно повторить через месяц. Крем намазывают на внешние половые органы дважды в сутки в течение двух недель.
Генферон. По 1 свече во влагалище дважды в сутки в течение 10 дней. Курс можно повторить через месяц.
Если метаплазия вызвана бактериями во влагалище, то назначают курс антибактериальной терапии. Эффективными являются несколько препаратов.
Тержинан. Свечи вводят во влагалище раз в день в течение 10 дней. Эти препараты устраняют зуд и другие сопутствующие неприятные проявления метаплазии. После сдачи анализов курс можно повторить.
Неотризол. Это суппозитории, которые нужно вводить во влагалище на ночь. Курс приема около 8 дней. Если через восемь дней симптомы неприятные не уйдут, то курс следует продолжить.
Оперативный метод лечения. Если метаплазия дошла до тяжелого уровня, и консервативное лечение не дало результатов, то прибегают к хирургическому методу лечения. Он в себя включает:
- Выскабливание канала – это довольно грубый метод лечения. Его применяют тогда, когда остальные методы недоступны.
- Конусное отсечение – отсекание кусочка шейки матки с пораженным участком. Преимуществом является полное удаление пораженного участка. Однако метод все так же инвазивен.
- Электрокоагуляция – воздействие не метаплазию электрическим током.
- Лазерная терапия – патологические клетки выпариваются лазером.
Известные виды метаплазии
На сегодняшний день выделяют два основных типа поражения желудка:
- Полная или тонкокишечная метаплазия. Встречается гораздо чаще, чем второй вид патологии. Заболевание схоже с дисплазией (неправильным развитием органов или тканей). Характеризуется тем, что желудочный эпителий заменяется клетками тонкого кишечника, в результате чего приобретает кишечные функциональные свойства. Полная метаплазия имеет наиболее благоприятный исход лечения, так как считается начальным этапом заболевания и биологически не может быть предраковым состоянием;
- Патология второго вида (толстокишечная) называется неполной либо незрелой. Это опасное заболевание, которое является предшественником злокачественного процесса. В желудке обнаруживаются клетки как толстой, так и тонкой кишки. Чаще всего онкологию диагностируют у пациентов, чей эпителий поражен в значительной степени, а не маленькими очагами. Предраковые изменения требуют скорейшего начала терапии, т. к. не получающего лечение человека ждет смертельный исход.
Существуют разделение типов патологии по иному признаку. Так, метаплазия бывает:
- Очаговой. Для патологии характерны отдельные, сформировавшиеся при поражении слизистой оболочки желудка небольшие участки поражения. Основное место локализации — антральный отдел желудка (место, куда попадает съеденная пища). В процессе деструкции пораженные клетки утрачивают способность к обновлению и со временем атрофируются;
- Диффузной. Замещение прогрессирует (также в антральной части пищеварительного органа) без отмирания образующих ткань клеток, при этом не затрагиваются глубокие эпителиальные слои;
- Панкреатической. Отличительной чертой патологического процесса является замещение здоровой материи клетками, имеющими ацидофильные окончания. Обычно такая патология наблюдается на фоне хронического гастрита;
- Ресничной. Замещение эпителиальных клеток при этой форме заболевания напоминает микроскопические реснички (сходство с раковыми метастазами). Такое деструктивное развитие считается предвестником злокачественных перерождений, например, аденокарциномы желудка.
Кишечная метаплазия также классифицируется по степени распространения поражений эпителия. Она бывает:
- слабой (около 5% общих поражений желудочной ткани);
- умеренной (до 20 % измененного эпителия);
- выраженной (более 20 % замены клеток желудка на кишечные).
По степени атрофии желез метаплазия подразделяется на:
- незначительную (А);
- промежуточную (В);
- полную (С).
Причины возникновения плоскоклеточной метаплазии
Плоскоклеточная метаплазия при первичном диагностировании не считается патологическим состоянием (при отсутствии других патоморфологических изменений), поэтому большое значение для лечения и профилактики дальнейшего дифференцирования и пролиферации клеток имеет подробная беседа с пациентом и сбор полного анамнеза, включающего информацию об образе жизни, условиях трудовой деятельности, особенностях питания и перенесенных ранее заболеваниях.
Для первичной диагностики врач проводит сбор анамнеза
Факторами, способными стать причиной структурных изменений в эпителиальной ткани, специалисты называют следующие причины:
- вредные привычки (курение, алкогольная зависимость, токсикомания);
- проживание в местностях с напряженной радиационной и экологической обстановкой;
- работа на вредных производствах и заводах по переработке тяжелых металлов;
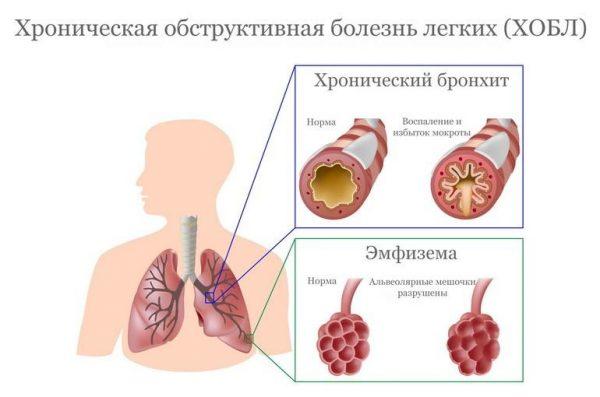
- хронические инфекционные и инфекционно-воспалительные заболевания (например, сквамозная метаплазия шейки матки часто является следствием эрозии, а замещение функционального эпителия многослойными эпителиальными клетками в дыхательных путях нередко происходит на фоне хронического бронхита и хронической обструктивной болезни легких);
- патологии эндокринной системы;
- прием некоторых лекарственных препаратов (особенно гормонов) и т.д.
Плоскоклеточная метаплазия часто развивается на фоне обструктивной болезни легких
Плоскоклеточная метаплазия является обратимым доброкачественным процессом, и ее проявления, как правило, полностью регрессируют после устранения всех провоцирующих факторов (структура эпителия восстанавливается).
Таблица. Причины сквамозной метаплазии внутренних органов
| Орган-мишень (или система органов) | Возможные причины |
|---|---|
Матка и шейка матки | Стимулирование гормонами (например, в период подготовки к беременности или экстракорпоральному оплодотворению), длительный прием оральных контрацептивов, инфекции влагалищных путей, дисбактериоз влагалища, аборты и замершие беременности в анамнезе, случаи вакуумной экстракции или хирургического выскабливания матки при маточных кровотечениях различной этиологии, хронический эндометриоз. |
Мочевой пузырь и мочевыводящие пути | Хронический цистит, мочекаменная болезнь, несоблюдение питьевого режима (недостаточное поступление жидкости приводит к неэффективному промыванию мочевыводящих путей и застою мочи с последующим развитием инфекционно-воспалительного процесса). |
Дыхательные пути | Курение (особенно у людей, страдающих табачной зависимостью более 5 лет), хронический бронхит, ХОБЛ, аденоидит, хронический тонзиллит, синусит (включая катаральный полисинусит). |
Анализ мазков позволяет выявить инфекционный патоген
Что такое метаплазия шейки матки?
Само понятие метаплазирование подразумевает под собой изменения в клетках шейки матки, которые приводят к патологии. Проще говоря, метаплазия шейки матки — это предраковое заболевание. Если не заниматься срочным лечением этой патологии, то почти в 100% случаев она перерастет в рак.
Данное заболевание чаще всего встречается у пациенток, которые достигли пятидесятилетнего возраста. Очень редко метаплазия встречается у молодых девушек. На поздней стадии эту болезнь довольно сложно излечить, ее легче устранить в зарождении. Именно поэтому всем женщинам, находящимся в периоде менопаузы, так рекомендуют регулярно посещать гинеколога.
Давайте подробно обсудим все нюансы метаплазии шейки матки, чтобы, столкнувшись с ней, имели полное представление и план действий. Фото данной патологии см. ниже.
Разновидности метаплазии
Плоскоклеточная метаплазия имеет несколько видов поражения шейки матки. Установить достоверно тип патологии можно только по результатам диагностики. Характер заболевания не влияет на течение, но играет определяющую роль в выборе тактики лечения.
Незрелая.
Тяжело поддается диагностике и по этой причине представляет серьезную угрозу, так как риск озлокачествления не снижается. При обследовании обнаруживаются клетки разной формы и с отличающимися границами. Сложность диагностики заключается в затруднительном определении принадлежности обнаруженного эпителия.
Плоскоклеточная.
Сопровождается замещением клеток, которые на первый взгляд не отличаются от естественных для данного участка
Основным признаком, на который обращается внимание, является необычное расположение. Данное заболевание характеризуется выходом плоского эпителия за промежуточную зону
Плоскоклеточная с дискариозом.
Подвергается дифференцированию легче всего. Являясь зрелой формой, патология характеризуется аномальным делением в ядре и образованием клеток одинаковой формы.
Что представляет собой болезнь
Плоскоклеточная метаплазия шейки матки встречается у пациенток климатического возраста, как правило, после 50 лет. Если диагностируют плоскоклеточную метаплазию шейки матки, что это такое и как объяснить простым языком патологию женщине? Заболевание представляет собой предраковое состояние. При отсутствии должного лечения развивается онкологическая злокачественная опухоль. В целом метаплазия — это патологический процесс, при котором железистый эпителий, что покрывает в нормальном состоянии шейку матки, заменяется плоским.
Чтобы было понятно, что происходит внутри, нужно сказать, что внутренние органы женщины, точнее, матка и ее придатки, имеют четкое чередование эпителия:
- ближе к вагинальному каналу имеет место плоский многослойный эпителий;
- промежуточная зона между шейкой матки и вагинальным каналом характеризуется полным отсутствием эпителия;
- цилиндровый эпителий выстилает полость матки и цервикальный канал.
В норме эти виды эпителия не смещаются вовсе, существует четкая граница меду ними.
Нередко метаплазия развивается в местах где есть эрозия, инфекционные поражения, воспалительные процессы и другие хронические заболевания. Особую опасность для женщины несет метаплазия, которая осложнена ороговением клеток, если она развивается в цервикальном канале, и железистый эпителий замещается цилиндрическим.
Симптомы
Главная опасность метаплазии шейки матки в том, что часто она протекает без каких-либо клинических проявлений. Женщину ничего не беспокоит, соответственно она и не пойдет к доктору. Но по факту у нее начали развиваться патологические процессы в клетках шейки. Если не заметить, они перерастут в дисплазию, а затем в онкозаболевание. Обязательно раз в год ходите к гинекологу, и делайте скрининг на метаплазию.
Все же иногда данная патология дает о себе знать. Обычно проявляются симптомы как сочетание с другой патологией. Например, метаплазия шейки матки часто сопутствует таким заболеваниям:
- эрозия;
- папиллома;
- кондилома;
- инфекция.
При таких сопутствующих проблемах пациентка ощущает следующие проблемы:
- сбой цикла менструаций (слишком длинные либо слишком короткие интервалы);
- постоянные боли во время секса (это вызвано тем, что нарушена целостность эпителиального покрытия);
- выделения (творожистые, коричневые, молочные, кровянистые);
- изменение гормонального фона (резкое повышение или понижение массы тела, сыпь).
Женщины, находящие в периоде климакса, часто относят проявления этих симптомов к менопаузе. Они считают, что все это должно быть в период климакса и поэтому не идут к врачу. Однако это не правильно.
Этиология
Выделяют следующие причины метаплазии у женщин:
- дефицит витамина А,
- генетическое расстройство с участием секреторных желез,
- хроническое воспаление,
- гормональный дисбаланс, в частности, эстрогена и прогестерона,
- заражение шистосомами ( Schistosoma haematobium ),
- рецидивирующие инфекции мочевыводящих путей,
- хирургические процедуры, выполняемые на мочевом пузыре,
- нейрогенные заболевания мочевого пузыря.
Метапластические изменения без ороговения в области мочепузырного треугольника считаются нормальным процессом в женском организме и расцениваются как реакция на выработку эстрогена. Такие изменения получили название «вагинальной метаплазии» из-за того, что при исследовании состояние эпителия напоминает метаплазию шейки матки. Такой вид встречается в основном у молодых женщин. Он характеризуется отсутствием клеточной атипии, присутствует у 80 % пациенток. У мужчин такой тип метаплазии встречается обычно в случае получения эстрогенов в составе терапии заболеваний предстательной железы.
Опасения вызывает кератинизирующая метаплазия, отличие которой состоит в ороговении мембраны. На начальном этапе плоскоклеточная метаплазия выполняет защитную функцию, предохраняя стенки мочевого пузыря от негативного внешнего влияния.
Изменения могут возникнуть как ответ на различные стрессовые факторы, в частности хронический цистит, бактериурия, конкременты мочевого пузыря, склеротические изменения, а также раздражение химическими реагентами, лекарствами. Наиболее опасны внутриклеточные паразиты такие, как уреаплазма, хламидии. При этом анализы мочи будут нормальными, потому что инфекция проникает глубоко внутрь слизистой оболочки. Результатом длительного воспалительного процесса являются изменения на клеточном уровне. Обнаружить образование можно с помощью цистоскопии.
Как одну из причин возникновения плоскоклеточной метаплазии называют яйца шистосом, что вызывает серьезные осложнения.
Проникновение мочи в подслизистый слой в районе бляшек поддерживает воспалительный процесс, усугубляя картину течения болезни. Если площадь поражения составляет 50 %, есть риск трансформации в онкологическое заболевание. На это влияет и длительность течения болезни, как отмечалось ранее.
Виды клеток эпителия и зависимость от эстрогенов
Плоский или многослойный эпителий — это клетки, которые выстилают влагалищную часть шейки матки. В цервикальном канале другой вид эпителия — цилиндрический. Плоский состоит из четырех видов клеток — поверхностные, промежуточные и базально-парабазального слоя.
То, какие именно клетки врач возьмет на анализ, зависит от концентрации главного женского гормона — эстрогена. Плоский эпителий пластами, фрагментами, скоплениями в мазке — это все варианты нормы, если без анаплазии.
Поверхностные, самые крупные, но с маленьким ядром клетки характерны для 9-14 дня менструального цикла. Если в результате анализа написано, что эпителия большое количество, и вы сдавали его как раз в середине цикла, то вот она причина.
Промежуточные клетки встречаются в любой фазе цикла. Их отличие — чуть меньшие размеры, неправильная форма, больший размер ядра.
Пока эстроген на самой низкой точке, в период менструации, в мазке оказываются парабазальные клетки. Вообще, во время месячных женщина «теряет» треть эпителия. Также этот вид клеток плоского эпителия характерен для периода аменореи (гормональных нарушений)
Базальные клетки с очень крупным ядром характерны для атрофического типа мазка (АТМ). Диагностируются у женщин в менопаузе при минимум 5 лет не работающих яичниках. Также подобная ситуация наблюдается у женщин с длительной послеродовой аменореей, если активное грудное вскармливание продолжается более года.
При АТМ количество эпителия скудное, зато очень много лейкоцитов — есть воспаление. Чтобы избежать этого, женщинам при климаксе назначают заместительно-гормональную терапию (ЗГТ) в виде таблеток, вагинальных суппозиториев или крема. Про «Овестин» и «Фемостон», думаем, многие слышали. Эти препараты восполняют недостаток эстрогена и значительно улучшают качество жизни женщин, их самочувствие, появляется половое желание, а секс становится менее болезненным, благодаря хорошо увлажненной слизистой без ранок и трещинок. Подробнее об этом мы писали в статье про атрофический кольпит.
Симптомы
Патологическое изменение тканей может долгое время протекать бессимптомно. Выявить структурные изменения можно случайно во время планового гинекологического осмотра.
Метаплазия развивается, как правило, ещё до беременности, так как процесс замещения тканей занимает довольно продолжительное время.
Первые признаки, которые должны насторожить беременную женщину, — это:
- болевые ощущения при половом акте,
- нехарактерные выделения из влагалища белого цвета и творожистого характера со зловонным запахом,
- кровянистые выделения.
Иногда могут возникать тянущие боли в животе, которые свидетельствуют о развитии патологических процессов в организме.
При метаплазии большую роль играет ранняя диагностика, поскольку патология является предраковым состоянием и может перерасти в злокачественное образование
Поэтому очень важно при проявлении первых симптомов обратиться к врачу для прохождения обследования
Диагностика метаплазии у беременных
Поскольку метаплазия развивается бессимптомно, будущей маме необходимо проходить гинекологические осмотры ещё на стадии планирования беременности.
До диагностирования метаплазии у будущей мамы врачу необходимо собрать анамнез заболевания, осмотр с помощью гинекологических зеркал и провести лабораторные анализы. Обязательным этапом диагностики является забор мазка для гистологического исследования.
При подозрении на метаплазию проводится кольпоскопия, позволяющую определить степень поражения тканей.
Ранняя диагностика и своевременное лечение позволит избежать ряда проблем, среди которых осложнение хода беременности, развитие раковых образований.
Профилактика
Профилактика плоскоклеточной метаплазии включает целый комплекс мер по гигиеническому режиму и организации интимной жизни, позволяющий снизить риски занесения инфекций и связанных с этим дифференцированных и деструктивных изменений эпителия.
В профилактике плоскоклеточной метаплазии важная роль отводится личной гигиене
- Частая смена половых партнеров не только повышает риск инфицирования, но и стимулирует защитно-приспособительные механизмы в ответ на регулярный контакт с чужой микрофлорой (если партнеры не используют презервативы). Это может привести к скрытому слабо выраженному воспалению, поэтому половой партнер должен быть постоянным, а во время интимной близости лучше использовать средства барьерной контрацепции.
- Даже если партнер ничем не болен, перед сексуальной близостью обязательно проведение гигиенических мероприятий. Остатки мочи, секрета и других биологических жидкостей, попадая на слизистые оболочки половых органов партнера, могут вызвать воспаление и раздражение.
- Гигиеническое подмывание должно быть ежедневной процедурой (помимо регулярного душа). Использовать для этих целей можно только специально предназначенные средства с подходящим уровнем pH.
- Нижнее белье следует менять два раза в день: утром и вечером. Смена постельного и нательного белья для сна должна производиться не реже 1 раза в 3-4 дня.
- Больше значение имеет влияние канцерогенных и токсичных факторов, поэтому мерами профилактики являются нормализация пищевого рациона, отказ от вредных привычек и коррекция режима дня, труда и отдыха.
Обязательной мерой профилактики любых гинекологических патологий у женщин является посещение гинеколога 1-2 раза в год (при наличии жалоб, факторов риска или хронических заболеваний – по показаниям).
Не стоит пренебрегать плановыми посещениями гинеколога
Плоскоклеточная метаплазия – защитно-приспособительная реакция организма в ответ на воздействие негативных факторов внутренней и окружающей среды. При отсутствии значимых изменений лечения данное состояние не требует, но пациенты с диагностированной метаплазией эпителия нуждаются в повышенном врачебном контроле с целью раннего выявления возможных признаков малигнизации. Основными задачами терапии являются купирование воспаления и эрадикация инфекций, одновременно при необходимости проводится иммуностимулирующая и иммуномодулирующая терапия. Прогноз при ранней диагностике и адекватном лабораторном контроле благоприятный.











Спасибо за информацию о плоскоклеточной метаплазии! Я хотел бы узнать больше о том, что это такое, какие симптомы сопровождают эту проблему, какие могут быть причины ее возникновения и как она может быть лечена. Буду благодарен за подробности.