Подагра. симптомы, причины, профилактика и лечение подагры
Содержание:
Лечение
Фото: bubnovsky-art.ru
В первую очередь особое внимание уделяется соблюдению диеты. Людям, страдающим подагрой, назначается специальная диета, которая характеризуется низким употреблением продуктов, богатых пуринами
Из рациона питания исключаются следующие продукты: жареное мясо, жирные сорта рыбы, цветная капуста, зеленый горошек, фасоль и бобы
Кроме того, важно исключить продукты, богатые жирами (колбасные изделия, жирные сорта молочных продуктов и т.д.). Также не стоит увлекаться консервированными продуктами и кондитерскими изделиями
Мясо и рыбу рекомендуется употреблять исключительно в отварном виде. Также важно отказаться от употребления спиртных напитков, крепкого чая и кофе. Людям, имеющим избыточную массу тела, рекомендуется 1 раз в неделю устраивать разгрузочные дни, которые могут быть как фруктовыми, так и овощными. Однако стоит отметить, что ни в коем случае нельзя заниматься голоданием, поскольку данные действия могут привести к обострению заболевания. Несоблюдение специальной диеты провоцирует обострение подагрического артрита, а также значительно утяжеляет течение патологического процесса. Помимо этого, важно не забывать о питьевом режиме. В сутки рекомендуется употреблять до 2 – 2.5 литров воды, поскольку хороший диурез способствует выведению из организма мочевой кислоты.
Безусловно, в лечении подагры важную роль играет прием лекарственных средств. Базисные антиподагрические препараты подразделяются на следующие группы:
- урикодепрессивные препараты — средства, механизм действия которых заключается в ингибировании фермента ксантиноксидазы, в результате чего уменьшается синтез мочевой кислоты;
- урикозурические препараты – повышают экскрецию мочевой кислоты путем реабсорбции уратов почечными канальцами.
Для устранения приступа острого подагрического артрита назначается колхицин, который принимается в соответствии со схемой лечения
Важно отметить, что данный препарат в последствие отменяется с постепенным уменьшением дозировки, после чего вновь назначаются базисные препараты
Также назначаются нестероидные противовоспалительные средства (НПВС), которые способны не только снизить степень активности воспалительного процесса, но также устранить болевой синдром.
После купирования приступа острого подагрического артрита могут назначаться физиотерапевтические процедуры. К ним относятся:
- электрофорез – физиотерапевтическая процедура, основанная на введении через неповрежденную кожу какого-либо лекарственного средства, осуществляемое с помощью постоянного электрического (гальванического) тока;
- магнитотерапия — метод физиотерапевтического лечения, основанный на использовании статического магнитного поля;
- бальнеотерапия – физиотерапевтический метод лечения, основанный на использовании природных и искусственно приготовленных минеральных вод.
Следует понимать, что подагра является хроническим заболеванием, которое, к сожалению, не подвергается полному излечению. Однако стоит понимать, что соблюдение специальной диеты и прием лекарственных средств являются необходимыми мероприятиями для снижения темпа прогрессирования патологического процесса.
Как снять боль при остром приступе подагры?
При остром подагрическом артрите проводят противовоспалительное лечение. Чаще всего используют колхицин. Его назначают для приёма внутрь обычно в дозе 0,5 мг каждый час или 1 мг каждые 2 ч, и лечение продолжают до тех пор, пока:
- Не наступит облегчение состояния больного;
- Не появятся побочные реакции со стороны желудочно-кишечного тракта или
- Общая доза препарата не достигнет 6 мг на фоне отсутствия эффекта.
Колхицин наиболее эффективен, если лечение начинают вскоре после появления симптомов. В первые 12 ч лечения состояние существенно улучшается более чем у 75 % больных. Однако у 80 % больных препарат вызывает побочные реакции со стороны желудочно-кишечного тракта, которые могут проявляться раньше клинического улучшения состояния или одновременно с ним.
При приёме внутрь максимальный уровень колхицина в плазме достигается примерно через 2 ч. Следовательно, можно предположить, что его приём по 1,0 мг каждые 2 ч с меньшей вероятностью обусловит накопление токсичной дозы до проявления терапевтического эффекта. Поскольку, однако, терапевтическое действие связано с уровнем колхицина в лейкоцитах, а не в плазме, эффективность режима лечения требует дальнейшей оценки.
При внутривенном введении колхицина побочные эффекты со стороны желудочно-кишечного тракта не наступают, а состояние больного улучшается быстрее
Важно помнить, что внутривенный путь введения требует аккуратности и что препарат следует разводить в 5—10 объёмах обычного солевого раствора, а вливание продолжать не менее 5 мин. Как при пероральном, так и при парентеральном введении колхицин может угнетать функцию костного мозга и вызывать алопецию, недостаточность печёночных клеток, психическую депрессию, судороги, восходящий паралич, угнетение дыхания и смерть
Токсические эффекты более вероятны у больных с патологией печени, костного мозга или почек, а также у получающих поддерживающие дозы колхицина. Во всех случаях дозу препарата необходимо уменьшить. Его не следует назначать больным с нейтропенией.
Индометацин можно назначать для приёма внутрь в дозе 75 мг, после которой через каждые 6 ч больной должен получать по 50 мг; лечение этими дозами продолжается и на следующие сутки после исчезновения симптомов, затем дозу уменьшают до 50 мг каждые 8 ч (трижды) и до 25 мг каждые 8 ч (тоже трижды). К побочным эффектам индометацина относятся желудочно-кишечные расстройства, задержка натрия в организме и симптомы со стороны центральной нервной системы. Несмотря на то, что указанные дозы могут вызывать побочные эффекты почти у 60 % больных, индометацин переносится обычно легче, чем колхицин, и служит, вероятно, средством выбора при остром подагрическом артрите.
Для системного введения, будь то пероральное или внутривенное, следует назначать умеренные дозы в течение нескольких дней, так как концентрация глюкокортикоидов быстро уменьшается и их действие прекращается. Внутрисуставное введение длительно действующего стероидного препарата (например, гексацетонид триамцинолона в дозе 15—30 мг) может купировать приступ моноартрита или бурсита в течение 24—36 ч. Это лечение особенно целесообразно при невозможности использовать стандартную лекарственную схему.
Местная терапия подагры
Использовать такое лечение можно в момент обострения заболевания и в период ремиссии. Врачи выделили самые эффективные методы местного лечения:
- Компрессы с препаратом Димексид. Необходимо нанести на небольшой компресс 1 ложку лекарства и теплую воду. Можно использовать для терапии дополнительно Анальгин в ампулах. Тогда компресс окажет обезболивающее действие. Необходимо сделать 20 процедур для лечения подагры. Держать компресс нужно не меньше 15 минут;
- Нанесение согревающей мазей. Можно использовать лекарственную мазь Финалгель или Фастум-гель. Препарат наносится тонким слоем на болевую зону. Курс лечения определяет лечащий врач;
- Можно посещать процедуру ультрафиолетового излучения. Специалист будет воздействовать электрическим полем на болевую точку;
- Назначается процедура электрофореза с применением ионов Калия;
- Можно делать лечебные аппликации с помощью Озокерита или Парафина;
- Врачи назначают ванны с сероводородом и йодобромом.
Диета при подагре
Обычно при подагре назначается диета 6, в которой присутствует полная калорийность, снижены потребление соли и жиров животного происхождения и количество белка. Диета при подагре рекомендует повышенное употребление жидкости и дробное питание небольшими порциями.
Что можно при подагре есть:
- Мясо и рыбу (в отварном или запечном виде) пару раза в неделю по 150 г продукта за сутки;
- Яйца и грецкие орехи;
- Овощи (капусту, кабачки, картофель);
- Мучные и крупяные изделия ( в небольших количествах);
- Ягоды (чернику, арбуз, землянику);
- Молоко и молочные продукты;
- Масло топленое, сливочное или растительное (до 10 г в сутки).
- Фрукты (яблоки, виноград, грушу, персики, апельсины).
При подагре необходимо правильно питаться, употреблять фрукты
Меню при подагре должно составляться с учетом того, что все блюда должны подаваться в отварном виде либо готовиться на пару. В сыром виде можно есть ягоды, фрукты и овощи.
Чай, кофе и какао лучше заменить натуральными киселями, морсами, компотами либо отварами из шиповника, мяты, тысячелистника.
Раз в неделю неплохо проводить разгрузочные дни, выбрав один из следующих вариантов:
- Фруктовый разгрузочный день – 1-1,5 кг фруктов, исключая виноград и банан.
- Овощной разгрузочный день –в любой дозволенной кулинарной обработке принимают в пищу 1,5 кг овощей, но без добавления масла и соли.
- Кефирный (за сутки выпивают 1,5 литра кефира) либо кефирно-творожный (пол литра кефира и 350-450 г творога).
Разгрузочные дни помогают уменьшить объем мочевой кислоты и наладить обменные процессы.
При подагре запрещено кушать:
- Субпродукты (мозги, почки, печень, язык);
- Мясо и рыбу жирных сортов, бульоны и супы из них, холодец, заливное;
- Мясо молодых животных;
- Копченые, маринованные, острые, жареные блюда;
- Бобовые: горох, чечевицу, фасоль, а также шпинат и щавель;
- Алкоголь;
- Соленые блюда (потребление соли следует ограничить, не следует солить продукты при подагре);
- Острые соусы и специи.
При обострении подагры едят только жидкую пищу: некрепкие овощные бульоны, молоко и молочнокислые продукты, овощные и фруктовые соки, отвары трав, жидкие каши.
Во время лечения обязательно нужно потреблять как можно больше воды без газа – рекомендуется щелочная минеральная вода (Боржоми), зеленый слабый чай и отвары трав.
Симптоматика подагры
Если говорить просто, то к основным симптомам относятся воспаление сустава, резкая боль, повышенная температура тела. Зачастую подагра поражает сустав большого пальца стопы, коленный сустав, кисть.
Пораженный сустав распухает, кожа в этом месте краснеет и лоснится. Место отека на ощупь горячее.
Чаще всего приступ начинается ночью или ранним утром и продолжается несколько дней, однако, бывают случаи, когда приступ длится более недели. При отсутствии лечения и повторении приступа, страдать могут и другие суставы, возможно разрушение пораженного.
В клиническом протекании подагры различают три стадии:
- Преморбидная — по сути своей данная стадия еще не является подагрой, так как связана с бессимптомной урикемией. Выявляется чаще всего у 10% взрослого населения.
- Интермиттирующая — на этой стадии бессимптомная урикемия, сменяется приступами острого артрита.
- Хроническая — основными проявлениями этой стадии являются образования тофусов (подагрических узлов). А также в 60% случаев поражение почек.
При инфекционно-аллергическом полиартрите боли носят мигрирующий характер, а при подостром сильные давящие боли локализуются в плюснефаланговом суставе большого пальца стопы. Ревматоидноподобная форма поражает суставы рук, для псевдофлегманозного подтипа характерна локализация воспаления в различных суставах, а также лихорадка. Малосимптомный подтип оправдывает свое название и характеризуется небольшой болью и гиперемией в районе поражения.
Также выделяют периартрическую форму при которой происходит поражение, чаще всего, пяточных сухожилий, при отсутствии воспаления в суставах. Подагра суставов характеризуется деформацией, образованием костных наростов, человек, пораженный недугом может чувствовать как хрустят коленные суставы и голеностоп.
Вид пораженного заболеванием сустава в стадии воспаления
Подагра локтевого сустава предполагает ограничение движения в плечевом поясе, острую боль и повышение температуры, подагра плечевого сустава также характеризуется выраженным болевым синдромом, температурой, а также отечностью, в месте воспаления. Болезненность имеет нарастающий характер.
Подагра голеностопа причиняет боль, возникающую при незначительном движении и прикосновении, кожа в месте воспаления лоснится и краснеет. Воспаленный сустав горячий на ощупь, приступ, как правило, начинается ночью.
При длительных проявлениях подагры, более пяти лет, у больных образуются тофусы, которые во время приступов могут вскрываться. Если не принять меры, то постоянные приступы артрита приведут к тяжелым последствиям, к потере двигательной активности суставов и как результат потеря трудоспособности.
Осложнения при подагре
Болезнь, которую не лечат чревата нежелательными реакциями, как местными, так и системными. Подагра может давать как незначительные осложнения, так и весьма серьезные. Среди них такие, как: ишемия, остеопороз, нарушение обмена веществ, нефрит и артериальная гипертензия, которая со временем грозит перейти в хроническую почечную недостаточность.
Также одним из неприятных осложнений при подагре являются тофусы, как уже говорилось ранее, в них происходит отложение кристаллов мочевой кислоты. При отсутствии надлежащего лечения некоторые тофусы достигают размера мячика для гольфа. С годами эти узелки разъедают кость изнутри, что вызывает постоянные боли.
Осложнение в виде разросшегося тофуса
Подагрический артрит — еще одна нежелательная реакция, характеризующаяся отложением излишков солей в суставах и повышении их концентрации в крови. При поражении сустава большого пальца ноги боль поднимается вверх, если дать этому процессу развиться, то пострадают другие суставы, и в результате пациент может заработать полиартрит.
Пострадать могут и мягкие ткани организма. Флебит и целлюлит грозят пациенту, который страдает от подагры.
Другим очень серьезным осложнением является образование камней в почках. Почечнокаменная болезнь, в свою очередь, приводит к почечной недостаточности. Э
то влияет на повышение артериального давления у больного. К сожалению, данное осложнение диагностируется у 65% больных подагрой и может привести к летальному исходу.
Немного истории
Впервые упомянул подагру Гиппократ. Более двух тысяч лет назад он провел параллель между обильным поглощением пищи и сезонными проявлениями симптомов.На протяжении столетий различные ученые писали монографии на эту тему.
В 1776 году шведский химик К.В. Шееле открыл мочевую кислоту, но лишь 1797 году англичанин У.Х. Воластон доказал, что ее содержит мелоподобный осадок подагрических узлов.
Исторически сложилось, что подагрическими приступами страдали преимущественно люди из обеспеченных слоев населения. Именно поэтому ее называли “Болезнь королей” или “болезнь аристократов”.
Гимнастика и массаж
Больным подагрой необходимы посильные физические нагрузки.
Чтобы суставы оставались подвижными, можно ежедневно выполнять следующие упражнения:
- сесть на стул, под стопы подложить маленькие мячики, перекатывать их пальцами и стопами в течение 5-10 минут;
- медленно вращать ступнями при максимальной амплитуде;
- ходить попеременно на носках и пятках из одной комнаты в другую;
- сгибать и разгибать стопы в положении лежа и сидя.
Поддержать функциональность мелких суставов поможет самомассаж. Сначала растереть ступню ладонями до ощущения тепла. Поглаживать и растирать ступню с нижней, верхней и боковой стороны, совершать легкие пощипывания и надавливания в течение 10 минут. Затем так же проработать ступню другой ноги.
Вся важная информация о подагре
Заболевание подагра характеризуется наличием аутовоспалительных особенностей и регулярными острыми приступами. Чаще всего патология развивается в суставах стоп и в области большого пальца, но подагра на руках, в локтях, коленях также может дать о себе знать.
У мужчин заболевание диагностируется после 40 лет, а у женщин – после менопаузы. Приступ подагры сложно спрогнозировать. Он наступает внезапно. Какой именно фактор влияет на кристаллизацию моноурата натрия с последующим образованием тофусных очагов – неизвестно. Нарушение концентрации мочевой кислоты в крови может быть генетически обусловленным или приобретенным.
Какие причины развития патологического состояния суставов
Причины подагры кроются в нарушении пуринового обмена. И большую роль в этом играет питание человека. В списке причин находятся:
- чрезмерное употребление пива и алкоголя;
- прием ряда лекарств (аспирин, тиазидовые диуретики, циклоспорин);
- употребление продуктов с повышенным содержанием пуриновых оснований;
- регулярное переедание;
- хирургические вмешательства и трансплантация органов;
- отравление свинцом;
- диабет, псориаз, гипертония, почечная недостаточность, ишемическая болезнь сердца.
Симптомы при подагрическом артрите
Симптому подагры проявляются внезапно. Приступы появляются преимущественно в ночное время. Спровоцировать может стресс, эмоциональное перенапряжение, переутомление, незначительная травма или избыточное употребление белковой пищи. Диета при подагре имеет большое значение. С ее помощью можно корректировать состояние и течение болезни.
Признаки подагры:
- сильный болевой синдром;
- наростание боли в течение 8-12 часов;
- покраснение и отечность в области пораженного сустава;
- гипертермия кожи и повышение температуры тела;
- ограниченная подвижность суставов;
- могут быть тофусы с извержением содержимого.
Классификация и виды подагры
По классификации подагра подразделяется две категории. Первичная и вторичная форма обусловлены разными факторами. Клиническая картина имеет отличия. Острая или первичная подагра симптомы проявляет внезапно. Общее самочувствие ухудшается, может быть лейкоцитоз и тахикардия. Приступ подагры может затягиваться до 3 недель. Без терапии и при наличии воспалительного процесса больше 3 месяцев заболевание переходит в хроническую стадию. В системе классификации различают следующие виды подагры:
- идиопатическая;
- тофусная;
- свинцовая;
- молибденовая;
- известковая;
- ревматоидная;
- неуточненной этиологии.
Гендерные различия течения заболевания
Соотношение случаев патологии между мужчинами и женщинами составляет в среднем 7:1. Признаки подагры у женщин проявляются меньше по причине низкого содержания мочевой кислоты в крови и более высокого показателя эстрогена в крови. После менопаузы показатель приближается к уровню мужчин.
Если раньше средний возраст для патологии составлял 40 лет, то сейчас начинается от 30. С каждым годом количество пациентов с подагрическим артритом увеличивается. Исследования в этой области показали один из факторов, почему у женщин стала чаще диагностироваться подагра. Причина кроется в приеме диуретиков. В 1/3 случаев это необоснованное решение. Для подагры признаки и лечение у женщин имеют свои особенности в зависимости от возраста. Например, может повыситься риск развития заболевания при ранней менопаузе.
Какие группы людей подвержены ревматической патологии
Подагра, что это за болезнь – основной вопрос, когда начинает ухудшаться самочувствие на фоне характерных симптомов. В группе риска находятся люди, которые:
- имеют генетическую предрасположенность;
- часто употребляют алкоголь;
- в анамнезе имеют частые инфекционные болезни;
- впадают в крайности питания (голодание и переедание);
- часто посещают сауны и бани.
В чем опасность подагры
Симптомы подагры у женщин и мужчин нельзя игнорировать и терпеть в надежде, что боль утихнет сама. Без должного внимания к купированию приступов большая вероятность разрушения пораженных суставов. Особенно, когда кристаллизация становится ощутимее, боль интенсивнее и патология переходит в хроническую стадию. Диагностика подагры позволяет установить стадию болезни и принять меры. В противном случае возможно развитие осложнений в виде распространения подагрического артрита на другие суставы и мочекаменной болезни.
Профилактика
Главной профилактикой подагры является соблюдение диеты и сбалансированного питания.
Как нужно питаться, чтобы выводились соли из организма – смотрите в видео:
https://youtube.com/watch?v=kTMWKs5lOj8
Чтобы снизить частоту приступов, необходимо также тщательно выбирать обувь, она не должна быть узкой или неудобной. Стоит пересмотреть весь образ жизни, сделать его более здоровым и качественным.
Тем, кого волнует вопрос, можно ли при подагре париться в бане, не стоит переживать. Баня и подагра отлично дружат. С помощью парилки все системы организма усиленно заработают и боли будут не такими частыми и сильными.
При подагре полезно париться в бане
В зоне риска находятся люди, страдающие уреаплазмой. Центром обитания уреаплазмы и подагры является мочеполовая система, поэтому при выявлении первой стоит принять максимальное количество профилактических мер, чтобы избежать вторую.
Симптомы подагры
Первую стадию подагры описывают как гиперурикемию (повышенное содержание мочевой кислоты в крови). Гиперурикемия выявляется с помощью биохимического анализа крови. При этом в большинстве случае иных симптомов заболевания не обнаруживается. Иногда могут наблюдаться общая слабость, потливость, зуд кожи, запоры.
Собственно о подагре стоит говорить с момента начала острых подагрических атак. Спровоцировать приступ подагрического артрита могут:
приём алкоголя (единократное употребление значительной дозы);
переохлаждение;
травма сустава;
обычное ОРЗ.
В первую очередь, как правило, страдает сустав большого пальца ноги (I плюснефаланговый сустав). Типично поражение сустава только на одной ноге. Довольно часто затрагиваются другие мелкие суставы – лучезапястные или фаланги пальцев. В дальнейшем от подагрических атак могут пострадать и остальные суставы. У женщин заболевание может охватить сразу же несколько суставов уже в самом начале.
Обычно приступ подагрического артрита длится не более 5-7 дней, после чего наступает полная ремиссия (какие бы то ни было симптомы исчезают) – до следующего приступа. Такое течение подагры называют интермиттирующей («интервальной») стадией. Затем заболевание может перейти в хроническую стадию.
Приступ подагрического артрита
Приступ подагрического артрита проявляется острой болью в суставе. Довольно быстро область поражённого сустава отекает и краснеет. Цвет кожи над суставом может приобрести синюшный оттенок. Больной ощущает озноб, повышается температура, — возможно повышение до 38 °C и выше. Любое прикосновение к суставу усиливает боль, сустав полностью теряет подвижность. Боль может быть очень интенсивной и не сниматься анальгетиками.
В большинстве случаев приступ случается ночью, к утру боль обычно ослабевает. Однако в тяжелых случаях сильная боль может продолжаться до 3-х дней, потом её интенсивность медленно уменьшается.
Хроническая подагра
Если приступы подагрического артрита становятся частыми и протекают достаточно тяжело (периоды боли преобладают над периодами ремиссии), диагностируется хроническая подагра. Хроническая форма заболевания характеризуется усилением дисфункции пораженных суставов, а поскольку больной перестаёт ими пользоваться, развивается атрофия суставных мышц.
Специфическим симптомом подагры является образование тофусов. Тофус – это подкожное или внутрикожное скопление уратов (солей мочевой кислоты). Тофусы выглядят как узелки – плотные образования округлой формы. Диаметр их может варьироваться от 2-х мм до 5 см и более. Тофусы появляются обычно приблизительно через 5 лет после первого приступа подагры, медленно увеличиваясь в размерах. Однако при неблагоприятном течении их образование может идти более быстро. Типичные места, где они возникают – это пальцы рук и ног, ушные раковины, коленные и локтевые суставы, стопы, надбровные дуги. Трогать эти образования не больно. Кожа над тофусами, как правило, сухая и шероховатая, так как её кровоснабжение нарушено. Со временем в этом месте может образоваться свищ, сквозь который выделяется белая пастообразная масса (собственно ураты).
Тофусы образуются не всегда (только у 50-60% больных).
Хроническая подагра также часто становится причиной мочекаменной болезни. Ураты могут образовывать камни в почках, которые способны вызывать почечные колики, блокировать отток мочи, способствовать развитию пиелонефрита.
Online-консультации врачей
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация массажиста |
| Консультация гастроэнтеролога |
| Консультация стоматолога |
| Консультация проктолога |
| Консультация психолога |
| Консультация неонатолога |
| Консультация психоневролога |
| Консультация ортопеда-травматолога |
| Консультация аллерголога |
| Консультация онколога-маммолога |
| Консультация нейрохирурга |
| Консультация эндокринолога |
| Консультация невролога |
| Консультация трихолога (лечение волос и кожи головы) |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Симптомы подагры, особенности клинической картины
Так как это хроническая болезнь с длительным течением, то она может протекать в нескольких стадиях, сменяющихся обострением, периодическими приступами на фоне ремиссии и тофусной хронической стадией. Сначала возникает фаза острого подагрического артрита, который проявляется внезапно. Перед этим происходят патологические изменения, заметные на лабораторных показателях, что указывает на предшествующее, бессимптомное течение. Ночью или утром наступают сильные, пульсирующие боли в суставах. Появляется боль обычно на ногах и пораженные суставы расположены несимметрично. Обычно воспаляется первым сустав большого пальца ноги.
Поражение захватывает голеностоп, колени, суставы конечностей и стопы. Наблюдается местная гиперемия и гипертермия, набухают рядом располагающиеся сосуды. На фоне сильной отечности движения сустава становятся ограниченными. Днем боль ощущается слабее, а ночью усиливается, что вызывает бессонницу и нервозность. Примерно на 3-4 день болезни дискомфорт утихает, сустав приобретает синюшный оттенок, постепенно спадает отечность.
В острую фазу можно зафиксировать существенные изменения в лабораторных показателях, если сдать общий анализ крови. У пациента наблюдается патологическое повышение лейкоцитов, СОЭ, что указывает на острый воспалительный процесс в организме. Из дополнительных анализов узкой направленности можно выделить С-реактивный белок. Его показатели также возрастают, если в организме протекает сильное воспаление. Более достоверные показатели, указывающие на подагру – патологические изменения мочевины и мочевой кислоты в биохимическом анализе крови. Если они повышены, это 100% указывает на патологию.
Если не начать лечение, наступает следующая стадия бессимптомного течения. На некоторое время самочувствие пациента улучшается, но припухлость на суставах никуда не девается. Более того, нарост может постепенно увеличиваться в размерах. Со временем приступ повториться с новой силой. Также возникнет поражение других суставов. На крупной суставной сумке появляются тофусы – патологические наросты, состоящие из солей уратов и мочевины. Данные наросты имеют узловатую форму и существенно мешают передвижению пациента, сковывая в телодвижениях, мешая нормальной жизни.
Как понять, что у Вас приступ подагры
Большинство пациентов не ощущают возникновение предшествующих симптомов, указывающих на развитие патологии, поэтому признаки проявляются внезапно. У меньшего процента больных развитию патологии предшествует легкое недомогание или неприятное ощущение в суставной сумке.
В большинстве случаев болезнь развивается по одинаковому сценарию:
- Возникает острый подагрический артрит, поражающий один сустав. Обычно – большой палец ноги с любой стороны, реже – коленный сустав. Признаки – местное покраснение, жгучая боль и повышение температуры тела. Реже возникает боль в голеностопе или колене.
- Обострение развивается в ночные часы или под утро.
- Дискомфорт проявляется внезапно, имеет резкую интенсивность и давящие ощущения.
- Наблюдается сильная отечность или припухлость в месте локализации боли.
После первого приступа без лечения второй возникает в течение 0.5 – 2 года. У некоторых пациентов рецидив может возникнуть еще позже, через 10 – 20 лет. Затем приступы учащаются. Требуется своевременная комплексная терапия. Подагра – опасная болезнь, часто указывающая на поражение функции почек. У многих лиц с гиперурикемией со временем развивается мочекаменная болезнь.
При хроническом течении заболевания пациента мучают менее выраженные приступы, связанные с деформацией суставной сумки, хрустом в пораженном суставе. Если случайно раздавить нарост, то при вскрытии обнаруживают белые кристаллы – это и есть соли мочевой кислоты.




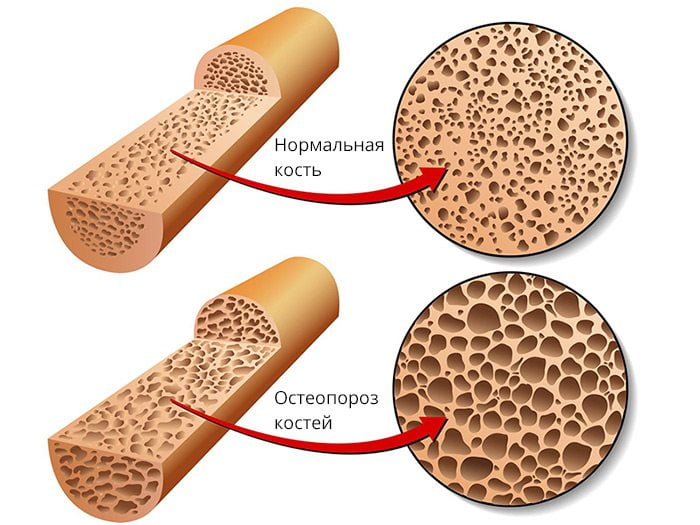



Подагра — это заболевание, связанное с высоким содержанием мочевой кислоты в крови. Оно может проявляться в виде острых приступов сильной боли в суставах, особенно в большом пальце ноги. Возникает подагра из-за нарушений обмена веществ и повышенного распада пуринов, которые содержатся в пище. Чтобы предотвратить подагру, следует избегать употребления пищи с высоким содержанием пуринов, таких как мясо и алкоголь. Важно следить за весом и регулярно заниматься физическими упражнениями. Для лечения подагры используются препараты, которые понижают уровень мочевой кислоты в организме и предотвращают новые приступы боли.