Как избавиться от боли при воспалении седалищного нерва?
Содержание:
Лечение ишиаса в домашних условиях
Лечения ишиаса можно проводить и в домашних условиях, после консультации у специалиста.
Используя народные средства, не будет тех негативных последствий, которые появляются после приема лекарств. Однако перед началом использования стоит подтвердить диагноз.
В народной медицине используются различные отвары из трав для приема внутрь, компрессов, растираний и ванн. Натуральные препараты действуют ничуть не хуже аптечных, а побочных эффектов значительно меньше.
Рецепты для растираний при ишиас
Различные настои из лекарственных трав используются для снятия сильных болей при ущемлении нерва. Их нужно просто втирать в кожу, однако не ожидайте мгновенного эффекта, вещества, содержащиеся в травах должны накопиться в вашем организме, чтобы начать действовать.
При приготовлении настоек для растирания помните, что настаивать нужно в месте, недоступном для солнечного света.
- Взять 2 ст. ложки белого цвета сирени обыкновенной и залить водкой объемом 300 мл. Настаивать неделю в тепле, процедить и можно использовать для лечения. Втирают полученную настойку перед сном, она уменьшит боли.
- Настой из лавровых листьев. Залейте 20 лавровых листьев средних размеров стаканом водки и оставьте на 3 суток. Полученный раствор поможет значительно снизить боль.
- Смешать свежеотжатый сок черной редьки с медом, соблюдая пропорцию: 3 к 1, перед сном массажными движениями втирайте в больное место пока не впитается.
Ванночки при защемление седалищного нерва
Теплые ванны с отваром из растений оказывают благотворный эффект. Правда, понежится в воде можно не всем. Откажитесь от этого метода, если у вас есть:
- сердечные патологии;
- варикозное расширение.
- Способ 1. 100 грамм свежего хрена пропустить через мясорубку или потереть на терке, полученную кашицу положить в холщовый мешок и опустите в воду, комнатной температуры. Принимать ванночку не более 10 минут.
- Способ 2. Взять кило свежих хвойных побегов, залить их кипятком в объеме 3 литра и поставить на плиту, прокипятить еще где-то 10-15 минут и оставьте на 3-4 часа остывать. Добавлять в ванну с теплой водой из расчета 1 литр навара на 15 л воды в ванной. Принимать водные процедуру не больше 15 минут.
Компрессы
Также эффективны во время терапии защемления седалищного нерва компрессы. Они не только уменьшают боль, но и увеличат вашу подвижность. Для большего эффекта средства лучше накрывать полиэтиленовым пакетом и шерстяным платком.
- Пчелиный воск часто используется в народной медицине, поможет он и здесь. Его нужно подтопить на водяной баньке, сделать небольшую лепешку, после приложить на место боли. Оставить на всю ночь.
- Капустные листья. Ошпарьте несколько больших листьев белокочанной капусты и накладывайте их на больное место. Менять их надо каждые 2 часа.
- Мед, универсальное лечебное средство, поможет он и при ущемлении. Столовую ложку пчелиного продукта подогрейте на “водяной баньке”, затем смешать со 1 ст. муки. Из полученной массы сделайте лепешку, нужно приложить ее к больному месту. Боль через пол часа исчезнет.
Народные обезболивающие средства для приема внутрь
Не только наружное применение помогает облегчить боли. Лечение проходит быстрее и эффективнее, если сочетать с приемом внутрь отваров. Одним из лучших средств является отвар листьев осины.
Залейте 1 ст. ложку стаканом кипятка и варите минут 10, после дайте остыть. Принимать отвар нужно утром, в обед и вечером по 50 грамм.
Поможет в лечении болезней седалищного нерва и отвар цветков календулы. В 400 г крутого кипятка засыпать 2 ст. ложки и варить примерно 6 минут, оставить на 2 часа настояться и пить по 0,5 стакана перед едой.
Конский каштан используется в изготовлении различных согревающих мазей, но травники рекомендуют дополнительно принимать еще и отвар внутрь.
Для его приготовления 2 чайные ложки порошка из высушенных семян залить пол литром кипятком, смесь поставить на водяную баню на 4 часа, процедить и пить по 100 грамм перед едой.
Диагностика
Диагноз ишиас ставится на основании жалоб пациента.
Ваш врач спросит Вас об испытываемых симптомах, о том, в каких частях тела вы чувствует боль, онемение или покалывания. Обычно ишиас вызывает боль, онемение и покалывания, которые исходят от поясничного отдела позвоночника и иррадиируют в ногу. Боль в пояснице (если присутствует), как правило, намного слабее боли в ноге.
Простой тест с подъёмом прямой ноги может помочь врачу идентифицировать ишиас.
Во время этого теста пациент лежит на спине, ноги прямо, и врач поочередно поднимает ноги пациента. Если подъём одной из ног причиняет боль или вызывает ухудшение симптоматики, то обычно это является признаком ишиаса.
Угрожающие признаки
Во время осмотра врач также наведёт справки о других проблемах с вашим здоровьем и индивидуальных обстоятельствах, которые могут указать на потенциально более серьёзную причину симптомов, например, на синдром конского хвоста, инфекцию позвоночника, перелом позвоночника или рак.
Врачи называют эти симптомы «красными флажками»
Красные флажки, которые позволяют предположить синдром конского хвоста, включают:
- покалывания или онемение в паховой и ягодичной областях;
- недавняя потеря контроля над мочеиспусканием и/или дефекацией;
- слабость в ноге и стопе.
Красные флажки, позволяющие предположить рак или инфекцию, включают:
- пациенту больше 50 или меньше 20 лет;
- у него уже когда-то был рак;
- наблюдаются такие симптомы, как высокая температура с лихорадкой, озноб или необъяснимая потеря веса;
- недавно пациент перенес бактериальную инфекцию, в том числе, инфекцию мочевых путей;
- пациент страдает от заболевания, ослабляющего иммунную систему, например, от ВИЧ-инфекции;
- имеется структурная деформация позвоночника.
Красные флажки, позволяющие предположить перелом позвоночника, включают:
- внезапная сильная боль в позвоночнике, которая не становится легче в положении лёжа;
- недавняя серьёзная травма, например, автомобильная авария или падение с высоты;
- лёгкая травма у людей с остеопорозом (ослаблением костей);
- структурная деформация позвоночника.
Наличие одного или более симптома не обязательно означает, что имеется какое-то серьёзное заболевание, но это может указывать на то, что Вам необходимо дообследование для исключения или подтверждения более серьёзной патологии.
По этой причине, если у Вас есть хотя бы один из красных флажков, то необходимо провести более тщательное обследование. При подозрении на развитие синдрома конского хвоста необходима срочная госпитализация.
Также существует ряд диагностических тестов, направленных не только на выявление той или иной патологии, но и на определение её локализации и, в случае с межпозвонковыми грыжами, размера.
В некоторых случаях врач может назначить лабораторные исследования, если он подозревает инфекцию, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) при предполагаемом наличии проблем с нервами, межпозвонковыми дисками или другими структурами позвоночника.
Исследования также необходимы в том случае, если хирургическое вмешательство рассматривается как один из вариантов лечения.
Лечение
Общие принципы терапии ишиаса
В остром периоде ишиасаобезболивающие средстваАспиринДиклофенакКетановгормонымиорелаксантыВ периоды ремиссии ишиасамагнитотерапияиглорефлексотерапияинфекционными заболеваниямиантибиотикамиОперативное лечениеопухолямигрыжей межпозвоночного дисканедержание мочикала
Средства лечения ишиаса
- Лекарственные препараты (применяют для купирования болей, нормализации микроциркуляции, чувствительности и подвижности конечности).
- Массаж и мануальная терапия (применяют для купирования болей, расслабления и нормализации тонуса мышц, а также для восстановления правильного положения позвонков, вследствие чего удается достигать длительных ремиссий или даже полностью излечивать ишиас).
- Физиотерапия (применяют для улучшения микроциркуляции, проведения нервных импульсов, восстановления чувствительности и силы мышечного сокращений и, соответственно, подвижности конечности).
- Акупунктура (иглоукалывание) – применяют для купирования болей, улучшения микроциркуляции и питания как тканей пораженной конечности, так и ущемленных корешков спинного мозга. За счет улучшения питания состояние корешков спинного мозга и тканей ноги улучшается, и в результате функции седалищного нерва восстанавливаются вплоть до нормы.
- Лечебная гимнастика – применяется в периоды ремиссии для расслабления мышц в области позвоночника и улучшения кровоснабжения спинного мозга, его корешков и крестцового нервного сплетения.
- Апитерапия (лечение укусами пчел) – применяют для купирования болей и расслабления мышц с целью устранения зажима седалищного нерва.
- Гирудотерапия (лечение пиявками) – применяют для купирования отека в области защемленного нерва, вследствие чего объем тканей уменьшается, нерв высвобождается из зажима и начинает функционировать нормально.
- Санаторное лечение (применение лечебных грязей, ванн и т.д.).
Медикаментозное лечение ишиаса
лекарственных препаратов1.Нестероидныепротивовоспалительные средства(НПВС)
- Анальгин;
- Диклофенак (Биоран, Вольтарен, Диклак, Дикловит, Диклоген, Диклофенак, Наклофен, Ортофен, Раптен, СвиссДжет, Флотак и др.);
- Индометацин;
- Мелоксикам (Амелотекс, Артрозан, Матарен, Мелокс, Мелоксикам, Мовалис, Мовасин, Оксикамокс и др.);
- Лорноксикам (Ксефокам, Зорника);
- Кеторолак (Адолор, Долак, Кеталгин, Кетанов, Кетолак, Кеторолак, Кеторол и др.);
- Кетопрофен (Артрозилен, Артрум, Кетонал, Кетопрофен, Фламакс, Флексен и др.).
2.Комбинированные нестероидные и ненаркотические обезболивающие препараты
- Андипал;
- Темпалгин;
- Пенталгин;
- Седальгин и Седальгин Нео;
- Баралгин.
3.Наркотические обезболивающие группы опиатов4.Местноанестезирующие средства.
- Новокаин;
- Ультракаин.
5.Кортикостероидные гормоны
- Гидрокортизон;
- Дексаметазон;
- Преднизолон.
6.Миорелаксанты.
- Тизанидин (Сирдалуд, Тизалуд, Тизанил, Тизанидин);
- Толперизон (Мидокалм, Толперизон, Толизор).
7.Витаминыгруппы В16комплексные препараты, содержащие витамины
- Бинавит;
- Комбилипен;
- Мильгамма;
- Нейробион;
- Нейродикловит (содержит витамины группы В и обезболивающее средство);
- Юнигамма.
8.Ангиопротекторы и корректоры микроциркуляции.
- Актовегин;
- Доксилек;
- Курантил;
- Рутин;
- Солкосерил;
- Пентоксифиллин (Трентал, Плентал и др.).
9.Метаболические препараты.
- Инозин;
- Мельдоний (Милдронат, Мельдоний, Кардионат и т.д.);
- Карницетин;
- Корилип;
- Рибофлавин;
- Элькар.
10.Антиоксиданты.
- Витамин Е;
- Витамин С;
- Селен;
- Медь.
11.Препараты для местного лечения.
- Мази и гели, содержащие экстракт перца стручкового (Эспол);
- Мази, содержащие пчелиный яд (Апифор, Унгапивен);
- Мази, содержащие змеиный яд (Наятокс и др.);
- Мази, содержащие камфару (камфорная мазь);
- Скипидарная мазь;
- Мази, содержащие любые разогревающие и раздражающие компоненты (Капсикам, Эфкамон, Випросал, Финалгон и др.);
- Мази и гели для наружного применения группы НПВС (Вольтарен, Индометацин, Диклофенак и т.д.).
Мази при ишиасе
- Камфорная и скипидарная мазь;
- Мази с экстрактом перца стручкового (Эспол);
- Мази с пчелиным ядом (Апифор, Унгапивен);
- Мази со змеиным ядом (Наятокс и др.);
- Мази, содержащие разнообразные разогревающие и раздражающие компоненты (Капсикам, Эфкамон, Випросал, Финалгон и др.);
- Мази и гели для наружного применения группы НПВС (Вольтарен, Индометацин, Диклофенак и т.д.).
Физиотерапия
- Дарсонвализация;
- Диадинамические токи;
- Лазеротерапия;
- Магнитотерапия;
- УВЧ;
- Электрофорез и т.д.
Подробнее о физиотерапии
Профилактика защемления седалищного нерва
Любой патологический процесс в организме человека лучше предупредить, нежели потом заниматься его лечением. Для того чтобы защитить собственный организм от возникновения резких болезненных ощущений, пронзающих поясничный отдел спины и сползающих прямо к кончикам пальцев ног, рекомендуется соблюдать следующие правила профилактики ишиаса:
Предотвратить по возможности чрезмерные физические нагрузки и не поднимать тяжести не по силе.
Стараться избегать травматизации и ушибов.
Исключить вредные пристрастия в виде распития алкогольной продукции и табакокурения.
Не перегружать себя чрезмерным уровнем двигательной активности (работа, спортивные виды деятельности).
Сбалансировать рацион питания, исключив употребление вредной продукции и жирных блюд.
Избегать переохлаждения всего организма.
Обязательно делать ежедневно физ-разминку по утрам, чтобы укреплять тонус мышечных волокон.
Каждый день бывать на свежем воздухе, совершая пешие прогулки по парку, бульвару, или просто по аллейке возле дома.
Спать рекомендуется на ортопедическом матрасе средней либо высокой степени жесткости.
Рекомендуется практиковать не травмоопасные виды спорта, такие как йога, плаванье и езда на велосипеде.
Лечение воспаления седалищного нерва
После проведенной диагностики и составления полной картины, установления диагноза, врач назначает первые лечебные процедуры и прием лекарств.
Читайте подробнее про то, как вылечить седалищный нерв в домашних условиях читайте здесь.
Лечение ишиаса проходит путем применения комплекса мер, в которые входит:
- Медикаментозное лечение.
- Лечебная гимнастика, массаж, мануальная терапия.
- Физио процедуры, рефлекторная терапия.
Медикаментозное лечение включает в себя принятие нестероидных противовоспалительных препаратов. Они помогают на время снять болевой синдром. Как правило, такие препараты продают в аптеках без рецептов, но есть препараты, которые требуют рецепта, из них: серактил, мотрин, толектин. Без рецептов вы можете приобрести аспирин.
В случае когда не возымели действие противовоспалительные препараты нестероидной группы, прописывают более сильные средства, которые относят к группе стероидов.
Также при ишиасе прописывают инъекции стероидных противовоспалительных препаратов. Так как укол ставится максимально близко к седалищному нерву, то проводить данную процедуру должен только опытный специалист. Также эту процедуру сравнивают с люмбальной пункцией.
Самым редким медикаментозным лечением является лечение опиатами и опиоидами. Эти препараты содержат в своем составе морфий и опиум, которые вызывают привыкание, поэтому назначаются врачом в самом крайней случае, при сильных проявлениях боли. Препараты выдаются только по рецепту врача и предназначены для однократного устранения сильных болей. Тему о признаках межреберной невралгии мы освещали здесь.
Врачи также рекомендуют принимать комплексные витамины во время ишиаса:
- Острую боль также способны нейтрализовать витамины группы В, в частности витамин В1, В6, В12.
- Принимая витамин С, вы помогаете организму окислить свободные радикалы. Также витамин С способствует синтезу кортикостероидов, которые обладают противовоспалительным эффектом в организме. Теми же свойствами обладает витамин Е.
- Витамин D помогает укреплению костей.
- Также в процесс лечения включают минералы, такие как кальций, магний, медь, фосфор, селен. Они регулируют мышечный тонус, состояние костной ткани.
О дешевых витаминах группы В мы писали здесь.
Медикаментозное лечение проводится в период обострения и его основной целью является снятие или уменьшение болевого синдрома. После того как нейтрализован болевой синдром, врач назначает физиопроцедуры и лечебную гимнастику.
Существует несколько комплексов упражнений, которые разработаны специально при ишиасе. В основном данные комплексы направлены на разработку суставов берда, снятие мышечного спазма, улучшение кровообращения. Кроме того, данные комплексы показаны для профилактики неврита седалищного нерва.
Вот несколько рекомендаций, по тому как правильно выполнять движения:
- Все движения выполняются плавно, без резких выпадов.
- Не стоит слишком активно подходить к совершению упражнений. Делайте упражнения в умеренном темпе. Начинать лучше стоит с минимального количества подходов, постепенно увеличивая нагрузку.
- Комплекс должен выполняться только под присмотром опытного инструктора ЛФК, который как правильно совершать движения. В первую очередь основной комплекс включает упражнения, в положении лежа, сидя и стоя. Самым безопасным лечением считается массаж. Существует два вида массажа, показанных при неврите седалищного нерва.
- Лечебный массаж. Такой массаж имеет несколько вариантов. Это баночно-вакуумный, точечный. Все они направлены на нормализацию лимфообращения и активизацию механизмов, которые восстанавливают межпозвоночные ткани. Массаж помогает также нормализовать подвижность позвоночника, благоприятно влияет на работу нервной системы и систему кровообращения. Лечебный массаж показан как профилактика неврита седалищного нерва.
- Расслабляющий массаж. Показан при проявлении острой боли. Такой массаж снимет отек и нормализует отток крови от места воспаления. Как следствие боль уменьшится.
Физио процедуры включают в себя:
- УВЧ-терапию.
- Парафинотерапию.
- Магнитотерапию.
- Электрофарез.
Данные физиоаппараты основаны на воздействии теплом, током и магнитными волнами. Они помогают снять отек, нормализовать кровоток.
Описание
Ишиас – это состояние, характеризующееся появлением болевых ощущений из-за раздражения или компрессии седалищного нерва.
Чаще всего ишиас развивается у лиц трудоспособного возраста после 40 лет, очень редко рассматриваемая проблема беспокоит людей младше 30 лет. К факторам, сдавливающим седалищный нерв, относятся любые воспалительные процессы в месте его прохождения, начиная от места его выхода из позвоночного канала. Поражения поясничного и крестцового отделов позвоночника, таза и ног могут спровоцировать развитие патологии нерва. К ним относятся:
- межпозвоночная грыжа поясничного отдела позвоночника;
- инфеционно-токсическое воздействие некоторых микробных агентов: возбудители туберкулеза, малярии, сифилиса, скарлатины, тифов и гриппа;
- токсическое действие алкоголя, солей тяжелых металлов, мышьяка;
- нарушения обмена веществ при сахарном диабете и подагре;
- местные костные разрастания (остеофиты) в области поясничных и крестцовых позвонков и остеоартроз;
- распространенный остеохондроз позвоночника;
- спондилез позвонков;
- наличие гематом или фиброзных тяжей в месте выхода корешков седалишного нерва;
- остеома, хондросаркома и другие онкологические заболевания или метастазы с локализацией очага в месте выхода седалищного нервного ствола;
- деформации или смещения позвонков в пояснично-крестцовом отделе;
- сколиоз;
- врожденная патология костно-мышечной системы;
- травматические повреждения позвоночника;
- ишиас у детей при ювенильном ревматоидном артрите;
- ишиас у женщин во время беременности вследствие физиологического смещения костей таза.
Патология седалищного нерва чаще всего отражается на двигательных функциях конечности на стороне поражения. Может возникнуть снижение чувствительности и тугоподвижность в коленном и голеностопном суставах (вследствие выраженной мышечной слабости). При выраженном патологическом процессе могут наблюдаться парезы и параличи на стороне поражения. Кроме того, может нарушаться работа внутренних органов – кишечника и мочевого пузыря. В результате этого у человека появляется недержание мочи и кала.
Что такое седалищный нерв?
Самым крупным сплетением нервных волокон в человеческом организме является седалищный нерв. Данная анатомическая структура располагается одновременно в нескольких отделах тела, расщепляется на ветви. Благодаря этому нерв контролирует работу следующих отделов опорно-двигательного аппарата:
- поясничного отдела позвоночника;
- нижних конечностей.
Прежде чем рассмотреть, как устроен седалищный нерв, необходимо отметить, что за счет данной структуры происходит иннервация всех крупных мышечных волокон нижних конечностей и поясницы. Ввиду этого воспаление или защемление нервных волокон нерва приводит к болезненным ощущениям в ногах, ограничению движений вплоть до полного обездвижения.
Где находится седалищный нерв?
Топографические особенности имеют значение при постановке предварительного диагноза. Этот самый крупный нерв крестцового сплетения начинается в пояснично-крестцовом отделе позвоночника. Затем сплетение проходит сквозь отверстие грушевидной мышцы (седалищное отверстие). Непосредственно в этом месте часто происходит защемление волокон седалищного нерва. Пройдя ягодичную мышцу, нерв направляется вниз, по ноге и в области подколенной ямки разделяется на малоберцовый и большеберцовый нервы.
Строение седалищного нерва
Самое крупное ответвление периферической нервной системы в своем составе имеет 3 слоя. Рассматривая непосредственно строение седалищного нерва, его узлы, медики выделяют следующие уровни:
- Нижний – представлен эндоневрием. По сути, это скопление большого количества мелких капилляров.
- Средний – периневрий, состоящий из кровеносных сосудов крупного диаметра. Снаружи его покрывают слои рыхлой соединительной ткани, выполняющей роль подушки.
- Верхний – эпиневрий, представлен соединительной тканью. Выполняет защитную функцию, препятствуя ранению и сдавлению лежащих ниже слоев нерва.
Что иннервирует седалищный нерв?
Анатомическое образование передает импульсы от головного мозга к поясничному отделу и нижним конечностям. Непосредственно благодаря ему в пояснице, бедрах, голени и стопах происходит иннервация: седалищный нерв доставляет импульсы в мышечные структуры указанных частей опорно-двигательного аппарата, которые, возбуждаясь, сокращаются и приводят в движение ноги. Среди крупных иннервируемых седалищным нервом мышечных образований:
- внутренняя запирательная мышца;
- верхняя близнецовая;
- квадратная мышца бедра;
- нижняя близнецовая.
Кроме названных образований, мышечные ветви расходятся в районе бедра, расширяя область иннервации. В нее входят:
- двуглавая мышца бедра;
- полусухожильная мышца;
- полуперепончатая мышца;
- большая приводящая.
Функции седалищного нерва
Нельзя недооценивать роль данного нервного сплетения в человеческом организме. Центральная функция седалищного нерва: передача всех импульсов от головного мозга через спинной к мышечным волокнам нижних конечностей. Большое количество корешков, отходящих от спинного мозга на различных его уровнях, обеспечивает иннервацию всех анатомических структур. За счет этого седалищный нерв обеспечивает:
- кожную чувствительность в зонах иннервации;
- проведение двигательных импульсов к мышечным волокнам, разгибающим поясницу, бедро;
- обеспечивает сгибание коленного сустава;
- отвечает за иннервацию мышц, поднимающих стопу.
Какие уколы делают при защемлении седалищного нерва
Уколы при воспалении седалищного нерва название:
- Трамадол, Парацетамол, Кетонал — для обезболивания, когда осуществляется лечение седалищного нерва, лекарства, уколы вводятся в/м;
- Как лечить защемление седалищного нерва (лекарства-стероиды): Дексаметазон, Преднизолон, Гидрокортизон;
Какие уколы при защемлении седалищного нерва убирают спазмолитические приступы:
Папаверин, Дротаверин, Сирдалуд;
Какие уколы колоть при защемлении седалищного нерва, чтобы улучшить работу ЦНС:
Комбилипен, Мильгамма;
Как лечить ишиас седалищного нерва, какие уколы применяют для борьбы с воспалениями (НПВП):
Ибупрофен и остальные.
Капельницы
Растворы для капельницы улучшают метаболизм, нормализуют ток крови, снимают спазмолитические приступы.
Вещество улучшает циркуляцию кровяной жидкости. Вместо Эуфиллина, можно использовать ниацин, Пентоксифиллин.
Куда делают укол при ишиасе
Если началось воспаление седалищного нерва, уколы ставятся:
- в вену;
- в мышечную ткань;
- в эпидуральную зону.
Иногда инъекцию в/м приходится вводить самим. Укол в седалищный нерв делается в верхнюю внешнюю часть ягодицы. Чтобы правильно его поставить, нужно разделить пятую точку на 4 части (мысленно или пометить место введения йодом). Шприц необходимо держать перпендикулярно поверхности. Если допустить ошибку, укол в седалищный нерв, может спровоцировать неблагоприятные последствия.
Медикаментозное лечение седалищного нерва может осуществляться путем введения инъекций в эпидуральную область. Благодаря этому лекарственное средство начинает действовать локально и моментально, уменьшается количество побочных реакций, возникающих при прохождении препарата по организму.
Укол в седалищный нерв последствия
Необходимо разобраться, что будет, если сделан неправильный внутримышечный укол в седалищный нерв:
- Инфильтрат — уплотнение и болезненность в месте введения иглы. Возникает, если лечение проводилось неподогретыми масляными растворами, инъекции вводились в одно место много раз. Инфильтрат лечится прикладыванием грелки, рисованием йодной сетки.
- Абсцесс — гнойное образование с четкими границами. Возникает, когда лечение при воспалении седалищного нерва в домашних условиях (уколы) проводилось с нарушением требований асептики. Абсцесс определяется по болезненности и гиперемии в месте введения иголки, повышению температуры. Избавиться от образования можно только хирургическим вмешательством.
- Поломка иглы — случается из-за некачественного шприца, сильного мышечного спазма, введения по самую канюлю (игла должна входить на 2/3). Перед тем как лечить седалищный нерв в домашних условиях, уколы необходимо проверять на качество. Если шприц все-таки сломался, его обломки нужно достать пинцетом. Когда игла ушла глубоко, необходимо обратиться к хирургу.
- Эмболии — бывают воздушными и масляными. Признаки у патологических состояний схожи: во время введения иглы масло или воздух попадают в вену, с кровяным током проникают в легочный сосуд. Из-за этого пациент испытывает удушье, в большинстве случаев приводящее к летальному исходу. Чтобы избежать плачевных последствий, шприц вводится двухмоментным способом (профилактика масляной эмболии). Чтобы избежать патологии воздушного типа, перед тем, как лечить седалищный нерв, уколы нужно проверять на наличие воздуха, выпускать его при необходимости.
- Повреждение нервных волокон. Необходимо принять обезболивающее, обратиться за квалифицированной медицинской помощью. Если произошло повреждение седалищного нерва при уколе, симптомы возникают, как и при обыкновенном защемлении.
- Гематома — профилактикой синяков служит использование острых игл, соблюдение техники введения инъекций. Если неправильно ставились уколы при защемлении седалищного нерва, лечение включает прикладывание спиртовых компрессов, применение мазей, назначенных врачом.
Мы разобрали, ущемление седалищного нерва, симптомы и лечение, препараты. Однако патологическое состояние может застать врасплох, когда под рукой нет медикаментов.
Лечение
Медикаментозная терапия
Лечение ишиаса медикаментами направлено на устранение симптомов и причин патологии. С этой целю могут применяться лекарства различных групп.
- НПВС часто являются основой лечения. Они позволяют устранить болезненность и уменьшить выраженность воспаления. Необходимо неуклонно придерживаться рекомендуемых доз и длительности приема НПВС, так как они могут негативно влиять на слизистую желудка. В острой фазе болезни назначают инъекционные формы лекарств, постепенно заменяя их таблетированными. Препараты: Диклофенак, Индометацин, Кетанов, Толметин, Напроксен, Кетопрофен.
- Витамины группы В назначаются для нормализации состояния и укрепления нервных волокон. Представители: Нейромакс, Неуробекс и др.
- Антибиотики показаны при инфекционной природе заболевания. Их выбор проводится в зависимости от возбудителя. Могут назначаться: Амоксил, Кларитромицин, Цефазолин, Азитромицин.
- Гормональные препараты назначаются при сильных воспалительных процессах, которые не поддаются действию НПВС. Эти лекарства применяются максимально коротким курсом, так как обладают многими побочными эффектами. При нестерпимых болях средства могут вводиться непосредственно в эпидуральную область. Препараты: Дексаметазон, Преднизолон, Гидрокортизон.
- Антидепрессанты назначаются для облегчения засыпания и снятия нервного напряжения только в составе комплексного лечения и под строгим контролем доктора.
- Хондропротекторы назначаются в случаях, когда ишиас является симптомом заболевания опорно-двигательного аппарата. Они позволяют восстановить хрящевую ткань. Препараты: Дона, Терафлекс, Муколван, Алфлутоп.
- Миорелаксанты позволяют унять спастические боли путем расслабления мышц. Представители: Мидокалм, Сирдалут.
Отдельного внимания заслуживают средства для местного применения: мазей, кремов и гелей. Они не способны самостоятельно излечить болезнь, но довольно быстро устраняют ее симптомы. Среди таких средств предпочтение отдают согревающим и обезболивающим препаратам.
Физиотерапия
Методы физиотерапии отлично дополняют лечение ишиаса. Применяют: электрофорез, УВЧ, фонофорез, парафиновые аппликации, иглоукалывание, магнитотерапия, электрические импульсы.
Массаж и гимнастика
Лечебная физкультура и массажи назначаются только после устранения острой фазы болезни.
Массаж позволяет укрепить мышцы, уменьшить выраженность болевого синдрома, нормализовать лимфоток и кровообращение, улучшить проводимость нерва, предупредить атрофию.
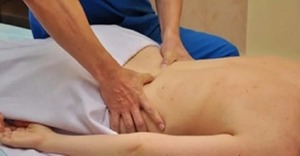
Выполнение упражнений необходимо для укрепления мышечного корсета, нормализации кровообращения и питания тканей, восстановления чувствительности конечностей. Хорошие результаты дают занятия на специальных тренажерах, а также плаванье в бассейне.
Причины заболевания
Воспалительное поражение нерва редко возникает как самостоятельное заболевание без видимых причин. Часто ему сопутствуют некоторые патологии или другие состояния организма, внешние воздействия.
Причины воспаления нерва могут быть следующими:
- дегенеративно-дистрофические заболевания позвоночного столба: остеохондроз, грыжевые выпячивания (позвонки деформируются, образуются остеофиты, которые оказывают давление на седалищный нерв: постоянная компрессия корешков и нервных волокон становится причиной воспаления);
- травматические поражения позвоночника, повреждение сплетений, образующих седалищный нерв;
- туннельные невропатии (одно из самых частых патологических состояний – синдром грушевидной мышцы);
- злоупотребление алкоголем, курением, употребление наркотических веществ;
- патологии обмена (основные из них – это сахарный диабет и подагра);
- злокачественные новообразования;
- инфекционные заболевания различной природы;
- переохлаждения организма, резкие перепады температур, частые нервные перенапряжения.
Причины
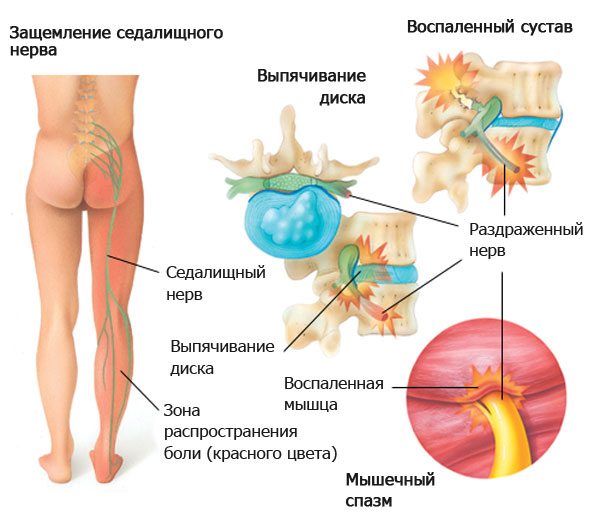
Ишиас возникает в том случае, когда седалищный нерв, который проходит от поясницы до стоп, защемляется или воспаляется.
Существует множество причин, по которым это может произойти, хотя большинство случаев связано с протрузией или грыжей межпозвонкового диска.
Наш позвоночник состоит из позвонков, межпозвонковых дисков и нервов. Позвонки — это костные блоки, которые образуют позвоночный столб и защищают нервы.
Позвонки поддерживаются и амортизируются межпозвонковыми дисками. Эти диски состоят из плотной фиброзной оболочки, внутри которой расположено мягкое гелеобразное ядро. Межпозвонковая грыжа возникает в том случае, когда внутренняя часть диска проходит через трещину в фиброзной оболочке и выпячивается наружу. Если грыжа корешки спинного мозга, из которых образуется седалищный нерв, то возникает ишиас.
Когда мы стареем, наши межпозвонковые диски начинают терять воду и питательные вещества, что делает их менее гибкими и более склонными к повреждению. Это состояние называют остеохондрозом или дегенеративной болезнью дисков.
Стеноз позвоночного канала
Стеноз позвоночного канала — это сужение прохода, где располагается спинной мозг.
Он возникает при гипертрофии связок, но межпозвонковые грыжи и костные разрастания (остеофиты) также могут способствовать этому процессу. Симптомы стеноза обычно включают боль в поясничном отделе позвоночника с тяжестью в ногах, сутулостью и проблемами при ходьбе.
Стеноз позвоночного канал обычно бывает вызван возрастными изменениями в позвоночнике, но также может быть связан с дегенеративной болезнью суставов позвоночника, которая приводит к потере устойчивости позвонков.
Спондилолистез
Спондилолистез возникает при соскальзывании позвонка. Если этот позвонок защемляет седалищный нерв, то возникают симптомы ишиаса.
Обычно спондилолистез связан с возрастным или дегенеративным изнашиванием позвоночных суставов. Тем не менее, у молодых людей он может быть вызван переломами позвоночника и повторяющимися чрезмерными сгибаниями позвоночника.
Другие причины
Реже ишиас может быть вызван такими причинами, как:
- инфекция позвоночника;
- травма позвоночника или окружающих мышц и связок;
- образования в позвоночнике, например, опухоль;
- синдром конского хвоста.
Синдром конского хвоста
Синдром конского хвоста — это редкое, но серьёзное заболевание, которое может стать причиной ишиаса.
Конский хвост — это пучок нервов, отходящих от спинного мозга. Синдром конского хвоста возникает при сдавлении или повреждении этих нервов. Он может привести к параличу, если его не лечить.
Одним из угрожающих признаков синдрома конского хвоста является внезапная потеря чувствительности при мочеиспускании или дефекации (недержание мочи или кала). Если это произошло, немедленно вызовите машину скорой помощи.









Добавить комментарий