Открытый артериальный проток у детей
Содержание:
Профилактика и прогноз
Прогноз является благоприятным при своевременно начатом лечении и закрытии артериального протока. Особенно если его размеры не превышали 2 мм, так считает доктор Комаровский и ряд других специалистов. Если гемодинамические нарушения были восстановлены до появления стойких изменений в сосудах – не остается последствий перенесенного заболевания. Допустима любая физическая нагрузка после окончания реабилитационного периода, в том числе не противопоказана служба в армии.
Если лечение было начато на второй или третьей стадии заболевания, существует вероятность развития необратимых нарушений в дыхательной или сердечно-сосудистой системах. В первом случае формируется один или несколько очагов пневмосклероза, который может проявляться:
- постоянным сухим кашлем,
- наличием одышки, особенно при физической нагрузке,
- частыми инфекциями нижних дыхательных путей, легких.
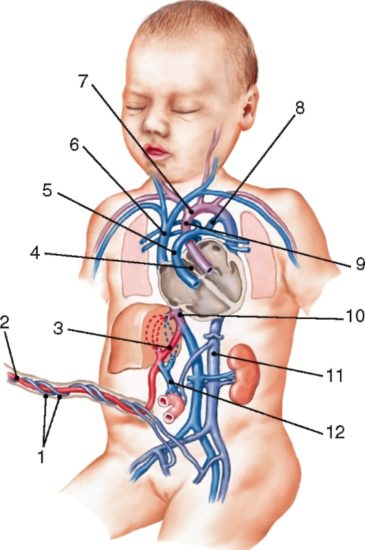
При длительном существовании высокого давления в легочном стволе происходит формирование сердечной недостаточности по правожелудочковому типу. Для этого синдрома характерно появление плотных, «холодных» отеков и боль в правом подреберье. Чаще они располагаются на ногах и руках, однако при выраженных нарушениях отеки могут находиться по всему телу.
Отеки у ребенка
Сколько живут пациенты при позднем лечении? Если развились стойкие изменения в тканях, продолжительность жизни, как и ее качество, могут значительно сокращаться. В этом случае рекомендуется консультация с врачом-специалистом для подбора индивидуального плана терапии и реабилитации.
Профилактика возникновения ОАП у ребенка заключается в правильном ведении беременности, которое позволит исключить большинство факторов риска, и полноценной прегравидарной подготовке. Она начинается минимум за 6 месяцев до планируемой беременности и заключается в следующем:
- консультация с акушером-гинекологом по вопросам планирования беременности с определением необходимых обследований,
- отказ от вредных привычек потенциальными родителями (табакокурения, употребления алкоголя, наркотических средств),
- минимизация контакта с производственными вредностями,
- лечение имеющихся хронических заболеваний у будущих отца и матери,
- назначение препаратов фолиевой кислоты,
- решение вопроса о необходимости назначения препаратов йода.
Вышеуказанные меры позволят минимизировать риск появления преждевременных родов и задержки внутриутробного развития плода – независимых факторов ОАП. Специфических мер профилактики болезни не существует.
Лечение
Терапия проводится кардиохирургическими методами по показаниям. В норме Боталлов проток закрывается в течение дня или максимум на первом году жизни. Потому врачи редко назначают операцию детям до 1 года.
Затем вероятность спонтанного разрешения практически равна нулю. Открытое сообщение легочной артерии и аорты — это большой риск для ребенка, потому медлить нельзя.
Основной способ лечения — эндоваскулярное закрытие ОАП. Через бедренную артерию вводится инструмент. Затем его транспортируют к сердцу под контролем камеры с осветительным прибором и механическим путем закрывают проток.
Если размер отверстия менее 3 мм в используют спираль, если более — специальный окклюдер.
Детям операция проводится под наркозом, пациентам от 12 лет и старше — под местной анестезией.
Вмешательство длится до получаса, имеет минимум осложнений и легко переносится, несмотря на значительную техническую трудность.
Медикаментозные методы не эффективны. Они практикуются только в первые 2 недели жизни пациента, и то действенность применения препаратов весьма сомнительна.
Открытая операция с рассечением грудной клетки не проводится. Это устаревшая методика. Но есть несколько исключений.
Например, комплексные пороки (множественные анатомические дефекты), безуспешность ранее проведенного малоинвазивного лечения или же недоношенность.
Диаметр бедренной артерии у детей, которые появились раньше срока, слишком мал для введения инструмента. Но здесь возможен вариант клипирования аретриального протока через миниторакотомию.
Реабилитационный период после операции длится около месяца. В это время запрещены интенсивные физические нагрузки, стрессы, для взрослых — курение, прием спиртного, также показан полный половой покой хотя бы на 2 недели. Отказ от посещения бани, сауны на протяжении 3-6 месяцев.
Каждые 14 дней рекомендуется навещать своего кардиолога для оценки течения послеоперационного периода. Затем же стоит скорректировать образ жизни в соответствии со сформировавшимися вторичными нарушениями работы сердечнососудистой системы. Если таковые есть.
Народные методы лечения неэффективны. Тратить на них время не стоит, также как и силы. Артериальный проток можно закрыть только механическим методом посредством малотравматичной операции.
Детям же травы и «бабушкины» рецепты и вовсе противопоказаны ввиду несформировавшейся иммунной системы и высоких рисков аллергической реакции.
Рекомендуется не медлить и обращаться к врачу для прохождения диагностики, верификации болезни и назначения планового лечения. Опасаться осложнений не стоит, вероятность негативного сценария минимальна.
Причины развития открытого артериального протока
Чаще всего открытый проток бывает у недоношенных младенцев. Это возникает из-за нарушений дыхания, удушья в период родов, устойчивого смещения реакции крови в кислую сторону, длительного введения кислорода и инфузионных растворов.
Доношенные дети страдают такой патологией, как правило, в районах высокогорья. Порок может передаваться по наследству или возникнуть после краснухи, которую беременная женщина перенесла в первом триместре.
Диагностика
Для выявления у ребенка ОАП используют:
- Аускультацию – врач слушает сердцебиение малыша через грудную клетку, определяя шумы.
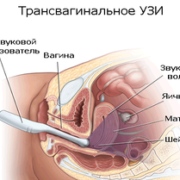
- УЗИ – этот метод обнаруживает открытый проток, а если исследование дополняется допплером, то оно способно определить объем и направление крови, которая сбрасывается через ОАП.
- Рентген – такое исследование определит изменения в легких, а также сердечные границы.
- ЭКГ – в результатах будет выявлена повышенная нагрузка на левый желудочек.
- Зондирование камер сердца и сосудов – такое обследование определяет наличие открытого протока с помощью контраста, а также измеряет давление.
- Компьютерную томографию – наиболее точный метод, который зачастую используют перед операцией.
На различных этапах роста и развития ребенка за ним наблюдают врачи разных специальностей. Крайне важна диагностика открытого артериального протока на начальных этапах.
До совершеннолетия терапевты контролируют сердечный ритм и проводят диагностику, при обнаружении отклонений дают направление к кардиологу. Узкий специалист определяет диагноз точно и назначает лечение.
Диагностировать заболевание помогают специальные методы, например, УЗИ сердца, аортография, электрокардиография и другие. Своевременное определение поможет быстрее начать лечение открытого артериального протока и избежать серьезных последствий.
Можно выявить заболевание с помощью контрастного вещества, вводимого в аорту. С помощью ряда рентгеновских снимков наблюдается окрашивание артерии и аорты, если оно равномерное — Боталлов проток не зарос.
На рентгенологическом исследовании можно заметить усиленный сосудистый рисунок. Благодаря его выраженности можно вычислить примерный объем сброса крови.
При расширении восходящей аорты становится заметна ее глубокая пульсация.
УЗИ сердца у новорожденного
Для установки диагноза назначают рентгенограмму – она показывает изменение легочной ткани и сосудистого пучка, а также УЗИ и эхокардию, которые фиксируют гипертрофию левого желудочка сердца и помогают определить направление сброса крови.
Для окончательного подтверждения диагноза проводят зондирование: вводят зонд в легочную артерию и наблюдают за его перемещением.
Основывается на жалобах пациента либо его окружения (одышка, сердцебиение, утомляемость, частота инфекций дыхательных путей, бледность, цианоз конечностей и т.д.), сведений из анамнеза заболевания (появление жалоб в детстве, прогрессирующее их течение, ухудшение на фоне нагрузки), анамнеза жизни пациента.
Диагноз устанавливается в результате глубокого комплекса обследований Обязательно выяснить акушерские данные матери, в частности, особенности протекания беременности (заболевания, прием препаратов, риски при УЗИ).
Осмотр и пальпация позволяют обнаружить:
- бледность кожи, возможную синюшность конечностей, акроцианоз;
- перепады АД;
- сердечный горб;
- усиление верхушечного толчка, смещение его вниз и влево (вследствие гипертрофии левого желудочка);
- пульсацию над легочной артерией.
Аускультация:
- Узкий ОАП: расщепление 2 тона во втором межреберье слева; «немой» боталлов проток.
- Средний и широкий ОАП: парадоксальное расщепление 2 тона слева во втором межреберье, усиление легочной составляющей 2 тона; систоло-диастолический «машинный» шум слева во втором межреберье.
Функция Доплера с высокой вероятностью указывает на открытый артериальный проток, достоверно помогает в определении диаметра ОАП и степени сброса крови из аорты в систему малого круга.
Электрокардиография:
- Узкий ОАП: электрокардиограмма в пределах нормы.
- Средний/широкий ОАП: признаки перегрузки объемом левого желудочка или обоих желудочков.
Рентгенография:
- Узкий ОАП: рентгенограмма без особенностей.
- Средний/широкий ОАП: увеличение левых отделов сердца, расширение границ сердца, а также восходящего отдела аорты; выбухание дуги легочного ствола, расширение границ сердца.
Аортография — метод диагностики, основанный на окрашивании аорты посредством введения контраста с последующим выполнением многократно рентген-снимков. Диагноз «открытый артериальный проток» выставляется при контрастировании наряду с аортой и легочного ствола.
Катетеризация сердца: при помощи введения в полость сердца катетера удается определить наличие порока, величину шунта слева направо, измерить давление, сопротивление в полостях сердца и магистральных сосудах.
Этиология
Этиология ОАП в настоящее время до конца не изучена. Специалисты выделяют несколько факторов риска данного заболевания:
- Преждевременные роды,
- Низкий вес новорожденного,
- Авитаминозы,
- Хроническая гипоксия плода,
- Наследственная предрасположенность,
- Браки между родственниками,
- Возраст матери старше 35 лет,
- Геномные патологии — синдромы Дауна, Марфана, Эдвардса,
- Инфекционная патология в 1 триместре беременности, синдром врожденной краснухи,
- ВПС,
- Употребление алкоголя и наркотиков беременной, курение,
- Облучение рентгеновскими и гамма-лучами,
- Прием медикаментов при беременности,
- Воздействие химических веществ на организм беременной,
- Системные и обменные заболевания беременной,
- Внутриутробный эндокардит ревматического происхождения,
- Эндокринопатии матери – сахарный диабет, гипотиреоз и прочие.
Причины ОАП принято объединять в 2 большие группы – внутренние и внешние. Внутренние причины связаны с наследственной предрасположенностью и гормональными изменениями. К внешним причинам относятся: плохая экология, производственные вредности, болезни и пагубные привычки матери, токсическое влияние на плод различных веществ – лекарств, химикатов, алкоголя, табака.
ОАП чаще всего выявляют у недоношенных детей. Причем, чем меньше вес новорожденного, тем выше вероятность развития данной патологии. Порок сердца обычно сочетается с аномалиями развития органов пищеварительной, мочевыделительной и половой систем. Непосредственными причинами незаращения Боталлова протока в данном случае являются дыхательные расстройства, асфиксия плода, длительная кислородотерапия и парентеральное жидкостное лечение.
Профилактика
Профилактические мероприятия заключаются в исключении основных факторов риска — стресса, приема алкоголя и лекарственных препаратов, контактов с инфекционными больными.
После хирургической коррекции патологии с ребенком необходимо заниматься дозированными физическими упражнениями и массажем в домашних условиях.
Отказ от курения и скрининг на генетические аномалии помогут снизить риск развития ВПС.
Профилактика возникновения ВПС сводится к тщательному планированию беременности и медико-генетическому консультированию лиц из группы риска.
Необходимо тщательно наблюдать и обследовать женщин, инфицированных вирусом краснухи или имеющих сопутствующую патологию.
Следует обеспечить ребенку надлежащий уход: усиленное питание, физическую активность, физиологический и эмоциональный комфорт.
2012-2020 sosudinfo.ru
Вывести все публикации с меткой:
Пороки сердца
Перейти в раздел:
Заболевания сердца и аорты, аритмология, функц. диагностика, фармакология и кардиохирургия
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
Симптомы
Проявления достаточно специфичны, если знать, что искать и в каком порядке. Анатомический дефект на ранних этапах не настолько агрессивен, чтобы в течение считанных месяцев закончиться смертью ребенка.
Потому прогрессирование постепенное, на протяжении длительного времени.
Начальные признаки таковы:
Одышка
Невозможность набрать воздуха. Объективно проявляется усталостью при кормлении. Младенцу необходимо перевести дух, чтобы продолжить.
Так может повторяться несколько раз в течение одного приема пищи. По мере взросления симптом никуда не уходит, приобретает те же черты.
Ребенок задыхается на фоне минимальной физической активности, а затем и вовсе в состоянии покоя.
Снижение толерантности к механическим нагрузкам
Сказывается на общем самочувствии ребенка. Он отказывается от игр, старается больше сидеть, лежать. В ранние дни признак проявляет себя длительным периодом сна, коротким бодрствованием.
И если в младенческие годы это можно связать с процессом формирования центральной нервной системы и быстрой физиологической утомляемостью, позднее вариантов не остается.
Бледность кожных покровов
ОАП сердца у новорожденных относится к так называемым белым порокам. Когда кожа становится мелового цвета или молочного оттенка. Связано это со спазмом периферических сосудов.
Сопровождается похолоданием конечностей. В противоположность им, синие пороки дают, преимущественно, цианоз носогубного треугольника и кожи.
Строгого разграничения нет. Оба симптома могут присутствовать одновременно.
Кашель
Постоянный, сначала непродуктивный, без выделения мокроты. Затем с отхождением небольшого количества слизистого вязкого экссудата.
По мере развития болезни возникает кровохаркание, выход жидкой соединительной ткани через дыхательные пути.
Это негативный признак, указывающий на выраженную клиническую картину, неблагоприятный прогноз и высокую вероятность смерти от сердечной недостаточности.
Частые инфекционно-воспалительные процессы
В легких и бронхах. Обусловлены застойными явлениями в малом круге. Представляют значительную опасность для детей, поскольку могут закончиться острой дыхательной недостаточностью и смертью от асфиксии.
Медленный набор веса
Степень отставания в физическом и даже ментальном развитии, зависит от тяжести патологического процесса.
Клиническая картина проявляет себя на 3-5 день с момента рождения.
Бывают исключения, когда порок никак не выделяется долгие годы, в таком случае возможно случайное обнаружение в ходе диагностики по поводу прочих патологий. Или же при обращении пациента к кардиологу по вопросу тревожных симптомов.
Каких именно:
- Боли в грудной клетке неясного происхождения. Обычно слабые, давящие или жгучие. Приступ продолжается от пары секунд до нескольких минут и заканчивается полной компенсацией состояния. Как будто ничего и не было.
- Аритмии. По типу синусовой тахикардии. Если порок декомпенсирован, то есть организм уже не в силах сглаживать нарушения им провоцируемые, возникает брадикардия как ответ на падение сократительной способности миокарда и ослабление трофики.
- Одышка. Выраженная, на фоне физической активности или в состоянии покоя. При перемене положения тела становится интенсивнее.
- Кашель, возможно с кровью. У пациентов старшей возрастной группы, 18+ требуется дифференциальная диагностика. Отграничить симптомы нужно от таковых при туберкулезе и раке легких, хотя у столь молодых людей подобные заболевания встречаются довольно редко.
- Периферические отеки. Сначала в процесс вовлекаются только ноги, затем руки и лицо. Это результат застойных явлений в организма. Последствие не самого порока, а хронической сердечной недостаточности. Она присутствует у большинства пациентов с длительным течением открытого артериального протока.
- Бледность кожных покровов. Может соседствовать с цианозом носогубного треугольника. Хриплый голос, нарушение процессов говорения. Изменение тембра.
- Головная боль. Цефалгия в затылке или теменной области. Также вертиго, нарушение ориентации в пространстве. Мир буквально идет кругом. Это не постоянные симптомы, они возникают спонтанно, на некоторое время. Затем отступают.
- Нарушения сознания. Обмороки. Все три проявления, указанные выше — результат ослабления трофики головного мозга. Неблагоприятный прогностический признак, если нет лечения. Вероятен инсульт и тяжелая инвалидность.
Внимание:
Типичная клиническая картина складывается из легочных и сердечных моментов, что говорит о нарушенной работе малого круга. Значит нужно смотреть именно в эту сторону.
Симптомы ОАП
Важно обратить внимание на общие показатели здоровья ребенка, такие как рост, вес и характер питания. Значительное отставание от средних значений физического развития (более чем на 20-25%) может свидетельствовать о хронической болезни, в том числе – ОАП сердца у новорожденных
| Возраст в месяцах | Девочки | Мальчики | ||
| Вес, кг | Рост, см | Вес, кг | Рост, см | |
| 1 | 4,18 | 53,3 | 4,35 | 54,2 |
| 2 | 5,02 | 56,8 | 5,26 | 57,5 |
| 3 | 6,08 | 60,4 | 6,27 | 61,1 |
| 4 | 6,57 | 62,7 | 6,81 | 63,5 |
| 5 | 7,41 | 63,7 | 7,84 | 66,7 |
| 6 | 7,98 | 66,1 | 8,78 | 68,0 |
| 7 | 8,27 | 67,2 | 8,90 | 69,4 |
| 8 | 8,75 | 69,6 | 9,47 | 71,0 |
| 9 | 9,23 | 70,4 | 9,90 | 72,6 |
| 10 | 9,53 | 71,9 | 10,34 | 73,7 |
| 11 | 9,82 | 73,4 | 10,49 | 74,6 |
| 12 | 10,05 | 74,5 | 10,67 | 75,7 |
Первыми симптомами в клинике, свидетельствующими о нарушении гемодинамики у ребенка, могут быть:
- одышка – учащенное дыхание. Наиболее выражена при физической нагрузке и после плача/крика,
- побледнение рук и ног,
- краткий слабый крик,
- головокружение и постоянная головная боль,
- малое количество активных движений в течение дня и быстрая утомляемость,
- появление плотных отеков на руках и ногах, при выраженных нарушениях отеки могут располагаться на любой части тела,
- появление тупой тянущей боли в подреберной области справа – признак отека капсулы печени из-за застоя жидкости.
Также может присоединяться сухой кашель, который со временем становится влажным, – это один из признаков застоя крови в легочных сосудах.
Течение заболевания у взрослых может отличаться по тяжести. В большинстве случаев отмечаются несколько из вышеперечисленных симптомов и жалобы на перебои в работе сердца, чувство «сильного сердцебиения». Однако болезнь может никак не проявлять себя длительное время, повреждая легочные сосуды и сердечную мышцу.
Открытый артериальный проток
Что такое открытый артериальный проток (боталлов проток)?
Боталлов проток (Рис 1, Видео 1) – это сосуд, который в норме функционирует у плода и соединяет два магистральных сосуда сердца – аорту и легочную артерию. Существует он для того, что бы кровь могла обойти мимо легкие, которые у внутриутробно не функционируют. В течение первых дней жизни новорожденного малыша боталлов проток в норме закрывается. Иногда случается, что открытый артериальный проток не закрывается, что приводит к ряду неприятных проблем. Проток, который не закрылся в течение месяца жизни ребенка, считается врожденным пороком сердца.
Естественное течение порока. Или к чему приведет открытый боталов проток?
Дело в том, что этот сосуд все еще соединяет два больших сосуда сердца – аорту и легочную артерию. Давление в аорте намного превышает давление в легочной артерии. Поэтому через открытый артериальный проток с аорты в легкие попадает избыточное количество крови, что сначала приведет к частым бронхолегочным заболеваниям, а при очень больших боталловых протоках – к необратимым изменениям в сосудах легких и неоперабельности. Кроме того, большой боталлов проток значительно увеличивает нагрузку на сердце, особенно на левый желудочек. Поэтому затягивать с лечением этого порока нельзя.
Лечение открытого артериального протока.
В настоящее время не существует такого боталлова протока, который нельзя было бы закрыть нетравматичным эндоваскулярным методом, который позволит избежать разреза, шрамов и длительной реабилитации. Хирургическое лечение этого порока осталось в прошлом, хирурги закрывают боталлов проток только недоношенным детям или в странах, где медицина имеет недостаточное финансирование. Во всех развитых странах Европы и Америки этот порок устраняется исключительно эндоваскулярно в ренгеноперационных. К тому же вероятность осложнений при эндоваскулярном лечении намного меньше.
Процедура эндоваскулярного закрытия.
Рис 2 – Внешний вид окклюдера |
Рис 3 — Внешний вид спирали |
При эндоваскулярном закрытии через маленький прокол в бедренные сосуды в сосуды сердца и в боталлов проток заводятся тоненькие трубочки, так называемые катетеры. Используя рентген и контрастное вещество, доктор оценивает размер и форму боталлова протока, после чего он выбирает самое подходящее окклюзирующее (от англ. Occlusion – закупорка) устройство. В качестве таких устройств могут использоваться окклюдеры (рис 2; Видео 1, 2, 3) или спирали (рис 3; Видео 4, 5, 6).
Выбор устройства для закрытия происходит во время операции, и зависит от размера и формы боталлова протока. Как правило, для больших протоков используются окклюдеры, для маленьких — спирали. В течение полугода окклюзирующие устройства полностью обрастают собственными клеточками сердца, происходит, так называемая, эндотелизация. Сброс через боталлов проток в 90% случаев прекращается сразу же после процедуры, в остальных случаях – по окончанию периода эндотелизации устройства.
Реабилитация после процедуры
1. Пациентов выписывают, как правило, на следующий день после процедуры. 2. В течении 6 месяцев рекомендуется проводить антибиотикопрофилактику инфекционного эндокардита.
У нас наибольший в Украине опыт по эндоваскулярному лечению открытых артериальных протоков – более 300 операций. Мы имеем доступ к оборудованию для закрытия боталлового протока любого размера и формы. Также, специализируемся на лечении дефектов межпредсердной и межжелудочковой перегородок. Для того чтобы попасть к нам на консультацию или госпитализироваться позвоните по одному из телефонов или запишитесь на прием онлайн.
Видео 1 — Боталлов проток |
Видео 2 – В этой красочной анимации Вы сможете увидеть, как закрывают боталлов проток окклюдером |
Видео 3 – Видео из операционной: кровь через открытый боталлов проток (сосуд по центру) попадает из аорты (крупный сосуд справа) в легочную артерию (сосуд слева) |
Видео 4 — Видео из операционной: проток перекрыт окклюдером. Сброс крови прекратился |
Видео 5 – А в этом видео Вы сможете увидеть, как закрывают боталлов проток спиралью |
Видео 6 – Видео из операционной: кровь через открытый боталлов проток (сосуд по центру) попадает из аорты (крупный сосуд справа) в легочную артерию (сосуд слева) |
Видео 7 — Видео из операционной: проток перекрыт спиралью. Сброс крови практически прекратился |
Этиология
Специалисты выделяют внешние и внутренние причины заболевания. Эндогенные факторы связывают с генетической предрасположенностью, нарушениями эндокринной регуляции. К экзогенным факторам относят:
- неблагоприятную экологическую ситуацию;
- производственную вредность (работа с летучими химическими соединениями);
- соматические болезни беременной женщины;
- вредные привычки будущей матери (хроническая никотиновая интоксикация, употребление алкоголя во время гестации);
- прием различных фармакологических препаратов.
Внимание!
Порок развития часто диагностируется у детей, которые рождены раньше срока, у глубоко недоношенных младенцев. Существует четкая корреляция ОАП сердца у новорожденного и веса ребенка при рождении, чем она меньше, тем выше риск обнаружения болезни.
Часто аномалия развития сердца сочетается с пороками развития других органов и систем, например, мочеполовой, пищеварительной. В этой ситуации причиной возникновения патологии будет дыхательное расстройство, явления асфиксии, необходимость проведения кислородотерапии и парентерального питания.
Когда должен закрыться
Боталлов (артериальный) проток является структурным образованием сердца плода. Через проток кровь, которая выбрасывается левым желудочком в аорту, попадает в легочный ствол и возвращается снова в левую камеру сердца. При нормальном течении внутриутробного развития плода сразу после его рождения происходит закрытие артериального протока. Он превращается в соединительнотканный тяж. Кислород, который попадает в легкие новорожденного во время первого вдоха, запускает процесс закрытия протока утолщенной интимой. В результате происходит изменение направления тока крови.
Если по каким-то причинам произошло формирование порока, боталлов проток остается открытым и продолжает осуществлять свою функцию, он не зарастает. Состояние характеризуется нарушением легочного кровообращения, нормальной работы сердечной мышцы. ОАП часто выявляется у детей младше трех лет. В редких случаях диагноз может быть поставлен подростку или взрослому пациенту.
Почему не у всех новорожденных закрывается
Причины развития открытого артериального протока у детей до конца не изучены. Специалистами выделены факторы, которые выступают в качестве провокатора заболевания:
- маленькая масса грудничка в раннем неонатальном периоде;
- преждевременные роды;
- гипоксия плода хронического характера;
- врожденный порок сердца;
- различные авитаминозы;
- генетическая предрасположенность;
- близкородственные браки у взрослых;
- возраст беременной старше 35 лет;
- хромосомные патологии, например, синдром Эдвардса, Марфана, Дауна;
- острый инфекционный процесс в начале беременности (краснуха);
- вредные пристрастия (хроническая алкогольная и никотиновая интоксикация, употребление наркотических средств);
- рентгеновское облучение;
- употребление фармакологических препаратов, чей профиль безопасности не доказан;
- работа с химическими реагентами на протяжении первой половины гестации;
- аутоиммунные, системные болезни;
- развитие ревматического эндокардита у плода;
- эндокринные заболевания, например, недостаточная выработка гормонов щитовидной железы, сахарный диабет.
Диагностика открытого артериального потока
Выделяется множество способов диагностики деятельности сердечно-сосудистой системы, однако не каждый метод позволит увидеть, закрыт ли артериальный проток. Перечень доступных способов и их эффективность ниже:
- электрокардиография – редко показывает нарушения, только на стадии патологических изменений;
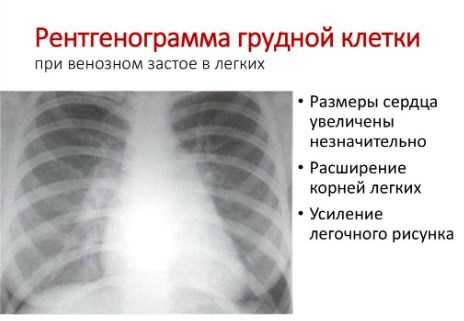
- рентгенография – показывает увеличение сердца и переполнение вен и артерий кровью;
- ангиография – отслеживает направление тока крови;
- фонокардиография – выявляет характерные шумы в сердце;
- эхокардиография (УЗИ) – дает наиболее подробный отчет о внутренних процессах, позволяет визуализировать проток;
- катетеризация – фокусируется на давлении и насыщении кислородом крови в сосуде;
- компьютерная томография – показывает размер и расположение артериального протока.
Рентген малыша с ОАП
На основе полученных данных лечащий врач может определить степень проблемы, насколько сильно артериальный проток нарушает гемодинамику. На этой основе выписываются рекомендации и делаются предписания.
Любой открытый артериальный поток требуется обязательно устранить. Чем опасен несвоевременно обнаруженный порок – описано выше. Избежать неприятных последствий поможет раннее вмешательство.
Диагностика
В первую очередь для подтверждения или опровержения диагноза, врач проводит аускультацию. Он с помощью специального прибора (стеотоскопа) через грудную клетку слушает сердцебиение новорожденного на наличие шумов. Если они есть, то он назначает дополнительные обследования.
Процедура | Симптом ОАП |
ЭКГ | сильная нагрузка на левый желудочек |
УЗИ | увеличение в размерах предсердия и левого желудочка |
рентген грудной клетки | расширение сосудистого пучка и сердечных границ; изменения в легких |
Кроме того, проводится:
- допплерэхокадиография. Во время нее определяется направление, а также объем крови, который сбрасывается через батталов проток;
- зондирование сердца. Во время него измеряется давление в левом желудочке.
Наличие шумов в первые 48 часов жизни малыша – это норма. В течение этого времени артериальный проток только начинает закрываться. Спустя 2 суток на его месте уже должен образовывается стяг из соединительной ткани, и шумы в сердце прекращаются
Диагностика
- Электрокардиограмма – в большинстве случаев без изменений. Признаки перегрузки правой половины сердца появляются после того, как сосуды легких сжимаются в ответ на переполнение кровью. Сердцу становится трудно перекачивать по ним кровь и его камеры растягиваются.
- Рентген грудной клетки показывает изменения связанные с переполнением легочных сосудов кровью и нагрузкой на правое предсердие и желудочек:
- увеличение правой половины сердца;
- выбухание легочной артерии;
- расширение крупных сосудов легких.
- Ангиография разновидность рентгенологического исследования, при которой в сосуды вводят контрастное вещество, чтобы изучить направление тока крови:
- «закрашенная» кровь из левой половины сердца через проток попадает в легочную артерию;
- наполнение легочного ствола кровью с контрастным веществом.
- Фонокардиография
выявляет специфический шум, который принято называть «машинным».
– графическая запись звуков сердца.
- Эхокардиография или УЗИ сердца позволяет:
- увидеть наличие открытого артериального протока;
- установить диаметр отверстия;
- вычислить количество и направление крови, проходящей через него (при использовании допплерографии).
- Катеризация сердца (зондирование или короногорамма) выявляет:
- повышение давления в правом желудочке;
- насыщение крови кислородом в правых отделах сердца и в легочной артерии;
- иногда можно ввести катетер из легочной артерии в аорту.
- Компьютерная томография при ОАП определяет:
- открытый проток;
- его размеры и особенности расположения.
Подробнее о методах диагностикиЭлектрокардиограмма
- перегрузка и утолщение стенок левого желудочка;
- перегрузка и утолщение правых отделов сердца, развивается после значительного повышения давления в сосудах легких.
Рентгенография грудной клетки.
- расширены крупные сосуды легких. Это связано с застоем в них больших количеств крови;
- увеличение границ сердца;
- увеличение легочного ствола, в который вливается дополнительный объем крови из аорты;
- в тяжелых случаях видны признаки отека легких.
Фонокардиография
Эхокардиография (УЗИ сердца).
- открытый артериальный проток;
- диаметр отверстия в нем;
- состояние и толщину сердечной мышцы;
- ток крови, который забрасывается из аорты в легочную артерию (доплеровское исследование).
Катеризация сердца.
- повышенное содержание кислорода в правом предсердии, желудочке и легочной артерии;
- повышенное давление в правых отделах сердца и легочном стволе;
- если отверстие в протоке достаточно большое, то можно ввести зонд из легочной артерии в аорту.
АнгиографияСпиральная компьютерная томография
- открытый артериальный проток;
- его длина, ширина;
- наличие сужений в разных его частях;
- строение и состояние сосудов, по которым планируется ввести зонд;
- особенности движения крови через боталлов проток.










Добавить комментарий