Корь у детей: симптомы и лечение с фото сыпи
Содержание:
Лечение решительное, для инфекции губительное
Лечить корь разрешается в домашних условиях, но в случае, если инфекция вызвала серьезные осложнения, терапия проводится в больнице.
Медикаментозное
Непосредственно от самого заболевания никаких лекарств не существует. Все прописанные врачом препараты направлены на то, чтобы улучшить состояние больного, снизив выраженность симптомов:
- Во время болезни после консультации врач может назначить приём жаропонижающих препаратов, чтобы избавиться от лихорадки. Принимать их следует по 1 таблетке 1-2 раза в день в зависимости от улучшения состояния.
- Назначаются специальные лекарства от кашля и насморка, чтобы снизить дискомфорт больного.
- При осложнении в виде конъюнктивита прописываются глазные капли в виде Сульфацила натрия. Курс использования капель 5-8 дней.
- Если инфекция осложнена отитом или воспалением лёгких, то врач может прописать приём антибиотиков в течение минимум 5-6 дней. Если эффект от них не прослеживается, то препарат заменяется. Самые часто используемые антибиотики для лечения инфекции это Сумамед и Азитромитцин.
- Также прописываются антигистаминные препараты, чтобы снизить проявление симптомов и аллергических реакций, например, Супрастин или Кларитин. Антигистамины принимаются в среднем по таблетке 1-2 раза в сутки.
- Рекомендуется принимать поливитаминный комплекс (Центрум, Аевит).
Народное
Параллельно с лекарствами, которые прописывает врач, после согласования с ним допускается использование народных методов, улучшающих общее самочувствие больного и быстрее выздороветь.
Большей популярностью в данном случае используются настои, сделанные из цветков липы, малины, калины, алтея и березовых почек. Также лечение проводят при помощи лечебных ванн с отварами различных трав.
Несколько рецептов:
- Чтобы приготовить настой из липовых цветов, нужно взять 40 грамм сырья и залить их 500 мл кипятка, после чего дать настояться в течение 2 часов и процедить. Принимать такой настой нужно теплым ежедневно.
- Настой из березовых почек делается следующим образом: Берётся 5 грамм сырья и заливается 100 мл кипятка, после чего дают настояться в течение часа, процеживают и принимают 3 раза каждый день.
- Действенным народным средством от сыпи может стать отвар, сделанный из цветков трехцветной фиалки. Для этого нужно взять 20 грамм сырья, залить 300 мл кипятка, подержать 5-10 минут на водяной бане и дать настояться в течение часа. После этого пить отвар в качестве чая.
Важные рекомендации
В первую очередь, если болен ребёнок, то его следует изолировать от общества других детей. В процессе лечения должен соблюдаться строгий постельный режим с постоянной сменой белья. Помещение должно хорошо проветриваться. Больному необходимо употреблять большое количество воды, особенно при сильной лихорадке.
Рекомендуется употреблять побольше продуктов, содержащих витамины А и С. Питание должно быть легким, согласно специальной диеты, не нагружающим сильно печень. Еда не слишком горячая или холодная, не острая и не соленая.
Что это за инфекция и каковы её симптомы?
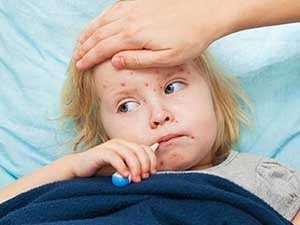
Заражаются ею, как и большинством вирусных инфекций, воздушно-капельным путём, когда больной ребёнок кашляет и чихает в присутствии здоровых детей. Вирус поражает сначала слизистые рта, носоглотки, трахеи и бронхов, слизистые оболочки глаз, затем с током крови разносится по организму.
Размножение и накопление вируса происходит в органах, где сосредоточены основные барьеры иммунной системы, — в лимфоузлах, селезенке и костном мозге. В дальнейшем его обнаруживают не только на оболочках органов дыхания и глаз, но и в кишечнике, в редких случаях вирус может поражать даже головной мозг, вызывая тяжёлое осложнение – коревой энцефалит.
Активность возбудителя проходит три стадии:
- Инкубационный период — в среднем 10 дней, но у привитых детей длительность может увеличиться до 21 дня.
- Катаральный — 1-2 дня.
- Экзантематозный (сыпь) – 4-5 дней.
- Период пигментации – 1-2 недели.
В большинстве случаев болезнь протекает благоприятно, заканчиваясь полным выздоровлением и формированием стойкого иммунитета. Повторно корью болеют очень редко.
Специалистам известны реактивная, мигрированная форма заболевания и корь у привитых детей.
По степени тяжести реактивная форма классифицируется следующим образом:
- лёгкая,
- средней тяжести,
- тяжёлая.
- геморрагическую,
- рудиментарную (стертую).
Никто не имеет морального права для агитации против вакцинации или за неё, но прививки по национальной программе вакцинации на уровне официальной государственной медицины считаются главным средством предотвращения кори, поэтому считаем себя обязанными рассказать о вакцинации. Окончательное решение остаётся за родителями.
Дети, получившие плановую прививку от инфекции или профилактическую вакцинацию в инкубационном периоде, болеют гораздо легче, чем те, кто не был привит вообще. Их форма заболевания называется или мигрированной, или корью привитых.
Тяжелее всего переносят инфекцию не привитые малыши до двух лет, однако корь у грудничка может протекать и очень легко благодаря антителам, полученным в утробе через плаценту от матери. Когда число антител падает до критического минимума, а это происходит после года жизни, у не привитого ребёнка возрастает риск заболеть тяжелой формой кори.
Диагностика
При подозрении на корь необходимо сразу же обратиться к инфекционисту. Так как первые симптомы могут указывать на ОРЗ, больной может не посещать врача
Поэтому важно уметь отличать корь от других заболеваний. После обнаружения вышеупомянутых симптомов следует провести внимательный самоосмотр
Обследуйте ротовую полость, ведь при кори обязательно появляются высыпания — пятна Бельского-Филатова-Коплика. Характерная сыпь указывает на заболевание с почти 100% точностью. Диагностика кори включает лабораторные методы исследования. Иногда (при наличии осложнений) могут понадобиться и инструментальные методы. В частности, МРТ головы при подозрении на энцефалит.
Лабораторное исследование включает анализ крови, который проводится для выявления специфических противокоревых антител — всего несколько мл крови и точный диагноз готов. Вирус кори также можно выявить в смывах из дыхательных путей.
Признаки и симптомы кори у детей и взрослых
Периоды заболевания
В течении классической кори различают четыре периода: катаральный, период высыпаний, пигментации и выздоровления. Длительность заболевания в среднем составляет около 10 дней. Колебания составляют 8 — 21 день. Каждый из периодов длиться 3 дня. Катаральный период может удлиняться до 7 дней.
Инкубационный период
Инкубационный период (период от момента заражения вирусами до появления первых симптомов заболевания) при кори составляет около 10 суток. Колебания составляют от 8 до 13 — 17 суток.
Рис. 5. На фото вид сыпи при кори.
Признаки и симптомы кори в катаральный период
Начинается заболевание с развития воспаления слизистых оболочек верхних дыхательных путей и конъюнктивы глаз. Отмечаются обильные слизистые выделения из носа, охриплость голоса и сухой кашель. Температура тела повышается до 39оС. Появляются симптомы интоксикации: слабость, разбитость, общее недомогание и потеря аппетита.
Конъюнктива глаз гиперемируется, веки отекают, из глаз появляются гнойные выделения. В крови отмечается снижение количества лимфоцитов (лимфопения).
При появлении сыпи катаральные явления ослабевают и через 1 — 2 дня исчезают совсем. В полости рта на фоне гиперемированной, рыхлой и шероховатой слизистой оболочки появляются мелкие (с маковое зерно) беловатые пятна с красным венчиком по периферии. Высыпания носят название пятен Бельского-Филатова—Коплика. Они обычно располагаются на слизистой щек в области коренных зубов. На слизистой оболочке мягкого и твердого неба появляются пятна розового цвета (коревая энантема).
К концу третьего дня отмечается снижение температуры тела, но в период появления коревой сыпи она вновь значительно повышается, а симптомы интоксикации и поражения верхних дыхательных путей усиливаются.
Рис. 6. На фото симптомы кори — пятна Бельского-Филатова-Коплика на слизистой щек и коревая энантема в области неба.
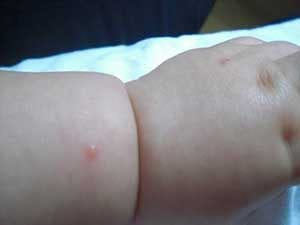
Сыпь при кори
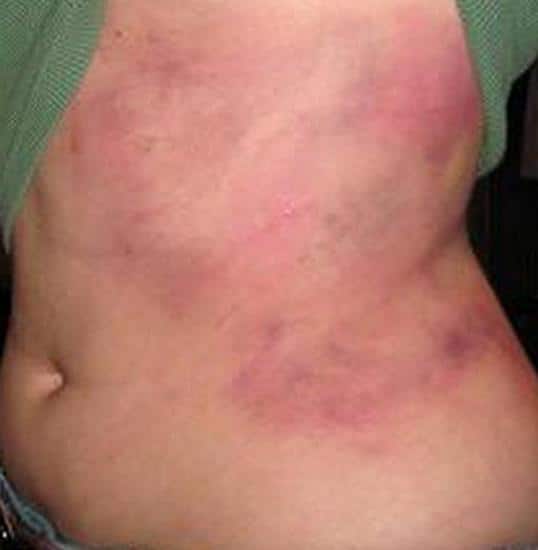
Сыпь при кори имеет вид папул размером около 2-х мм, окруженных участком покраснения неправильной формы. Местами сыпь сливается и тогда их конфигурация похожа на сложные фигуры с волнистыми (фестончатыми) краями. Основной фон кожных покровов остается неизмененным. Иногда на фоне коревой сыпи отмечаются петехии (кровоизлияния).
Сыпь у больного появляется на 4 — 5 день заболевания. Вначале она локализуется на лице, шее и за ушами. Через сутки сыпь распространяется на все туловище и покрывает верхнюю часть рук. Еще через сутки сыпью покрываются кожные покровы ног и нижнюю часть рук, при этом на лице сыпь начинает бледнеть.
При тяжелом течении заболевания сыпь носит сливной характер. Она покрывает все кожные покровы, в том числе появляется на ладонях и подошвах. На коже появляются многочисленные кровоизлияния и даже кровоизлияния, диаметр которых превышает 3 мм (эхимозы, в быту — синяки). Кровоизлияния появляются также на слизистой оболочке глаз и рта. Одутловатость лица, век, носа и верхней губы, покраснение конъюнктивы глаз, гнойные выделения, ринорея — основные симптомы кори в этот период.
Через 3 — 4 дня наступает период угасания сыпи. Снижается температура тела. На месте сыпи появляется пигментация — пятна бурого цвета.
Рис. 7. На фото корь у ребенка, начальная стадия. Сыпь вначале заболевания локализуется на лице, шее и за ушами (первый день высыпаний).
Рис. 8. На фото корь у детей. Сыпь появляется на туловище и верхних частях рук (второй день высыпаний).
Рис. 9. На фото корь у ребенка. Сыпь при кори, 2-й день высыпаний.
Признаки и симптомы кори у детей и взрослых в стадии пигментации
Пигментация сыпи при кори обозначает, что инфекционный процесс перешел в стадию окончания периода заразности и восстановления больного.
Пигментация сыпи, как и высыпания, происходит поэтапно. Она обусловлена проникновением в кожу эритроцитов во время высыпания и последующим распадом гемосидерина — пигмента, который образуется в результате распада гемоглобина.
Процесс начинается на 7 — 8 сутки заболевания и удерживается до 7 — 10 дней. На участках сыпи отмечается отрубевидное шелушение. Постепенно нормализуется температура тела.
Общее состояние больного нормализуется медленно. Явления астении и иммунодепрессии сохраняются длительное время.
Рис. 10. На фото сыпь при кори в стадии пигментации.
Признаки и симптомы кори у детей первого года жизни
Корь у детей первого года жизни имеет свои особенности:
- катаральный период часто отсутствует,
- повышение температуры тела и появление сыпи происходит одновременно,
- часто отмечается дисфункция кишечника,
- бактериальные осложнения регистрируются у 2/3 детей.
Рис. 11. На фото симптомы кори: увеличенные лимфатические узлы и конъюнктивит.
Вакцинация от инфекции
Единственной надёжной защитой от кори и лучшей мерой профилактики является противокоревая вакцина. Вспышки заболевания наблюдаются именно из-за наличия непривитых детей и взрослых.
Когда делается и сколько раз
Согласно национальному календарю профилактических прививок, плановая вакцинация против кори проводится 2 раза:
- в 12 месяцев – вакцинация;
- в 6 лет (перед поступлением в школу) – ревакцинация. Защищает детей, которые ранее не были привиты. Служит профилактикой для тех, кто поставил первую прививку.
Вакцинация против кори является обязательным условием перед поступлением ребёнка в детский сад. После вакцинации у детей формируется устойчивый иммунитет. Но не на всю жизнь. В случае необходимости в более взрослом возрасте ставится повторная прививка.
Вакцина содержит живой ослабленный вирус. Если заражается малыш в возрасте 6-12 месяцев, оказывают экстренную помощь путём введения живой коревой вакцины. Когда же заболевает совсем маленький ребёнок в возрасте 3-6 месяцев, то вводят иммуноглобулин человека нормальный.
Препарат содержит защитные антитела, полученные из сыворотки переболевших корью или доноров. Это неактивный способ предохранения иммунитета, но необходимый. Спустя 2-3 месяца после выздоровления можно сделать прививку от кори.
Вводится подкожно или внутримышечно в область плеча или под лопатку.
Виды вакцин против кори
Существуют 2 вида вакцин.
Моновакцина
Защищает от одного заболевания – кори. Есть 2 типа моновакцины:
- Вакцина коревая сухая (Россия);
- Рувакс (Франция).
Разница между отечественной и импортной вакциной в составе и стоимости. Российские вакцины получают из японских перепелов, а зарубежные – из куриных яиц. Иногда у детей наблюдается аллергия на куриные яйца. Тогда от импортной вакцины следует воздержаться.
Комбинированная вакцина
Действует в составе вакцин против краснухи и паротита. За одну инъекцию вводят 3 вакцины, которые защищают от 3 заболеваний. Имеет множество плюсов: меньше уколов, визитов к врачу, вводимых веществ, меньше беспокойства для ребёнка. Есть 3 разновидности комбинированной вакцины:
- Вакцина паротитно-коревая (Россия);
- Приорикс (корь + паротит + краснуха, Великобритания);
- MMP 2 (корь + паротит + краснуха, США).
Поликлиники используют моновакцину или комбинированную вакцину отечественного производителя. Импортная – за дополнительную плату.
Какие бывают реакции на прививку
Побочных эффектов, которые могут возникнуть вследствие прививки, у большинства детей нет. Наблюдаются слабые реакции, которые сохраняются 2-3 дня. Но это входит в норму естественного течения вакцинального процесса.
Какие реакции встречаются?
- лёгкое недомогание;
- повышение температуры (редко больше 39 градусов);
- судороги;
- кашель;
- ринит;
- конъюнктивит;
- бледно-розовая кореподобная сыпь. Наблюдается на 7-12 день после прививки у детей, склонных к аллергическим реакциям. Для предотвращения аллергии рекомендуется за 10-12 дней до прививки и после неё применять антигистаминные препараты;
- увеличение лимфатических и слюнных узлов;
- поражения центрально-нервной системы.
Чтобы не было осложнений в дальнейшем следует избегать контактов с инфицированными детьми и не подвергать ребёнка стрессам. Под ними понимается не только нервное и психоэмоциональное расстройство, но и переохлаждение, перепады температуры, смена временных поясов, излишнее солнечное излучение.
Противопоказания
Вакцинацию делать нельзя в следующих случаях:
- тяжёлые осложнения после 1-ой прививки;
- аллергические реакции на аминогликозиды, которые входят в состав вакцины (канамицин, амикацин, неомицин, эритромицин, стрептомицин);
- аллергия на куриные яйца в импортной вакцине;
- лечение препаратами, которые ослабляют иммунитет (за 3-4 недели до прививки);
- введение продуктов крови в течение 8 недель перед вакцинацией;
- острые заболевания или обострение хронической болезни. В этом случае прививка не отменяется, а переносится до улучшения состояния.
Прививку ставить можно, если наблюдается лёгкая форма заболевания: насморк или боль в горле. А также разрешается вакцина на стадии выздоровления, даже если держится температура до 37 градусов.
Возбудитель кори
Провокатор болезни – РНК-вирус рода Morbillivirus. Его клетки имеют форму сферы и диаметр около 120-230 нм. Возбудитель кори является антропонозным, он передается исключительно среди людей. Вирус вне организма быстро погибает (спустя 4-5 часов максимум) из-за высокой чувствительности к любым воздействиям окружающей среды и особенно дезинфекции.
Корь – пути передачи
Заразиться указанным заболеванием можно только от больного человека в период с последних двух дней инкубационного этапа и до четвертых суток наличия высыпаний на коже. Вирус кори распространяется воздушно-капельным способом. Его клетки в больших количествах выделяются со слизью при чихании, кашле, глубоких выдохах и во время разговора. При контакте с вещами инфицированного, даже предметами гигиены, заражения не происходит.
Чем опасна корь?
«Детская» болезнь не так безобидна для взрослых, как может показаться. При отсутствии естественной или привитой устойчивости к вирусу, и состояниях иммунодефицита, последствия кори иногда оканчиваются смертью, а в большинстве случаев провоцируют необратимые изменения в важнейших системах организма:
- дыхательной;
- пищеварительной;
- центральной нервной;
- лимфатической;
- сосудистой.
Лечение кори
Как лечить корь? Лечение кори на данный момент направлено на подавление симптомов и укрепление иммунной системы. Специфического лекарства против вируса кори пока что нет (по состоянию на 05.2017 г). На этапе тестирования, против вируса кори показал свою эффективность рибавирин, однако его на данный момент в лечении против этого заболевания не используют. Также, некоторые специалисты для лечения кори применяют препараты на основе интерферона.
Лечение кори включает в себя следующие пункты:
- Постельный режим;
- Симптоматическое лечение;
- Дезинтоксикационная терапия, обильное питье;
- Укрепление иммунной системы;
Не осложненная форма кори лечится в домашних условиях, осложненная – в стационаре.
1. Постельный режим
Постельный режим при тяжелых инфекционных заболеваниях направлен на аккумулирование организмом сил, необходимых для борьбы с инфекцией. Кроме того, больного необходимо изолировать от других людей, которые не болели ранее корью, поэтому при первых признаках кори, ребенка нужно удержать от похода в детский сад или школу, взрослому нужно воздержаться от похода на работу.
В помещении, где находится больной нужно немного притушить свет.
2. Симптоматическое лечение (лекарства при кори)
Важно! Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом. Помните, лекарственные препараты имеют ряд побочных эффектов, поэтом заниматься самолечением крайней не рекомендуется!
Лекарственные средства при кори
При боли и повышенной температуре назначаются жаропонижающие препараты — «Диклофенак», «Ибупрофен», «Парацетамол».
Детям, вместо лекарственных препаратов лучше применять холодные компрессы на лоб, шею, запястья и подмышки.
Не рекомендуется также давать детям «Аспирин», т.к. он может спровоцировать ряд осложнений, включая синдром Рея.
При сильном кашле назначают отхаркивающие препараты и муколитики — «Амброксол», «АЦЦ», «Бромгексин», «Лазолван», «Мукалтин», «Корень алтея».
Важно! Муколитические средства давать детям, возрастом до 2х лет запрещено!
При аллергических реакциях, высыпаниях на коже и зуде назначается прием антигистаминных препаратов — «Диазолин», «Кларитин», «Супрастин».
При сильном зуде кожи рекомендуется ежедневно омывать кожу водой с порошком «Деласкин».
Против тошноты и рвоты назначают — «Мотилиум», «Пипольфен», «Церукал».
Для полоскания ротоглотки применяют отвар из ромашки аптечной, или же раствор хлоргексидина.
При покраснении глаз, назначается их промывание крепким чаем.
При развитии конъюнктивита, в зависимости от его типа, глаза обрабатываются антибиотиками (при бактериальном конъюнктивите) – «Левомицитин» (0,25 %), «Альбуцид» (20 %), «Ципрофлоксацин», противовирусными средствами (при вирусном конъюнктивите) — «Интерферон», «Керецид», «Лаферон».
Для профилактики осложнений, глаза закапывают противовоспалительными каплями – «Сульфацил».
Антибиотики. При сопутствующем инфицировании организма бактериальной инфекцией, назначается курс антибактериальных препаратов (антибиотиков). Антибиотики назначаются на основе диагностики и зависят от конкретного вида бактерий.
3. Дезинтоксикационная терапия
Вирусная и бактериальная инфекция, а также продукты их жизнедеятельности, накапливаясь в организме вызывает симптомы интоксикации (отравления) организма, которая проявляется в виде тошноты, приступов рвоты, отсутствия аппетита, повышенной температуры тела и других проявлений.
Для выведения токсинов из организма применяется дезинтоксикационная терапия, которая включает в себя:
- обильное питье — до 2-3 л жидкости в сутки, желательно добавляя в питье витамин С;
- прием детоксикационных препаратов: «Атоксил», «Альбумин».
4. Укрепление иммунной системы
Для укрепления иммунитета назначается дополнительные дозы витаминов, особенно при кори показана большая доза витамина А (ретинол), которая минимизирует риск смертности, а также повышенную дозу витамина С (аскорбиновая кислота).
Для укрепления иммунной системы и стимулирования ее деятельности назначают иммуностимуляторы — «Иммунал», «Имудон», «Лизобакт».
Диагностика заболевания
Для того чтобы поставить диагноз, врач анализирует сочетание симптомов, характерных для кори, к ним относятся:
- высокая температура тела;
- респираторные проявления (гиперемия зева, насморк, конъюнктивит, светобоязнь, сухой кашель);
- пятна Бельского-Филатова-Коплика;
- этапность высыпаний — сверху вниз.
Лабораторные методы являются дополнительным средством для подтверждения диагноза. Проводят исследование:
- слизистого отделяемого из носа;
- крови на содержание антител к вирусу кори.
С целью постановки правильно диагноза разработана методика дифференциальной (отличительной) диагностики кори от других инфекций, сопровождающихся сыпью.
Дифференциальная диагностика детских инфекций с сыпью — таблица
| Корь | Краснуха | Скарлатина | Ветряная оспа | |
| Возбудитель | Вирус кори. | Вирус краснухи. | Бета-гемолитический стрептококк. | Вирус варицелла-зостер. |
| Пути заражения | Воздушно-капельный. | Воздушно-капельный. | Воздушно-капельный. | Воздушно-капельный. |
| Заразность | Последние 2 дня периода инкубации – 4 день с начала высыпаний. | 2 дня до и 5 дней после высыпаний. | До суток после начала антибиотикотерапии. | 2 дня до и 7 дней после начала высыпаний |
| Инкубационный период | 7–14 дней. | От 14 до 23 дней. | От 2 до 5 дней. | 12–20 дней. |
| Начало заболевания | Острое. | Острое. | Острое. | Острое. |
| Катаральный период |
|
|
|
|
| Сыпь |
| Мелкого или среднего размера, элементы не сливаются, анемичный ободок вокруг элементов, возможны папулы на лице. |
| Мелко-папуллёзная сыпь, сразу же распространяется по всему телу. |
| Пигментация | Есть. | Нет. | Нет. | Есть. |
| Осложнения |
|
|
|
|
Лечение
Каких-то специальных методов лечения кори нет, организм справится с инфекцией самостоятельно. Лечение здесь применяется симптоматическое, которое будет облегчать общее состояние больного ребенка:
- жаропонижающие препараты при повышенной температуре тела;
- лекарства от кашля в зависимости от его типа (для мокрого и сухого применяют разные медикаменты);
- средства от насморка и боли в горле;
- обильное питье и соблюдение постельного режима.
В период болезни важно также обеспечить ребенка необходимыми витаминными комплексами для поддержания иммунитета, а потрескавшиеся губы смазывать вазелином. Симптоматическое лечение проводится в домашних условиях под наблюдением педиатра
В отделение больницы ребенка помещают в том случае, если начинают развиваться осложнения. При наличии осложнений терапию дополняют антибактериальными препаратами
Симптоматическое лечение проводится в домашних условиях под наблюдением педиатра. В отделение больницы ребенка помещают в том случае, если начинают развиваться осложнения. При наличии осложнений терапию дополняют антибактериальными препаратами.
Осложнения болезни
Осложнения развиваются, как правило, у деток до 5 лет или у взрослых «кому за 20». Самые распространенные из них:
- отит;
- ларингит;
- стоматит;
- энцефалит;
- воспаление лимфоузлов на шее;
- бронхопневмония.
Осложнения, возникающие у маленьких детей, сложно назвать редким явлением. Именно поэтому лечить малыша нужно под чутким контролем участкового педиатра. Идеально, если доктор будет посещать вашего ребенка не реже, чем раз в три дня.
Почему возникают такие последствия? Все очень просто. Вирус кори способен угнетать иммунитет маленького пациента, а это отличное обстоятельство для окружающих ребенка бактерий. Им обеспечивается «свободный вход» в организм малыша, и они не замедляют этим воспользоваться. В зависимости от типа бактерий, попадающих в организм ребенка, могут возникать не только перечисленные выше осложнения. Вполне возможно расстройство стула, конъюнктивит и даже проблемы со стороны ЦНС.
Иммунитет малыша снижается на стадии высыпаний и может не восстановиться раньше, чем через месяц
Поэтому при лечении важно соблюдать основные гигиенические процедуры, а наблюдаться у доктора не прекращать даже после выздоровления
Профилактика
Первый шаг в профилактике заболевания – ограничение контакта с заболевшими детьми. Ребенок с признаками этой инфекции должен быть изолирован от других (не болевших) детей на весь период, когда он заразен. Комната больного должна регулярно проветриваться, нужна в ней и влажная уборка.
Деткам, контактировавшим с больным, в первые 5 дней после контакта вводится специальный иммуноглобулин, который помогает им не заболеть. Такая мера принимается в отношении малышей, которые ранее не были привиты.
Но самый надежный помощник при профилактике кори – вакцинация.
Какие симптомы в начале болезни?
Самым характерным проявлением при кори является появление кожных высыпаний.
Обычно пятна появляются ко второй неделе после контакта с возбудителем. Заболевание протекает с выраженными симптомами интоксикации и сильно нарушает самочувствие ребенка.
Наиболее специфичными ранними проявлениями при коревой инфекции являются:
Высокая температура тела. В ряде случаев она нарастает стремительно. За несколько первых дней болезни температура поднимается до 38-39 градусов. Сильно краснеет конъюнктива глаз. При тяжелом течении болезни может быть даже вытекание гноя из поврежденных глазок.
Симптомы интоксикации и катаральные проявления. Вирусы кори повреждают прежде всего слизистые оболочки, поэтому часто у малышей может возникать кашель и насморк. Отделяемое из носа при этом обычно слизистое. Кашель может быть сухим. Мокрота выделяется только при присоединении вторичной бактериальной инфекции.
Характерные пятна в ротовой полости. Обычно эти элементы располагаются на фоне ярко-красной, гиперемированной слизистой. Пятна — белого цвета с красноватым ободком по периферии. Их называют элементами Бельского-Коплика-Филатова. Чаще они возникают на внутренней поверхности щечек. Другая излюбленная локализация — вблизи зубных лунок. На небных поверхностях также могут появляться красноватые или розовые пятнышки.
Ступенчатое течение заболевания. Как правило, на 3-4 день постепенно интоксикация несколько снижается. Однако, при возникновении сыпи интоксикационные признаки вновь могут нарастать. Появление кожных высыпаний практически не приносит малышу облегчения самочувствия.
Возникновение сыпи. Часто она представлена множественными однотипными элементами. Они достигают 2,5-3 мм в диаметре. Для кори характерно нисходящее распространение кожных высыпаний. Больше папул отмечается на , а также на и верхнем плечевом поясе. Постепенно сыпь начинает распространяться по всему телу. На ножках и папулы появляются примерно к концу первых суток. Постепенно сыпные элементы начинают менять окраску. Они становятся более бледными.
При тяжелом течении болезни — образование мелких экхимозов. Это небольшие синячки, которые чаще всего возникают на нижних конечностях. Так проявляются различные кровоизлияния, которые возникают вследствие токсического действия вирусных токсинов на капилляры кожи. В ряде случаев — эти изменения могут возникнуть на слизистой оболочке полости рта или даже на конъюнктиве глаз. Как правило, при таком тяжелом течении появляется сильный отек лица или шеи.
Постепенное угасание сыпи и нормализация состояния. При благоприятном течении болезни сыпные элементы проходят к 4-5 дню болезни. На местах бывших папул могут оставаться участки гиперпигментации или небольшое шелушение. Часто они темно-красного цвета с багровым оттенком. После исчезновения сыпи нормализуется температура тела и улучшается состояние ребенка. В среднем, сыпь сохраняется на теле 5-6 дней и постепенно исчезает.
Исчезновение гиперпигментации и выздоровление малыша. Обычно проходит несколько стадий. Сначала багровые участки становятся менее ярко окрашены. Обычно этот процесс длиться 3-4 дня. На месте бывших гиперпигментаций могут появиться крупные чешуйки. В первое время они плохо отслаиваются с поверхности кожи. Через неделю они уже быстро исчезают без применения дополнительных средств.
У малышей грудного возраста часто присоединяются бактериальные осложнения. Они проявляются гноетечением из глаз, а также вторичным инфицированием папулезных высыпаний на коже. В таких случаях обязательно требуется консультация детского врача и назначение антибактериальных препаратов.
Лечение
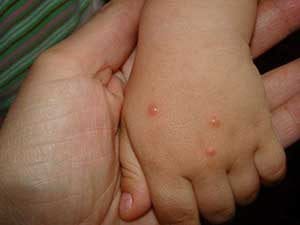
Обычно врачи считают достаточными такие рекомендации:
- Назначение постельного режима в затемнённой комнате, чтобы помочь ребёнку справиться со светобоязнью.
- Диету с обильный питьём – чаем, морсами, минеральной водой без газа, куриным бульоном. Молочные продукты – под запретом!
- Симптоматическую терапию.
Симптоматическая терапия состоит из жаропонижающих средств в возрастных нормах, витаминов, капель сульфацетамида для лечения конъюнктивита, полосканий рта ромашкой или раствором нитрофурала.
Антибиотики назначает только врач при появлении осложнений, требующих АБ-терапии.
Для профилактики ларингита и других осложнений со стороны дыхательных органов больным детям показан массаж грудной клетки. Хорошие результаты при сухом кашле дают ингаляции с муколитиками, бронхолитиками и щелочными растворами. При хрипах в лёгких детей направляют на сеансы УВЧ и микроволновой терапии.
Симптомы и признаки кори у детей
| Симптом | Механизм развития | Как выглядит |
| Катаральный период у детей длится 3-5 дней | ||
| Лихорадка | Повышение температуры – первый симптом болезни. Температура – это защитная реакция организма на появление вируса кори в крови. | |
| Психомоторное возбуждение | Ребенок становится капризным, плаксивым, раздражительным, плохо спит. Это результат поражения вирусом клеток коры и других структур головного мозга. | |
| Насморк | Через стенки поврежденных вирусом капилляров вытекает жидкость из крови. А слизистая носа вырабатывает особые белки для защиты от вируса. Поражение слизистой оболочки носа, горла вызывает зуд в носу, чихание, боли в горле. Выделения из носа чаще прозрачные слизистые, но могут быть и желтоватые – слизисто-гнойные. | |
| Кашель | Кашель «лающий» громкий. Голос у ребенка становится осиплым. Это результат воспаления в глотке, которое распространяется и на голосовые связки. Отек и воспаление могут вызвать у ребенка спазм гортани (ларингоспазм). Если малышу стало трудно дышать, немедленно вызывайте скорую! | |
| Конъюнктивит | Внутренняя оболочка век отекает и пропитывается жидкостью, выходящей сквозь стенки сосудов. Это создает благоприятные условия для развития вирусов и бактерий. Появляются гнойные выделения из глаз. | |
| Светобоязнь | Ребенка раздражает яркий свет. Он жмурится, глаза слезятся. Это проявление воспаления во внутренней оболочке век. | |
| Одутловатость лица | Лицо выглядит отечным в результате воспаления шейных лимфатических узлов, которые поражаются вирусом. Отечность вызвана аллергической реакцией и застоем лимфы и крови в сосудах лица. | |
| Коревая энантема | На 2-4 день болезни на слизистой оболочке твердого и мягкого неба появляются красные пятна. Они не возвышаются над остальной тканью и достигают 0,5 см в диаметре. Через 1-2 дня у ребенка горло становится красным, и пятна сливаются на этом фоне. | |
| Пятна Вельского — Филатова — Коплика | На слизистой оболочке щек возле жевательных зубов появляются небольшие белые пятна. Они плотно фиксированы, немного возвышаются над остальной тканью и окружены узкой красной каймой, напоминают крупинки манной каши. Пятна – участки омертвления пораженных клеток слизистой в очаге размножения вируса. Они являются характерным симптомом кори и появляются на 3-5 день болезни. У детей до года они могут отсутствовать. | |
| Боли в животе | Ребенок отказывается от еды, жалуется на боли в животе. Стул становится учащенным, может появиться рвота. Такие проявления болезни связаны с поражением слизистой оболочки кишечника и его лимфоузлов. | |
| Период высыпаний продолжается 4-5 дней | ||
| Сыпь на коже | Сыпь появляется на 3-4 день после начала болезни. Первые высыпания на лице и за ушами. Постепенно они распространяются на шею, верхнюю часть груди и спины. На 2-й день сыпью покрывается туловище, а на 3-й день ноги и пальцы на руках. Сыпь при кори называется пятнисто-папулёзной экзантемой. На фоне здоровой неизмененной кожи появляются розовые узелки неправильной формы, возвышающиеся над кожей. Папулы кори имеют плоскую поверхность и окружены красноватыми пятнами. Они быстро увеличиваются в размерах и сливаются между собой. Новые высыпания и сопровождаются высокой температурой, кашлем, насморком. С четвертого дня сыпи состояние начинает улучшаться, и ребенок считается незаразным. | |
| Период реконвалесценции (пигментации) длится 7-10 дней | ||
| Пигментация «грязная кожа» | Через пять дней после начала высыпаний, на месте папул остаются пятна светло-коричневого цвета. Это результат отложения на пораженных участках кожи большого количества пигмента меланина. | |
| Шелушение кожи | Кожа на месте высыпаний шелушится – это скопления отмерших клеток рогового эпителия. Чешуйки при кори мелкие, напоминающие муку. | |
| Улучшение состояния | Температура нормализуется, уменьшается кашель и насморк. Освобождение организма от вируса происходит благодаря появлению в крови противокоревых антител. |
Корь истощает иммунную систему и на протяжении нескольких месяцев после болезни защита от инфекций ослаблена. В этот период ребенок часто болеет. Поэтому постарайтесь не посещать с малышом массовые скопления людей. Кормите его белковой и витаминной пищей, больше гуляйте на свежем воздухе.






Добавить комментарий