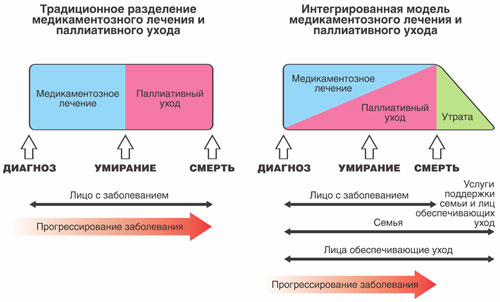
Паллиативные больные
Содержание:
- Помощь при других заболеваниях
- Диагноз и перспективы
- 5 принципов, без которых немыслима детская паллиативная помощь
- Как отреагировали на закон специалисты
- Паллиативная медицинская помощь
- Медицинские учреждения для паллиативного лечения в онкологии
- Этапы оказания паллиативной помощи
- Что такое паллиативная помощь
- Онкологические заболевания при паллиативной терапии
Помощь при других заболеваниях
Есть много тяжелых недугов. Например, инсульт ведет к инвалидности и смерти примерно в 80-85 % случаев. Для перенесших его людей паллиативная медицинская помощь заключается в выполнении необходимых терапевтических процедур, поддерживающих и по мере возможности возобновляющих жизненные функции организма (например, способность ходить). Ежедневный уход за таким больным включает установку катетера для отвода мочи, предотвращение пролежней, кормление через носоглоточный зонд либо при помощи эндоскопической гастростомы, упражнения для укрепления мышц больного и другие.
Все большее число людей на планете сталкиваются с болезнью Альцгеймера, при которой нарушается работа головного мозга, а вместе с этим и всех органов и систем организма, включая умственные, речевые, двигательные, иммунозащитные функции. Паллиативная помощь в данном случае заключается в медикаментозном поддержании организма, а также в создании для больного условий, обеспечивающих (сколько это возможно) его нормальную жизнедеятельность.
Диагноз и перспективы
Чаще всего встречающееся паллиативное заболевание – это онкологическая болезнь. В России рак с большей степенью вероятности выявляют у людей старше 60 лет.
Распространенные паллиативные болезни:
- онкологические, не подлежащие излечению;
- инсульт;
- недостаточность работы внутренних органов;
- СПИД на терминальном этапе.
Для таких людей медицинская помощь компонуется с помощью в социальных, духовных аспектах. Задача врачей – повысить качество жизни пациента, его близких. Для этого оказывают духовную, психологическую поддержку, облегчают боль и ослабляют иные проявления заболевания.
Врачи помогают человеку сформировать правильное отношение к смерти. Специалисты обеспечивают помощь больному, его близким. Последние получают поддержку и при жизни, и вскоре после утраты.
Основные группы таких больных:
- страдающие болезнью, угрожающей жизни, при этом лечение не может гарантированно дать эффект;
- больные неизлечимыми патологиями, при которых лечение позволяет нормально жить, хотя сохраняется риск преждевременного летального исхода;
- пациенты с прогрессирующими патологиями, для которых куративное лечение невозможно в принципе;
- лица, у которых найдены необратимые состояния, сопровождающиеся опасностью тяжелого осложнения.
Современные стандарты при паллиативном заболевании предполагают обеспечить пациенту максимальную активность до последнего дня. Учитывают, что высокое качество жизни может изменить течение заболевания в лучшую сторону. Каждый случай – это возможность найти новые методы поддержки и излечения человека. Чтобы не упустить их, нужно относиться к пациенту внимательно.
Условия получения помощи
Право на медицинскую поддержку есть у каждого человека, у которого диагностировано неизлечимое заболевание. Предусмотрены амбулаторная, стационарная помощь. С пациентами работают люди, получившие специализированное образование.
Пациент вправе сам выбрать учреждение и врача. Амбулаторная помощь оказывается, если состояние больного не требует круглосуточного наблюдения. Дневной стационар – форма, не предполагающая наблюдения 24 часа в сутки.
Рассчитывать на паллиативную помощь может каждый неизлечимый больной, если его возможности (психики, тела) ограничены, требуется интенсивное лечение симптомов, уход со стороны. Направление дает участковый терапевт или семейный врач. Иногда ответственность за выдачу направления возлагается на узкого специалиста.
5 принципов, без которых немыслима детская паллиативная помощь
- Врач должен уметь и не бояться обезболивать
Почему дети в России страдают от боли? С детскими лекарствами у нас беда – обезболивать детей толком нечем. В арсенале российских медиков значительно меньше препаратов, чем у зарубежных коллег. У нас разрешены морфин и промедол в ампулах, но такие уколы сами по себе очень болезненны. Детских лекарственных форм – капель, пластырей, таблеток, в России пока нет.
«Взрослую» ампулу приходится делить, медицинские работники не всегда готовы связываться с утилизацией наркотика. Существует проблема и с возрастными ограничениями – нет разрешения для использования некоторых обезболивающих препаратов для детей. Все эти вопросы на самых разных уровнях обсуждаются не один год.
На то, чтобы нужные препараты появились, по самым оптимистическим прогнозам уйдет несколько лет, это будет происходить поэтапно. Московский эндокринный завод уже проводит клинические исследования морфина в таблетках, а жидкий морфин прошел доклинические исследования.
Но даже если морфин в нужной дозировке окажется в ближайшей аптеке, этого будет недостаточно. Нужно, чтобы врач умел выписывать наркотические обезболивающие и не боялся этого делать. Наши врачи к этому пока не готовы.
Нюта Федермессер
Руководитель Центра паллиативной медицины Департамента здравоохранения Москвы Нюта Федермессер:
- Врач должен уметь выразить сочувствие и поддержку
Врач бодрым голосом призывает маму маленького пациента «стереть слезы и жить одним днем». Мама изо всех сил держится и бодрится. А потом они расходятся и обе плачут, каждая в своем углу. Получается удивительная история – и помощи нет и всем участникам тяжело.
Среди российских врачей не принято проявлять сочувствие к пациенту. На самом деле эмпатия помогает, она снижает риск профессионального выгорания. Но сочувствие нужно уметь выражать, для этого врачам нужно осваивать навыки коммуникации с пациентом.
Анна Сонькина-Дорман. Фото Анны Гальпериной
Анна Сонькина, педиатр, врач паллиативной помощи, ведущая коммуникативных тренингов для врачей:
- Врач должен сам принимать смерть
Какие качества важны для работы врача в паллиативной помощи? Кроме эмпатии паллиативный врач Анна Сонькина считает важным принятие смерти:
- Паллиативная помощь – это работа в команде
Один специалист помочь паллиативному больному не сможет, нужна команда разных врачей и других специалистов, может понадобиться реабилитолог, массажист, специалист по лечебному питанию, специалист, который сумеет поставить катетер, подключить ИВЛ, починить инвалидную коляску, обработать пролежни.
В России команды специалистов паллиативной помощи работают как в стационарах – хосписах и респисах, так и в форматах выездных служб. Их – немного, но они – есть. Командная работа с распределением ролей, обязанностей и нагрузки тоже снижает вероятность выгорания.
Обеспечить качество жизни паллиативных пациентов и поддержать их близких помогают волонтеры, они делают то, с чем не справится ни один врач – поднимают настроение, дают надежду, помогают исполнить мечты – отвезти тяжелобольного ребенка в зоопарк, сделать красивую прическу его маме, устроить в больнице музыкальный вечер или кинопоказ.
Например, мечту Маржаны Садыковой, девочки с тяжелым заболеванием, о собственной фотовыставке невозможно было бы реализовать без участия волонтеров.
- Помощь должна быть оказана всей семье больного
При паллиативной помощи помогают не только болеющему, но и всей его семье, ведь тяжелая болезнь ребенка травмирует и инвалидизирует всех членов семьи: и родителей, которые вынуждены оставить работу и по очереди сидеть с ребенком, и сиблингов (братьев и сестер) болеющего, которые недополучают родительского тепла.
Поэтому паллиативная помощь работает со всей семьей, и поход в театр порой не менее важен, чем покупка ортопедической обуви для больного ребенка.
Как отреагировали на закон специалисты
Одна из первых своё мнение высказала директор Московского многопрофильного центра паллиативной помощи и основатель Фонда помощи хосписам «Вера» Нюта Федермессер — именно она со своей командой активно продвигала необходимые поправки. Она назвала закон «началом новой эры в паллиативной помощи» и признала, что он облегчит жизнь не только пациентам, но и их родственникам. Последние получат не только право на помощь для своего близкого в полном объёме, причём на дому, но и «право на горевание».
«В случае смерти ребёнка дома родители оказывались под невероятным прессингом полиции и в отношении них начинали следственные действия, они могли быть обвинены в причинении смерти по неосторожности, в неоказании помощи — и вместо того, чтобы заниматься похоронами, они бесконечно вызывались к следователю… Они всё это вынуждены переживать заново и заново, а при этом в голове мысль, что им нужно купить одежду, простите, в гроб, им нужно думать, как это всё обставить. Это невероятное унижение и бесправие», — сказала Федермессер в блоге «Веры»
При этом она же отмечает, что закон — это лишь верхний уровень работы. Например, нельзя обеспечить адекватное обезболивание до тех пор, пока врачи боятся уголовной ответственности — а она предусмотрена за любые ошибки во время работы с опиоидными анальгетиками, то есть при их назначении, хранении, выдаче и списании. Любая ошибка, даже не влекущая за собой вред здоровью или утечку препаратов в нелегальный оборот, грозит наказанием, а значит, врачи будут бояться оказывать паллиативную помощь людям с хронической болью. Другая сложность — людей нужно информировать о том, что боль важна, её нельзя терпеть, её можно лечить, и право на обезболивание теперь прописано в законе.
Чтобы отслеживать, как идёт развитие паллиативной помощи, нужно регистрировать ряд показателей — сейчас это число занятых коек и объём израсходованных опиоидных анальгетиков. Поскольку в соответствии с новым законом паллиативная помощь должна оказываться в основном в домашних условиях и не ограничиваться обезболиванием, эти параметры перестают быть адекватными. По словам Федермессер, эффективность надо измерять удовлетворённостью родственников, которые остались после смерти близкого человека — а это более пятнадцати миллионов человек ежегодно.
Онколог, руководитель Онкологического центра комбинированных методов лечения и обладатель премии «Headliner года» Андрей Павленко отмечает, что предстоит огромная работа, но постепенно количество мест, где паллиативная помощь оказывается на высоком уровне, будет увеличиваться. По его словам, на сегодня в половине районов Санкт-Петербурга вообще нет условий для оказания паллиативной помощи.
Паллиативная медицинская помощь
Дабы предотвратить и минимизировать страдания больных посредством снижения тяжести проявления симптоматики заболевания или затормаживания его течения проводится комплекс мероприятий — паллиативная медицинская помощь.
Понятие поддерживающая (паллиативная) медицина следует представлять, как системный подход, способствующий улучшению качества существования инкурабельных пациентов, а также их родни, при помощи предотвращения и минимизации болезненных ощущений благодаря правильной оценке состояния, раннему выявлению, адекватной терапии. Следовательно, паллиативная медицинская помощь больным заключается во внедрении и проведении всевозможных мероприятий, устремленных на смягчение симптоматики. Аналогичные мероприятия часто проводятся с целью смягчить или устранить побочные проявления терапевтических процедур.
Паллиативная медицинская помощь направлена на оптимизацию при помощи любых средств качества жизни индивидов, снижение либо полное устранение боли и иных физических проявлений, что способствует облегчению или решению пациентами психологических проблем или социальных. Данная разновидность медицинских методов терапии подходит больным на любых стадиях недуга, включая, неизлечимые патологии, неминуемо ведущие к смерти, хронические болезни, старость.
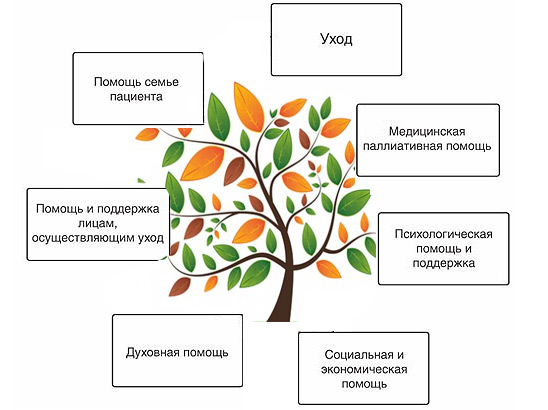
Что такое паллиативная помощь? Паллиативная медицина опирается на междисциплинарный подход в оказании помощи пациентам. Ее принципы и методы основываются на совместно направленных действиях, медиков, фармацевтов, священников, работников социальной сферы, психологов и иных специалистов смежных профессий. Разработка лечебной стратегии и врачебной помощи дабы облегчить мучения субъектов позволяет команде специалистов решить эмоционально-духовные переживания и социальные проблемы, облегчить физические проявления, которые сопутствуют заболеванию.
Методики терапии и фармакопейные препараты, употребляемые для снятия либо облегчения проявлений неизлечимых хворей, носят паллиативный эффект, если только снимают симптоматику, но не воздействуют непосредственно на патологию либо фактор, его породивший. К таким паллиативным мероприятиям можно отнести снятие тошноты, вызванной химиотерапией, либо болевого синдрома при помощи морфия.
Большинство современных медиков сосредотачивают собственные усилия на излечении заболевания, забывая о необходимости и обязательности проведения поддерживающих мероприятий. Они полагают, что методы, устремленные лишь на облегчение симптоматики, являются опасными. Между тем, без психологического комфорта индивида, страдающего тяжелым недугом, невозможно освободить его от мучающей болезни.
Принципы паллиативной помощи включают:
— направленность на освобождение от болезненных ощущений, явлений одышки, тошноты, а также иной мучительной симптоматики;
— поддержание жизни;
— отношение к кончине как к вполне естественному процессу;
— отсутствие направленности на ускорение конца либо действий, чтобы отсрочить смерть;
— поддержание работоспособности и активности пациентов на привычном уровне, по возможности;
— повышение качество бытия;
— поддержание семьи неизлечимого пациента, дабы помочь им справиться;
— объединение психологических аспектов ухода и заботы об инкурабельных пациентов;
— применение на стадии дебюта заболевания;
— сочетание с иными разнообразными методами терапии, сосредоточенными на продлении существования (например, химиотерапией).
Первостепенная задача паллиативной терапии заключается в освобождении пациентов от страданий, устранение боли и иных неприятных проявлений, психологической поддержке.
Медицинские учреждения для паллиативного лечения в онкологии
Принципы и методы паллиативной терапии осуществляются в хосписах и онкологических диспансерах, основной целью которых является паллиативное ведение больного человека до самой смерти. Также паллиативная терапия может проводиться амбулаторно, если онкобольной в состоянии самостоятельно посещать медицинское учреждение для проведения поддерживающих манипуляций и процедур, или на дому, специалистами специальной выездной бригады. Основной целью всех этих медицинских учреждений является оказание неизлечимым больным с существенными физическими ограничениями, спровоцированными смертельно опасной болезнью, медицинской помощи.
Любое отделение паллиативной терапии, принимает пациентов с последними стадиями рака поджелудочной железы, желудка, печени, легких и других органов, когда в домашних условиях проведение адекватного обезболивания становится невозможным.
Работа хосписов и отделений онкологических диспансеров, оказывающих поддержку неизлечимым пациентам, предполагает изучение ряда вопросов, имеющих непосредственную связь с пациентами этих медицинских учреждений:
- выявление характера недуга поступающих в них смертельно больных пациентов;
- принятие решения о применении определённой формы помощи, являющейся в конкретной ситуации наиболее оптимальной;
- обеспечение пациентам психологического комфорта и моральной поддержки.
Этапы оказания паллиативной помощи
Паллиативная помощь может понадобиться онкологическим больным и на ранних стадиях заболевания, тогда такое лечение служит дополнением к основной терапии, но по мере прогрессирования патологии паллиативная медицина становится ведущей.
Паллиативная помощь некурабельным пациентам может быть оказана:
- В стационаре с использованием хирургического, лучевого и химиотерапевтического подходов;
- В отделениях дневного пребывания;
- Дома;
- В хосписе.
В онкологическом стационаре пациенту, которому уже не представляется возможным излечить недуг, тем не менее, может быть оказана помощь, призванная облегчить тяжелые симптомы и улучшить самочувствие.
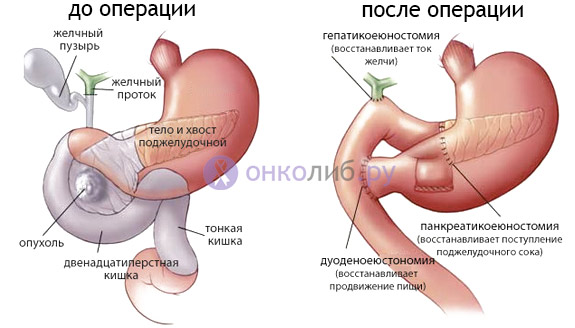
пример операции, продляющей жизнь онкобольных с обширными опухолями ЖКТ
Так, проведение паллиативной операции по частичному удалению опухоли, снятию некоторых симптомов (например, кишечной непроходимости при колоректальном раке путем наложения выходного отверстия на брюшную стенку) способно значительно улучшить самочувствие больного и повысить уровень его социальной адаптации.
Лучевая терапия позволяет избавить пациента от выраженного болевого синдрома, а паллиативная химиотерапия – уменьшить объем опухолевой ткани, сдержать прогрессирование рака и снизить интоксикацию продуктами обмена опухоли. Конечно, и такое лечение может быть сопряжено с нежелательными побочными эффектами, но успехи современной фармакотерапии, появление новых щадящих методик облучения позволяют свести их к приемлемому уровню.
Одиноким пациентам или при ограниченной подвижности возможно оказание паллиативной помощи в условиях дневного стационара. Посещение два-три раза в неделю специализированных отделений позволяет получить не только необходимое медицинское обслуживание и консультацию квалифицированного специалиста, но и психологическую поддержку. Для больных, которые окружены любящими и заботливыми родственниками, посещение дневного стационара также может быть полезно, чтобы уйти от «домашнего одиночества», когда и больной, и члены его семьи оказываются, хоть и все вместе, но в то же время один на один с болезнью.
принципы паллиативной помощи, рекомендованные ВОЗ
Чаще всего паллиативное лечение осуществляется на дому, в наиболее комфортных для пациента условиях. В этом случае первостепенное значение приобретает участие и поддержка членов семьи, которые должны быть обучены простым правилам ухода за онкобольным, методам облегчения боли, особенностям приготовления пищи
Важно, чтобы на всех этапах паллиативной помощи за состоянием пациента наблюдали профессионалы, которые знают не только особенности применения лекарственных препаратов, в том числе наркотических анальгетиков, но и способны дать нужный и правильный совет больному и членам его семьи
Если симптоматическое лечение не может быть проведено в домашних условиях, пациент может быть помещен в хоспис – специализированное медицинское учреждение, оказывающее помощь неизлечимым онкобольным на конечном этапе их жизни. Хосписы – это бесплатные учреждения, в которых специалисты различного профиля осуществляют уход и лечение тяжелобольных. Родственники также могут получить в хосписе все необходимые рекомендации и советы
Важно однако помнить, что какой бы хорошей ни была помощь в хосписе, большинство пациентов все же предпочитают домашнюю обстановку в кругу семьи
Что такое паллиативная помощь
Понятие произошло от слова «паллиатив» (покрывало, палий, верхнее платье, греческий плащ). Речь идет о временном решении и полумере, словно плащ закрывающий проблему – это паллиативная помощь. Недуг не отступает, но пациент избавляется от его тяжелого проявления.
Паллиативное лечение и уход
Паллиативная медицина подразумевает комплекс вмешательств, избавляющих от боли и облегчающих тяжелые проявления заболевания, помогая улучшить жизнь неизлечимо больному. Зачастую паллиативная медицина показана людям, испытывающим муки от значительного ограничения психических и физических возможностей, и нуждающимся в психосоциальной помощи, симптоматической терапии, уходе.
Согласно информации ВОЗ, паллиативная помощь трактуется как всеобъемлющая поддержка людям, страдающим от прогрессирующей болезни в термальной стадии развития.
Паллиативная медицина отвечает за купирование боли и прочих симптомов с целью достижения лучшего качества жизни больных и их близких людей. Предполагается, что даже когда все средства интенсивного лечения исчерпались, и шансы на выздоровление призрачны, никто не должен оставаться без участия.
Паллиативная медицина помогает людям, имеющим разные формы прогрессирующих заболеваний. В первую очередь к ним относятся обладатели различных стадий злокачественных недугов. Данные ВОЗ гласят, что каждый год в мире регистрируются около 10 миллионов случаев онкологических болезней (не беря в расчет рецидивы). Такие пациенты почувствуют себя легче с паллиативной медициной.
Паллиативное отделение
Основной целью отделения, оказывающего паллиативную помощь – это оказание медицинской поддержки пожилым и прочим пациентам, испытывающим дефицит в полноценном уходе и страдающим патологией, требующей врачебного наблюдения.
В задачи отделения включено осуществление полного комплекса процедур по оказанию квалифицированной помощи. Используются современные методы лечения и технологии ухода.
В некоторых отделениях, оказывающих паллиативную помощь, имеются и противопоказания к госпитализации:
- активные формы туберкулеза;
- острые инфекционные заболевания;
- венерические болезни.
Все эти индивидуальные детали нужно выяснять непосредственно в отделении. Потребуются и некоторые лабораторно-инструментальные обследования: общий анализ крови, общий анализ мочи, анализ крови на RW, анализ кала на яйца гельминтов, рентгенография или флюорография органов грудной полости, электрокардиография, биохимический анализ крови, анализ крови на сахар, коагулограмма. Перечень уточняется на месте.
Обычно для госпитализации в отделение близких родственников или законных представителей просят принести в отборочную комиссию документы, на основе которых будет приниматься решение возможности пребывания в отделении. Документы должны содержать отсутствие противопоказаний.
Онкологические заболевания при паллиативной терапии
Если онкозаболевание начало активно метастазировать, и вторичными злокачественными очагами поражены практически все внутренние органы и лимфоузлы, патологический процесс начинают считать неизлечимым и операции, приводящие к достижению стадии ремиссии, не проводят. Пациентов по достижении болезнью этого этапа переводят в отделение паллиативной терапии, где к ним применяется облегчающее общее состояние и повышающее качество жизни лечение.
Чаще всего поддерживающая терапия требуется пациентам находящимися в финале развития онкопатологиями следующих органов:
- Поджелудочной железы. Поддерживающая терапия этого органа применяется для устранения мучительного болевого синдрома, негативной симптоматики, возникающей вследствие практически полного передавливания разросшейся до гигантских размеров опухолью желчевыводящих путей и восстановления проходимости 12-перстной кишки.
- Желудка. Пациентам выполняют частичную резекцию опухолевой структуры с целью уменьшения ее массы и задержки роста, что позволяет временно облегчить состояние больного. Основными эффектами, которые достигаются при таких операциях, является устранение боли, улучшение качества питания и переносимости дальнейшей терапии.
- Печени. Главные принципы оказания паллиативной помощи при завершающей стадии онкопоражения печечени с метастазами является эффективное обезболивание, поддержание функционирования повреждённых внутренних органов и обеспечение пациента правильным питанием. Помимо перечисленных мероприятий поддерживающая терапия включает в себя выполнение специалистом необходимых лечебных действий по остановке прогрессирования печеночной энцефалопатии, провоцирующей нарушение психической и умственной деятельности из-за скопления в тканях головного мозга желчных кислот.
- Легких. Основные составляющие, из которых состоит паллиативная помощь при бронхогенной карциноме, достигшей в своём развитии финального этапа и начавшей активно метастазировать, это обезболивание, иммуномодуляция, общая поддержка и укрепление организма. Поддерживающая помощь онкобольным с раком легких заключается в устранении проблем с дыханием, максимальной ликвидации проявлений одышки, купировании кровохарканья и кашля.
Паллиативное лечение рака именно этих органов требуется чаще всего, т. к. образ жизни большинства людей, вредные привычки, серьёзные погрешности в питании и неблагоприятная экологическая обстановка способствуют появлению в них злокачественных аномалий, которые настолько коварны, что до последних стадий протекают практически полностью бессимптомно. Диагностируются эти опасные болезни обычно на последних этапах, когда лечебные мероприятия с целью достижения выздоровления становятся невозможны.
Будьте здоровы!









Добавить комментарий