Реактивный панкреатит у детей
Содержание:
- Виды панкреатита у детей
- Профилактика панкреатита у детей
- Разновидности заболевания
- Причины
- Первые действия родителей и врачей
- Лечение
- Осложнения и последствия панкреатита
- К каким докторам следует обращаться если у Вас Хронический панкреатит у детей:
- Классификация и виды
- Методы и правила лечения болезни, недуга
- Что представляют собой реактивные изменения в поджелудочной железе?
- Профилактика Острого панкреатита у детей:
Виды панкреатита у детей
Детский панкреатит бывает 3 видов:
- Острый:
- отечно-серозный (интерстициальный);
- деструктивный (панкреонекроз).
- Хронический:
- рецидивирующий;
- с постоянной болью;
- латентный (бессимптомный).
- Реактивный.
Острая форма
Причины острого панкреатита у детей
- отравление – пищевое, лекарственное, токсическое, алкогольное (у подростков);
- переедание жирной едой, едой не по возрасту, большими порциями;
- приступ желчнокаменной болезни.
Воспаление поджелудочной железы в острой стадии имеет признаки:
- многократно повторяющаяся рвота без облегчения состояния;
- напряженный твердый живот;
- острая боль, опоясывающая живот в верхней части, отдающая в спину, под левую лопатку;
- повышение температуры;
- головокружения, спутанность сознания;
- жажда, сухость слизистых языка и ротовой полости;
- бледность кожных покровов;
- слабость;
- тошнота.
Хроническая форма
Хронический панкреатит способны вызвать
- систематическое переедание, функциональное расстройство пищеварительной системы;
- перенесенные вирусные заболевания – гепатит, герпес, эпидемический паротит, ветряная оспа;
- неправильное или несвоевременное лечение острого панкреатита;
- наличие болезней печени, желчного пузыря, протоков;
- тупая травма живота;
- аллергическая реакция на еду или медикаменты;
- аномалии пищеварительного тракта – опухоли, кисты протоков;
- генетическая предрасположенность;
- систематическое употребление алкоголя в небольших дозах.
При хроническом панкреатите у детей наблюдаются следующие симптомы:
- плохой аппетит, равнодушие и отвращение к еде;
- снижение массы тела;
- раздражительность, капризность, плаксивость;
- субфебрильная температура на протяжении длительного периода;
- чередование поносов с запорами;
- тошнота, вздутие живота, метеоризм;
- сильное слюноотделение;
- отрыжка после еды;
- боль терпимая, ноющего характера, усиливающаяся при физической или нервной нагрузке.
Дети в возрасте до 8 лет плохо чувствуют себя после обеда, их беспокоит боль в верхней части живота. Страх новой боли вызывает отказ от еды, поведение детей неустойчивое
Самое важное – заметить симптомы и лечение поможет восстановить здоровье ребенка
Латентная форма
Латентное воспаление может протекать у ребенка 2 года и более, оставаясь незамеченным. Иногда больного подташнивает, иногда живот побаливает. При физической нагрузке или стрессе симптомы усиливаются, в состоянии покоя стихают. Нельзя допустить, чтобы воспаление поджелудочной железы у ребенка протекало без лечения.
Родителей должны насторожить:
- отсутствие аппетита;
- снижение веса, худоба;
- капризность, невнимательность, невозможность сосредоточиться, беспричинная плаксивость;
- резкое снижение активности, усталость, вялость.
Спровоцировать скрытую форму болезни может неблагоприятная обстановка в детсадовской группе или классе, боязнь слишком строгой учительницы, другие проблемы психологического характера. Кормление ребенка насильно, против его желания, способно вызвать воспалительный процесс в поджелудочной железе.
Реактивный панкреатит
Реактивный панкреатит является ответом поджелудочной железы на основное заболевание. Проявление болезни острое, иногда следующее сразу после приема пищи, раздражающей желудочно-кишечный тракт. Это могут быть покупные соки, газированные напитки, чипсы, снеки с усилителями вкуса и ароматизаторами.
Реактивный панкреатит у детей младшего возраста могут вызывать такие причины:
- прием антибиотиков, противомикробных препаратов, кортикостероидов, цитостатиков;
- последствия ушиба живота, спины при сильном ударе или падении с высоты;
- инфекционные заболевания;
- гастрит, холецистит, дуоденит;
- питание, не соответствующее возрастным нормам;
- патологии поджелудочной железы.
Симптомы реактивного панкреатита у детей:
- боль в животе или левом подреберье, без определенной локализации;
- жажда, сухость слизистых ротовой полости и языка;
- рвота, не приносящая облегчения;
- обесцвеченный кал, темная моча;
- нервное возбуждение, беспокойство, капризность;
- отсутствие аппетита;
- понос;
- повышение температуры.
Клинические рекомендации по лечению реактивной формы:
- лечение основного заболевания;
- соблюдение режима питания и диетических рекомендаций;
- питье щелочных негазированных минеральных вод;
- прием ферментов, помогающих работе поджелудочной железы;
- физиотерапевтическое и санаторно-курортное лечение.
Врач может порекомендовать травяные чаи с легким желчегонным эффектом. Из лекарств умеренное желчегонное действие оказывает Галстена – мягкое безвредное средство при болезнях печени, желчного пузыря, поджелудочной железы и протоков.
Профилактика панкреатита у детей
Предотвратить заболевание всегда лучше, чем потом бороться с ним. Хотя легкий панкреатит у детей обычно вылечивается без последствий, тяжелые его формы и некоторые осложнения приводят к пожизненным проблемам со здоровьем.
Для профилактики панкреатита врачи рекомендуют внимательно следить за детским пищеварением. Своевременно устранять любые проблемы с ЖКТ, не позволять ребенку объедаться это провоцирует повышенную нагрузку на поджелудочную железу
Важно не допускать, чтобы у малыша завелись паразиты. Тяжелые формы глистной инвазии способны провоцировать развитие панкреатита

В случае лечения какого-либо заболевания сильнодействующими медикаментами нужно внимательно наблюдать за реакциями организма.
Однако самый важный момент – правильное питание ребенка. Еда соответствовать возрасту, быть достаточно богатой витаминами и минимально раздражать кишечник.
Часто случается, что родители, сами того не зная, кормят детей чем-нибудь категорически противопоказанным в их возрасте.
Разновидности заболевания
Панкреатит являет собой воспалительные процессы в поджелудочной железе, которые могут иметь обратимые и необратимые последствия.
По типу того, что происходит в поджелудочной железе, различают такие виды:
- Гнойный.
- Отёчный.
- С жировым замещением.
- Геморрагический.
Общая характеристика панкреатита включает в себя три вида:
- Острый. Встречается редко, легко переносится. Чаще всего является ответной реакцией на аллерген. Характерны гипертермия, болезненные ощущения в животе, разжижение стула. У малыша может наблюдаться тошнота, и даже рвота.
Острый панкреатит в свою очередь включает в себя такие подтипы:
- отёчный. Для него нехарактерна деструкция железы, воспалительный процесс является обратимым;
- стерильный панкреонекроз. В такой ситуации наблюдается уничтожение отдельных фрагментов железы;
- панкреатогенный абсцесс. Характерно присутствие полости, наполненной гнойным содержимым (в поджелудочной железе). Такой процесс развивается вследствие подсоединения инфекции.
- Хронический. Чаще всего возникает, как следствие неправильного питания. Характерны структурные изменения в поджелудочной железе, которые являются необратимыми. Происходит замена железистых тканей на соединительные инертные клетки. Наблюдается попеременное обострение и ремиссия. Характерная симптоматика отсутствует, чем затрудняет диагностирование данной патологии. В моменты обострения наблюдается ухудшение аппетита, ощущение тошноты, небольшое повышение температуры тела, возможен запор или рвота. Точное определение наличия хронического панкреатита можно сделать с помощью ультразвуковой диагностики.
- Реактивный. Встречается чаще всего, особенно в грудничковом возрасте. Его формирование происходит на фоне отравление или воспаление.
Причины
Причины развития панкреатита у детей весьма разнообразны. Это:
- Нарушение оттока поджелудочной железы, которое вызвано аномалиями соответствующих протоков, их сдавливанием извне, патологиями кишечника и желчевыводящих путей.
- Повышение активности панкреатических ферментов в тканях самой железы, вызванное избыточной стимуляцией этого органа из-за неправильного питания. Такая ситуация обусловлена и наследственными нарушениями.
- Инфекционные причины. Это целая группа вирусов, включая гепатит, герпес, энтеровирус, микоплазменную инфекцию, сальмонеллез.
- Паразитарные инвазии.
- Травмы поджелудочной железы.
- Системные заболевания, включая патологии эндокринной системы, хроническую почечную недостаточно, муковисцидоз.
- Нарушение микроциркуляции, в том числе и при пищевой аллергии (такая форма появляется в возрасте 3 лет и даже раньше). Острый панкреатит развивается редко, а вот хронический со временем начинает проявляться, и чем дольше у больного возникают приступы аллергии, тем выше риск появления и развития воспаления поджелудочной железы.
- Токсическое действие лекарственных препаратов, к числу которых относятся кортикостероиды, фуросемид, некоторые обезболивающие нестероидные средства.
Вторичный панкреатит у детей наблюдается при наличии других заболеваний органов ЖКТ, в том числе при синдроме нарушенного кишечного всасывания.
Первые действия родителей и врачей
Если у ребёнка появились признаки реактивного панкреатита, то нужно сразу же вызвать врача. До его приезда малышу следует обеспечить полный покой. Прибывший специалист осмотрит больного, выслушает его жалобы или попросит родителей рассказать о состоянии юного пациента. Также проводятся следующие исследования:
- общий анализ крови для подтверждения наличия воспалительного процесса;
- биохимический анализ крови для определения уровня ферментов поджелудочной железы;
- УЗИ (ультразвуковое исследование) или КТ (компьютерная томография) органов, расположенных в брюшной полости для обнаружения уплотнённых участков поджелудочной железы, замещённых соединительной тканью;
- лапароскопия для уточнения формы и вида заболевания.
Ребёнка в тяжёлом состоянии с диагнозом «панкреатит» обязательно госпитализируют. Лечение осуществляется консервативно. Хирургическое вмешательство не требуется. К основным принципам лечения реактивного панкреатита можно отнести устранение причин возникновения заболевания и применение медикаментов, позволяющих избавиться от имеющихся симптомов: болей, рвоты и др.
Юному пациенту врач назначит лекарственные средства:
- Пирензепин или другие медикаменты с аналогичным действием (препараты, которые уменьшают объём вырабатываемого желудочного сока и тормозят работу поджелудочной железы);
- Фестал, Панкреатин — средства, снижающие болевые ощущения и улучшающие пищеварение;
- Но-шпа, Платифиллин (спазмолитические препараты, устраняющие боль и улучшающие отток сока поджелудочной железы);
- раствор глюкозы (для пополнения организма легкоусвояемым питательным материалом).
Нередко специалист назначает и другие медикаменты. Выбор препаратов для лечения реактивного панкреатита у детей зависит от конкретной ситуации.
Диета при воспалении поджелудочной железы
При возникновении у ребёнка заболевания родителям стоит обратить внимание на его питание. Малышу придётся соблюдать диету
Вот главные правила питания при реактивном панкреатите:
- Обеспечение поджелудочной железе функционального покоя. Из рациона ребёнка в первую очередь нужно исключить раздражители. Пищу, сваренную или приготовленную на пару, нужно подавать в измельчённом и теплом виде. Даже во время ремиссий маленьким детям (до 3 лет) нужно перетирать пищу, ведь в этом возрасте они плохо её пережёвывают.
- Сохранение энергетической и пищевой ценности рациона. При диагностировании у ребёнка реактивного панкреатита родителям не стоит давать своему чаду только те продукты, в которых содержится много белков. В рационе должна присутствовать и другая еда, содержащая необходимое количество углеводов и жиров. Нужно лишь в качестве источников этих компонентов использовать наиболее подходящие продукты.
- Дробное питание. При реактивном панкреатите нужно принимать пищу не по обычной схеме (завтрак, обед и ужин), а небольшими порциями не менее 5–6 раз в день. Промежуток между приёмами пищи не должен превышать 4 часов.
Особенности питания при реактивном панкреатите
| День лечения | Разрешённые продукты | Запрещённые продукты |
| 1-й день | тёплое питье (минеральная вода без газа) |
|
| 2-й день | ||
| 3-й день | чай без сахара с сухариками из несдобного теста без приправ, овсяная и гречневая протёртые каши | |
| 4-й день | кисломолочные продукты (йогурт, ряженка, кефир, творог, простокваша), кисель и вчерашний белый хлеб | |
| 5-й день | овощные пюре или супы | |
| 6-й день | ||
| 7-й день | ||
| Следующая неделя | разрешено дополнить диету рыбой, отварным мясом нежирных сортов (телятина, курица), паровыми котлетами, а немного позже можно ввести в рацион свежие фрукты, овощи и ягоды |
Обострений реактивного панкреатита у детей можно избежать при условии, что даже во время ремиссий запрещённые продукты не будут включаться в рацион. Любые эксперименты с едой могут привести к новому приступу и необходимости соблюдать строгую диету.
Лечение
После установления диагноза малышу назначается терапия. Лечением деток, страдающих заболеваниями поджелудочной железы, занимаются преимущественно детские гастроэнтерологи. Проводить терапию таких патологических состояний могут и педиатры.
Обязательным условием лечения является соблюдение диеты. Она исключает употребление жирных, жареных и острых продуктов. Назначается такое лечебное питание, как правило, малышам пожизненно. Любые погрешности в диете могут привести к существенному ухудшению общего состояния и самочувствия ребенка.
Основой ежедневного рациона малышей, имеющих различные патологии поджелудочной железы, являются белковые и злаковые продукты. При выборе блюд следует отдавать предпочтение нежирным. В качестве продуктов, содержащих белок, можно использовать индейку, курицу, телятину, морскую и речную рыбу, морепродукты, а также свежие кисломолочные продукты. Дополнять их можно любыми гарнирами, приготовленными из злаков и овощей.
Сливочное масло в рационе питания малышей, имеющих воспаление поджелудочной железы, следует существенно ограничить.
Если у ребенка присутствует непереносимость молочных продуктов, изготовленных из коровьего молока, то их следует полностью исключить из ежедневного рациона. Отличной альтернативой в этом случае становятся пищевые продукты, сделанные из козьего белка. Они могут включаться в рацион питания малышей с самого раннего возраста
Вводить данные продукты ребенку следует осторожно, наблюдая за его общим состоянием и стулом
Для того, чтобы улучшить пищеварение малыша и работу его поджелудочной железы, следует обязательно соблюдать режим питания. Кушать ребенок должен строго в одно и то же время. Для нормального функционирования органа он должен получать 5-6 приемов пищи за сутки. «Сухие» перекусы при этом полностью исключаются. Перекусить лучше несладким фруктом или кисломолочным продуктом.
Если патология поджелудочной железы сопровождается нарушением ферментной активности, то в этом случае назначаются различные лекарственные препараты. Они назначаются, как правило, на довольно длительный прием. К таким ферментным средствам относятся «Мезим», «Креон», «Фестал» и многие другие. Употреблять данные препараты следует вместе с приемами пищи, запивая достаточным количеством жидкости.
В некоторых случаях для устранения неблагоприятных симптомов проводится хирургическое лечение. В большинстве случаев оно применяется у малышей, имеющих какие-либо анатомические дефекты в строении поджелудочной железы. Также хирургические операции показаны для устранения сопутствующих патологий, которые приводят к функциональным нарушениям пищеварения. Принимает решение о необходимости проведения подобного лечения детский абдоминальный хирург.
О том, чем опасно воспаление поджелудочной железы, смотрите в следующем видео.
Осложнения и последствия панкреатита
Панкреатит у детей – это заболевание, главным осложнением которого является нарушение функционирования поджелудочной железы. Последствиями могут быть:
- сахарный диабет (возникает вследствие нехватки инсулина, расщепляющего глюкозу и снижающего уровень сахара в крови);
- разрыв протоков железы и образование свища между ними и брюшной полостью, возможно образования свища, соединяющего поджелудочную железу с плеврой и последующего скопления жидкости в плевральной области;
- язва двенадцатиперстной кишки;
- воспаление легких и других органов;
- желтуха, хроническое отравление организма.
Ранними осложнениями острого панкреатита является нарушение снабжения тканей пищеварительных органов кислородом. Может возникнуть почечная и печеночная недостаточность вследствие токсического поражения, возникающего из-за воспаления тканей. Развивается сердечная и дыхательная недостаточность.
По мере осложнения состояния пациента возможно развитие перитонита, а также появление внутреннего кровотечения и заражения крови.
К каким докторам следует обращаться если у Вас Хронический панкреатит у детей:
Педиатр
Гастроэнтеролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хронического панкреатита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Классификация и виды
Врачи для определения вида панкреатита используют разные системы классификаций. Самая первая появилась еще в середине прошлого столетия, но она приписывала воспаление поджелудочной железы лишь алкоголикам. Когда стало понятно, что страдают болезнью и дети, и взрослые, не употребляющие спиртного, была создана универсальная классификация, которую в 2007 году дополнили немецкие ученые.
Таким образом, сегодня все случаи воспаления поджелудочной делятся на:
- острый панкреатит;
- рецидивирующий острый;
- хронический;
- хронический в стадии обострения.
Чтобы лучше понимать суть такого разделения, следует знать, что острым называется только что возникший процесс со всеми характерными симптомами. Если заболевание повторяется еще до того, как пройдет полгода с момента острого панкреатита, говорят о рецидивирующем остром заболевании. Если прошло более полугода, врачи ставят диагноз «хронический панкреатит в стадии обострения».
В зависимости от того, насколько поражена поджелудочная железа, если начались деструктивные процессы в ее тканях, определяют:
- отечный панкреатит (железа отечна, но повреждены лишь отдельные клетки, больших некротических участков нет);
- деструктивный (есть некротические очаги).
Уточняя состояние, врачи указывают, мелкие, средние или крупные очаги некроза присутствуют. Примечательно, что термин «панкреонекроз» врачи обычно не используют. Им в основном оперируют патологоанатомы для описания причин смерти.
В протекании болезни выделяется несколько фаз:
- ферментативная стадия — длится до 4-5 дней;
- реактивный период — начинается на 5-6 сутки и завершается на 14 сутки;
- секвестрация — начинается с 15 дня от начала болезни;
- стадия исхода — длится около полугода после начала заболевания.
Детский панкреатит, если он острый, обычно сопровождается воспалением и отечностью железы. В самых тяжелых случаях встречаются геморрагические симптомы — кровоизлияние. Но в детском возрасте острый панкреатит в чистом виде встречается очень редко. В 90% случаев у детишек регистрируется хроническое заболевание, причем часто оно протекает скрыто.
Особенность детского возраста накладывает отпечаток и на диагноз: если у малыша диагностируется реактивный панкреатит, то врачи расценивают его как ответ поджелудочной на самые разные патологические процессы в желудочно-кишечном тракте, и такое заболевание при правильном и своевременном лечении обратимо.
Методы и правила лечения болезни, недуга
Любая терапия начинается с выяснения причин заболевания. Иногда достаточно устранить провоцирующий фактор и панкреатит отступит. Отдельно следует затронуть врожденные аномалии — здесь необходим врачебный контроль за ребенком на протяжении многих лет.
Одной из главных причин прогрессирования воспалительных процессов в поджелудочной у подростков является нарушение питания — панкреатит школьника. Главным в лечении такой патологии будет строгая диета.
Питание при панкреатите у детей
Диета — обязательная составляющая терапии. Надо знать, чем необходимо кормить, и какие продукты покупать. Она поможет устранить проблемы во всех органах брюшной полости и поджелудочной железы в том числе.
Основные правила питания:
- дробный прием пище – 5-7 раз в день малыми порциями;
- отказ от вредной пищи: фастфуд, шипучие напитки, жирное, жареное, соленое, острое, консерванты;
- сбалансированное питание, в которое входят различные крупы, макаронные изделия, кисломолочная продукция, постное мясо и рыба, овощи и фрукты;
- преобладание вареной и приготовленной на пару пищи;
- употребление не горячей, а только теплой пищи;
- свежие продукты для приготовления пищи.
Медикаментозное лечение
Диета поможет снизить нагрузку на органы пищеварения. Помимо этого, врач назначает ферментные препараты, которые улучшают процесс переваривания:
- «Креон».
- «Фестал».
- «Мезим форте».
Данные средства принимаются во время еды. Детям также могут быть назначены препараты, содержащие бифидобактерии, например, «Бифацил».
Для облегчения состояния больного назначают:
- Пирензепин, Фамотидин.
- Панкреатин.
- Но-шпа, Мебеверин, детский Парацетамол.
В более тяжелых случаях назначают антибиотики; антигистаминные средства; препараты, способствующие улучшению микроциркуляции крови; ингибиторы протеаз.
Важно!
Лечение сводится к соблюдению несложных мероприятий, главное, чтобы ребенок понял важность этих действий — это принесет ему пользу не только сейчас, но и позволит жить полноценно в будущем
Что делать с совсем маленькими детьми
Если заболевание диагностировано у совсем маленького пациента, правила питания будут следующими:
- преобладание белковой пищи;
- приготовление любых каш на воде;
- овощи и фрукты следует подвергать термической обработке.
Иногда необходимо операционное вмешательство, например, в случае, когда имеют место врожденные аномалии в поджелудочной железе. Решение об операции принимается после всестороннего обследования и только при отсутствии результатов от консервативной терапии.
Лечение панкреатита у детей часто производится в условиях стационара. Только здесь врачи смогут не только лечить малыша, но и контролировать его питание, наблюдая динамику терапии.
Народные способы лечения
Одним из эффективных методов лечения панкреатита испокон веков считается картофельный сок. Необходимо 2–3 картофелины перетереть через терку вместе с кожурой и отжать сок. Способ применения — по 50 мл 2 раза в день. Курс лечения — 2 недели. Затем недельный перерыв и повтор курса. Отличным дополнением к кефиру является обезжиренный кефир, который употребляют через 5–10 минут после приема основного средства.
Важно!
От многих заболеваний может уберечь обычный мед. Если у ребенка нет индивидуальной непереносимости к данному продукту или сахарного диабета, хорошей привычкой будет съедать 1 ч. л. меда с утра, разведенную в молоке или воде.
Необходимо взять в равных пропорциях зверобой, пустырник, соцветия бессмертника. 2 ст.л. сбора кипятить 10–15 мин в 1 л воды, дать отвару настояться в течение 2 часов, процедить. Курс приема – 50 дней, перед едой по полстакана.
Сложный, но очень эффективный сбор. Следует взять в равных пропорциях сухой корень лопуха, кору крушины, подорожник, листья черники, укропные и льняные семена. Добавить корень одуванчика, спорыш и шалфей. Способ приготовления идентичен предыдущему средству — на 1 л воды 2 ст.л. сбора, кипятить 10–15 мин. Курс приема 14–20 дней по полстакана после еды.
Важно!
Любые методы лечения пациентов совсем маленького возраста должны быть согласованы с врачом, в противном случае самолечение может привести к необратимым последствиям.
Что представляют собой реактивные изменения в поджелудочной железе?
Панкреатит – заболевание поджелудочной железы воспалительного характера. Данный орган регулярно вырабатывает панкреатический сок и ферменты, которые помогают перерабатывать употребленную человеком еду. В норме ферменты после выработки должны попасть в кишечник и только там активизироваться и начинать процесс переработки пищи. Нарушение этой схемы приводит к тому, что ферменты не могут попасть в кишечник либо забрасываются последним обратно в ПЖ. В таком случае они активизируются непосредственно в железе и начинают перерабатывать ее ткани.
Воспаление поджелудочной со временем приводит к патологическим изменениям структуры, целостности органа, нарушению продуцирования ферментов (вырабатываются в недостаточном либо избыточном количестве). Если не принять лечебные меры, орган погибает.
Панкреатит относится к одним из самых тяжелых и опасных заболеваний органов брюшной области. Во-первых, на начальных стадиях он протекает без выраженных симптомов, особенно у детей. На поздних этапах плохо поддается лечению. Однако самое опасное то, что этот недуг способен спровоцировать воспалительные процессы в любом другом органе, так как ферменты, некротические ткани поджелудочной попадают в кровоток и разносятся по всему организму. Такие процессы могут вызвать интоксикацию, поражение сразу нескольких органов либо систем.
Особенностью реактивного панкреатита является то, что его развитие провоцируют заболевания других органов: в основном, желудка, кишечника, желчного пузыря и протоков, иногда – почек, органов сердечнососудистой системы. Поэтому такой панкреатит можно лечить только после лечения органа-провокатора либо параллельно с ним, если это возможно.
Согласно статистике, в детской группе воспаление поджелудочной встречается в 5-25% случаев. И с каждым годом этот процент увеличивается. В основном он носит реактивный характер (то есть возникает в ответ на воспалительные процессы в других органах), деструктивное заболевание (когда воспаление поджелудочной является первичным, самостоятельным) встречается очень редко.
Реактивный панкреатит у детей имеет следующие особенности:
- Симптомы мало выражены;
- Чаще всего развивается на фоне нарушения работы кишечника, несбалансированного питания;
- В основном протекает в острой форме;
- Сложно диагностируется, его часто путают с дисбактериозом, гастритом, отравлением.
Внутренний орган детей особенно уязвим, и остро реагирует на нарушения в пищеварительных процессах.
Опасность реактивных процессов
Панкреатит опасен тем, что может вызвать воспаление в любом органе человека и повлечь за собой серьезные осложнения. Среди наиболее распространенных осложнений встречаются:
- Язва желудка, двенадцатиперстной кишки;
- Сахарный диабет;
- Внешнесекреторная недостаточность;
- Почечная, печеночная недостаточность;
- Патологии органов сердечно-сосудистой системы, легких;
- Кистозные образования, что может повлечь развитие злокачественной опухоли.
Ввиду такой серьезности заболевания к его лечению необходимо подходить очень ответственно. Тем более, что организм у ребенка еще не совсем сформирован и очень чувствителен к каким-либо нарушениям.
Профилактика Острого панкреатита у детей:
Профилактика первичного и рецидивирующего острого панкреатита начинается с соблюдения режима питания. Запрещено за 1 раз употреблять большие объемы пищи. Спиртное категорически запрещено. Необходимо родителям следить за здоровьем ребенка и своевременно лечить появляющиеся у него заболевания пищеварительной системы.
При остром и хроническом калькулезном холецистите, холедохолитиазе, непроходимости билиопанкреатических протоков оперативное лечение должно проводиться как можно раньше. Предотвратить рецидив острого панкреатита или переход его в хронический панкреатит можно благодаря раннему и правильному лечению первичных форм острого панкреатита. Лечение больных в стационаре должно проводиться до ликвидации острых изменений в поджелудочной железе. Способствуют профилактике острого панкреатита систематическое диспансерное наблюдение за больными гастроэнтерологического профиля, их лечение в амбулатории и поликлинике.





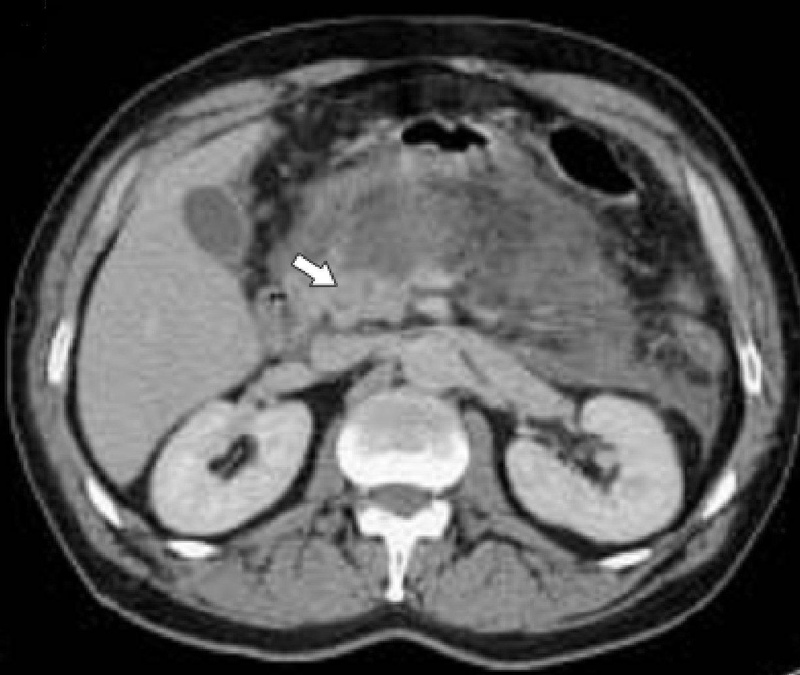
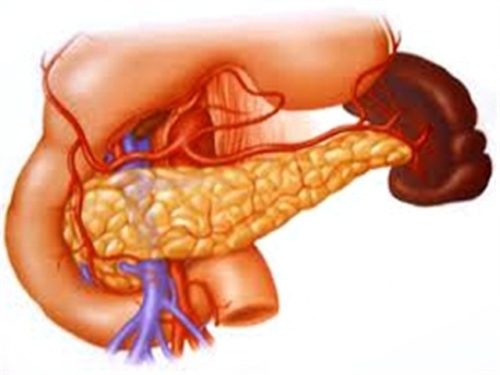








Реактивный панкреатит – это серьезное заболевание, которое может появиться у детей. Если у вашего ребенка есть некоторые симптомы, такие как боли в животе, рвота или повышенная температура, не паникуйте! Проведите обследование у врача, чтобы получить точный диагноз и начать лечение. Важно помнить, что современная медицина предлагает эффективные методы лечения реактивного панкреатита у детей. Соблюдайте рекомендации врача и будьте поддержкой для своего малыша в этом нелегком времени. Вместе мы справимся!