Что делать, если полипы в кишечнике: симптомы и лечение, лекарства и 4 метода удаления
Содержание:
Что такое полип в кишечнике
Большинство образований нижних отделов пищеварительного тракта является случайной находкой при плановом обследовании.
Полип в кишечнике — это разрастание тканей различной гистологической структуры на внутренней поверхности органа. Чаще всего новообразования выявляют в ободочном и прямом отделе толстого кишечника. В зависимости от типа морфологических изменений эпителия и распространенности процесса определяют тактику ведения пациента.
Важно вовремя избавиться от элемента. Потому что образование имеет склонность к малигнизации – перерождению в злокачественную опухоль
Как лечить полипы в кишечнике
Как избавиться от полипов в кишечнике? При выявлении полипоза консервативная терапия или народная медицина уже не помогут. Лечение полипов в кишечнике производится только хирургическим путем. Вариантов операции несколько, выбор зависит от месторасположения образования. Выполняют ее эндоскопически, трансанально и в виде колотомии. Вне зависимости от типа полипоза его тело отравляют на гистологию.
Обязательно ли удалять полип
Решает, нужно ли удалять полипы в кишечнике, исключительно врач. От желания пациента мало что зависит. В 90% выбор прост: образование удаляется или иссекается во избежание патологии, так как только юношеские разновидности образований предрасположены к рассасыванию. В зависимости от состояния больного врач может отложить оперативное вмешательство на неопределенный срок и наблюдать за динамикой заболевания или его стогнацией.
Как удаляют полип в кишечнике
В зависимости от локализации и количества образований рекомендуется один из следующих методов:
- колотомия – удаление полипов в кишечнике через разрез стенки кишки;
- применение ингибиторов протонного насоса;
- гастроскопия;
- при тяжелой малигнизации ворсинчатых опухолей проводится радикальная полостная операция из-за большого объема опухоли.
Методы удаления
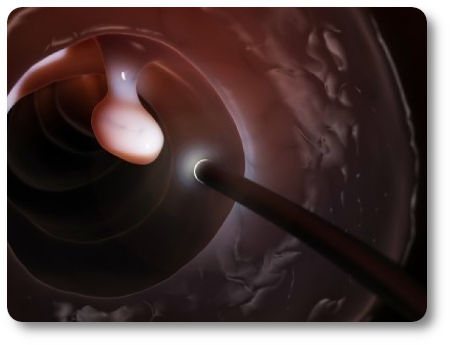
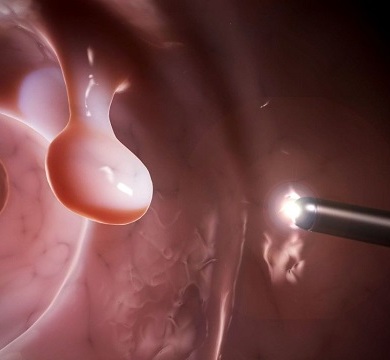
- Маленькие полипы желудочно-кишечного тракта, которые располагаются близко к анальному отверстию, иссекают трансанально с использованием специальных эндомикрохирургических инструментов.
- При более глубоком расположении для удаления полипа кишечника применяют эндоскопический метод (эндоскопическая полипэктомия), по технике схожий с колоноскопией. Через заднепроходной канал вводят ректоскоп или колоноскоп, оснащенный петлевым электродом. Петлю накидывают на ножку или толстое основание полипа и срезают аномальный вырост. Маленькие отростки удаляют, прижигая диатермокоагулятором, крупное новообразование иссекают отдельными частями. Эндоскопическое удаление занимает 10 – 30 минут, что определяется местоположением полипа, его размером и количеством выростов. Операция проводится с обезболиванием, легко переносится пациентами (поскольку малотравматична), практически исключает кровоточивость (рассеченные сосуды прижигаются коагулятором), и не требует длительного восстановления. После эндоскопии и при отсутствии осложнений, пациент обычно оставляет клинику на следующий день.
- При диффузном поражении операция по удалению полипов кишечника проводится открытым способом (полостная) с проведением общего внутривенного наркоза, поскольку этот вид патологии требует иссечения участка кишки, пораженного тканевыми образованиями (колотомия).
В последнее время в крупных медицинских центрах все чаще применяют радиоволновую технологию удаления полипов. Метод отличает особая точность воздействия радиоволнового скальпеля, исключение повреждения здоровой слизистой, отсутствие кровоточивости и одновременное обеззараживание операционного участка.
Биоматериал, полученный при любом хирургическом вмешательстве, обязательно исследуется под микроскопом с целью исключения раковых изменений в клетках.
Послеоперационный период
После эндоскопической операции по удалению полипа кишечника в норме в течение 2 – 4 дней может отмечаться:
- примесь крови в стуле в первые 24 – 48 часов после операции, что объясняется недостаточной коагуляцией сосудов на участке иссечения тканей;
- небольшая болезненность в месте проведения хирургического вмешательства (можно принять Парацетамол, Анальгин, Кетопрофен).
После хирургического вмешательства в течение 10 – 14 дней:
- нежелательно принимать аспирин и лекарства с ацетилсалициловой кислотой, Ибупрофен, Напроксен, Индометацин, чтобы снизить вероятность кровотечения;
- пациентам со склонностью к тромбозам, получающим до операции Варфарин или другие средства, разжижающие кровь, необходимо узнать у врача о возобновлении их приема и проверять кровь на свертываемость.
Диета и питание после удаления полипов в кишечнике должны быть сбалансированными. Уровень ограничений определяется для каждого пациента отдельно с учетом объема операции и состояния больного.
Стандартные правила диеты после удаления:
- в течение 15 – 30 дней запрещены жирные продукты, жареные блюда, специи, грибы, черный кофе, сырые овощи и фрукты;
- блюда готовят на пару или тушат без добавления масла;
- желательно измельчать продукты, готовить кремообразные, протертые блюда для уменьшения нагрузки на пищеварительный тракт;
- принимать пищу нужно часто, маленькими порциями.
Хирургическое удаление тканевых выростов не устраняет причинные факторы, провоцирующие формирование полипов, поэтому все пациенты включаются в группу риска.
После операции контрольную колоноскопию обязательно требуется провести через 12 месяцев, и далее — во избежание рецидивов, диагностическую эндоскопию повторяют каждые 3 года.
Виды полипов в кишечнике
Классификация кишечных полипов структурирована в зависимости от формы, местоположения и клеточного строения.
Множественные новообразования называют полипозом. Если их количество в кишечнике превышает 100, ставится диагноз диффузного (рассеянного) полипоза. При таком типе патологии наросты целыми группами распространяются по слизистой кишечника, мешая прохождению пищевых и каловых масс (если образовались полипы в прямой кишке). Это тяжелое состояние, требующее серьезного лечения.
Полипы могут врастать неглубоко, затрагивать только слизистую оболочку и ее подслизистый слой, возвышаясь над поверхностью на 2 – 3 мм и более. В этом случае они растут на тонкой или на толстой ножке (широком основании). Если новообразования врастают глубже, они затрагивают серозную и мышечную ткань, и бывают слегка приподнятыми, плоскими или даже вдавленными.
Выделяют несколько базовых типов полипов кишечника:
- Воспалительный псевдополип (появляется на участке воспаления).
- Гиперпластический полип. Такие доброкачественные узлы появляются в результате аномального разрастания слизистой. Выглядят они, как мелкое (до 5 мм), приподнятое над поверхностью кишечной оболочки мягкое образование. Гиперпластические тканевые образования считаются наиболее благоприятным типом полипозных выростов кишки, редко подверженных злокачественному перерождению.
- Ювенильный (юношеский). Полип в кишечнике у ребенка встречается в детско-подростковом возрасте и относится к гамартомным видам тканевых узлов. Данные новообразования часто формируются во время внутриутробного периода развития плода, когда происходит закладка петель кишечника у зародыша. Это чаще единичное гладкое или дольчатое образование красного цвета величиной 5 – 20 мм, связанное со слизистой кишки длинной ножкой. Атипичных изменений в таких структурах, как правило, не наблюдают. Иногда ювенильный полип у подростка может регрессировать (уменьшаться) и рассосаться самостоятельно.
- Аденоматозные полипы кишечника. Характеризуются наиболее проблемным течением и высокой вероятностью злокачественной трансформации (малигнизации).
По структуре и внешнему виду среди аденом кишечника обособляют:
- железистые (тубулярные);
- ворсинчатые;
- железисто-ворсинчатые (или смешанные).
Железистая аденома состоит из сети извитых желез, имеет гладкую поверхность и чаще формируется с длинной ножкой, которая иногда достигает такого размера, что железистый полип выпадает из заднепроходного канала. Размер редко превышает 10 мм.
Ворсинчатые аденомы представляют собой мягкие, легко кровоточащие и более крупные плотные образования (20 – 40 мм), для которых характерны мельчайшие сосочки на поверхности, напоминающие ворсистый ковер. Встречается стелющиеся ворсинчатые полипы, которые распространяются на большой площади кишечной стенки, и аденомы узловой формы с толстым основанием, поверхность которых похожа на бугристый гриб.
Эти виды наиболее опасны трансформацией в злокачественную форму. Пролиферирующий аденоматозный полип кишечника рассматривается, как предраковая аномалия, поскольку его клетки находятся в состоянии интенсивного деления. Начало раковых процессов характеризуется признаками дисплазии полипа кишечника – аномальных изменений в клетках на участках аденоматозных разрастаний. Такое состояние может в течение 5 – 15 лет привести к злокачественной опухоли (в 40 – 45% случаев болезни).
Зубчатый полип (аденома) кишечника – это или плоское, или торчащее на ножке образование, покрытое желтоватой слизью, которое по краю контура имеет зубчатую кайму. Согласно статистике, перерожденные зубчатые аденомы составляют около 18% всех видов злокачественных выростов в кишечнике, поэтому проктологи настаивают на незамедлительном удалении таких образований.
Железистые полипообразные структуры в кишечнике превращаются в раковые опухоли в 1% случаев, смешанные формы малигнизируются в 4% историй болезни. Наиболее опасны в плане развития рака — ворсинчатые и зубчатые полипы, которые перерождаются почти в 40% случаев.
Диагностика
Выявить полипы кишечника можно при помощи эндоскопических, рентгенологических методов диагностики. На аппаратную диагностику пациента направляет лечащий врач, гастроэнтеролог.
При подозрении на полипы двенадцатиперстной кишки назначают эзофагогастродуоденоскопию. При выявлении новообразования обязательно выполняют эндоскопическую биопсию. Если нет противопоказаний, возможно эндоскопическое удаление полипа. Рентгенография пассажа бария в случае поражения полипами двенадцатиперстной кишки не даёт точной диагностической информации. Высокой информативностью обладают методы МСКТ брюшной полости, релаксационной дуоденографии.
Если полипозные образования локализованы в тонком кишечнике, лучше всего применить рентгенологические методы диагностики. Рентгенография пассажа бария эффективна в 95% случаев. Перед проведением исследования пациенту дают спазмолитические препараты для релаксации всех участков кишечника. Контрастное вещество вводят посредством зонда. Полипы тонкого кишечника необходимо дифференцировать от хронического энтерита, туберкулезных поражений.
При подозрении на полипозные образования толстой кишки предусмотрены рентгенологические и эндоскопические методы диагностики. Выполнение ректороманоскопии, колоноскопии даёт возможность провести взятие биоматериала для гистологического обследования. Ирригоскопия позволяет выявить довольно объёмные образования — от 1 см.
Полипы прямой кишки дифференцируют от геморроидальных узлов, кист, опухолей. Обязательно выполнение пальцевого обследования, осмотра с применением ректальных зеркал.
Из лабораторных анализов обязательно выполнение исследование кала на наличие скрытой крови, копрограмма, обследование биохимического состава крови. Обязательно проводят анализ на наличие бактерии Хеликобактер пилори.
Независимо от локализации полипов их необходимо дифференцировать от:
- ангиомы — опухоли с множественными кровеносными сплетениями, которые при травмировании обильно кровоточат;
- липомы — жировой опухоли, которая чаще всего формируется в переднем участке ободочной кишки;
- миомы — образования из мышечных клеток, являющегося частой причиной кишечной непроходимости
- неэпителиального образования — опухоли, которая может достигать больших размеров, не имеет питающей ножки;
- болезни Крона — может выступать провоцирующим полипоз фактором, полипы чаще всего обнаруживаются в верхнем участке толстой кишки;
- актиномикоза — заболевания, развивающегося в слепой кишке.
Полипы в кишечнике — образования, требующие адекватной своевременной диагностики. Если эндоскопические и гистологические методы обследования указывают на вероятность перерождения образования, необходимо как можно раньше провести хирургическую операцию. Для уточнения диагноза целесообразно проконсультироваться с онкологом.
Использование современных диагностических технологий, своевременно проведенная операция по удалению полипов, соблюдение рекомендаций в реабилитационном периоде дают благоприятный прогноз. После проведенного лечения пациент должен каждые шесть месяцев проходить плановое эндоскопическое обследование с целью выявления рецидивирующих полипов. Заболевание возвращается в 30% случаев.
Post Views: 1 057
Диагностика
Все чаще поднимается вопрос об обязательном пальцевом исследовании прямой кишки на приеме у семейного врача. В некоторых зарубежных странах такой вид осмотра является обязательным при обращении в лечебное заведение. При пальцевом исследовании кишечника можно определить наличие полипа, его форму, размеры, консистенцию (если он расположен в прямой кишке).
Из неинвазивных методов в некоторых медицинских учреждениях продолжают использовать тест кала на скрытую кровь в качестве скрининга. Нужно отметить, что этот тест часто дает ложноположительный и ложноотрицательный результат, информативен для определения полипов размером более 2 см и с локализацией в левой половине ободочной кишки.
Одним из важных методов определения полипов кишечника уже много лет остается ректороманоскопия. При этом исследовании осматривается прямая и сигмовидная кишка – места, где чаще всего локализуются полипы. Но первенство в исследовании толстого кишечника все-таки занимает колоноскопия. Преимущество этого метода заключается в возможности не только осмотреть кишечник, но и провести манипуляции по остановке кровотечений, взятию материала из образования для биопсии.
Все обнаруженные полипы в толстой кишке подлежат обязательному гистологическому исследованию после удаления. Колоноскопия позволяет провести полипэктомию и своевременно отдать материал для определения типа и злокачественности полипа. Гистология удаленного образования влияет на последующую тактику лечения пациента и определяет объем последующих операций.
Что такое полипы?
Полип – это доброкачественное новообразование, которое образуется на стенке полого органа и свисает в его просвет. В кишечнике человека полипы могут образовываться практически на всех его участках, быть одиночными или множественными. В последнем случае диагностируется полипоз кишечника.
Внешне полипы напоминают наросты неправильной формы, похожие на соцветия цветной капусты или грибы. Величина этих наростов может быть различна: от микроскопической и едва заметной до полностью перекрывающей просвет кишечника.
Полипы чаще встречаются у пациентов мужского пола старше 40 лет. Некоторые гастроэнтерологи считают, что при тщательном обследовании это доброкачественное образование можно обнаружить в кишечнике каждого мужчины старше 45-50 лет.
В 50% случаев диагностируются единичные полипы в толстом кишечнике. Множественные полипы, число которых достигает порой нескольких сотен образований, встречаются значительно реже.
В зависимости от анатомических и гистологических особенностей принято выделять разные виды полипов, которые обладают разной степенью злокачественного потенциала.
| Вид кишечного полипа | Характерные особенности | Вероятность злокачественного перерождения |
| гиперпластический | небольшой размер, чаще встречаются в прямой кишке | низкая |
| гамартоматозный | могут появиться уже в юношеском возрасте в тонком кишечнике из остатков эмбриональных тканей, часто достигают 4-5 см в диаметре | низкая |
| аденоматозный | различны по размеру и внешнему виду: могут быть с гладкой или ворсинчатой поверхностью, достигать размера более 3 см. | высокая (до 40% случаев) при большом размере и ворсинчатой поверхности образования |
| воспалительный | возникают вследствие острого воспаления слизистой оболочки кишечника | низкая |
Вероятность перерождения доброкачественного полипа в злокачественное образование высокая у пациентов:
- пожилого возраста;
- с хроническими заболеваниями желудочно-кишечного тракта;
- с давно диагностированными кишечными полипами: злокачественное перерождение полипа возможно в течение 10-15 лет после его появления;
- с аденоматозными полипами;
- с диффузным наследственным полипозом кишечника.
Правила питания
Рацион питания больных, подвергшихся оперативному вмешательству по поводу устранения полипов в кишечнике, должен быть щадящим и предусматривающим не менее шести приемов пищи в течение дня. Употребляемые продукты должны содержать большое количество растительных волокон, антиоксидантов и витаминов.
Противопоказаны к употреблению:
- молочная продукция;
- любые консервы;
- соленья;
- копчености;
- жареные и жирные блюда;
- рафинированные продукты, содержащие большое количество ароматизаторов и красителей.
- морская и белокочанная капуста;
- блюда из тыквы;
- свежая морковь, репчатый лук, шпинат;
- ростки пшеницы;
- протертые супы и каши;
- все виды кисломолочных продуктов;
- зеленый чай;
- фрукты не кислых сортов;
- нежирные сорта мяса, отваренного или приготовленного в пароварке.
Вся пища должна быть теплой (чересчур холодные и горячие блюда вредны для больного). Белковые продукты не следует употреблять вместе с крахмалосодержащими.
Диагностика
Для достоверного определения диагноза важно проведение целого комплекса обследований, среди которых лабораторные, инструментальные и эндоскопические методы исследования. Кишечные полипы — область исследования врачей проктологов, эндоскопистов, гастроэнтерологов и онкологов
Кишечные полипы — область исследования врачей проктологов, эндоскопистов, гастроэнтерологов и онкологов.
После изучения жалоб пациента и физикального осмотра назначают следующие манипуляции:
- Ректальная пальпация прямой кишки. При помощи пальцев прощупываются ближайшие отделы толстой кишки и определяются возможные причины появления непривычной симптоматики (геморрой, воспаление, запоры).
- Рентген. Важным исследованием является ирригоскопия (рентген с использованием контраста). Метод позволяет точно определить патологические наросты, сосудистые компоненты и их объём. Путь введения контраста — ретроградный, то есть путём клизмы в ректальный просвет. Недостаток метода — невозможность определения мельчайших полипов.
Если полипы расположены в высоких отделах кишечника, то исследуется пассаж бария по кишечнику. Для этого контрастное вещество необходимо выпить. Спустя несколько часов делают серию рентгенологических снимков. - Эндоскопия. Выделяют два основных метода эндоскопического исследования аноректального пространства: ректороманоскопия и колоноскопия.
Первый метод позволяет оценить состояние кишечника, отделы которого располагаются выше на 25 см, взять материалы для биопсии, визуально оценить структуру новообразования.
Во втором случае врач имеет возможность оценить состояние кишки на протяжении 1,5 м, произвести забор биоптата для гистологического и цитологического исследования, сразу удалить патологический нарост.
Всемирная организация здравоохранения (ВОЗ) рекомендует выполнять диагностическую колоноскопию всем лицам, достигшим возраста 55 лет, а затем каждые 10 лет (при отсутствии жалоб и симптомов, характерных для полипов в кишечнике). Эта рекомендация связана с тем, что более чем в 85 % случаев рак толстой кишки выявляется у пациентов старше 60 лет.
Возрастной порог для проведения первого исследования снижается до 45 лет, если в семье у родственников первой линии (мать, отец, родные братья и сестры) был выявлены полипоз или рак кишечника, особенно в возрасте до 45 лет. В разных странах существуют свои стандарты включения этой процедуры в план медицинских осмотров населения. Во многих европейских государствах колоноскопию рекомендуют выполнять ежегодно всем лицам старше 45 лет, также в план обследования включается анализ кала на скрытую кровь (реакция Грегерсена).
При возникновении каких-либо жалоб, которые могут указывать на наличие этого заболевания, колоноскопия выполняется по назначению врача независимо от возраста пациента. Нередки случаи выявления доброкачественных полипов у детей.
От чего бывают и почему появляются? Основные причины возникновения
Полипы в кишечнике – мелкие одиночные или множественные не злокачественные опухолевидные выросты, состоящие из клеток слизистой оболочки, которые появляются на внутренней поверхности петель пораженного органа. Развитию патологии подвержены как дети, так уже взрослые мужчины и женщины. Образуется патология в любом сегменте желудочно-кишечной системы. Размер выростов колеблется от нескольких миллиметров до 10 сантиметров (иногда и больше). Чаще всего выявляют полипы восходящего отдела ободочной кишки и двенадцатиперстной. Реже диагностируют тканевые новообразования в тонкой кишке.
Существует три теории, которые объясняют появление новообразований, но ни одна из них не является доказанной. Каждая из них имеет научное обоснование, но рассматривает только один из ключевых факторов полипоза:
- Воспалительная теория. Образования представляют собой промежуточный этап между раковой опухолью и локальным воспалительным процессом органа, при этом являясь доброкачественным образованием.
- Дисрегенераторная теория утверждает, что заболевание – это нарушение или слишком частое случайное срабатывание процесса регенерации поврежденных клеток, что ведет к увеличению нароста в этом месте.
- Эмбриональная теория. Утверждает, что к появлению опухолей причастно патологическое эмбриональное развитие слизистых оболочек из-за травмы или воспаления.
Разный подход к первопричине не противоречит тому, что причины образования полипов в кишечнике следующие (с чем согласно большинство специалистов):
- генетическая предрасположенность (наследственный фактор);
- неправильное питание при доминировании животных жиров, углеводов;
- малоподвижный образ жизни;
- рефлюксная болезнь;
- патология работы кишечника.
Кроме того, что существуют общие причины развития полипов в кишечнике, выдвинуты наиболее вероятные факторы их формирования по различным отделам, например:
- Редко формирующиеся полипозные разрастания внутри двенадцатиперстной кишки чаще всего становятся следствием гастрита с повышенной кислотностью, холецистита или желчекаменной болезни. Возраст заболевших варьируется в диапазоне от 30 до 60 лет;
- Еще реже образования выявляют в полости тонкой кишки. При этом они сочетаются с полипами в иных отделах кишечника и в желудке, чаще диагностируются у женщин в возрасте от 20 до 60 лет. Появление разрастаний может быть спровоцировано множественными факторами, среди которых лидирует воспалительный процесс;
- Образования, обнаруженные в толстой кишке, чаще всего являются результатом негативной наследственности.
Факторы риска
К факторам, способствующим появлению патологии, относятся:
- наследственная предрасположенность;
- нерациональное питание: употребление большого количества жареных продуктов, красного мяса и животных жиров при минимальном количестве в рационе овощей и морепродуктов;
- хронические соматические заболевания;
- кишечные инфекции;
- хронические запоры;
- злоупотребление алкоголем и курение.







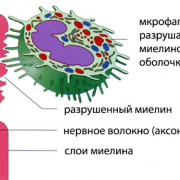
Полипы в кишечнике — это небольшие образования на слизистой оболочке, которые могут вызывать различные проблемы. Важно знать симптомы и обратиться к врачу для своевременного лечения. Удаление полипов возможно и поможет предотвратить развитие опасных заболеваний. Всегда следите за своим здоровьем и проконсультируйтесь с врачом, если у вас возникли подозрения.