Околоплодные воды. подтекание симптомы, как выглядят, норма, количество, цвет, состав, чем пахнут, как обновляются, эмболия, взвесь, раннее излитие
Содержание:
Симптомы подтекания околоплодных вод
Признаки и симптомы утечки амниотической жидкости могут быть едва различимыми.
Как понять что подтекают околоплодные воды их симптомы часто незаметны.
Медленная утечка
Также возможно, что в мешочке может образоваться небольшое отверстие. Это может привести к медленной утечке околоплодных вод и можно не понять течет или не течет вода.
Во время беременности женщины могут также испытывать утечку мочи (вызванную давлением матки на мочевой пузырь) и избыток влагалищной жидкости (которая поможет облегчить процесс родов). Различие между этими веществами может быть сложным, но вот некоторые общие закономерности:
- Моча обычно имеет запах и имеет желтый цвет. Хотя беременные женщины часто испытывают некоторую утечку мочи, они обычно поддерживают некоторый уровень контроля над ее выделением, хотя это не относится к вагинальной жидкости или амниотической жидкости. Поэтому, если вы концентрируетесь на не подтекают ли, и все еще течет жидкость, скорее всего, это не моча.
- Вагинальная жидкость обычно белая или желтоватого цвета. Вряд ли оно впитается в нижнее белье.
- Амниотическая жидкость не имеет запаха. Это может быть ясно при наличии белых пятен или содержание небольшого количество слизи или крови. Это более вероятно, чем влагалищная жидкость, чтобы испачкать нижнее белье.
Когда у беременной низкий уровень околоплодных вод, то что будет дальше, будет зависеть от причины, тяжести, гестационного возраста ребенка, здоровья матери и ребенка.
Разрыв плодных оболочек у матери, отслоение плаценты от внутренней стенки матки (частично или полностью перед родами), некоторые состояния здоровья матери, такие как
- хроническое высокое кровяное давление
- использование определенных лекарств
являются одним из факторов, которые могут вызвать низкий уровень околоплодных вод.
Аномалии плода, с другой стороны, могут вызвать чрезмерный объем околоплодных вод (полигидрамнион). Это может помешать глотанию и основной способ резорбции. Эти аномалии, могут включать неврологические или желудочно-кишечные аномалии, обструкцию верхних отделов желудочно-кишечного тракта (атрезия пищевода, двенадцатиперстной кишки или тонкой кишки, аномалии центральной нервной системы и другие генетические состояния, вызывающие гипотонию).
Быстрая утечка
На последних неделях беременности без патологий характеризуется отхождением большого количества жидкости за раз и началом схваток через некоторое время после того как отходят воды это первые признаки. Данный физиологический процесс можно легко распознать, однако самостоятельно определить подтекание околоплодных вод не всегда возможно.
Подтекание вод при беременности как еще определить: При нарушении целостности амниотического пузыря выделения приобретают более водянистый и обильный характер, их количество увеличивается при ходьбе и увеличении физической нагрузки.
Но данные симптомы подтекания околоплодных вод носят субъективный характер, и женщина может просто их не заметить.
Подтекание околоплодных вод симптомы фото на рисунке:
Как отходят воды у беременных и как они выглядят
На протяжении всего срока беременности женщина постоянно прислушивается к своему организму. А приближаясь к заветной дате рождения малыша, она становится еще более чуткой и внимательно отмечает все изменения своего тела, боясь пропустить признаки родов.
Однако все врачи уверяют, что это невозможно. Любая будущая мама при начавшейся родовой деятельности поймет, что процесс начинается.
Одним из признаков начала род является отхождение вод. В этом случае будущая мама действительно должна быть бдительной по трем причинам:
- Во-первых, после отхода вод возможно быстрое начало родов, поэтому необходимо собираться родильный дом.
- Во-вторых, лопнувший плодный пузырь открывает доступ для различных инфекций.
- И в-третьих, после отхода вод нельзя принимать ванну и заниматься сексом.
Когда и в каком количестве должны отходить воды?
При нормальном течении беременности околоплодные воды должны отойти непосредственно перед или во время начала родового процесса. Это происходит потому, что ребенок, собираясь появиться, давит на околоплодный пузырь, находящийся на его пути. Воды могут отойти и раньше. Это не опасно для крохи и мамы, если до начала процесса родов остается несколько часов.
Отхождение вод на ранних сроках беременности
До 20 недель
Если случается такое, что воды отходят на сроке до 20 недель. беременности спасти не удастся. Но и в этом случае требуется немедленно вызывать скорую помощь, чтобы специалист смог оценить состояние женщины и плода.
До 35 недель
Если это произошло раньше 35 недель, то женщину срочно госпитализируют, чтобы она несколько недель соблюдала постельный режим. Когда беременность достигнет того срока, при котором становится возможным вызвать роды, их стимулируют искусственно. При этом будущей маме назначают антибиотики, которые обезопасят ее и плод от инфекций, и препараты, подавляющие тонус матки.
После 35 недель
Отошедшие воды на сроке после 35 недель являются причиной стимуляции родового процесса.
Объем околоплодных вод
Количество околоплодных вод, которые отходят перед родами, зависит от особенностей организма беременной. При нормально протекающей беременности объем вод составляет около 1,5 литра. Однако у всех женщин отхождение околоплодной жидкости происходит по-разному.
Воды могут подтекать в течение продолжительного времени, а могут отойти одномоментно, хлынув потоком. Многие будущие мамы переживают, что пропустят этот процесс когда будут находиться в душе. Но даже если часть вод и отойдет во время приема гигиенических процедур, дальнейшее их подтекание женщина обнаружит на своем белье.
Количество вод зависит и от положения малыша в матке. Если он занимает поперечное положение, риск отхода всех вод большим потоком велик (См. «Предлежание плода и его виды »). Когда воды отходят обильно, у женщины бывает ощущение, что она «описалась». В это время сильно промокает одежда. Поэтому отхождение вод нельзя спутать с обильными выделениями.
Как определить, что отходят воды?
В начале процесса отхода околоплодных вод женщина почувствует необычное ощущение влаги. Некоторые беременные предварительно слышат легкий хлопок. Если это произошло дома, необходимо вызвать скорую помощь или попросить кого-либо отвезти вас в роддом, независимо от срока беременности.
Особенно это важно, если беременность еще не достигла третьего триместра. В случае своевременного обращения к врачу у вас есть большой шанс сохранить малыша
Если до родов осталось несколько дней, бояться не нужно: родовой процесс скоро начнется.
Цвет околоплодных вод
Необходимо обратить внимание на цвет отошедших околоплодных вод. В норме они должны напоминать бесцветную жидкость, иногда содержащую белые хлопья, которые являются естественным покрытием ребенка в период внутриутробного развития
Запах нормальных вод – сладковатый.
Коричневатый или зеленый оттенок
Если же околоплодная жидкость имеет коричневатый или зеленый оттенок, это может свидетельствовать о наличии инфекции. Нехарактерный цвет околоплодной жидкости может свидетельствовать и о кислородном голодании ребенка. Однако пугаться не стоит, иногда воды содержат фрагменты испражнений малыша. В любом случае цвет и состояние вод необходимо запомнить и сообщить врачу, чтобы получить своевременную помощь.
Ильина Наталия, Dealinda.ru
Комментариев пока нет!
Подтекание околоплодных вод
Что делать, если подтекают воды?
Подтекание вод происходит, когда плодный пузырь лопается в своей верхней части, либо в нем образовались микротрещины. При подтекании вод роды могут произойти спустя продолжительное время – дни, и даже недели. Игнорировать подтекание вод ни в коем случае нельзя, поскольку разрыв или трещина в плодном пузыре чревата проникновением инфекции и развитием опасного осложнения – хориоамнионита. Это инфекционно-воспалительное заболевание, при котором инфицируется плодный пузырь и амниотическая жидкость.
Важно! При хориоамнионите у матери и плода развиваются тяжелые симптомы, способные привести к гибели как матери, так и ребенка. Поэтому при данном осложнении показана срочная антибактериальная терапия, а родоразрешение проводится в кратчайшие сроки независимо от недели беременности
Если вы обнаружили, что у вас подтекают воды, немедленно сообщите об этом врачу. Он назначит вам исследование мазка из влагалища, амниоцентез или УЗИ. Также подтекание вод можно установить самостоятельно (подробнее в разделе ).
Домашние тесты на подтекание вод
Для более точного установления преждевременного разрыва плодных оболочек можно воспользоваться специальными домашними тестами, позволяющими быстро и без лишних временных и финансовых затрат установить факт подтекания вод самостоятельно. Такие тесты бывают в виде прокладок, тампонов и тест-систем.
Прокладки (тест-полоски) позволяют неинвазивным методом определить подтекание вод. Их следует носить, как обычные гигиенические прокладки, в течение определенного промежутка времени, указанного изготовителем в инструкции, наблюдая за особенностями и цветом выделений. Принцип действия таких прокладок основан на реакции на щелочную среду, которой обладают околоплодные воды. Отличие уровня pH амниотической жидкости (более 6,5) от вагинальных выделений (3,8-4,5), мочи и следов эякулята позволяет точно установить факт подтекания вод.
Тест-полоска в прокладке включает специальные высокомолекулярные соединения, и работает по колориметрическому методу – приобретает тот или иной цвет в зависимости от pH жидкости. Прокладка приобретает синий или зеленый оттенок, если кислотность жидкости, попавшей на тест-полоску, соответствует показателю выше 5,5, т.е. высока вероятность подтекания амниотических вод либо во влагалище присутствует инфекция. Тест-полоска не соприкасается с влагалищем, т.к. расположена между двумя абсорбирующими поверхностями прокладки.
Среди прокладок для определения подтекания амниотической жидкости существует ряд брендов, зарекомендовавших себя, как наиболее надежные:
- FRAUTEST amnio;
- AL-SENSE;
- Al-Rekah.
Тест-системы основаны на другом принципе. Они определяют не кислотность амниотической жидкости, а специфические протеины, которые входят в состав только амниотической жидкости.
Тест-системы считаются более надежными и точными по сравнению с тест-полосками. В то же время их цена, как правило, существенно выше. Наибольшей популярностью на сегодняшний день пользуются следующие тест-системы для определения подтекания околоплодных вод:
- AmniSure ROM Test;
- AmnioQuick.
Диагностика маловодия
Предположить уменьшение количества околоплодных вод врач может при отставании высоты стояния дна матки (самой верхней ее части) и окружности живота от нормативных показателей для предполагаемого срока беременности, а также при снижении двигательной активности плода. При наружном исследовании отчетливо определяются части плода, выслушиваются сердечные тоны, матка при этом плотная. Более точное определение степени выраженности маловодия возможно при ультразвуковом исследовании.
Диагноз маловодия при УЗИ основывается на определении количества околоплодных вод и на вычислении индекса амниотической жидкости (ИАЖ), который автоматически вычисляется аппаратом ультразвукового исследования после измерения количества вод в нескольких местах. Количество околоплодных вод считается нормальным, если величина ИАЖ находится в пределах от 5 до 8 см; ИАЖ от 2 до 5 см расценивается как умеренное маловодие, ИАЖ менее 2 см — как выраженное маловодие.
Допплерометрическое исследование кровотока в системе «мать — плацента — плод», которое проводится в артерии пуповины, в средней мозговой артерии плода и обеих маточных артериях беременных, также необходимо, т.к. при маловодий может отмечаться нарушение кровотока.
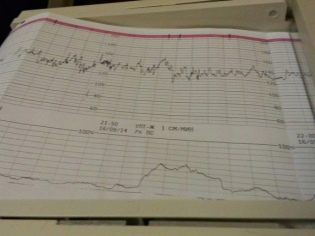
По мере снижения количества околоплодных вод нарастает частота выраженных форм задержки роста плода (гипотрофии), определяемая с помощью ультразвуковой фетометрии — наиболее надежного объективного метода оценки роста и развития плода, позволяющего в каждый конкретный срок беременности точно определить соответствие размеров плода этому сроку, а также степень их отклонения от нормальных показателей. При I степени гипотрофии отмечается отставание показателей фетометрии от нормативных показателей на 2 недели, при II — на 3-4 недели, при III — более чем на 4 недели. У новорожденных, родившихся от матерей с выраженным маловодием, чаще отмечаются признаки гипотрофии различной степени. Иногда при выраженном маловодий выявляется преждевременное «созревание» плаценты (состояние, при котором плацента начинает «готовиться» к родам раньше, чем это необходимо, в результате чего нарушаются ее функции), что приводит к ухудшению состояния плода. У большинства беременных с маловодием при допплерометрическом исследовании состояния кровотока наблюдаются изменения его показателей. Для уточнения кардиотокография (КТГ) — регистрация сердцебиения плода — современный метод диагностики внутриутробного состояния плода, которую проводят после 32 недель беременности.
Выделяют также первичное маловодие, которое развивается при ненарушенных плодных оболочках, и вторичное, или травматическое, связанное с повреждением оболочек и постепенным истечением околоплодных вод — женщина может этого не чувствовать. Элементы околоплодных вод могут обнаруживаться при исследовании отделяемого из влагалища; так называемый амниотест — наиболее эффективный и быстрый метод диагностики преждевременного разрыва плодных оболочек, основанный на определении в отделяемом влагалища плацентарного белка. В норме этого белка в отделяемом влагалища нет. Если же истечение вод значительное, женщина ощущает дискомфорт от того, что ее нижнее белье периодически становится влажным от вод. В случае обнаружения истечения околоплодных вод (преждевременный разрыв плодных оболочек) при недоношенной беременности необходима госпитализация женщины в отдельную палату, постельный режим и обязательный контроль за состоянием здоровья матери и плода для решения вопроса о дальнейшей тактике ведения пациентки. Если беременность доношена, то при отсутствии схваток начинают родостимуляцию.
Каким бывает маловодие?
Выделяют две формы маловодия:
- раннюю, которая обусловлена функциональной недостаточностью плодных оболочек. Данную форму диагностируют с помощью ультразвукового исследования на сроке 16-20 недель беременности;
- позднюю, выявляемую обычно после 26-й недели беременности, когда маловодие возникает вследствие недостаточности функциональной активности плодных оболочек или нарушений состояния плода.
Различают четыре варианта излития околоплодных вод:
• своевременное излитие — когда плодный пузырь вскрывается при полном или почти полном открытии маточного зева;
• запоздалое излитие — вскрытие плодного пузыря спустя какое-то время после наступления полного открытия шейки матки;
• преждевременное излитие — вскрытие плодного пузыря до начала родов (до появления регулярных схваток и до наступления структурных изменений шейки матки в виде ее укорочения, сглаживания и раскрытия);
• раннее излитие —вскрытие плодного пузыря после начала регулярных схваток, но до наступления полного или почти полного открытия шейки матки.
Преждевременное и раннее излитие околоплодных вод рассматриваются как осложнения, при которых может наступить проникновение инфекции из влагалища в полость матки. Такое восхождение инфекции осуществляется уже через 6 ч после разрыва плодного пузыря. В результате этого развивается не только метроэндометрит (воспаление слизистой и мышечной оболочек матки), но и инфицируется плод, что может привести к наступлению у него ряда осложнений и, в первую очередь, к развитию внутриутробной пневмонии, гипоксии, а в особо тяжелых случаях — к его гибели до или в ближайшее время после рождения
В акушерской практике большое внимание уделяется оценке так называемого безводного промежутка, т. е
периода, исчисляемого от момента излития околоплодных вод.
Для профилактики восходящего, инфицирования родовых путей при несвоевременном излитии околоплодных вод следует воздерживаться от частых (необоснованных) влагалищных исследований.
Для профилактики развития инфекции в родах, особенно при несвоевременном излитии околоплодных вод, большое значение придается санированию (оздоровлению) влагалища у женщин, страдающих кольпитами, путем местного воздействия различными дезинфицирующими и антибактериальными средствами (растворами фурацилина, риванола, йодинола, синтомициновой эмульсией и др.) еще задолго до предполагаемого срока родов в женской консультации или в дородовом отделении.
Если преждевременное излитие околоплодных вод наступило при достаточно выраженных признаках «зрелости» шейки матки, то необходимо продолжить наблюдение за женщиной в течение 2— 3 ч, назначив ей эстрогены для создания гормонального «фона» на случай возможного в. дальнейшем применения родовозбуждающей терапии и приняв соответствующие меры для профилактики гипоксии плода. В большинстве случаев при такой ситуации в течение 2—3 ч или даже раньше родовая деятельность начинается и развивается спонтанно.
Если преждевременное излитие околоплодных вод наступает при «незрелом» состоянии шейки матки, то, помимо создания гормонального «фона», назначают спазмолитические препараты и фермент лидазу. Преждевременное излитие вод при «незрелом» состоянии шейки матки в совокупности с другими осложнениями (первородящая старшего возраста; тазовое предлежание плода, наличие крупного плода, позднего токсикоза беременных и др.) могут явиться показанием для родоразрешения женщины посредством операции кесарева сечения.
В связи с развитием слабости родовой деятельности при раннем излитии околоплодных вод довольно часто приходится применять родостимулирующую терапию. После раннего излития вод необходимо по показаниям принимать меры по профилактике и лечению внутриутробной гипоксии плода, а также назначать спазмолитические средства. После преждевременного или раннего излития околоплодных вод нередко наблюдаются осложнения в после родовом и раннем послеродовом периодах в виде кровотечений, обусловленных понижением тонуса и возбудимости матки, а также аномалией прикрепления плаценты к стенке матки.
Маловодие: причины, риски, последствия
Маловодие представляет собой уменьшение околоплодных вод до 500 мл, и даже меньше. Среди причин лидируют гипертоническая болезнь, гестоз. Также может быть вызвано инфекционно-воспалительными заболеваниями, в частности передающимися половым путем; цитомегаловирусная инфекция, токсоплазмоз, микоплазмоз. Из причин, зависящих от физиологии созревания ребенка – поражение выделительной системы, нарушения функции почек, гипоксия. Выделяют первичное и вторичное маловодие. При первичном – отсутствуют повреждения оболочек.
Самый опасный срок для определения маловодия – второй триместр, что служит основанием для искусственных родов. Организм малыша еще не приспособлен к выживанию, и, как правило, в такой ситуации имеет пороки развития. Часто маловодие приводит к преждевременному старению плаценты, что в свою очередь может привести к задержке внутриутробного роста или образования пороков.
Поздний токсикоз является одной из первопричин маловодия.
Через сколько начнутся роды после отхождения вод?
При разрыве в нижней части плодного пузыря воды отходят потоком (сразу и в большом объеме). Если воды отошли до начала родовых схваток, в первую очередь необходимо успокоиться. Латентный период (время между излитием вод и началом родовой деятельности) обычно длится не дольше 3-4 часов. В то же время следует учитывать неделю беременности, на которой произошло излитие вод. В зависимости от срока беременности, латентный период может быть разным:
- При сроке беременности от до 28 недель со времени излития вод до родов может пройти 4-5 недель. Это возможно в том случае, если излилась не вся амниотическая жидкость, и врачи решили выжидать. Все это время будущая мама должна провести в стационаре в палате с особым контролем стерильности.
- При излитии вод на сроке с по 37 неделю гестации примерно у каждой второй женщины роды начинаются в течение суток. У остальных латентный период может продлиться до 7 дней, опять-таки при условии частичного отхождения вод и при нахождении в стерильной палате под постоянным медицинским контролем.
- При отхождении вод на 38 неделе или позже примерно в 50% случаев родовая деятельность начинается в течение 12 часов. У остальных женщин до родов может пройти от 1 до 3 суток.
Важно! Разрыв плодного пузыря до начала родов всегда сопряжен с риском заражения матери и плода, поэтому после отхождения вод будущую маму следует как можно скорее доставить в стационар. Действительно, плодный пузырь защищает ребенка от болезнетворных микроорганизмов, а после его разрыва малыш может рассчитывать только на собственный иммунитет
И даже если женщине провели обработку влагалища антисептическими растворами, риск заражения все равно сохраняется – ни один антисептик не обеспечивает гарантированное уничтожение опасных для плода микроорганизмов. Помимо этого, отсутствие амниотической жидкости отрицательно влияет на иммунитет и нервную систему малыша. Поэтому среди врачей существует консенсус, согласно которому женщине и ребенку не угрожает опасность, если от излития вод до родов пройдет не более 24 часов
Действительно, плодный пузырь защищает ребенка от болезнетворных микроорганизмов, а после его разрыва малыш может рассчитывать только на собственный иммунитет. И даже если женщине провели обработку влагалища антисептическими растворами, риск заражения все равно сохраняется – ни один антисептик не обеспечивает гарантированное уничтожение опасных для плода микроорганизмов. Помимо этого, отсутствие амниотической жидкости отрицательно влияет на иммунитет и нервную систему малыша. Поэтому среди врачей существует консенсус, согласно которому женщине и ребенку не угрожает опасность, если от излития вод до родов пройдет не более 24 часов.
При доношенной беременности большинство женщин укладываются в эти временные рамки. Однако в отдельных случаях схватки могут не начаться. Тогда медики проводят гормональную стимуляцию родовой деятельности. Данная процедура сопряжена с определенным дискомфортом – женщине придется долгое время находиться в положении лежа, получая препараты через капельницу. Кроме того, после гормональной стимуляции родовые схватки будут более сильными и болезненными. Однако ожидать, рассчитывая на естественные роды, может быть крайне опасно для плода – у него может начаться гипоксия или развиться внутриутробные инфекции. Поэтому если врач настоятельно рекомендует гормональную стимуляцию родов или кесарево сечение, надо согласиться – акушер никогда не станет рекомендовать данные процедуры без веских оснований.
Случается и так, что родовые схватки развиваются буквально сразу после излития околоплодных вод. Причем спрогнозировать скорость, с которой будет раскрываться маточный зев, невозможно. Это еще одна причина в пользу того, что после отхождения вод ехать в роддом следует без промедления.
Более того, при стремительных родах возможны осложнения, адекватно отреагировать на которые могут только врачи. В частности, при выпадении или защемлении пупочного канатика либо преждевременной отслойке плаценты необходимы срочные медицинские меры. Учитывая данные риски, гораздо безопаснее ожидать начала схваток в стационаре. Добираться до роддома предпочтительно на машине скорой помощи – тогда женщина будет находиться под наблюдением врачей уже в дороге. Если же беременная чувствует себя хорошо, а состояние отошедших вод не вызывает подозрений, можно транспортировать женщину в роддом самостоятельно. Но в таком случае женщину следует разместить в положении полулежа на заднем сиденье – такое положение тела минимизирует риск выпадения пуповины.









Добавить комментарий