Сепсис
Содержание:
- Что такое сепсис
- Сепсис, который начал влиять на ваши органы или функцию ткани, является неотложной медицинской помощью.Его нужно лечить в больнице. Многие люди с септицемией поступают в отделение интенсивной терапии для лечения и выздоровления.
- Симптомы септикопиемии
- Системные изменения
- Инвазивные процедуры
- Этиология заболевания
- Виды криптогенного сепсиса
- Причины септицемии
- Вирулентность организма
- Криптогенный сепсис — что это такое, причины и лечение
- Описание
- Диагностика
- Первые признаки
- Диагностика Как диагностируется септицемия?
- Сепсис — что это за болезнь?
- Осложнения сепсиса
- Что такое септицемия?
Что такое сепсис
Недуг представляет собой массированную атаку болезнетворных микроорганизмов. Итак, сепсис – что это такое? Врачи уточняют: тяжелейшее инфекционное заболевание, когда по всему телу распространяются яды, вырабатываемые патогенной флорой, и воспалительные вещества, продуцируемые самим организмом. При этом иммунная система против них бессильна, если очень ослаблена.
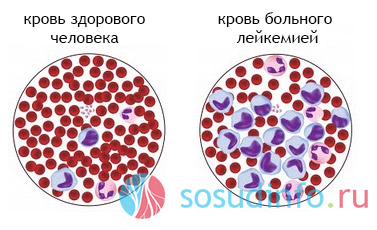
Можно рассматривать данный патологический процесс и как генерализованное инфекционное заболевание крови на фоне острого иммунодефицита. В международной классификации болезней легко найти сепсис: код по МКБ-10 – А41. Разновидности недуга имеют отдельные шифры. Например, септический шок – А41.9, стрептококковая септицемия – А40, сепсис новорожденного – Р36.
Сепсис, который начал влиять на ваши органы или функцию ткани, является неотложной медицинской помощью.Его нужно лечить в больнице. Многие люди с септицемией поступают в отделение интенсивной терапии для лечения и выздоровления.
Ваше лечение будет зависеть от нескольких факторов, в том числе:
вашего возраста
- ваше общее состояние здоровья
- степень вашего состояния
- ваша толерантность к определенным лекарствам
- Антибиотики используются для лечения бактериальных инфекция, вызывающая септицемию. Обычно не хватает времени, чтобы выяснить, какой тип бактерий вызывает инфекцию. Первоначальное лечение обычно использует антибиотики широкого спектра действия. Они предназначены для одновременной работы с широким спектром бактерий. Более конкретный антибиотик может быть использован, если идентифицирована конкретная бактерия.
Вы можете получать жидкости и другие лекарства внутривенно, чтобы поддерживать кровяное давление или предотвращать образование тромбов. Вы также можете получить кислород через маску или вентилятор, если у вас возникли проблемы с дыханием в результате септицемии.
Предотвращение. Есть ли способ предотвратить септицемию?
Симптомы септикопиемии
Клиническая картина этого патологического процесса развивается довольно быстро, поэтому все медицинские мероприятия должны проводиться очень оперативно.
Симптомы данного гнойно-воспалительного процесса:
- нестабильная температура тела – днем до 40 градусов, в ночное время может опускаться ниже 35;
- тахикардия;
- учащенный пульс;
- повышенное или пониженное артериальное давление;
- серозность кожных покровов;
- на фоне высокой температуры тела озноб и лихорадка;
- одышка, при которой частотность дыхания больше 25 в минуту;
- сильная головная боль, периодическая потеря сознания;
- мышечные боли, боль в глазных яблоках;
- увеличение печени и селезенки;
- пожелтение кожных покровов, глазных склер, слизистых;
- мелкие сосудистые кровоизлияния на коже, так называемые петехии;
- пузыри с кровью на слизистой рта и языка;
- развитие геморрагического синдрома из-за нарушения системы кровообращения.
Кроме этого, будут присутствовать и отдельные симптомы относительно локализации патологического процесса.
При проникновении инфекции в головной мозг, симптомы будут следующие:
- тошнота и рвота;
- боязнь света;
- ригидность мышц затылка (больной не может прижать подбородок к груди);
- неврологические расстройства.
Если болезнь развивается на фоне нефронекроза, то симптомы следующие:
- снижение суточного выделения мочи;
- тянущие боли в пояснице;
- сильный кожный зуд.
Также могут проявляться симптомы следующего характера:
- паника, одышка;
- зрительные и слуховые галлюцинации;
- отечность, появление розовой мокроты;
- судороги, коматозное состояние;
- неадекватное поведение.
Опасность состоит в том, что все вышеперечисленные клинические признаки довольно быстро прогрессируют, поэтому состояние больного стремительно ухудшается.
Системные изменения
Системные
изменения на
основе продуцированных в кровь
воспалительных цитокинов. Под термином
«цитокины» подразумеваются
биологически активные субстанции,
вызывающие системный ответ при
поступлении в общий кровоток. LPS
индуцирует выброс двух основных
групп цитокинов. Первая — провоспалитсльные,
которые включают фактор некроза
опухолей (ФНО), ИЛ-1, ИЛ-6, ИЛ-8 и
гамма-интерферон. Вторая группа веществ,
в которую входят ИЛ-2, ИЛ-10 и другие
цитокины, выполняет роль контрбаланса
воспалительного эффекта. Нарушение
баланса между двумя группами цитокинов
приводит к повреждающему и системному
воспалительному эффекту. Выброс
цитокинов, прежде всего ФНО и ИЛ-8,
сопровождается их фиксацией на
соответствующих рецепторных структурах.
Подобная реакция приводит к хемотаксису
нейтрофилов и выбросу дефензинов и
других бактерицидных субстанций
нейтрофилов в ткани. Этот механизм во
многом определяет выраженность тканевых
повреждений при СШ, причем реакция
развивается в течение нескольких часов.
В таких случаях перед врачом возникает
трудная, а иногда неразрешимая задача
по борьбе с уже имеющимися тяжелыми
тканевыми поражениями.
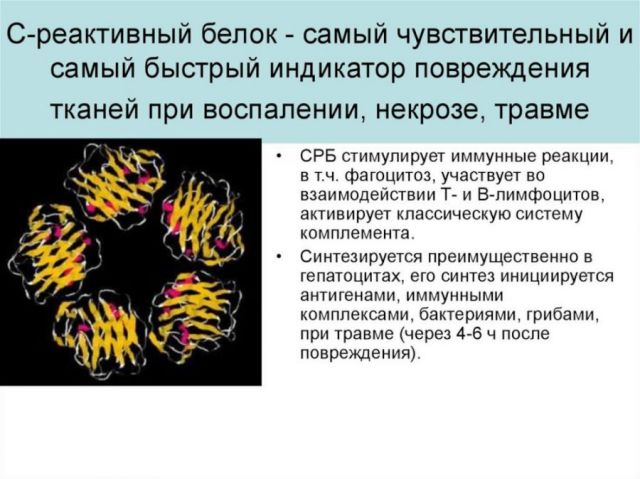
Гепатоцит
вместо альбумина синтезирует белки
острой фазы воспаления: СРБсывороточный
амилоид Аальфа1-кислый протеин,
альфа1-антихимиотрипсин, альфа 2
макроглобулин, гаптоглобин, церрулоплазмин,
конституционные плазменные ГП и др.
Клинические
проявления — лихорадка, интоксикация,
изменения в содержании металлов,
активация тромбообразования, снижение
липидов, глюконеогенез, отрицательный
азотистый баланс, переход аминокисот
из мышц в печень (протеолиз мышц),
резорбция кости, продукция нитрик
оксида.
Стадия
прекращения воспаления характеризуется
продукцией ИЛ-10, ингибиторов протеаз,
ингибиторов других острофазных белков.
При
грамотрицательном шоке инициирующим
веществом является эндотоксин
(липополисахарид, LPS). Наиболее вероятная
субстанция, обусловливающая
биологические эффекты эндотоксина, —
липид А. Его структура у разных
микроорганизмов практически идентична,
что и определяет сходство клинической
картины заболеваний, вызванных различными
грамотрицательными микроорганизмами.
При грамположитсльной инфекции основными
веществами, обусловливающими возникновение
каскада патологических реакций, являются
экзотоксины. В развитии шока при
грамположительных микробах имеет
значение инициация иммунного ответа
экзотоксинами по типу суперантигенов.
St aureus секретирует цитотоксины (33 kd
protein alfa toxin и др.), энтеротоксин В, пиогенный
токсин — суперантиген, токсин 1,
эксфолиативные токсины. Высокая
специфичность данных субстанций для
каждой из групп микроорганизмов
обусловливает разнообразие клинических
проявлений. Однако большинство
грамположительных микробов реализует
свой биологический эффект через
идентичные патофизиологические
механизмы, в основе которых лежит выброс
цитокинов.
Основными
субстратами, также участвующими и
каскаде реакций при сепсисе, являются
свертывающая и противосвертывающая
системы, компоненты комплемента,
катехоламины, нейтрофилы и лимфоциты.
Диссеминированная
внутрисосудистая свертываемость
(ДВС) постоянно сопутствует сепсису и
септическому шоку (СШ). Их развитие
инициируется активацией фактора
Хагемана, фрагментами клеточной стенки
микроорганизма. LPS стимулирует также
высвобождение фактора активации
тромбоцитов, вызывающего различные
повреждающие и воспалительные эффекты.
Стимуляция
альтернативного пути активации
комплемента приводит к нарушению
проницаемости сосудов, тканевым
повреждениям, усугублению ДВС.
Высвобождение
простагландинов, производных арахидоновой
кислоты, обусловливает развитие синдрома
системного воспалительного ответа.
Одним
из важных факторов развития гипотонии
при бактериальной интоксикации является
оксид азота (NO). Выделение этой субстанции
из клеток эндотелия обладает
вазодилатационным эффектом, который
является важным механизмом рефрактерной
гипотонии при тяжелом шоке. Выброс
катехоламинов, происходящий при СШ,
обусловливает также повреждающее
действие на ткани, прежде всего на
проводящую систему миокарда и усугубляет
ДВС. Таким образом, механизмы, вызывающие
клинические проявления при сепсисе и
СШ, весьма разнообразны и сводятся к
развитию системного воспаления,
нарастающих расстройств микроциркуляции,
снижению перфузии кислорода в клетки,
прогрессированию тканевых поражений
Инвазивные процедуры
Примерно 60% случаев возникновение септицемии наблюдаются у больных, находящихся на стационарном лечении. Наиболее подвержены риску развития госпитальной септицемии пациенты, которым проводилось хирургическое вмешательство и разные инвазивные процедуры (цистоскопия, внутривенная или мочевая катетеризация и др). Отметим, что примерно у 20% пациентов с септицемией, приобретенной в условиях стационара, очагом инфекции является внутривенный катетер. Много пациентов с очагом инфекции в мочевыводящих путях подвергались цистоскопии или катетеризации. Все оперированные области, которые в норме обильно загрязнены микроорганизмами (область гениталий, кишечник, ротовая полость), обладают высоким риском послеоперационной бактериемии.
Этиология заболевания
Возбудителями сепсиса бывают разнообразные микроорганизмы: кишечная палочка (колисепсис), пневмококки (пневмококковый с), стафилококки (стафилококковый сепсис), менингококки (менинкококковый с), микобактерия туберкулеза, клебсиелла, грибы типа Candida (висцеромикотический), вирусы герпеса. Важную роль в развитии сепсиса играет иммунитет человека и его свойства, а также состояние организма в целом. Здоровый иммунитет не позволит развиться полноценному сепсису, вовремя выявив возбудителя и блокировав его, не допуская попадания непрошенных гостей внутрь органов.
Способ заражения зависит от конкретного вида возбудителя.
Для каждого характерны какие-то свои особенности. В отдельную группу можно выделить только внутрибольничный сепсис, когда можно получить заражение в связи плохо очищенным помещением, инструментами и пр. Прочие пути инфицирования:
- через кожу;
- оральный;
- отогенный;
- акушерско-гинекологический;
- заражение во время хирургических или диагностических манипуляций и травм (хирургический сепсис);
- криптогенный
Чтобы как можно более эффективно начать лечение, сначала важно выявить путь проникновения инфекции.
Своевременная диагностика поможет на ранней стадии отделить сепсис от кратковременной инфекции и принять меры по активизации защитных сил организма. Для развития сепсиса необходимо наличие нескольких факторов:
- первичный очаг, непосредственно связанный с лимфатической и кровеносной системой;
- множественное проникновение микробов в кровь;
- появление вторичных очагов, из которых также проникают в кровь возбудители;
- вялость иммунной системы.
При наличии всех этих факторов и соответствующих симптомов ставится диагноз сепсиса.
На развитие заражения крови влияют также некоторые серьезные заболевания такие, как раковые опухоли, ВИЧ, диабет, рахит, врожденные патологии иммунитета. Некоторые терапевтические мероприятия, прием иммунодепрессантов, рентгенотерапия также провоцируют возникновение сепсиса.
Отдельно надо сказать о сепсисе у детей. В детском возрасте среди всех воспалительных заболеваний сепсис встречается крайне редко и обычно у новорожденных (0,1-0,4%). Различают внутриутробное заражение и инфицирование во время родов или после. Очаг при внутриутробном сепсисе находится вне плода (хорионит, плацентит) и ребенок уже рождается с признаками болезни или они проявляются на вторые сутки жизни. Новорожденные дети инфицируются через пупочные ранки и сосуды вследствие неправильного ухода или плохой бактериальной обстановки в больнице.
Виды криптогенного сепсиса
По времени течения различают пять видов заражения крови:
- Молниеносный. Он же считается острейшим. Название свое получил из-за того, что все симптомы проявляются очень быстро. Процесс самого гнойного воспаления протекает практически молниеносно. Происходит стойкое нарушение в нормальной работе большинства внутренних органов. Общее состояние таких пациентов достаточно быстро ухудшается, поэтому в данном случае спустя двое суток возможна смерть пациента.
- Острый — симптомы проявляются медленнее. Такое состояние может продлиться около 1,5 месяцев.
- Подострый — характеризуется продолжительностью от 1,5 до 4 месяцев.
- Рецидивирующий — течение болезни волнообразное. За ремиссией следует ухудшение общего состояния. Этот вид сепсиса рассматривают как такой, который продолжается более полугода.
Хроническое септическое состояние. Поскольку все защитные функции организма снижаются, то в организме присутствует стабильно пораженный воспалительным процессом участок, который слишком долго не заживает. Хроническая форма может протекать годами, тем самым все больше истощая организм больного.
Выделяют несколько видов заболевания в соответствии с изменениями в некоторых органах:
- Септицемия. Начинается стойкое нарушение в работе всего организма. Общее состояние человека заметно нарушается. Хотя процесс воспаления во многих органах и возникает, но гнойные очаги еще отсутствуют. Протекание данной формы практически всегда крайне быстрое либо острое.
- Септикопиемия представляет собой вид заражения крови, вызывающий в некоторых внутренних органах образование различных размеров очагов нагноения.
- Септический эндокардит.
Причины септицемии
Причиной возникновения септицемии являются болезнетворные микробы – в большинстве случаев это бактерии, но вызвать заболевание могут также грибки, вирусы и другие условно-патогенные микроорганизмы.
Микробы могут проникать в организм через рот, открытые ранки на теле, различные очаги воспаления (например, при гайморите, отите, воспалении почек и т.д.). В большинстве случаев иммунная система справляется с патогенными микроорганизмами, но при попадании в кровеносное русло сразу большого количества бактерий (что часто происходит в запущенных стадиях гайморита, отита, цистита и пр.) иммунитет не в состоянии противостоять и начинается заражение крови со всеми вытекающими последствиями.
Часто септицемия является тяжелым осложнением инфекционных заболеваний.
Вместе с бактериями в кровь попадают продукты их жизнедеятельности – отравляющие вещества, которые, собственно, и становятся причиной поражения тканей, органов, токсического шока, нарушения работы систем организма, что в конечном итоге может привести к смерти больного.
Вирулентность организма
Разные виды бактерий обладают разную уязвимость. Так, грамположительные бактерии в целом устойчивы к бактерицидному действию иммуноглобулинов и системы комплемента, хотя и подвергаются фагоцитозу. Такая вариабельность означает, что при инфицировании определенными видами бактерий вероятность развития септицемии выше, чем при заражении другими видами, менее вирулентными. Но при существующем в организме очаге инфекции и ослабленном иммунитете, все виды бактерий (в независимости от их вирулентности) могут привести к развитию сепсиса.
Отметим, что при условии заражения большим количеством бактерий или при ослабленном иммунитете, развитие септицемии могут вызывать любые виды бактерий (даже непатогенные), несмотря на то, что в большинстве случаев септицемию вызывают только некоторые виды микробов.
Криптогенный сепсис — что это такое, причины и лечение
Криптогенный сепсис вызывает гниение органов, что обусловлено попаданием в них зараженной крови, а без должного лечения процесс развития болезни может привести к летальному исходу.
На сегодняшний день многие люди, говоря о заражении крови, задаются вопросом о том, что такое криптогенный сепсис. Причины такого заболевания до конца не выяснены. Известно лишь то, что при сепсисе происходит процесс гниения тканей организма.
Другими словами — это такое заражение крови, во время которого по организму вместе с кровью циркулирует гной, он оседает во всех органах и тканях, приводя к их разложению.
Основные причины развития септического состояния и защитные функции организма
Заражение крови принято считать инфекционным заболеванием. При этом инфекция и вырабатываемые ею токсины, провоцирующие развитие болезни, способны быстро преодолевать защитные механизмы иммунитета и проникать непосредственно в кровеносную систему. Этот процесс происходит достаточно быстро, поэтому и лечение заражения крови должно быть незамедлительным.
Главной причиной быстрого развития криптогенного сепсиса можно считать попадание в организм именно болезнетворных бактерий.
Провокаторы криптогенного заражения крови:
- бактерии;
- вирусы;
- грибки.
Чтобы возникло тяжелое септическое состояние, в кровь должно попасть сразу большое количество токсических элементов.
Однако в малых количествах они не способны принести большой вред. Иммунная система активирует свою защитную функцию. Но она может оказаться избыточной, что в итоге приведет к разрушению собственных тканей организма.
Инфекция, попавшая в организм, вызывает сильное воспаление. При этом начинают образовываться клетки, которые способны вызвать сбои в системе кровотока, что приводит к повреждению некоторых сосудов и нарушению функционирования определенных органов. Такие вещества обычно медики называют сильными медиаторами воспаления.
По времени течения различают пять видов заражения крови:
- Молниеносный. Он же считается острейшим. Название свое получил из-за того, что все симптомы проявляются очень быстро. Процесс самого гнойного воспаления протекает практически молниеносно. Происходит стойкое нарушение в нормальной работе большинства внутренних органов. Общее состояние таких пациентов достаточно быстро ухудшается, поэтому в данном случае спустя двое суток возможна смерть пациента.
- Острый — симптомы проявляются медленнее. Такое состояние может продлиться около 1,5 месяцев.
- Подострый — характеризуется продолжительностью от 1,5 до 4 месяцев.
- Рецидивирующий — течение болезни волнообразное. За ремиссией следует ухудшение общего состояния. Этот вид сепсиса рассматривают как такой, который продолжается более полугода.
Хроническое септическое состояние. Поскольку все защитные функции организма снижаются, то в организме присутствует стабильно пораженный воспалительным процессом участок, который слишком долго не заживает. Хроническая форма может протекать годами, тем самым все больше истощая организм больного.
Выделяют несколько видов заболевания в соответствии с изменениями в некоторых органах:
Описание
Сепсис развивается из-за наличия в организме человека септического очага и нарушения реактивности организма. Изначально развивается фаза токсемии, которая характеризуется развитием системного воспалительного ответа. Это происходит вследствие распространения микробных токсинов из первичного очага инфекции, при этом в крови микроорганизмы не обнаруживаются. Следующая фаза сепсиса, септицемия, характеризуется стойкой бактериемий, то есть диссеминацией патогенных микроорганизмом по сосудистому руслу. В следующую фазу, которая называется септикопиемией, происходит образование вторичных метастатических гнойных очагов во внутренних органах и костях.
Как правило, источником сепсиса являются следующие бактерии:
- стафилококки;
- стрептококки;
- менингококки;
- пневмококки;
- синегнойная палочка;
- клебсиелла;
- несколько реже — энтерококки, энтеробактерии, протей.
Значительно реже сепсис развивается на фоне грибковой инфекции, например, при кандидозе, аспергиллезе и др..
В зависимости от локализации первичного инфекционного очага выделяют следующие виды сепсиса:
- хирургический, возникающий в послеоперационном периоде;
- акушерско-гинекологический. Как правило, возникает после осложненных абортов или родов. В большинстве случаев в акушерской практике с сепсисом сталкиваются после криминального аборта, произведенного без соблюдения правил асептики и антисептики;
- перитонеальный, при котором первичный очаг инфекции располагается в брюшной полости;
- уросепсис, характеризующийся поражением мочевыделительного тракта;
- плевро-легочный, развивающийся на фоне гнойных заболеваний легких, например, флегмоны легкого, эмпиемы плевры;
- кожный. Источник инфекции – кожные покровы;
- одонтогенный. Встречается при таких заболеваниях, как периостит, околочелюстная флегмона, апикальный периодонтит и другие;
- тонзилогенный, развивающийся на фоне тяжелого течения ангин, возбудителем которой являются стафилококки или стрептококки;
- отогенный. Чаще всего возникает вследствие гнойного среднего отита;
- риногенный. Развивается в результате распространения инфекции из носовой полости или придаточных пазух;
- пупочный, который встречает при омфалите новорожденных. Омфалит – воспаление кожи и подкожно-жировой клетчатки в области пупочной ранки у новорожденного.
Исходя из длительности патологического процесса, выделяют следующие формы сепсиса:
- молниеносная — 2-3 дня;
- острая — от 4 дней до недели;
- подострая — не больше 6-7 недель;
- хроническая — больше 2 месяцев.
Прогноз сепсиса зависит от того, насколько рано было начато лечение и насколько правильно оно проходило, от вида патогенных микроорганизмов, вызвавших болезнь, а также индивидуальных особенностей организма. На начальных этапах врачи нередко добиваются полного излечения. При отсутствии своевременного медицинского вмешательства смерть настигает более половины больных.
Диагностика
Для определения формы заболевания пациент проходит комплексную диагностику. На первом этапе необходимо выяснить возможные причины возникновения недуга – царапины, укусы, инфекционные процессы, а также наличие и степень выраженности симптомов. После этого проводятся лабораторные исследования крови пациента, для поиска типичных признаков заражения крови. Бактериологический посев дает возможность обнаружить наличие в организме болезнетворных микроорганизмов и установить их группу. Параллельно осуществляется определение чувствительности бактерии к антибиотикам – это необходимо для назначения эффективной тактики лечения. Помимо этого, проводится биохимический анализ урины.
Аппаратные исследования при септицемии направлены на подтверждение или отрицание повреждений внутренних органов, тканей или систем. К таким обследованиям относятся:
- УЗИ;
- КТ и МРТ;
- рентгенография;
- сцинтиграфия;
- ЭКГ;
- ангиография – рентген сосудов с введением в них контрастного вещества.
В некоторых случаях может понадобиться дополнительная консультация инфекциониста.
На основе полученных данных анализов и обследований, специалист определяет форму заболевания и назначает тактику лечения, которая также зависит от общего состояния пациента.
Первые признаки
Жалобы больных весьма разнообразны, но основное внимание следует уделить следующим симптомам сепсиса:
- сильный озноб;
- повышение температуры тела;
- изменение психического состояния пациента (эйфория или, наоборот, апатия);
- усталый, безучастный взгляд;
- бледность кожных покровов;
- впалость щек;
- гиперемированость лица;
- обильное потоотделение;
- петехиальные кровоизлияния в виде полос и пятен на поверхности предплечий и голеней.
Кроме того, сепсис может проявляться герпесом на губах, кровоточивостью слизистых оболочек полости рта, затрудненным дыханием, появлением уплотнений и гнойничков на коже.
Диагностика Как диагностируется септицемия?
Диагностика септицемии и сепсиса — одна из самых больших проблем, с которой сталкиваются врачи. Трудно найти точную причину инфекции. Диагностика обычно включает широкий спектр тестов.
Ваш врач оценит ваши симптомы и спросит о вашей истории болезни. Они проведут физическое обследование, чтобы найти низкое кровяное давление или температуру тела. Врач может также искать признаки состояний, которые чаще встречаются вместе с септицемией. Эти состояния включают пневмонию, менингит и целлюлит.
Ваш врач может захотеть провести тесты на несколько типов жидкостей, чтобы подтвердить бактериальную инфекцию. Они могут включать следующее:
- моча
- раневые выделения и язвы кожи
- респираторные выделения
- кровь
Ваш врач может искать количество клеток и тромбоцитов, а также заказывать тесты для анализа свертывания крови.
Ваш врач может также посмотреть на уровень кислорода и углекислого газа в вашей крови, если сепсис вызывает у вас проблемы с дыханием.
Если признаки инфекции не очевидны, ваш врач может заказать тест, чтобы более внимательно изучить конкретные органы и ткани, такие как:
- Рентген
- МРТ
- КТ
- УЗИ > Лечение Лечение Септицемия
Сепсис — что это за болезнь?
Сепсис – инфекционное заболевание, характеризующееся острой системной воспалительной реакцией организма в ответ на попадание в кровь инфекции, а также продуктов ее жизнедеятельности (токсинов).
В переводе с древнегреческого языка — «σῆψις» означает «гниение», в то время как в народе, это заболевание получило наименование «заражение крови». Учитывая особенность болезни, многие люди в качестве ее обозначения считают справедливым и такое изречение, как — «сепсис крови». Тем не менее, греческое определение наиболее точное, поскольку оно выражает тот патологический процесс, который сопровождает сепсис – гниение, ведь при этой болезни происходит образование гнойных процессов практически по всему организму.
Наиболее частыми возбудителями сепсиса являются гноеродные бактерии (стафилококки, стрептококки, пневмококки, менингококки, кишечная полочка) и грибы (Candida, Actinomycetales, Aspergillus) и другие.
Причиной болезни может стать и инфицирование крови эндотоксинами – вещества, которые инфекция вырабатывает во время своей жизнедеятельности, являющихся ядом для организма. Если сказать еще более точно, то симптомы сепсиса и весь патологический процесс обусловлены преимущественно именно эндотоксинами.
Основные признаки сепсиса – лихорадка, озноб, общее недомогание, слабость, сыпь на коже, артериальная гипотония, тахикардия, стремительная потеря веса, поносы и запоры, повышенная сонливость или бессонница и другие.
Неприятным моментом является то, что несмотря на великое количество антибактериальных, антимикотических и других противоинфекционных препаратов, сепсис тяжело поддается лечению, практически никогда не заканчивается резким выздоровлением, а также имеет высокий процент летальности. Сложность сепсиса заключается и в том, что он не имеет четкой локализации, т.к. инфекция вместе с кровью распространяется по всему организму, поэтому в болезни задействованы все органы и системы, включая нервную, лимфатическую и т.д.
Если сепсису не уделить достаточного внимания и не принять необходимых мер по лечению, это заболевание может привести к развитию синдрома полиорганной недостаточности – когда две и более системы организма дают сбой в работе или вовсе перестают функционировать.
Развитие сепсиса (патогенез)
Механизм развития сепсиса следующий: болезнетворные микроорганизмы и выделяемые ими эндотоксины из первичного очага проникают в кровеносную или лимфатическую систему, из-а чего развивается бактериемия. В свою очередь, в ответ на наличие в крови или лимфе патологической микрофлоры организм активирует иммунитет, который выбрасывает в кровеносное русло эндогенные вещества – интерлейкины, простагландины, факторы некроза опухолей, активации тромбоцитов и другие, способствующих повреждению внутренней стенки кровеносных сосудов (эндотелия). В это же время, благодаря медиаторам воспаления активизируется каскад коагуляции, приводящий к развитию ДВС-синдрома. Под воздействием перекиси водорода, оксида азота, супероксидов и других высвобождающихся токсических кислородсодержащих продуктов снижается утилизация кислорода органами, а также перфузия. Эти процессы приводят к недостаточному тканевому дыханию (тканевая гипоксия) и органной недостаточности.
Развитие сепсиса имеет три фазы:
Сепсис 1 стадии (токсемия) – формируется при выходе болезнетворных микроорганизмов из первичного очага инфекции или же после прямого инфицирования организма, т.е. фактически, это начало болезни. Сопровождается развитием системного ответа иммунной системы на инфицирование. Бактериемия отсутствует.
Сепсис 2 стадии (септицемия) – характеризуется диссеминацией возбудителей болезни, формированием большого количества в кровеносных сосудах септических очагов (микротромбы). Сопровождается стойкой бактериемией.
Сепсис 3 стадии (септикопиемия) – характеризуется формированием вторичных гнойных очагов в различных органах и системах, например – костной системе.
Осложнения сепсиса
| Осложнение | Описание |
| Септический шок | Наиболее тяжелое осложнение сепсиса. Нарушается работа всех органов, обмен веществ, кровоток. Наиболее высок риск развития септического шока у пожилых лиц, больных с ослабленным иммунитетом. До половины всех пациентов с этим осложнением погибает.Симптомы септического шока:
Если больному в состоянии септического шока не будет срочно оказана врачебная помощь – он погибнет. |
| Снижение массы тела, истощение | Статистика показывает, что каждый четвертый больной сепсисом теряет около 20% массы. |
| Кровотечения | В результате поражения сосудов при сепсисе могут развиваться внутренние кровотечения в разных органах, например, в желудке. Состояние больного ухудшается, появляется бледность, слабость. |
| Тромбофлебит | Тромбофлебит – это воспаление венозной стенки с образованием на ней тромбов.Симптомы:
|
| Тромбоэмболия легочной артерии | Чаще всего является осложнением тромбофлебита. При тромбоэмболии кусок тромба отрывается, попадает с током крови в сердце, а затем в легочные сосуды. Достигая достаточно мелкого сосуда, тромб перекрывает его.Симптомы:
Течение тромбоэмболии легочной артерии может быть разным. Иногда она не сопровождается практически никакими симптомами, а иногда быстро приводит к гибели пациента. |
| Тромбоэмболия сосудов головного мозга | Является, как правило, осложнением тромбофлебита. Часто происходит по ночам.Симптомы:
|
Что такое септицемия?
Сепсис — серьезная инфекция крови. Он также известен как бактериемия или отравление крови. Сепсис возникает, когда бактериальная инфекция в другом месте тела, например, в легких или коже, поступает в кровоток. Это опасно, потому что бактерии и их токсины могут переноситься через кровоток ко всему вашему телу.
Сепсис может быстро стать опасным для жизни. Его нужно лечить в больнице. Если его не лечить, септицемия может прогрессировать до сепсиса.
Сепсис и сепсис не совпадают. Сепсис является серьезным осложнением септицемии. Сепсис — это когда происходит воспаление по всему телу. Это воспаление может вызвать сгустки крови и блокировать кислород от достижения жизненно важных органов, что приводит к органной недостаточности. По данным Национального института здоровья (NIH), более 1 миллиона американцев ежегодно страдают от сильного сепсиса. От 28 до 50 процентов этих пациентов могут умереть от состояния. Когда воспаление происходит с чрезвычайно низким кровяным давлением, это называется септический шок. Септический шок во многих случаях является фатальным.








Добавить комментарий