Как определить наличие спаек кишечника?симптомы и народная медицина
Содержание:
Что такое спайки органов малого таза
Травмы, проведенные операции, воспаления могут иметь неприятные последствия – развитие спаечной болезни (пластического пельвиоперитонита). Эта патология характеризуется образованием соединительнотканных тяжей (спаек). Заболевание в три раза реже встречается у мужчин, что связано с расположением в области малого таза женских репродуктивных органов, которые нередко подвержены воспалениям. Спайки –реакция организма на повреждения в брюшине. Они защищают от распространения воспалений, склеивают между собой:
- толстый кишечник;
- мочевой пузырь;
- связки;
- матку;
- придатки.
Причины
Органы малого таза покрыты висцеральной брюшиной. Из-за наличия в полости перитонеальной жидкости они имеют возможность свободного перемещения. Это помогает сохранить функции организма при изменениях, происходящих во время роста матки при беременности. В результате операций, травм, развития воспалительных процессов, на поверхности брюшины появляется клейкий налет, содержащий нерастворимый белок фибрин. Появившаяся пленка способствует образованию спаек, которые производят:
- склеивание соседних тканей, органов;
- остановку воспалительного процесса.
При дальнейшем развитии заболевания, сильных поражениях, нарушается резорбция (рассасывание) соединительных тканей. Фибриновые волокна уплотняются, образуя спайки. Это ограничивает подвижность органов, вызывает раздражение нервных окончаний, появление болевого синдрома. Причинами развития спаечной патологии могут быть половые инфекции, туберкулез, разрастание слизистой оболочки матки (эндометриоз), воспалительные процессы:
- в соединительных тканях матки – параметрит;
- во влагалище – кольпит;
- в маточных трубах – аднексит.
Воспаление спаек в малом тазу нередко возникает в результате проведения хирургических операций. Причиной разрастания соединительных тканей может стать:
- кесарево сечение;
- диагностическое выскабливание;
- установка внутриматочной спирали;
- удаление матки, яичников;
- травмы, полученные при падении с высоты, аварии;
- кровоизлияния при разрыве яичника, фаллопиевых труб;
- внематочная беременность;
- химическое повреждение – разрыв желчного пузыря, прободение желудка с выходом жидкостей в брюшную полость;
- аппендицит;
- аборт.
Специалисты выделяют провоцирующие факторы, способствующие появлению спаечной болезни. К ним относятся:
- частая смена партнеров, сексуальный контакт без использования презерватива, приводящий к развитию половых инфекций;
- нарушение питания;
- постоянные переохлаждения;
- невылеченные воспалительные процессы;
- несоблюдение личной гигиены;
- плохие социальные условия жизни.
Классификация
Специалисты выделяют несколько разновидностей развития спаечной болезни. Каждая характеризуется своими симптомами. Классификация включает такие формы:
- Острая. Выделяется выраженными болями, повышением температуры, резким ухудшением состояния.
- Интермиттирующая. Характеризуется периодическими болями, расстройством кишечника, отсутствием симптомов в период ремиссии.
- Хроническая. Отличается бессимптомным течением, кроме редких ноющих болей, запоров. Поводом для обращения к гинекологу становится бесплодие.
При проведении лапароскопической диагностики выявляется степень распространенности спаечных процессов. Для их описания принята классификация по стадиям:
- Первая – видны небольшие единичные тяжи вокруг органов, которые не препятствуют захвату яйцеклетки.
- Вторая – наблюдаются сращения маточных труб с яичником, но половина поверхности не охвачена патологическим процессом. Захват яйцеклетки после овуляции нарушен.
- Третья – обнаруживаются перекручивание, непроходимость маточных труб, плотное покрытие волокнами яичника. Диагностируется бесплодие.
Как лечить спайки в малом тазу
Чтобы эффективно лечить спайки в малом тазу (по-женски), необходимо обязательно знать стадию их развития, основной диагноз, после подбирается вариант терапии – хирургическое рассечение, прогревание со специальными препаратами, препараты, облегчают состояние народные методы – ванны с хвоей, диета, физкультура и прочие.
Как убрать без препаратов
Убрать спайки без препаратов и операции часто полностью не удается, но немедикаментозные методы – это хороший фон для усиления действия лекарств:
диета – из рациона исключают продукты, провоцирующие вздутие (капуста, молоко, черный хлеб, бобовые), важно принимать не менее 1,5 литров воды, избегать запоров (помогает тыква, сухофрукты, сливы, абрикосы, свежие кисломолочные напитки);
физкультура – полезны комплексы лечебной и дыхательной гимнастики, плавание, йога;
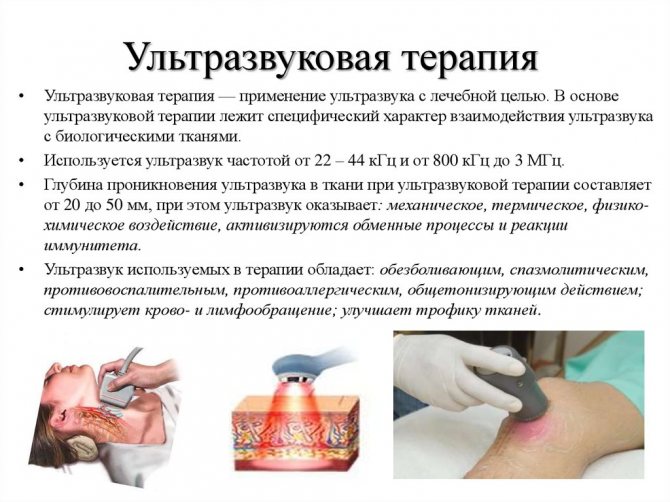
физиотерапия – магнитотерапия, электрофорез с Лидазой, Химотрипсином, диадинамические импульсные токи или амплипульс, фонофорез (введение ультразвуком) Гидрокортизона;
ванны с хвоей, сероводородные, подводный душ-массаж;
сегментарный и гинекологический массаж.
Магнитотерапия
Препараты для рассасывания
Избавиться от спаек препаратами для рассасывания можно при остром и подостром воспалении, в комплексную терапию включают:
- антибиотики (Цифран, Цефтриаксон), противомикробные средства (Метронидазол) в зависимости от выделенного возбудителя и его чувствительности;
- нестероидные противовоспалительные (обычно в свечах) – Диклофенак, Индометацин, помогают уменьшить активность воспаления и боли, снимают отечность и стимулируют рассасывание спаек;
- гормоны и подавляющие их образование – нужны при эндометриозе (Дуфастон, Данол, Золадекс);
- фибринолитические ферменты – Лонгидаза в свечах, Трипсин, Вобэнзим, они расщепляют связи между соединительнотканными волокнами.
Их могут дополнить витамины С и Е, стимуляторы иммунитета – Пирогенал, Циклоферон, Лаферон.
Прогревание
При хроническом вялотекущем воспалении обязательно после курса антибактериальных препаратов используют прогревание для улучшения кровообращения и ускорения рассасывания:
- УВЧ;
- аппликации из парафина, озокерита или парафино-озокеритовой смеси;
- грязелечение.
Удаление и рассечение хирургическим путем
При недостаточном эффекте медикаментов и немедикаментозных методов используется удаление (рассечение) связок, это может быть выполнено даже в ходе лапароскопии при помощи потока лазерных лучей, воды или электроножа. Для того, чтобы снизить риск повторного спаечного процесса, после удаления вводят специальные гели или сетки, гидроколлоидные растворы.
Восстановление после
После хирургического лечения важно не допустить рецидива болезни. Для этого в восстановительном периоде нужно:
- регулярное, дробное питание не менее 5-6 раз в день маленькими порциями, не допускать голодания и переедания;
- при нарушении пищеварения (вздутие живота, нарушения стула) показано дополнительное обследование у гастроэнтеролога, он может назначить ферменты (например, Мезим) и слабительные (Гутталакс, Регулакс), спазмолитики (Папаверин, Но-шпа);
- регулярно проходить осмотры гинеколога (вначале каждый месяц, потом раз в полгода), соблюдать рекомендации по применению препаратов и физиопроцедурам, санаторно-курортному лечению;
- исключить физическое перенапряжение и подъем тяжести, но ежедневно как можно больше ходить.
Подводный душ-массаж
Лечение спаек в органах малого таза
Лечение спаечной болезни целиком и полностью зависит от степени тяжести заболевания, оно может быть как консервативным, так и хирургическим. Сразу оговорюсь, что при острой и интермиттирующей форме заболевания, хирургическое лечение — лапароскопия, является единственным методом лечения в силу высокой эффективности и быстрого эффекта. Очень часто хирургическое лечение совмещают с консервативным для большего эффекта.
При хронической форме спаечной болезни возможно применение исключительно консервативного лечения. Необходимо выявить причину развития спаечной болезни. Если выявлена какая-либо урогенитальная инфекция (скажем, хламидиоз), то прежде всего лечение должно быть направлено на ликвидацию основного заболевания, чтобы предотвратить дальнейшее распространение спаечного процесса. С этой целью препаратами выбора являются антибиотики и противовоспалительные препараты ( НПВП, кортикостероиды). Если причина спаечной болезни — эндометриоз, то назначают гормональное лечение, противовоспалительные препараты, десенсибилизирующую и симптоматическую терапию.
Широкой популярностью пользуется неспецифическая терапия – ферментотерапия — фибринолитические препараты, растворяющие фибрин (лонгидаза, трипсин, химотрипсин), это достаточно эффективные препараты, рассасывающие небольшие спайки. При отсутствии острого инфекционного процесса применяют физиотерапию — внутреннюю лазерную терапию и наружную магнитно-лазерную терапию.
Данное лечение не является панацеей при хронической форме спаечной болезни. Консервативное лечение наиболее эффективно при 1-ой стадии заболевания.
При неэффективности всех перечисленных методик и при дальнейшем распространении спаек показана лечебно-диагностическая лапароскопия. Как правило, хирург-гинеколог диагностирует спаечную болезнь уже на операционном столе и одновременно проводит операцию — рассекает и удаляет спайки. Возможно 3 варианта проведения лапароскопии:
-спайки рассекают посредством лазера — лазеротерапия;
-спайки рассекают при помощи воды под давлением — аквадиссекция;
-спайки рассекают при помощи электроножа — электрохирургия.
Выбор в пользу того или иного метода лечения определяет врач во время лапароскопии, в зависимости от расположения спаек и распространенности процесса. Во время операции хирург проводит и консервативное лечение с целью профилактики спаечного процесса: вводятся барьерные жидкости — декстран, повилин и др), на маточные трубы и яичники наносят полимерные рассасывающиеся пленки.
Факторы, влияющие на лечение спаечной болезни
При установленном диагнозе “Спаечная болезнь” необходимо придерживаться определенных канонов и правил с целью избежания повторных рецидивов заболевания:
посещение гинеколога раз в полгода;
рациональная диета — есть малыми порциями с небольшими перерывами между приемами пищи — примерно 5 раз в день; избегайте продуктов, вызывающих повышенное газообразование;
физиотерапевтические процедуры очень полезны для скорейшего выздоровления, поэтому рекомендуется регулярно посещать физиотерапевта — можно проводить электрофорез с лекарственными препаратами, лечебный массаж и физкультуру);
при возникновении болевого приступа можно использовать спазмолитики (но-шпа, папаверин).Если приступы не проходят, необходимо обратиться к гинекологу и не заниматься самолечением самостоятельно.
После проведенного лечения — после операции или консервативного лечения -пациенткам показан физический покой в течение 3-6 месяцев, динамическое наблюдение гинеколога. В первые 2-3 месяца необходимо придерживаться описанной выше рациональной диеты.Быстрому выздоровлению способствует также лечебная физкультура и физиотерапевтические процедуры. При выполнении всех реабилитационных мероприятий прогноз благоприятный.
Спайки: симптомы
Симптомы спаек полностью зависят от их протяженности и расположения. Варианты течения болезни: от полностью бессимптомных (спайки находят при обследовании) до острого ухудшения с необходимостью срочной операции. В последнем случае можно заподозрить остановку кишечника (непроходимость) по таким признакам:
- тошнота и многократная рвота с обезвоживанием и падением давления, резкой слабостью;
- нестерпимая боль в животе, прикосновения резко болезненные, определить место самых сильных ощущений не удается (боль по всему животу);
- повышение температуры;
- запор, вплоть до полного прекращения выделения кала и газов (возможен понос вначале).
Как болят, другие косвенные признаки
Гораздо чаще тазовые боли периодические (ноющие или колющие), сами спайки не болят, а ощущения возникают при смещении или сокращении органов малого таза. Косвенные признаки развития спаечной болезни:
- болезненность внизу живота (в надлобковой зоне или сбоку), отдает в крестец, прямую кишку, поясницу;
- боли появляются при движении, половом контакте, опорожнении кишечника, полном мочевом пузыре или сразу после выведения мочи;
- болевые ощущения нарастают при поднятии тяжести, спортивных занятиях, перед менструацией, в середине цикла, после переохлаждения, иногда на фоне стресса;
- разнообразные нарушения работы кишечника: неустойчивый стул, вздутие, сильное газообразование после употребления овощей и бобовых;
- периодическая тошнота, реже с позывами на рвоту.
Спайки в яичнике и маточной трубе могут проявляться только одним симптомом – бесплодие.
Как обнаружить самостоятельно
Самостоятельно обнаружить наличие спаек невозможно, так как:
- симптомы могут отсутствовать полностью;
- нет ни одного специфического клинического признака;
- нарушения работы кишечника и боль внизу живота провоцируют множество заболеваний;
- у бесплодия бывают причины, никак не связанные со спаечным процессом.
Признаки при беременности
В период беременности из-за наличия спаек возникают:
- боли тянущие или схваткообразные;
- нарушения мочеиспускания – задержка, трудность и болезненность при опорожнении мочевого пузыря;
- изменения функций кишечника – поносы, запоры, метеоризм.
Опаснее всего преждевременное прерывание беременности. Выкидыш провоцируют:
- изменения иннервации и кровотока в стенках матки;
- повышение маточного тонуса;
- сращение стенок, препятствующих развитию плодного яйца.
Основные признаки: тянущие или схваткообразные боли в животе с распространением на поясницу, кровянистые выделения. Из-за спаек может быть внематочная беременность с похожей симптоматикой, а также падением давления, тошнотой и рвотой.
Что такое спайки в гинекологии
Возникают спайки в малом тазу как защитная реакция организма на воспаление. На начальной стадии пораженный орган отекает, а на его поверхности могут образоваться протеиновые пленки из фибрина.
Это происходит уже на третий день активного течения патологии. Сначала фибриновые отложения имеют мягкую консистенцию, но со временем в них откладывается внеклеточный (экстрацеллюлярный) матрикс:
- коллаген;
- гликопротеины;
- гиалуроновая кислота;
- протеогликаны.
Эти включения делают образовавшиеся тяжи прочными и грубыми. Пленки могут скреплять как органы между собой, так и полые органы внутри.
Часто возникают спайки яичников, затрагивает патология и шейку матки, и саму ее полость. Например, при воспалении эндометрия именно такие тяжи вызывают «склеивание» и приводят к существенным проблемам.
При окклюзии органов они становятся менее мобильными, подвижность ограничивается. Если вовремя обратиться за медицинской помощью, спаечный процесс можно предотвратить.
Особенно внимательно стоит относиться к проблеме при угрозе синдрома Ашермана – в данном случае перитонеальные сращения будут образовываться в районе цервикального канала и нижней части матки.
Наличие синехий у женщин грозит аномальными менструациями, остатками не выведенной слизистой и тяжелым воспалительным процессом.
При синдроме Ашермана врачи иногда диагностировали до двух третей площади заращения матки с вовлечением в патологический процесс фаллопиевых труб.
Беременность с такой патологией невозможна, а лечение обширного спаечного процесса в малом тазу не гарантирует положительного результата.
Гинекология имеет неутешительную статистику относительно наличия спаек у женщин.
Доказано, что любое оперативное вмешательство или воспалительный процесс органов женской половой системы может спровоцировать тазовые сращения, но цифры действительно шокируют – после гинекологических операций синехии бывают у каждой второй пациентки, а инфекции в среднем дают 75-80 процентов осложнений в виде спаек.
Появляющиеся тяжи не всегда дают яркую симптоматику, поэтому многие обращения в клинику приходятся на тяжелые случаи, когда соединительную ткань возможно удалить только хирургическим путем.
При беременности
Вопрос о беременности при синехиях всегда волнует пациенток, которым поставили такой диагноз.
Действительно, проблемы могут начаться уже на раннем этапе. Если есть спайки в трубах и планируется беременность, то именно они могут стать причиной бесплодия.
В то же время практика показывает, что забеременеть с синехиями вполне возможно, ведь очень многое зависит от количества спаек и их качества.
При незначительном количестве эластичных, недавних образований зачатие ребенка не исключено, причем женщины вынашивают и рожают здоровых детей. Поэтому синехии – это не приговор, с ними можно забеременеть, но лучше своевременно пролечить.
При незначительных сращениях, которые не дают симптоматики, женщина о них может не знать вплоть до наступления зачатия. И лишь первые осмотры врача позволяют поставить диагноз – синехии.
Их наличие отнюдь не делает вынашивание плода невозможным, однако лечить патологию все это время можно лишь ограниченными методами, а большинство врачей просто наблюдают за пациенткой, решая вопрос лечения уже после родов.
В течение беременности специалисты советуют женщине отрегулировать питание, перейти на дробные приемы пищи пять раз в день и отказаться от тех продуктов, которые провоцируют метеоризм.
Наличие сращений может осложнить беременность болезненностью в животе, что связано с ростом матки. Кроме этого, есть риск возобновления воспалительного процесса.
Во время вынашивания малыша женщинам можно снимать болезненные ощущения разрешенными для беременных анальгетиками, а с целью предотвращения нагноительных процессов применяются нестероидные противовоспалительные препараты.
Для улучшения мышечной эластичности рекомендованы специальные гимнастические упражнения, с которыми будущую маму познакомит врач ЛФК.
Если устранить тяжи не удается, проводится лапароскопическое щадящее вмешательство. Выбор метода лечения врач сделает после тщательного обследования пациентки.
Механизм образования
Брюшная полость изнутри выстилается брюшиной – серозной оболочкой, которая образует замкнутое пространство, где находятся органы живота. Брюшина представлена 2-мя листками: париетальным, выстилающим полость живота, и висцеральным, обволакивающим внутренние органы. Оба листка брюшины соединены между собой и переходят один в другой. Основными функциями брюшины являются создание подвижности органов, предотвращения их трения друг о друга, защита от микробных агентов и отграничение инфекционного процесса при проникновении микроорганизмов в полость живота или малого таза.
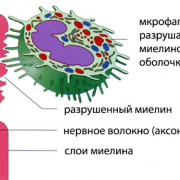
Повреждающий фактор (травма или воспаление брюшины) вызывает выделение медиаторов, которые стимулируют регенерацию. В начальной стадии процесса активизируются фибробласты, производящие фибрин. Образовавшиеся фибриновые волокна вызывают слипание близлежащих органов и тканей. В результате воспалительный очаг отграничивается от здоровых тканей. Если имеет место обширное травматическое повреждение либо хроническое воспаление, растворение соединительной ткани нарушается, в спайках формируются кровеносные сосуды и нервные окончания, а плотность коллагеновых волокон повышается. Рыхлые спайки и листки брюшины становятся более плотными, подвижность тазовых органов ограничивается. Любое смещение органов (повороты, наклоны, физическая нагрузка) приводит к натяжению спаек, раздражению нервных сплетений и появлению болей внизу живота.
Методы терапии
При подтверждении наличия инфекции во внутренних половых органах назначают антибактериальные препараты. Самолечение не рекомендуется, так как антибиотики подбираются в зависимости от типа инфекционного агента. При размножении неспецифической флоры показаны иммуностимулирующие препараты. Контрольный анализ после курса лечения показывает эффективность средств. Проводят его через 2 – 3 месяца. Следующий курс, направленный на удаление тяжей, проводят после уничтожения бактерий.
Фибринолитики – препараты, которые сходны с действием ферментов. Они частично или полностью растворяют волокна фибрина. Используются в виде инъекций, таблеток или свечей. Последний вариант лучше, так как проникает в ткани, которые ближе всего к спайкам.
Эндометриоз – заболевание, связанное с нарушением гормонального фона. Лечить его необходимо препаратами, нормализующими уровень гормонов. В редких случаях, когда эндометриоидные очаги многочисленные, проводят хирургическое удаление. Применяют лапароскоп, как наименее травматичный вид операции.
Нестероидные противовоспалительные средства помогают снять боль и отеки. Применяются вместе с фибринолитическими препаратами.
Иммунные нарушения корректируют с помощью витаминных и минеральных добавок, а также растительных препаратов для улучшения общего самочувствия.
Гомеопатия при спайках в малом тазу
Независимо от локализации спаечного процесса гомеопатические методы требуют длительного регулярного приема. Если нет желания лечиться химическими препаратами, необходимо настроиться на 6 – 9 месяцев кропотливой работы над своим здоровьем. Следует знать, что гомеопатия хорошо работает в «чистом» организме. Поэтому придется придерживаться диеты, в основном растительной, пить чистую воду. Необходимо исключить алкоголь и другие вредные привычки, которые ослабляют действие природных веществ.
Другое важное условие – подбор комплекса препаратов. Прием какого-либо одного вида таблеток или капель не решит проблему
Правильно выбрать лечение поможет врач-гомеопат.
Физиотерапия
Наиболее часто применяемым методом является электрофорез с лидазой – ферментоподобным препаратом.
Отзывы пациенток о физиотерапии при лечении спаечного процесса в малом тазу в большинстве своем положительные. Для проведения процедур имеются противопоказания:
- онкология;
- воспалительные процессы в острой форме;
- инфекция;
- гнойные абсцессы.
Используются следующие виды воздействия:
- ультразвуковое, оказывающее термический эффект, а также улучшающее проницаемость клеточных мембран и ускоряющее обмен веществ в тканях;
- электротерапия;
- магнитотерапия;
- лечение лазером;
- грязи и водные процедуры;
- массаж – общий или гинекологический;
- озонотерапия.
Народная и восточная медицина
Нетрадиционные методы являются дополнением к основному лечению. Надеяться только на народную медицину опасно, так как можно запустить процесс и потерять время.
Из методов восточной медицины применяют:
- иглоукалывание – обычное и с использованием лекарственных средств;
- точечный массаж – оказывает влияние на общее самочувствие, снимает боль, повышает иммунитет;
- использование тампонов, смоченных растительными средствами;
- массаж внутренних репродуктивных органов, позволяющий разблокировать трубы и восстановить фертильность;
- йога и дыхательные техники помогают ускорить обмен веществ благодаря насыщению крови кислородом.
Методы восточной терапии не мыслимы без очищения организма, поэтому растительная диета является основополагающим фактором лечения.
Из отечественной народной медицины женщинам рекомендуется пить настои лекарственных трав: зверобой, красная щетка, боровая матка, шалфей – травы, которые содержат фитогормоны.







Добавить комментарий