Антибиотики: польза и вред, почему возникает устойчивость к инфекции
Содержание:
- Антибиотик на какой день начинает действовать
- Правила лечения малышей
- Я сдал тест на антитела к COVID-19, как их трактовать?
- Что делать переболевшим?
- Риск побочных эффектов
- Пробиотики из аптеки или пробиотические бактерии в рационе
- Особенности медицинской терминологии
- Как действуют антибиотики?
- Антибиотики и алкоголь
- Как работают антибиотики
- Как работают антибиотики?
- Побочное действие антибиотиков:
- Как антибиотики могут навредить организму?
- Какие антибиотики принимать при кашле у взрослых?
- ХИМИЧЕСКАЯ ПРИРОДА
- Когда антибиотики не действуют?
- Чем полезны антибиотики?
- Какие антибиотики принимать при гриппе и ОРВИ?
- «Матовое стекло» — это обязательно COVID-19?
- Диарея и запор.
- Против чего действуют антибиотики?
- Антибиотики для профилактики осложнений
- Вред антибиотиков при беременности
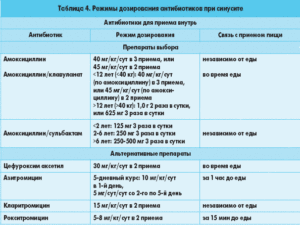
Антибиотик на какой день начинает действовать
» Все об антибиотиках
Эра антибиотиков началась более 80 лет назад. Несмотря на то, что данные лекарственные препараты имеют ряд преимуществ, без них не обходится терапия ни одного инфекционного заболевания. По механизму действия антибиотики подразделяются на 5 групп:
По характеру воздействия на патогенные клетки антибиотики подразделяют на бактериостатические и бактерицидные. Антимикробные средства с бактерицидной активностью убивают вирулентные штаммы, а бактериостатические – замедляют процессы роста и развития клеток и со временем вся патогенная флора элиминируется из организма пациента.
Антибиотики – химиотерапевтические вещества, которые способны воздействовать исключительно на бактерии, простейшие и опухолевые клетки. Применение для терапии вирусной инфекции бесполезны.
Многие пациенты задаются вопросами – нормально ли, что после приёма лекарства температура не спадает? Как понять, что необходима коррекция курса антибиотикотерапии?
Правила лечения малышей
Некоторые детские болезни, действительно, поддаются лечению только антибактериальным воздействием. Доктора практикуют антибиотикотерапию при лечении детских болезней в следующих случаях:
- при ангине;
- отите;
- пневмонии и тяжелых бронхитах;
- воспалительных патологиях мочевыводящей системы.
Важно строго соблюдать дозировку и частоту приёма препарата, назначенную доктором. Следует соблюдать рекомендованную длительность приёма антибиотика
Малышу не дают антибиотики одновременно с антигистаминными препаратами. Следует строго соблюдать диету и принципы кормления ребёнка, рекомендованные доктором на время лечения.
Я сдал тест на антитела к COVID-19, как их трактовать?
Неспецифические антитела IgM появляются, как правило, к концу первой недели. Иногда чуть позже — через 9-10 дней после появления симптомов заболевания. Антитела IgG, по которым судят о существующем иммунитете, появляются еще позже. Разница не настолько велика, как обычно думают. Они параллельно появляются в крови, но IgM чуть раньше. Определять уровень IgM при коронавирусе особого смысла нет. Определять IgG можно для того, чтобы узнать, есть ли иммунитет, перенёс ли человек в прошлом заболевание.
Изолировать человека, у которого есть IgM, не нужно. Мы это видели в Москве, когда проводилось массовое тестирование на антитела. Да, есть эти антитела, они косвенно говорят о том, что человек переболел или болеет. Но антитела IgM могут сохраняться долго. Стоит отметить, что они еще и неспецифические, они могут появляться и при других коронавирусах, которых много в природе, которые были и раньше.
Иногда наличие IgM свидетельствует о том, что человек переболел коронавирусной инфекцией (не COVID-19) год или два назад — такое тоже может быть как остаточное явление. Нередко возникает ложноположительный результат — то, чего нет при ПЦР-тестах. Там может быть ложноотрицательный результат, а здесь — ложноположительный.
Что делать переболевшим?
Восстановление должно быть индивидуальным. При COVID-19 могут поражаться разные органы, не только легкие. Могут поражаться сердце (сердечно-сосудистая система), нервная система, почки, желудочно-кишечный тракт, практически все системы организма.
Если говорить о программе реабилитации — она должна быть направлена на ту систему, которая поражена. Для этого нужно проводить соответствующее обследование. Естественно, есть методы восстановления, но они не общие для всех. Это не значит, что нужно назначать какие-то витамины, какую-то специальную диету. В общем и целом можно сказать, что диета должна быть полноценной, содержащей витамины, все питательные вещества…
В определенном количестве обязательно должна быть физическая реабилитация. Нужно заниматься восстановлением физической активности обязательно. После тяжелых случаев рекомендуются программы с низкими уровнями нагрузки с постепенным восстановлением. Торопиться здесь не надо ни в коем случае.
Очень часто в острой фазе коронавирусной инфекции наблюдается гиперкоагуляция, тромбозы — в период реабилитации риск может сохраняться, в частности, у малоактивных людей. Должна проводиться профилактика и в этом направлении.
Риск побочных эффектов
Назначая своим пациентам антибиотики, доктора учитывают возможные негативные последствия их приема для организма, которые могут проявляться:
- в тяжелых пороках развития плода у беременных женщин, особенно в первые два триместра беременности;
- в проблемах со здоровьем и кишечной микрофлорой у грудных младенцев, матери которых принимают антибиотики;
- в выраженных аллергических реакциях в виде сыпи, зуда, отечности;
- в церебральных расстройствах, дисфункциях вестибулярного аппарата;
- в сбоях работы печени, желчного пузыря, желчевыводящих дисфункциях.
Диагностируют доктора у своих пациентов также и эндокринные сбои на фоне одновременного приема антибиотиков и стероидных препаратов. Сложные сбои иммунной системы также способны спровоцировать антибиотики. Вред и польза лечения такими лекарствами обязательно учитываются лечащим доктором, поэтому и решение о тактике терапии стоит доверить специалистам, не допуская самолечения.
Первый синтетический антибиотик открыл новый путь в борьбе со многими заболеваниями , которые ранее считались неизлечимыми.
Чтобы выжить, живые организмы должны быть способны защищаться от вредителей или организмов, которые могут нанести им вред. Некоторые грибы, например, имеют токсины для уничтожения бактерий, которые, как считается, растут в их окружающей среде. Именно эти токсины называются антибиотиками. Антибиотики могут быть сгруппированы в несколько семей по их способу действия. Некоторые из них способны ингибировать синтез бактериальной стенки, другие — на плазматическую мембрану бактериальных клеток.
Слишком высокое потребление антибиотиков способствует устойчивости бактерий. Фактически, чем больше антибиотик используется, или чем больше он потребляется, тем больше микробов реагирует, создавая «мутанты» , штаммы, которые очень устойчивы к антибиотикам. Некоторые из них смогут противостоять части или всем антибиотикам!
Угроза усугубляется, и каждый год множество человек умирает от инфекции, вызванной этими «мутантными» бактериями. Недавнее исследование оценивает, что если ничего не будет сделано, резистентность к антибиотикам может убить 10 000 000 человек в течение примерно 30 лет .
Основные причины : ошибочные предписания врачей, использование пациентами антибиотиков и наличие этих антибиотиков в нашей пище.
- Поражение тканей печени и почек.
- Поражение нервной системы, характеризующееся появлением головокружений и головных болей, вестибулярной дисфункцией.
- Негативное воздействие на микрофлору желудка и кишечника.
- Поражение слизистой рта и органов репродукции.
- Аллергические реакции.
- Местные реакции — дерматоз на месте введения средства и другие патологии кожного покрова.
- Повышение температуры тела.
- Изменения менструального цикла. Месячные после антибиотиков могут задержаться или же, напротив, появиться раньше. Может наблюдаться болевой синдром.
- Антибиотики могут быть вредны для клеток крови и провоцировать анемию.
Чрезмерное использование антибиотиков может вызвать окислительный стресс и увеличивает риск развития некоторых видов рака — толстого кишечника, молочной железы, печени. Помните, что антибиотиками не лечат вирусные инфекции (грипп, ОРВИ, герпес) и не принимайте их без острой необходимости.
Если вы принимаете таблетки для предупреждения беременности, рифампицин и подобные препараты могут снизить их эффективность. Это подтверждено исследованиями. При приёме антибиотиков, если вам необходимо использовать контрацепцию, попросите гинеколога предложить другие методы контрацепции, такие как инъекции прогестагена, внутриматочные устройства.
Пробиотики из аптеки или пробиотические бактерии в рационе
Какой пробиотик лучше? Врачи рекомендуют во время антибиотикотерапии принимать аптечные пробиотики, а после лечения сочетать прием аптечных препаратов с полезными продуктами.
Хорошие бактерии присутствуют в первую очередь йогурте, кефире, пахте. Чтобы продукт соответствовал требованиям пробиотического средства, он должен содержать в 1 грамме 100 млн единиц Lactobacillus (лактобацилл) или 10 млн единиц Bifidobacterium (бифидобактерий).
Употребление пищевых продуктов, содержащих пробиотики, полезно для здоровья, однако этого недостаточно в ситуации, когда нарушается физиологическая флора, в том числе из-за антибиотикотерапии. Кроме того, использование молочных продуктов во время антибиотикотерапии может препятствовать всасыванию антибиотика, поэтому вовремя лечения предпочтение отдается пробиотикам в форме препаратов.
Особенности медицинской терминологии
Первые вещества, губительно воздействующие на микроорганизмы, но приемлемые для человека, были обнаружены среди производных синтетических красителей, они стали применяться для лечения сифилиса и получили название «химиопрепараты», а процесс лечения был назван химиотерапией. Сегодня под химиотерапией подразумевают обычно лечение онкологических заболеваний, что не совсем верно.
Несколько позже ученые научились использовать в своих целях такое явление, как противостояние (антагонизм) бактерий. Дело в том, что бактерии распространены в природе практически повсеместно (в почве, воде и т.д.), так же как и другие живые существа, они вынуждены вести между собой борьбу за существование. И основным оружием в этой борьбе являются специальные вещества, вырабатываемые одними видами бактерий, и губительно действующие на другие виды. Именно эти вещества и называются антибиотиками.
К сожалению, до сих пор не обнаружены антибактериальные препараты, которые бы подавляли жизнедеятельность одновременно и бактерий, и вирусов, поскольку различия в строении и особенностях обмена веществ у этих микроорганизмов носят принципиальный характер. Лекарственных препаратов, способных эффективно действовать на вирусы, несмотря на значительные успехи молекулярной биологии и биохимии, еще явно недостаточно, и эффективность их не высока.
Итак, существуют антибиотики — это вещества природного происхождения — и химиопрепараты — это искусственно созданные вещества аналогичного действия, объединенные общим термином «антибактериальные препараты». Особенности терминологии могут вызвать затруднения у неспециалиста. Иногда в аптеке можно услышать, как покупатель добивается ответа у провизора: «Бисептол (или, например, ципрофлоксацин) — это антибиотик или нет»? Дело в том, что оба эти лекарства являются антибактериальными препаратами из группы химиопрепаратов. Но для лечения различия между антибиотиками и химиопрепаратами не очень важны, поэтому разделение на антибиотики и химиопрепараты медленно, но верно становится достоянием истории.
Как действуют антибиотики?
Стратегия у антибиотиков разных групп различна.
Одни из них подавляют синтез основного компонента клеточной стенки бактерий, которая обеспечивает ее форму (палочка, кокк) и защищает клетку от различных внешних воздействий. Без нее микробы погибают. Так действуют пенициллины и цефалоспорины.
Другие препараты повреждают цитоплазматическую мембрану, находящуюся под клеточной стенкой. Через нее происходит обмен веществ бактерии с внешней средой, доставляются необходимые вещества и удаляются конечные продукты обмена. Поврежденная мембрана не в состоянии выполнять свои функции, поэтому рост и развитие микроба останавливается.
Третьи угнетают синтез белка внутри самой клетки. Это приводит к замедлению процессов жизнедеятельности, и клетка «засыпает». Таков механизм действия у макролидов, аминогликозидов, тетрациклинов, линкозамидов.
Антибиотики и алкоголь
В большинстве случаев одновременный прием антибактериальных средств и алкоголя противопоказан. Медикаменты этой группы сами по себе оказывают большую нагрузку на печень и почки. Прием спиртного может значительно усилить интоксикацию этих органов.
Влияние алкоголя и антибиотиков на организм неоднозначно. Фармакокинетические характеристики большинства медикаментов (а значит и польза от применения) понижаются, негативное влияние на печень усиливается. Поэтому ориентироваться стоит на врачебные рекомендации и правила применения конкретного антибактериального средства.
Как работают антибиотики
Когда вы принимаете антибиотик, он попадает в ваш кровоток и проходит через ваше тело, убивая бактерии. Однако существует мало различий между вредными и хорошими бактериями. Антибиотики убивают не только вредные бактерии, от которых вы заболели, но и бактерии, которые приносят вам пользу.
Хорошие бактерии в кишечнике помогают людям разными способами, в том числе помогают вырабатывать витамины и повышают иммунитет. Некоторые исследователи считают, что уничтожение их антибиотиками может способствовать росту хронических заболеваний, таких как ожирение, астма и рак.
Кроме того, потеря хороших бактерий может дать возможность размножаться другим типам бактерий, что приводит к оппортунистической инфекции.
Иногда оппортунистическая инфекция возникает, когда бактерии из окружающей среды попадают в ваш организм и поражают бактерии, поврежденные антибиотиком. В других случаях оппортунистическая инфекция начинается, когда антибиотики нарушают баланс микроорганизмов, проживающих у вас, и обычно дружественные бактерии размножаются слишком быстро и становятся вредными.
Как работают антибиотики?
Существует две большие группы антибиотиков — бактерицидные и бактериостатические. Первые убивают бактерии, вторые не дают им размножаться. Бактерицидные средства атакуют клеточные стенки бактерий, разрушая их целиком.
Бактериостатические используют более тонкие подходы. Например, ограничивая питание клетки определёнными веществами, необходимыми для производства второй ДНК, тем самым не давая клеткам делиться, или же нарушают работу РНК, которые транслируют информацию с исходной ДНК на реплицируемую. Тогда информация будет передаваться неправильно и деления так же не произойдёт.
Если вам приходилось часто лечиться от инфекций или, по крайней мере, смотреть медицинские сериалы, вы знаете, что ещё бывают антибиотики «широкого» и «узкого» спектра. Из названия ясно, что первые подавляют много типов бактерий, а вторые направлены на борьбу с определённой группой.
Проблема заключается в том, что возбудителей инфекций так много, что определить конкретный тип бактерий бывает очень трудно. Скажем, при бактериальном ОРЗ время для определения точного типа бактерий совпадает со временем, за которое иммунитет обычно сам справляется с болезнью.
Побочное действие антибиотиков:
1. Аллергические реакции (анафилактический шок, аллергодерматозы, отек Квинке, астматический бронхит)2. Токсическое действие на печень (тетрациклины, рифампицин, эритромицин, сульфаниламиды)3. Токсическое действие на кроветворную систему (левомицетин, рифампицин, стрептомицин) 4. Токсическое действие на пищеварительную систему (тетрациклин, эритромицин)5. Комплексное токсическое — неврит слухового нерва, поражение зрительного нерва, вестибулярные расстройства, возможное развитие полиневрита, токсическое поражение почек (аминогликозиды)6. Реакцию Яриша—Гейцгеймера (эндотоксиновый шок) – возникает при назначении бактерицидного антибиотика, который приводит к «эндотоксиновому удару» в результате массивного разрушения бактерий. Развивается чаще при следующих инфекциях (менингококцемия, брюшной тиф, лептоспироз и др.). 7. Дисбактериоз кишечника – нарушение равновесия нормальной флоры кишечника.
Антибиотики помимо патогенных микробов убивают и представителей нормальной микрофлоры, и условнопатогенные микроорганизмы, с которыми Ваша имунная система уже была «знакома» и сдерживала их рост. После лечения антибиотиками организм активно заселяется новыми микроорганизмами, на распознание которых имунной системе нужно время, к тому же активируются те микробы, на которые применяемый антибиотик не действует. Отсюда и симптомы снижения иммунитета при антибиотикотерапии.
Как антибиотики могут навредить организму?
Антибиотики – вещества сильнодействующие, и действие их распространяется комплексно на весь организм. Редко курс лечения такими препаратами проходит бесследно. Выделяют несколько видов побочных эффектов при лечении антибиотиками.
- Аллергические реакции. Степень аллергии на лекарство может быть разной: от легкой сыпи до анафилактического шока. Риск внезапной и сильной аллергической реакции очень высок при применении антибиотиков в виде уколов, поэтому рекомендуют проводить данную процедуру только в условиях медицинского учреждения.
- Интоксикация организма. Больше всего эти препараты ударяют по печени и способны стать причиной развития токсического гепатита. Разные виды антибиотиков вызывают интоксикацию различных органов, например аминогликозиды могут стать причиной приобретенной глухоты.
- Нарушение работы ЖКТ. Угнетение антибиотиками микрофлоры кишечника ведет к различным расстройствам, чаще всего это диарея.
- Подавление иммунитета.
Какие антибиотики принимать при кашле у взрослых?
Кашель является симптомом многих заболеваний: бронхит, коклюш, ОРВИ, грипп, воспаление верхних дыхательных путей и так далее. Сразу же применять антибиотики при кашле у взрослых не рекомендуется, необходимо обратиться к врачу, который сможет поставить диагноз и назначить необходимый курс лечения.
Если заболевание, сопровождающееся кашлем, вызвано бактериями, тогда назначаются антибиотики, а также нередко и отхаркивающие и иммуностимулирующие препараты. Продолжительность курса лечения и суточная доза назначается врачом индивидуально. Чаще всего для лечения болезней, вызванных бактериями, и сопровождающихся кашлем, использует следующие виды антибиотиков:
- Пенициллины;
- Макролиды;
- Цефалоспорины.
По данным статистики в 90% случаях кашель является симптомом заболеваний, вызванных вирусами, поэтому торопиться с употреблением антибактериальных средств не стоит.
ХИМИЧЕСКАЯ ПРИРОДА
Разработано несколько систем классификации антибиотиков, причем за основу брались разные критерии: происхождение, антимикробные свойства, токсичность по отношению к животным, растворимость или химическая природа. Наиболее логичным представляется последний подход к классификации. Антибиотики можно, например, разделить на липоиды, пигменты, полипептиды, серусодержащие соединения, хиноны, кетоны, лактоны, нуклеозиды и гликозиды.
Некоторые антибиотики удалось синтезировать (пиоцианин, циклосерин и, что наиболее важно, пенициллин). Однако весь пенициллин G (бензилпенициллин), применявшийся в медицине до 1962, имел биологическое происхождение
Сочетание биологического и химического синтеза позволило создать большое семейство новых пенициллинов, многие из которых нашли применение в качестве лекарств.
Когда антибиотики не действуют?
Антибиотические препараты не активны в отношении вирусов. У
них совершенно иное строение, другие химические процессы, поэтому нет точек воздействия.
Определенная группа антибиотиков
активна в отношении своего набора микроорганизмов, это зависит от механизма
воздействия.
Препараты не работают, когда встречаются устойчивые к ним (резистентные)
бактерии. Микроорганизмы учатся
маскироваться или бороться с агрессивными для них явлениями. Ускоряет процесс
самостоятельный прием антибактериальных препаратов,
когда больной сразу идет в аптеку, минуя врача.
Растущая резистентность становится реальной угрозой человечеству.
Появившиеся суперустойчивые виды микробов,
на которые не действуют никакие препараты. Такие инфекции уносят жизни тысяч людей.
Чем полезны антибиотики?
Антибиотики полезны для человека, они помогают справиться со многими заболеваниями, вызванными бактериями: стафилококками, пневмококками, стрептококками. Своевременное лечение бактериальных инфекций снижает риск возникновения нежелательных осложнений. Многие детские болезни также вызваны бактериями, например: скарлатина, корь, свинка и прочие. Бактерии часто способствуют развитию воспалений в дыхательных путях, органах мочеполовой системы и тому подобное.
Отсутствие лечения бактериальной инфекции может привести к ряду нежелательных последствий, например: пневмония, бесплодность, потеря слуха, летальный исход и так далее.
Какие антибиотики принимать при гриппе и ОРВИ?
В зимний период времени многих пациентов интересует вопрос, какие антибиотики принимать при ОРВИ и гриппе, связано это с тем, что именно в это время чаще всего люди сталкиваются с данными заболеваниями.
Болезнетворными микроорганизмами, способствующими появлению гриппа и ОРВИ, являются вирусы, поэтому антибактериальные средства в этом случае не помогут. Лечение данных заболеваний сводится к приему жаропонижающих, болеутоляющих, противокашлевых и других препаратов. Также больным рекомендуется:
- пить больше жидкости;
- употреблять лишь легкоусвояемые продукты;
- регулярно проветривать жилое помещение;
- по возможности избегать чрезмерных физических нагрузок и так далее.
«Матовое стекло» — это обязательно COVID-19?
КТ-исследование — неспецифический тест. Мы всегда находимся в рамках некой вероятности диагноза. Но, если мы видим характерные изменения на КТ, то можно говорить, что вероятность COVID-19 высокая. Если это сочетается с типичной симптоматикой и с другими тестами.
Что касается только «матового стекла» — это неспецифический симптом. Он наблюдается при различных вирусных поражениях легких. Их не так много. Помимо коронавирусной инфекции, легкие могут поражаться при гриппе, хотя и гораздо реже, чем при COVID-19 — это отличает грипп от коронавирусной инфекции. Другой вирус, поражающий лёгкие — респираторно-синтициальный, который чаще встречается у детей. Вообще симптом «матового стекла» может быть при различных поражениях легких. Это такой специфический признак для альвеолита — скопления жидкости в дыхательных пузырьках, в альвеолах.
Помимо «матового стекла», есть другие рентгенологические признаки, которые указывают на COVID-19 и позволяют говорить о том, что этого конкретного пациента нужно вести именно так — как пациента с коронавирусом.
Диарея и запор.
Это два частых побочных эффекта применения антибиотиков. Антибактериальные препараты не разбираются, какие бактерии плохие, какие хорошие и нарушают баланс кишечной флоры, убивая нужные микроорганизмы наряду с инфекционными. Это приводит к антибиотик-ассоциированной диарее или запору. Среди них цефалоспорины, клиндамицин, пенициллин и фторхинолоны.
Использование пробиотиков эффективно в профилактике и лечении антибиотик-ассоциированной диареи и запора. Чтобы предотвратить или лечить этот побочный эффект, добавьте пробиотические йогурт, кефир, квашеную капусту в свой рацион.
Против чего действуют антибиотики?
Микроорганизмы существенно различаются по выраженности своих болезнетворных свойств. Одни из них способны преодолевать защитные силы организма человека и вызывать крайне тяжелые и даже смертельные заболевания (возбудители чумы, менингитов), с другими организм справляется без посторонней помощи (например, возбудители простудных заболеваний).
В зависимости от внутренней организации микроорганизмы делят на 4 группы: бактерии, вирусы, грибки и простейшие (амебы, лямблии и т.д.).
Бактерии, грибки и простейшие имеют клеточную структуру, содержат ДНК и РНК, ситемы синтеза белка и АТФ («топливо» для биохимических реакций), и потому способны к самостоятельному размножению.
Вирусы лишены клеточной организации. Они представляют собой молекулу ДНК или РНК, окруженную белковой капсулой и являются абсолютными паразитами, то есть способны проявлять признаки жизни (прежде всего, размножаться), лишь после проникновения в клетки «хозяина» (растения, животного, человека), используя их клетки как биохимические «минизаводы».
Антибиотики для профилактики осложнений
— А как быть с осложнениями после вирусных инфекций? Ведь антибиотики назначают для их профилактики и лечения.
— Возбудители бактериальных заболеваний — это чаще всего наши собственные микробы, которые постоянно живут:
- во рту
- в носоглотке
Они достаточно мирно сосуществуют с организмом. Их размножение ограничивается клетками иммунной системы. «Наши» микробы оказывают нам добрые услуги: они не дают другим микроорганизмам размножаться и оказывать вредное воздействие.
Дыхательные пути тут же заселяют «чужие» возбудители, и иммунной системе требуется время, чтобы выработать защиту против них. Более того, новыми жильцами могут оказаться микробы, устойчивые ко многим антибиотикам. Это означает, что для лечения инфекции, вызванной ими, потребуются уже антибиотики следующего поколения.
— То есть антибиотики опасны?
— Не опасны, но далеко не безобидны. И не только потому, что влияют на иммунитет. Многие люди реагируют на пенициллины и другие антимикробные средства:
- сыпью
- аллергическими отеками
- шоковой реакцией.
Принимать антибиотики следует только после консультации с врачом
Особенно часто аллергические реакции бывают, если антибиотик дают больному без бактериального заболевания:
| Гентамицин | может вызвать глухоту и поражение почек; почки могут пострадать и от некоторых цефалоспоринов. |
| Тетрациклин | токсически влияет на печень |
| Препараты из группы фторхинолонов | повышают чувствительность к солнечному свету и влияют на хрящевую ткань. Детям их назначают лишь в крайних случаях, так как они могут нарушить рост. |
| Левомицетин | может вызвать тяжелое поражение крови, печени и нервной системы |
Почти все антибиотики вызывают нарушение нормального равновесия кишечных микроорганизмов — дисбактериоз. И этот список побочных эффектов можно продолжать.
— Можно ли как-то избежать осложнений, если антибиотики пить все-таки нужно?
— Да. Если у человека уже были аллергические реакции на какой-нибудь антибиотик, нужно обязательно сообщить об этом врачу.
Существуют препараты, назначение которых позволяет снизить риск развития осложнений. Для профилактики дисбактериоза может помочь:
- бактисубтил
- бифиформ
- бификол
- ацилакт.
Если известно, что антибиотики могут отрицательно повлиять на печень, назначают гепатопротекторы:
- карсил
- эссенциале.
— Можно ли самостоятельно использовать антибиотик, который помог однажды?
— Самолечение антибиотиками чревато.
Например, человек переболел пневмонией, которая вызвана стафилококком, и ему помог пенициллин. А в следующий раз причиной пневмонии может быть микоплазма, нечувствительная к пенициллину.
Фото salik. biz
Один и тот же антибиотик может не помочь даже при абсолютно одинаковых болезнях у одного и того же человека. Ведь бактерии быстро приспосабливаются к антибиотику, и при повторном назначении он может быть им не страшен.
Например, антибиотик, который однажды помог при гайморите, может в следующий раз «не сработать» из-за возникшей устойчивости микробов. То есть подобрать антибиотик не так просто, как кажется на первый взгляд.
— Многие считают антибиотики злом и отказываются принимать их даже в тяжелом состоянии.
— Это, конечно, неправильно и весьма опасно. Антибиотики нужны при бактериальных инфекциях. Не обойтись без них при заболеваниях ЛОР-органов:
- отите
- ангине
- гайморите
Бактериальная инфекция вероятна, если болит:
- ухо
- из уха или из глаз есть выделения
Назначение антимикробных средств обязательно при таких острых инфекциях, как:
- пиелонефрит
- рожистые абсцессы
- остеомиелит.
К ним относятся:
- микоплазменная инфекция
- хламидиоз и некоторые другие заболевания, передающиеся половым путем.
Вред антибиотиков при беременности
Микрофлора оказывает влияние на здоровье матери и ребенка, включая нормальную иммунную и метаболическую функцию в более позднем возрасте. Применение антибиотиков во время беременности, несомненно, влияет на бактериальную среду матери и плода.
Лечение антибиотиками во время беременности широко распространено в западных странах и составляет 80% от назначенных лекарств при беременности. Однако лечение антибиотиками, хотя иногда и спасает жизни, также может иметь пагубные последствия.
У беременных женщин введение антибиотиков во время беременности приводит к изменениям во влагалищном микробиоме до рождения, что оказывает долговременное влияние на раннюю микробную колонизацию новорожденного и имеет связь с детским ожирением.
Более недавнее исследование, опубликованное в 2008 году, продемонстрировало, что назначение антибиотиков женщинам при спонтанных преждевременных родах с неповрежденными мембранами было связано с повышенным риском развития церебрального паралича и функциональных нарушений у их детей в возрасте 7 лет.
Применение антибиотиков во время беременности также было связано с повышенным риском развития астмы в раннем детстве, повышенный риск детской эпилепсии, а также повышенный риск ожирения в детском возрасте.
Конечно, можно утверждать, что первичная материнская инфекция была причиной повышенного риска этих состояний, а не самого лечения. Тем не менее, мы предполагаем, что антибиотики во время беременности могут влиять на бактериальную экосистему матери, а также на плод, и, следовательно, что их использование должно быть тщательно продумано, основываясь на том, что известно, и что остается неизвестным относительно их воздействия.
Антибиотики при беременности следует применять только по назначению, выбирая те из них, которые имеют самый узкий диапазон.








Добавить комментарий