Экстрасистолия
Содержание:
Симптомы
Специфическим симптомом считается ощущение замирания сердца или толчка в груди. Состояние продолжается не очень долго, может сопровождаться тревожностью, боязнью смерти, что связано со страхом остановки сердца. В момент остановки сердца может возникать боль за грудиной, состояние сопровождается одышкой, дефицитом воздуха.
- ослабление организма, повышенная утомляемость, сонное состояние, снижение умственной, физической активности;
- страх смерти;
- нарушения сна;
- головокружения вплоть до обморочных состояний;
- повышенное потоотделение, ощущение жара в теле.
При нарушениях кровообращения в мозгу, коронарного кровообращения возникают признаки гипоксии. Пациенты могут испытывать ощущения дефицита кислорода, существуют признаки спутанности сознания. Аритмия может развиваться также при атеросклерозе головного мозга, после приступов пациенты могут терять сознание. Симптомы могут быть выраженными или протекать слабо, характер течения зависит от многих факторов. Клиническая симптоматика проявляется только при выраженной форме, сопровождающейся частыми приступами. Легкая форма отличается бессимптомным протеканием.
Лечение экстрасистолии
Как лечить экстрасистолию? Схема лечения экстрасистолии выглядит примерно следующим образом:
1. Исключение патогенного фактора.
2. Диета.
3. Медикаментозное лечение.
4. Хирургическое лечение.
Назначение лекарств и схема лечения напрямую зависят от типа патологии, ее этиологии, наличия сопутствующих заболеваний и состояния здоровья пациента.
1. Исключение патогенного фактора
Мы уже писали о том, какие лекарства и факторы воздействуют на сердце таким образом, что меняется его нормальный ритм работы (см. «Причины экстраситолии»).
Первым делом, необходимо исключить эти факторы. Если ритм восстановился в первые-двое суток, тогда к врачу идти нет необходимости. Это именно тот период, когда из организма выводится большинство лекарств, способных вызывать экстрасистолы.
Не нужно забывать и о покое для организма – снизьте физические нагрузки, удалите стрессовый фактор, что может быть, например, просмотр сводки новостей.
Отмечается хороший эффект на сердце при плавании, умеренной ходьбе, медленной поездке не велосипеде.
2. Диета при экстрасистолии
Магний (Mg) – важный макроэлемент в живых организмах, который благотворно воздействует и способствует нормальному функционированию сердца и других мышечных тканей. Особый момент стоит уделить одновременному приему магния с витамином В6, ответственного за функционирование нервной системы.
Следующие продукты обладают высокой вместимостью магния – тыквенные семечки, различные орехи, крупы (гречка, геркулес, овес, пшеничка), арбуз, скумбрия, шпинат, салат, хурма, изюм, курага, бананы, яблоки, бобовые и другие. Нужно исключить из рациона тяжелую жирную пищу, жаренное, копчености.
Рекомендуем прочесть статью о магнии, его суточной норме, причинами недостатка.
Селен (Se) – еще один неимоверно важный минерал для здоровья миокарда. Ученые из Финляндии для подтверждения этого факта начали добавлять селен в корма для с/х животных. В результате количество смертей от заболеваний сердечно-сосудистой системы уменьшилось вдвое.
Больше всего селена в свежих помидорах, чесноке, рыбе, яйцах (куриных и перепелиных).
Омега-3 – полиненасыщенные жирные кислоты, обладающие свойством защищать кровеносные сосуды от оседания на них атеросклеротических бляшек, тем самым т.н. «плохой» холестерин выводить из организма не задерживаясь. В конечном результате кровь беспрепятственно циркулирует по всему телу, и благоприятная почва для инфарктов, инсультов, ИБС – отсутствует.
Большое количество Омега-3 присутствует в морской рыбе, льняном масле, грецких орехах.
Калий (К) – как и без магния, работа сердечной мышцы без калия невозможна. Этот макроэлемент также способствует поддержанию нормальному артериальному давлению.
Большое количество калия присутствует в цукатах, урюке, кураге, пшеничных отрубях, фасоли, горохе, томатной пасте, черносливе, изюме, льняном семени.
3. Медикаментозное лечение (лекарства при экстрасистолии)
Первая помощь при аритмии
Комплексная схема терапии экстрасистол может включать в себя применение следующих лекарств:
При повышенной возбудимости, когда ритм сердца нарушается из-за стрессовой ситуации, назначаются седативные (успокаивающие) средства и препараты – настойки валерианы, пустырника, боярышника, «Персен», «Грандаксин».
При диагностировании желудочковой экстрасистолии назначаются следующие препараты – «Амиодарон», «Пропафенон», «Соталол», «Этацизин».
При диагностировании наджелудочковой экстрасистолии назначаются следующие препараты – бета-блокаторы («Бисопролол», «Небиволол», «Метопролол»), а также те же самые «Амиодарон», «Кордарон», «Этацизин», «Обзидан», «Пропафенон» и «Верапамил».
Несмотря на обильное количество различных лекарств, выбор все же основывается прежде всего на этиологии экстрасистолии, ведь именно различные болезни сердца чаще всего приводят к нарушению его работы.
4. Хирургическое лечение
Хирургическое лечение экстрасистолия проводится в случае неэффективности консервативных методов лечения и включает в себя:
Радиочастотную аблацию (РЧА) – источники дополнительных источников импульсов в сердце прижигаются с помощью специального катетера.
Установка в груди дефибриллятора – при пароксизмальной желудочковой тахикардии и остановке сердца данное устройство подает заряд, способствующий восстановлению нормальному ритму работы сердечной мышцы.
Что такое экстрасистолия
Механизм сердечных сокращений
- синусно-предсердного (синоатриального) узла;
- мышечных путей;
- межузловых предсердий;
- атриовентрикулярного узла;
- атриовентрикулярного пучка.
Импульс, возбуждающий сердечное сокращение, начинается с синусно-предсердного узла. Затем возбуждение передается по межузловым путям предсердий, провоцируя их деполяризацию, подходит к атриовентрикулярному узлу и по атриовентрикулярному пучку передается мышцам желудочков. При малейшем сбое силы импульса на любом из участков проводящей системы могут возникнуть эпизодические или органические сбои сердечного ритма (экстрасистолы).
Заболевание экстрасистолия
Экстрасистолия (экстрасистолы) – это атипичная деполяризация и преждевременные сокращения сердца или отдельных его камер. Как правило, пациенты с диагнозом «экстрасистолия» ощущают кратковременное замирание сердечного ритма, нехватку воздуха и интенсивный сердечный толчок. Такое патологическое сердцебиение и паузы между сокращениями провоцируют импульс вне сердечного синусового узла.
Виды экстрасистол
ЭКГ
В кардиологии различают:
1. Функциональные экстрасистолы. Диагностируют у людей с признаками невроза или вегетативной дисфункции. Такие экстрасистолы фиксируют в состоянии покоя; при эмоциональных всплесках или после физической нагрузки атипичные комплексы прекращаются. При функциональном сбое сердечного ритма пациенты могут ощущать экстрасистолы: толчки за грудиной, приливы жара, тревожность, дискомфорт и нехватку воздуха. В большинстве случаев развитие функциональных экстрасистол носит доброкачественный характер. На ЭКГ при этом фиксируются желудочные монотопные изменения.
2. Органические экстрасистолы. Характерны для пожилых пациентов. Как правило, органические экстрасистолы сопровождают эндокринные расстройства, заболевания сердца, хронические интоксикации. Едва заметные признаки преждевременных сердечных сокращений возникают после стресса или физической нагрузки. Такие комплексы не мешают пациентам вести активный образ жизни. Сердечные сокращения высоких градаций в 95% случаев органические. На ЭКГ при этом фиксируют желудочковые, политопные, предсердные, атриовентрикулярные и групповые экстрасистолы.
Бигеминия
Бигеминией в кардиологии называют определенный вид наджелудочковой (суправентрикулярной) или желудочковой экстрасистолии. Данная разновидность аритмии развивается вследствие дисфункций вегетативной и ЦНС. Основной причиной бигеминии являются органические изменения сердечной мышцы. Даже небольшие отклонения в миокарде при экстракардиальном генезе и сопутствующих факторах провоцируют возникновение эктопического очага возбуждения.
Диагноз «бигеминия» распространен при ревматических сердечных пороках (пролапсе митрального клапана и аортальном стенозе). Заболевание часто сопутствует кардиомиопатиям, миокардитам и тиреотоксикозу.
Классификация экстрасистол
В зависимости от области локализации и эктопических очагов возбуждения различают экстрасистолии:
- Предсердные.
- Желудочковые.
- Предсердно-желудочковые и узловые (атриовентрикулярные).
- Синусно-предсердные (синусовая экстрасистолия).
У экстрасистолии может фиксироваться один или несколько источников возбуждения. Диагностируют следующие виды экстрасистол:
- Монотопные – с одним очагом развития и стабильным интервалом на участках кардиограммы.
- Политопные – несколько очагов возникновения и разные интервалы сцепления.
- Неустойчивая пароксизмальная тахикардия – ряд экстрасистол, идущих друг за другом.
На сегодняшний день в медицине используют несколько систем классификаций аритмий. Самый распространенный модифицированный вариант градации «Lown & Wolf» предлагает следующую классификацию желудочковых экстрасистол:
- I-класс – единичные экстрасистолы с повторением менее 30 ед./час. Такая аритмия не опасна для жизни и не требует коррекции.
- II-класс – единичные экстрасистолы с повторением свыше 30 ед./час. Незначительные отклонения от нормы сердечного ритма не приводят к серьезным последствиям.
- III-класс – полиморфные экстрасистолы. Сердечные комплексы разной формы с большим числом эпизодов требуют терапевтической коррекции.
- IVа-класс – парные экстрасистолы, следующие друг за другом. Класс высокой градации с патологическими последствиями.
- IVв-класс – залповые экстрасистолы (3-5 подряд). Класс высокой градации с необратимыми последствиями, представляющий опасность для жизни.
- V-класс – ранние экстрасистолы (R, T). Класс высокой градации, который приводит к остановке сердца.
Классификация
Желудочковые экстрасистолии относятся к аритмиям сердца. Как и у большинства сердечных заболеваний, у них существует несколько классификаций.
Для пациентов, перенесших инфаркт миокарда, ЖЭС разделяют на шесть групп (классификация по Лауну-Вольфу):
- 0 – желудочковые экстрасистолы не наблюдаются;
- 1 – редкие единичные желудочковые экстрасистолы (до тридцати в час), монотопные (то есть происходят из одного очага);
- 2 – частые (больше тридцати в час), но все еще монотопные;
- 3 – политопные (берут свое начало в нескольких очагах);
- 4а – парные экстрасистолы;
- 4б – так называемая желудочковая тахикардия, когда экстрасистолы идут не между нормальными сокращениями сердца по одной, а три и более подряд;
- 5 – ранние желудочковые экстрасистолы.
Отдельно существует модификация классификации ЖЭС по Лауну-Вольфу для людей, не переносивших инфаркт миокарда. Ее отличие состоит в том, что в группе 4а считаются парные мономорфные экстрасистолы, а в группе 4б – парные полиморфные. Желудочковая тахикардия считается группой 5.
В настоящее время наибольшее распространение получила классификация ЖЭС по R. J. Myerburg, предполагающая разделение по форме и частоте экстрасистол.
По частоте:
- 1 – редкие (меньше одной в час);
- 2 – нечастые (от одной до девяти в час);
- 3 – умеренно частые (в час может быть от десяти до тридцати экстрасистол);
- 4 – частые (от тридцати одной до шестидесяти);
- 5 – очень частые (когда экстрасистол насчитывается более шестидесяти в час).
По форме:
- А – единичные мономорфные экстрасистолы;
- B – единичные, но уже полиморфные экстрасистолы;
- C – парные;
- D — неустойчивая желудочковая тахикардия (до тридцати секунд);
- E – устойчивая желудочковая тахикардия (уже больше тридцати секунд).
Важное значение имеет классификация ЖЭС по прогностической значимости:
- доброкачественная – она наблюдается при непораженном сердце, экстрасистолы возникают нечасто. Обнаруживают ее чаще всего при плановом осмотре, поскольку у пациентов нет жалоб или они совсем незначительные. Прогноз в данном случае хороший, риск внезапной смерти практически отсутствует.
- потенциально злокачественная – она развивается уже на фоне структурного поражения сердца, после перенесенного инфаркта миокарда, когда на сердечной мышце образуется рубец. Присутствует риск внезапной смерти. Наблюдаются парные экстрасистолы или нестойкая желудочковая тахикардия.
- злокачественная – сердце имеет поражения, на миокарде присутствует рубец. На фоне частых желудочковых экстрасистол развивается и тахикардия. Пациенты жалуются на сильное сердцебиение. В анамнезе могут быть обмороки и даже остановка сердца. Прогноз крайне неблагоприятный, поскольку риск смерти довольно высок.
Экстрасистолы могут возникать как в левом, так и в правом желудочке сердца, однако по клинической симптоматике они никак не отличаются. Правожелудочковая экстрасистолия определяется только по ЭКГ, также как и левожелудочковая.
По времени возникновения экстрасистолы бывают трех видов:
- ранние – они возникают одновременно с сокращением предсердий;
- интерполированные – возникают между сокращениями предсердий и желудочков;
- поздние – появляются одновременно с нормальным сокращением желудочков или во время полного расслабления сердечной мышцы.
Экстрасистолия – симптомы
Экстрасистолия – это нарушение сердечного ритма, которое связано с появлением одиночных или парных преждевременных сокращений сердца (экстрасистол), вызываемых возбуждением миокарда по разным причинам. Это наиболее часто встречающийся вид нарушения ритма сердца (аритмии ), который обнаруживается у 60-70 % людей.
Классификация экстрасистолии
В зависимости от локализации формирования эктопических очагов возбуждения выделяют следующие формы патологии:
- желудочковые экстрасистолии;
- наджелудочковые экстрасистолии (предсердные, из атриовентрикулярного узла);
- предсердно-желудочковые экстрасистолии.
В зависимости от частоты появления различают экстрасистолы:
- единичные;
- парные (следующие по две подряд);
- групповые (более двух).
По частоте возникновения экстрасистол различают экстрасистолии:
- редкие (реже 5 в минуту);
- средние (6 — 15 в минуту);
- частые (чаще 15 в минуту).
По этиологическому фактору выделяют:
- Функциональные экстрасистолии – нарушения ритма у здоровых людей, вызванные приемом алкоголя, наркотиков, курением, употреблением крепкого чая или кофе, а также различными вегетативными реакциями, эмоциональным напряжением, стрессовыми ситуациями.
- Экстрасистолии органического характера — возникают при поражениях миокарда: ишемической болезни сердца, инфаркте миокарда, кардиосклерозе, кардиомиопатиях, перикардитах, миокардитах, повреждениях миокарда при кардиологических операциях, амилоидозе, саркоидозе, гемохроматозе и др.
- Токсические экстрасистолии — возникают при лихорадочных состояниях, тиреотоксикозе, в качестве побочного эффекта после приема некоторых лекарственных препаратов (кофеин, эфедрин, новодрин, антидепрессанты, глюкокортикоиды, диуретики и т. д.).
Симптомы экстрасистолии сердца
В некоторых случаях, особенно при органическом происхождении экстрасистол, клинические признаки экстрасистолии отсутствуют. Но все же можно выявить ряд проявлений этой патологии. Чаще всего пациенты предъявляют следующие жалобы:
- ощущение толчков и сильных ударов сердца;
- чувство замирания, остановки сердца;
- ощущение «переворачивания» сердца в груди.
Для функциональной экстрасистолии характерно появление таких симптомов:
- бледность;
- повышенное потоотделение;
- ощущение нехватки воздуха;
- чувство тревоги, страха.
Желудочковая экстрасистолия может проявляться такими симптомами и признаками:
- ощущения перебоев в работе сердца;
- головокружение;
- слабость;
- ангинозные боли;
- одышка ;
- ощущение нехватки воздуха.
Симптомы наджелудочковой экстрасистолии такие же, однако, как правило, эта форма патологии переносится несколько легче желудочковой.
ЭКГ признаки экстрасистолии
Основным методом диагностики экстрасистолии является электрокардиография сердца (ЭКГ). Общим признаком любой формы экстрасистолии является досрочное возбуждение сердца – укорочение интервала основного ритма R-R на электрокардиограмме.
Также может проводиться холтеровское ЭКГ мониторирование – диагностическая процедура, при которой пациент в течение суток носит подключенный портативный аппарат ЭКГ. При этом ведется дневник, в котором регистрируются по времени все основные действия пациента (подъем, приемы пищи, физические и умственные нагрузки, эмоциональные изменения, ухудшения самочувствия, отход ко сну, ночные пробуждения). При последующей сверке данных ЭКГ и дневника могут быть выявлены непостоянные нарушения сердечного ритма (связанные со стрессом, физической активностью и т.д.).
Лечение экстрасистолии
Лечение экстрасистолии может быть медикаментозным, либо хирургическим (радиочастотная аблация). Кроме того, врач пытается выявить причины экстрасистолии и воздействовать на них (этиотропное лечение). Далеко не всегда экстрасистолия вообще требует лечения.
Этиотропное лечение
Поиск причин и воздействие на них составляет основу данного подхода, который, однако, не всегда возможно реализовать. При экстрасистолии вегетативного происхождения показана консультация невролога или психотерапевта. Часто применяемые в таких ситуациях успокоительные растительные сборы (пустырник, валериана, мелисса, настойка пиона) не имеют серьёзной доказательной базы.
Психотропные препараты применяются либо тогда, когда есть отчётливая связь между психоэмоциональными нарушениями и экстрасистолией, либо (чаще), когда экстрасистолия усугубляет фоновую тревожность или депрессию. Это могут быть как транквилизаторы, так и антидепрессанты.
Если есть основания думать, что экстрасистолия вызвана приёмом лекарственных средств, например диуретиков, противоаритмических препаратов, бета-адреностимуляторов или антидепрессантов, то возможна их пробная отмена.
В случаях, когда экстрасистолия протекает бессимптомно или малосимптомно, её лечение обычно не требуется . В том случае, если пациент субъективно плохо переносит экстрасистолию, а самих экстрасистол достаточно много (тысячи), возможна лекарственная терапия. Препарат выбирают в зависимости от вида экстрасистолии и частоты сокращений сердца. Экстрасистолия обычно хорошо поддаётся лечению антиаритмическими препаратами. В клинической практике применяют классификацию антиаритмических препаратов поE. Vaughan- Williams:
1. Класс I. Мембраностабилизирующие препараты, блокаторы натриевых каналов. Подразделяются на классы Ia, Ib и Ic.
- класс Ia Хинидин, Новокаинамид, Дизопирамид, Аймалин;
- класс Ib Лидокаин, Дифенин, Мексилетин;
- класс Ic Флекаинид, Пропафенон, Этацизин, Аллапинин.
5. Класс II. Бета-блокаторы Пропранолол, Метопролол, Атенолол, Бисопролол. Устраняют влияние симпатической нервной системы на миокард.
6. Класс III. Средства, увеличивающие продолжительность потенциала действия, блокаторы калиевых каналов (Амиодарон, Соталол, Дронедарон.
7. Класс IV. Блокаторы кальциевых каналов Верапамил, Дилтиазем.
Прочие средства, не вошедшие в классификацию, но применяющиеся для лечения аритмий (препараты калия, Аденозин, сульфат магния, сердечные гликозиды).
Если экстрасистолы на фоне достаточно длительной терапии или их число многократно уменьшается, может быть предпринята пробная отмена лекарственного препарата. В части случаев экстрасистолия после этого не возобновляется.
Для назначения антиаритмического средства и подбора его дозировки проводится суточное ЭКГ-мониторирование. В дальнейшем, что оценить эффективность лечения и исключить развитие побочных эффектов, необходим контроль за количеством экстрасистол в ходе выполнения повторного суточного мониторирования ЭКГ .
Хирургическое лечение
В случае неэффективности медикаментозой терапии и при наличии большого количества экстрасистол (десятки тысяч за сутки), возможно выполнение радиочастотной катетерной абляции (РЧА). В ходе вмешательства выявляется локализация очага аритмии и его последующее устранение с помощью строго локального радиочастотного воздействия на определенный участок миокарда. РЧА была внедрена в начале 1980-х годов и стала методом выбора для лечения многих аритмий, заменив многие оперативные вмешательства на открытом сердце и став альтернативой лекарственной терапии.
Неотложная помощь
Если вы почувствовали явные признаки заболевания, срочно требуется прервать влияние провокатора. Больного необходимо посадить его стул и попытаться успокоить. Возможно, потребуется применение метода психотерапии. Нужно снять неудобную одежду, обеспечить приток свежего воздуха, дать воды. В любом случае следует включать в приём антиаритмики, особенно если такие приступы повторяются часто. Иначе есть опасность перехода в более сложную форму заболевания. При выявлении первых признаков ухудшения состояния стоит принять такие лекарственные препараты, как Пропафен, Бисопролол или другие, назначенные врачом ранее. Это будет первой помощью для спасения. Если в течение тридцати минут лекарственные препараты не подействовали, боль не становиться меньше, то следует в срочном порядке вызвать скорую для дальнейшей госпитализации в стационар.
Экстрасистолы при вегето-сосудистой дистонии
Главная ->Симптомы ВСД -> Экстрасистолия и вегетососудистая дистония
Симптомы экстрасистолии
Тот, кто страдает этим недугом, как сговорившись, предъявляют жалобы на «удар»» изнутри грудной клетки, затем – замирание сердца, после которого оно восстанавливает свой ритм функционирования. Конечно, возникает паника, страх смерти. В этот момент возникает оцепенение и даже транс, когда человек, независимо от причины экстрасистолии, буквально застывает на месте, боясь проронить хотя бы одно слово.
И только чуть позже появляется извиняющаяся улыбка-гримаса и не всегда удачное объяснение своего состояния.
Экстрасистолия может сопровождаться как брадикардией, так и тахикардией. Она может являться симптомом других недугов, таких как вегетососудистая дистония, при которой нарушается автономная регуляция сердечной мышцы, активизируется парасимпатический отдел вегетативной нервной системы.
При экстрасистолии больные жалуются на слабость и дискомфорт, нехватку воздуха, «приливы жара». В связи с уменьшением объема крови выбрасываемой сердцем возникает кислородное голодание, прежде всего клеток головного и как следствие этого возникает головокружение, нередко приводящее к обморочному состоянию.
Надо заметить, что экстрасистолы при ВСД не носят органического характера, а в основном носят функциональный характер, так как являются порождением неврогенного фактора. Функциональная экстрасистолия – экстрасистолия не опасная и зачастую не требует специального лечения. Она может отмечаться у спортсменов, женщин, в период наступления месячных. Проходит самостоятельно, иногда при назначении очень легких седативных средств.
Причины экстросистел
Провоцируются функциональные экстрасистолы стрессами. кофеиносодержащими напитками, одурманивающими средствами, иногда, что очень свойственно при ВСД – обыкновенной нежелательной для них физической работой.
Очень часто при отсутствии провоцирующих факторов функциональную экстрасистолию обозначают как идиопатическую, то есть, экстрасистолию с не ясной причиной возникновения.
Экстрасистолия при физических нагрузках может быть спровоцирована метаболическими и сердечными нарушениями (нарушениями в самом сердце). Кроме того, как ни странно, но физические нагрузки зачастую оказывают подавляющее воздействие на внеочередные сокращения сердца, которые образовались на почве нарушения вегетативной регуляции. То есть, при единичной экстрасистолии можно рекомендовать посильную физическую работу.
В зависимости от области, где формируется очаг возбуждения, различают экстрасистолии желудочковые, предсердно-желудочковые и предсердные.
В зависимости от частоты образования экстрасистол обозначают редкие экстрасистолии (до 5 за 1 минуту), средние (6-15 за 1 минуту) и частые (более 15 за 1 минуту).
Также различают ритм, при котором нормальные систолы чередуются с экстрасистолами (бигемия), тригемия – при которой две нормальные систолы чередуются с экстрасистолой. Также определяют ритм, когда экстрасистола следует за каждым третьим нормальным сокращением.
Объективным методом диагностики экстрасистолии является ЭКГ- исследование. Однако предположить возможность присутствия этой аритмии осуществимо при помощи физикального исследования, а также жалоб со стороны больного человека.
При лечении экстрасистолии необходимо брать во внимание форму и область ее локализации. Те экстрасистолы, которые не спровоцированы сердечной патологией, в частности, экстрасистолы единичные, не требуют специфической терапии
А экстрасистолы, которые возникли на почве нейрогенных факторов, очень быстро купируются после назначения седативных препаратов, специальных успокоительных настоев трав. дыхательных тренингов.
Нередко экстрасистолия у больных с вегетативными нарушениями проходит после сеанса дыхательных упражнений (дыхание с мануальной энергетической подпиткой).
Профилактикой экстрасистолии. развившейся на фоне вегетативных нарушений, является упорядочивание режима труда и отдыха, приобщение к занятиям физкультурой. соблюдение рационального сбалансированного питания, отказ от вредных привычек.
Но при любом характере экстрасистолии, включая экстрасистолию неврогенную, нельзя заниматься самолечением и всегда при возникновении этой проблемы необходимо обращаться за помощью в лечебное учреждение!
Также вам будет интересно:
Лечение
При наличии единичных экстрасистол, особенно при суправентрикулярной локализации, лечение не проводится. Обычно такое состояние не является опасным и не требует медицинского вмешательства. В таком случае рекомендуется проходить регулярные медицинские осмотры.
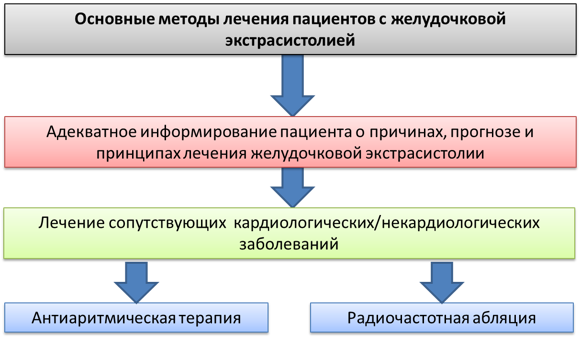
Лечение экстрасистолии нередко имеет комплексный подход. Могут применяться немедикаментозные методы, медикаментозные средства и хирургическое вмешательство. Выбор тактики лечения определяется формой патологии, степенью тяжести и общим состоянием пациента.
Принцип терапии ЖЭ
Немедикаментозное лечение заключается в соблюдении здорового образа жизни. Особенно это актуально для суправентрикулярной формы патологии. Рекомендуется придерживаться следующих правил:
- правильное питание с достаточным поступлением витаминов и микроэлементов;
- отказ от курения;
- отказ от употребления алкоголя;
- здоровый 8-часовой сон;
- достаточная физическая нагрузка.
Кроме того, при суправентрикулярной форме, вызванной функциональными нарушениями, могут применяться народные средства. Хороший успокаивающий эффект оказывает ромашковый чай, валериана, чай с мятой. Используются также эфирные масла с седативным эффектом.
В тех случаях, когда возникновение болезни имеет функциональный характер и связано со стрессом, эмоциональным перенапряжением, назначается психотерапия. Психотерапевт, работая с пациентом, снижает чувство тревоги, страха.
В более тяжелых случаях, при желудочковой форме, для лечения используются медикаментозные средства.
Основу лечения составляет прием антиаритмических препаратов. Они позволяют восстановить нормальный ритм, предотвратить появление новых патологических импульсов. Чаще всего используются следующие антиаритмические средства:
- Прокаинамид.
- Амиодарон.
- Лидокаин.

Также для лечения может применяться оперативное вмешательство. Хирургический метод используется в случаях злокачественного лечения, когда количество экстрасистол в сутки достигает несколько тысяч. Такая форма болезни сопровождается выраженными клиническими проявлениями, которые снижают качество жизни.
Хирургическое вмешательство проводится при желудочковой форме, когда консервативная терапия была неэффективна. Метод заключается в деструкции очагов миокарда, которые генерируют патологические импульсы. Такой метод имеет название – радиочастотная аблация.
Распознаем экстрасистолию на начальной стадии
Экстрасистолы, могут образоваться не только в желудочках сердца, поэтому их делят на такие группы, как:
- Желудочковые,
- Наджелудочковые.
Внеочередные сокращения, возникшие сразу же после нормального сокращения сердечных камер — это ранние желудочковые. Если же возникают перед очередным нормальным сокращением, их принято классифицировать как поздние желудочковые.
Экстрасистолы бывают:
- Парные желудочковые – когда одномоментно возникает две экстрасистолы из двух разных очагов, один из которых находится в желудочке,
- Единичные желудочковые,
- Множественные желудочковые,
- Групповые желудочковые или залповые желудочковые экстрасистолы, возникают одномоментно хаотично в течение нескольких секунд из разных мест, причем их число может превышать более пяти за секунду из каждого очага.
Под воздействием тех или иных факторов, сердце, в час, может сократиться на несколько сотен раз больше. Это и есть экстрасистолы, ненужные сокращения сердца. Возникая в ненужном месте, в ненужное время, в конечном итоге они приводят к разладу всего механизма.
Причины возникновения таких лишних сокращений достаточно банальны. При экстрасистоле электрический импульс возникает не в синоартериальном узле, а приходят из дополнительных источников. Например: чрезмерная нагрузка на нервную систему или физическое переутомление.
Непременно следует обратить внимание, если у вас появились следующие симптомы:
- Внезапно возникшая потливость, чувство страха и жара, сопровождающиеся замиранием работы сердца;
- Ощущение неприятных толчкообразных ударов в левой половине грудной клетки, в области проекции сердца (свидетельствуют о сокращении желудочков во время паузы);
- Ни с чем не ассоциированные полуобморочные состояния, с чувством стеснения в грудной клетке и нехваткой воздуха.
Диагностика
Во время сбора анамнеза выясняются жалобы на самочувствие, время и частота их появлений, а также собираются сведения о вредных привычках пациента, перенесенных заболеваниях, наследственности, образе жизни.
Лабораторная диагностика – лабораторные анализы и обследования назначают с целью установить причину экстрасистолии. Организм проверяют на гормональные нарушения, изменения электролитного баланса, присутствие токсинов, инфекций, ишемических нарушений в миокарде сердца.
Инструментальная диагностика направлена на выявление и оценку степени поражения левого желудочка из-за экстрасистол
Важное значение в диагностике желудочковой экстрасистолии имеет ЭКГ. Правильная ее расшифровка дает возможность не только обнаружить экстрасистолы, но также определить, откуда идут импульсы
При левожелудочковой экстрасистолии на ЭКГ фиксируется преждевременное сокращение сердца, напоминающее блокаду правой ножки пучка Гиса, при правожелудочковой – левой ножки.
Полезным для диагностики является и стресс-тест. Пациенту снимают ЭКГ, затем дают небольшую физическую нагрузку, а затем снова снимают ЭКГ. Идиопатическая желудочковая экстрасистолия после физических упражнений проходит. Если же она возникает из-за заболеваний сердца, то нагрузка только усиливает ее.
На ЭКГ можно выявить и время появления экстрасистол. При ранних или поздних экстрасистолах обычно следует полная компенсаторная пауза. При интерполированной, то есть так называемой вставочной желудочковой экстрасистолии такой паузы нет. Она получила название вставочной, потому что как бы вставлена между двумя нормальными сокращениями частей сердца.
Однако при единичных экстрасистолах, которые возникают не так часто, ЭКГ может не дать нужного результата. Тогда на помощь приходит холтеровское мониторирование. Электрокардиографические показания записываются в течение суток, по ним уже можно судить о частоте возникновения экстрасистол, а также о степени электрической нестабильности сердца.
Кроме этого, используются следующие методы инструментальной диагностики:
- Эхокардиография – она позволяет выяснить структурные изменения в сердце;
- Электрофизиологическое исследование – в полость сердца вводится специальный катетер, который с помощью электроимпульсов стимулирует сокращение сердечной мышцы. Одновременно записывается кардиограмма сердца. Этот метод используют тогда, когда ЭКГ не дало однозначных результатов, а также чтобы оценить работу проводящей системы сердца.
- МРТ сердца проводится редко, в основном тогда, когда данные, полученные при эхокардиографии, оказались не слишком информативными.











Прежде чем начать, важно понимать, что экстрасистолия — это тип аритмии сердца, когда сердце иногда бьется с необычной дополнительной сократительной силой. Экстрасистолия может быть вызвана различными факторами, включая стресс, употребление кофеина, никотина или алкоголя, а также определенные состояния, такие как болезни сердца или диабет.
Лечение экстрасистолии зависит от того, насколько она серьезна и как часто она происходит. В некоторых случаях могут использоваться простые методы, такие как избегание известных триггеров, изменение образа жизни и управление стрессом. В более серьезных случаях может потребоваться применение лекарств, например, антиаритмических препаратов, чтобы помочь стабилизировать сердечный ритм.
Всегда важно проконсультироваться с врачом, чтобы определить причину вашей экстрасистолии и разработать наиболее подходящий план лечения, основанный на вашем индивидуальном состоянии и нуждах.