Признаки и симптомы аппендицита у женщин
Содержание:
- Симптомы
- Какой врач лечит хронический аппендицит?
- Диагностика
- Лечение
- Осложнения
- Профилактика
- Симптомы хронического заболевания у женщин
- Диагностика
- Проявления болезни
- Как проявляется аппендицит?
- Особенности
- Классификация вялотекущего аппендицита
- Как в больнице определяют аппендицит
- Реабилитация
- Характерные симптомы
- Чем опасен аппендицит во время беременности?
- Лечение
- Диагностика
- Возможное лечение
- Чем опасен острый аппендицит во время беременности
Симптомы
Для хронической формы характерный постоянный вялотекущий воспалительный процесс, что приводит к изменению строения отростка. Симптоматика размыта, поэтому на основании жалоб пациента поставить точный диагноз невозможно.
У женщин
Симптомы хронического аппендицита у женщин:
- ощущение дискомфорта и тяжести;
- ноющая тупая боль справа внизу живота, которая появляется после физических нагрузок;
- расстройство пищеварения (запор, диарея, вздутие);
- рези в животе, как при отравлении;
- боль при осмотре на гинекологическом кресле.
При обострении возникает тошнота и рвота, может повышаться температура тела. Признаки хронического аппендицита у женщин во время ремиссии – отсутствие аппетита, бессонница, ухудшение настроения, периодическая ноющая боль внизу живота справа.
У мужчин
Симптомы аппендицита у мужчин немного отличаются от женских:
- постоянная ноющая боль в правой подвздошной зоне;
- тошнота и рвота в период обострения;
- повышение температуры тела.
С момента появления аппендицита у мужчин до их исчезновения проходит неделя.
Какой врач лечит хронический аппендицит?
Если заболевание находится в стадии ремиссии, необходимо посетить участкового терапевта или гастроэнтеролога. При обострении аппендицита нужно обратиться к хирургу. Женщинам следует проконсультироваться у гинеколога, сделать УЗИ органов мочеполовой системы.
Иногда требуется помощь проктолога и уролога для исключения других патологий.
Диагностика
Первичное обследование заключается в пальпации живота. Боль во время надавливания усиливается в разы внизу справа.
Больной должен сдать анализ крови и мочи. При аппендиците в плазме выявляется умеренный лейкоцитоз.
Чтобы исключить другие болезни, пациенту назначают инструментальные методики обследования. Методы диагностики хронического аппендицита:
- рентгенография желудка и брюшины с применением контрастного вещества;
- УЗИ органов брюшной полости и мочеполовой системы;
- МРТ;
- КТ;
- фиброгастродуоденоскопия.
Для уточнения диагноза может потребоваться лапароскопия.
Лечение
Чаще больной обращается за лечением при обострении хронической формы аппендикса. В таком случае проводят его удаление. Операция проходит под общим наркозом. Воспаленный аппендикс удаляют при помощи эндоскопической лапароскопии. Это малоинвазивная методика, благодаря которой период реабилитации проходит быстрее и легче. Пациента выписывают из больницы на вторые сутки.
При обострении аппендикса необходимо вызвать скорую помощь и соблюдать постельный режим до ее приезда. Принимать обезболивающие препараты не стоит.
После перенесенной операции необходимо соблюдать рекомендации врача:
- придерживаться диеты;
- выполнять лечебную гимнастику, чтобы избежать осложнений после операции;
- принимать препараты для укрепления иммунитета, а также антибиотики группы цефалоспоринов или макролидов;
- гулять на свежем воздухе.
Курс антибактериального лечения после операции – 7-10 дней.
При отсутствии острых приступов допускается консервативное лечение хронического аппендицита. Оно включает:
- Медикаментозную терапию. Пациент должен принимать антибактериальные, противовоспалительные, спазмолитические средства, а также препараты для улучшения кровообращения, витамины и иммунокорректоры.
- Диету. Питание должно быть дробным, рацион сбалансированный и разнообразный. Нужно отказаться от копченостей, солений, острой, жареной и жирной пищи. Нельзя пить кофе, крепкий черный чай и газированные напитки.
- Физиотерапевтические процедуры.
Осложнения
Последствия следующие:
- атрофические и склеротические изменения в аппендиксе;
- перфорация аппендикса с попаданием его содержимого в брюшную полость;
- образование рубцов и спаек, которые приводят к сращению отростка с соседними органами;
- аппендикулярный абсцесс;
- гангрена;
- разрастания грануляционной ткани.
При обострении аппендицита нужно обратиться к врачу. При его разрыве происходит раздражение соседних органов, в брюшной полости накапливается гной и развивается перитонит, а иногда даже сепсис. Такое состояние опасно для жизни человека.
Профилактика
Специальных профилактических мер не существует. Хронический аппендицит можно предупредить, если избавиться от вредных привычек, вести здоровый образ жизни и правильно питаться.
Хроническая форма аппендицита, даже если она протекает без обострений, нуждается в постоянном наблюдении. Только придерживаясь рекомендаций врача можно избежать операции и тяжелых осложнений.
Симптомы хронического заболевания у женщин
Хронический аппендицит считается редким заболеванием, но, согласно медицинской статистике, у женщин оно встречается чаще, чем у взрослых мужчин и детей.
У женщин внутренние органы мочевыводящей системы расположены вблизи пищеварительных органов, в результате чего нередко при обострении хронического аппендицита подозрение падает на воспаление мочевого пузыря или другого близ находящегося органа.
Видео:
Хроническое воспаление червеобразного отростка у женщин проявляется по-особенному, что обусловлено строением их организма:
- чувство тяжести справа в области живота, ноющая боль в подвздошной части тела справа. Неприятные ощущения у женщин усиливаются после употребления нездоровой пищи, переедания и физических нагрузок;
- болезненные спазмы в области мочевика, поясницы и мочеточников. И если у мужчин хронический аппендицит симптомы свои проявляет дискомфортом в прямой кишке, то у женщин неприятные тянущие ощущения появляются в яичниках и влагалище;
- сбой в работе пищеварительных органов – именно по этой причине хронический аппендицит сопровождается отсутствием аппетита, тошнотой и рвотой, а также диареей и вздутием живота;
- постоянное желание мочеиспускания, которое сопровождается болью.
Практически у всех женщин с хроническим аппендицитом появляется дискомфорт при занятии сексом, а также в дни менструации.
Врачи могут диагностировать хронический аппендицит и у беременных женщин – в данном случае ежедневно увеличивающаяся матка давит на близко расположенные органы, что приводит к нарушению кровоснабжения придатка слепой кишки.
По этой причине у беременных женщин происходит нарушение в работе почек, печени и желчных протоков.
По всем признакам рассматриваемая патология похожа на обострение язвенной болезни, панкреатит или холецистит.
Правильно диагностировать заболевание позволяет тщательный медицинский осмотр, а также сдача анализов крови.
К примеру, в медицинской практике нередко встречаются ситуации, когда женщина чувствует частые боли справа под ребрами.
Внешний осмотр позволяет диагностировать воспаление аппендикса, но не острой формы, или же характерную для этих симптомов внематочную беременность.
В данном случае исключить догадки поможет дифференциальная диагностика.
Если в процессе обследования окажется, что репродуктивная система женщины в порядке, тогда причиной болей может стать хроническое воспаление червеобразного отростка.
Диагностика
Постановка правильного диагноза включает обязательную дифференциацию от других заболеваний. Аппендицит у женщин похож по признакам на:
- острый холецистит;
- панкреатит;
- пиелонефрит;
- язву желудка;
- разрыв мышц брюшного пресса;
- почечную колику;
- аднексит;
- спайки;
- хронический гастрит;
- разрыв кисты в яичнике;
- внематочную беременность;
- непроходимость кишечника.
Обследование пациента начинается с общего осмотра, во время которого специалист выполняет пальпацию живота, собирает анамнез и проверяет свои подозрения на наличие воспаления аппендикса с помощью специальных приемом (Бартоломье-Михельсона, Образцова, Щеткина-Блюмберга). Далее назначаются диагностические процедуры, позволяющие подтвердить аппендицит у женщин: анализы крови и мочи, УЗИ брюшной полости, лапароскопия, иногда КТ, МРТ, контрастная рентгенография. Может понадобиться и осмотр гинеколога.
Лабораторные исследования крови показывают лейкоцитоз и повышение СОЭ.
Анализ мочи также выявляет изменения при наличии патологии.
Остальные манипуляции необходимы для дифференциации заболевания.
Проявления болезни
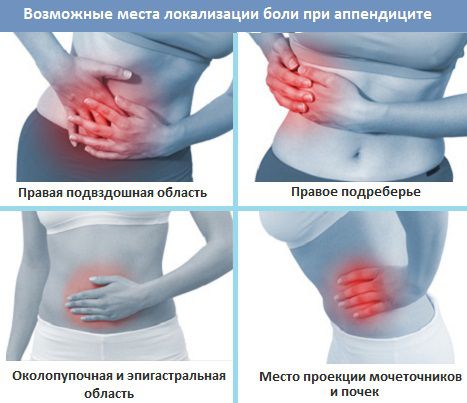
Симптомы недуга обычно имеют размытую картину. Основным признаком является боль ноющего характера в правом боку — в зоне, где расположен отросток слепой кишки. Помимо этого, пациент может испытывать:
- Метеоризм, дискомфорт, тяжесть.
- Тошноту, рвотные позывы.
- Нарушение пищеварения.
- Снижение или полное отсутствие аппетита.
- Нарушение стула, периодическую смену поноса и запора.
- Длительное несущественное повышение температуры тела.
Физические нагрузки могут увеличивать болезненность в зоне аппендикса, это объясняется ростом внутрибрюшного давления. Также признаки могут становится ярче при кашле или опорожнении кишечника.
Как проявляется аппендицит?
Практика показывает, что симптомы аппендицита у мужчин проявляются стремительно, резко. Среди факторов риска, стимулирующих развитие заболевания, нижеследующие причины:
- Паразитарное заражение;
- Закупорка кишечника;
- Новообразования, включая опухоли;
- Слишком грубая пища, косточки, каловые камни.
Аппендицит у взрослых мужчин стимулируется и прочими причинами, носящими сопутствующий характер – это пониженный иммунитет, запоры и инфекции соответствующей области, видоизмененный аппендикс по причине врожденных патологий. Признаки аппендицита у мужчин способны появиться в любом возрасте: кто-то испытывает в 30 лет, прочие мужчины живут со здоровым аппендиксом до старости.
Чтобы исключить, минимизировать риски воспаления, следят за питанием. В рацион включаются фрукты и овощи, обогащённые клетчаткой – способствующие нормальной работе кишечника, клетчатка играет очистительную роль. Требуется исключать хронический или острый воспалительный процесс в организме, поддерживать иммунитет. Повышенный холестерин – неизменный фактор риска, полагается следить за показателем, чтобы исключить приступ. Контроль над показателем холестерина – важный аспект поддержания здоровья.
Особенности
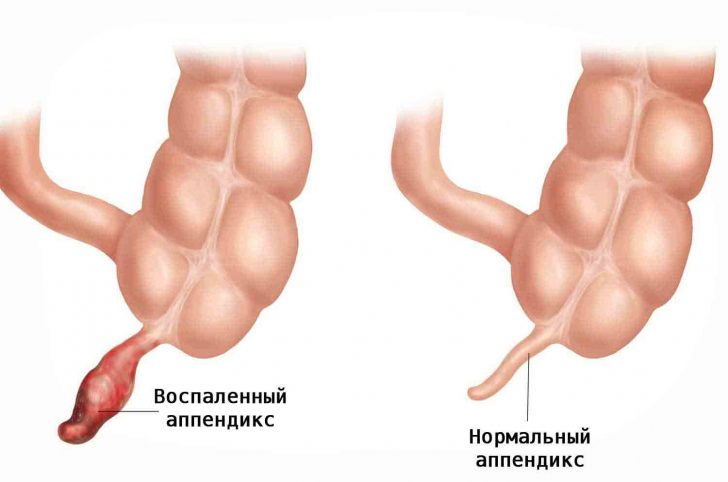
Хронический аппендицит – это воспаление отростка, который располагается в толстом кишечнике. Считается, что заболевание развивается при закупорке отверстия между аппендиксом и слепой кишкой. Это происходит из-за скопления слизи или каловой массы внутри аппендикса.
Сразу нужно отметить специфическое отличие хронического аппендицита. Этот вид заболевания возникает редко и проявляется вялотекущим процессом воспаления.
В аппендиксе развиваются различные изменения, появляются рубцы, разрастается грануляционная ткань. Всё это приводит к деформации аппендикса и облитерации просвета. Иногда аппендикс преобразуется в кисту и нужно обязательное удаление.
Хронический аппендицит бывает:
- Первично-хронический. Причины развития не установлены. Некоторые специалисты считают, что этого заболевания вообще не существует. Для постановки такого диагноза необходимо комплексное обследование, чтобы исключить иную патологию.
- Вторично-хронический. Этот аппендицит подразделяется на резидуальный, который возникает, когда острый аппендицит не подвергался оперированию и рецидивирующий, при котором приступы периодически повторяются.
Рецидив возможен, если после операции оставлен отросток больше 2 см.
Классификация вялотекущего аппендицита
Чтобы определить, в какой форме выступает воспаление червеобразного отростка, применяют определенные принципы сравнения.
Хронизация процесса происходит, когда долго сохраняется воспаление этой части слепой кишки. Иногда это может быть следствием острого аппендицита, который не был вылечен оперативным путем.
Классификация хронического течения аппендицита выделяет 3 формы болезни:
- Рецидивирующая фаза аппендицита. Присуща пациентам, у которых неоднократно наблюдались приступы боли с правой стороны живота.
- Остаточная форма. Диагноз может быть установлен в том случае, если болевой приступ наблюдался единожды.
- Бесприступная фаза. Считается первичным признаком патологии, когда ранее не было боли в этой зоне.
Можно сказать, что существует первичная форма болезни, к ней относятся бесприступная фаза и вторичная, которая включает остаточную и рецидивирующую формы. При патологии рецидивирующего характера периодически может наступать обострение. Резидуальная фаза появляется чаще всего, когда купирован острый приступ аппендицита.
Как в больнице определяют аппендицит
Первичная диагностика аппендицита у детей и взрослых проводится на основании жалоб и результатов пальпации.
Диагностика аппендицита на основании пальпаторных методов проводится при помощи определения симптомов:
Раздольского – при осторожном перкутировании живота наблюдается резкое усиление боли в ППО;
Ровзинга – при прижатии сигмовидной ободочной кишки к правой подвздошной кости (к ее крылу) и толчкообразной пальпации, выше места прижатия происходит резкое усиление боли в ППО. Тоже самое наблюдается при прижатии участка нисходящей части толстого кишечника к левому крылу подвздошной кости
Данный симптом основан на растягивании слепой кишки перемещающимися газами, что при наличии воспаления приводит к резкому усилению боли;
Ситковского – боли в ППО значительно усиливаются, если пациент ложится на левый бок;
Бартоломье –Михельсона – пациент лежит на левом боку, а врач проводит пальпацию ППО, при этом наблюдается значительное усиление боли;
Щеткина-Блюмберга – свидетельствует о переходе воспаления на брюшинные покровы. Симптом проверяется отдергиванием руки при пальпации ППО. При этом наблюдается резкое усиление боли именно после отведения руки;
Воскресенского – после натяжения рубашки больного, на выдохе выполняют скольжение пальцами от реберной дуги к ППО. В момент окончания скольжения — боли усиливаются;
Образцова (показателен для ретроцекального воспаления) – при подъеме больным прямой правой ноги резко усиливаются боли в ППО;
кашлевого толчка – при кашле или чихании пациент чувствует сильную боль в ППО;
Крымова-Думбадзе – пациенты отмечают резкую боль при проведении пальпации пупочного кольца;
Аарона – во время пальпации ППО может появляться боль в эпигастральном отделе;
Ларока (симптом проверяется при воспалении у мужчин) – пальпация ППО сопровождается самопроизвольным подтягиванием правого яичка вверх;
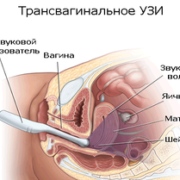
Также могут отмечаться боли при проведении ректального исследования (при ретроцекальных положениях аппендикса). У женщин, при вагинальном исследовании отмечаются боли и нависание сводов влагалища.
Как пальпаторно определяют аппендицит при беременности?
Для беременных женщин показательным является симптом Михельсона, при котором отмечается резкое усиление боли при положении на правом боку (за счет давления матки на воспаленный червеобразный аппендикс).
Диагностика аппендицита у взрослых по шкале Альварадо
Согласно данной шкале оценивают:
- положительный симптом Кохера (1 балл);
- наличие рвоты или тошноты (1 балл);
- отсутствие аппетита (1 балл);
- температуру свыше 37.3 (1 балл);
- положительный симптом Щеткина-Блюмберга (1 балл);
- нейтрофилез более 75% (1 балл);
- повышение уровня лейкоцитов при аппендиците более 10*109/л (2 балла);
- боли в ППО (2 балла).
При наборе пациентом менее пяти баллов, диагноз воспаления червеобразного отростка маловероятен. При наборе пяти-шести баллов диагноз считается возможным, а при семи-восьми баллов — вероятным. При наборе девяти-десяти баллов пациент нуждается в экстренном оперативном вмешательстве.
Видно ли аппендицит на УЗИ?
Да. УЗИ брюшной полости при аппендиците проводится в обязательном порядке и относится к высоко достоверным методам диагностики аппендицита.
Следует отметить, что УЗИ при аппендиците позволяет не только выявить воспаление отростка, но также и обнаружить жидкость в брюшной полости и отдифференцировать воспаление от апоплексий яичников, почечных колик, острых холециститов и т.д.
Лапароскопия аппендицита
Данная процедура может применяться как для диагностирования заболевания, так и для проведения дальнейшего оперативного вмешательства.
Реабилитация
Срок реабилитации зависит от:
- Индивидуальных особенностей пациента;
- Возрастной категории;
- Срока попадания в стационар;
- Методики оперативного вмешательства.
Послеоперационный период распространяется до 30 дней. У тучных больных и у детей до 10 лет период реабилитации более длительный. В молодом возрасте и при хорошей фигуре процесс заживления осуществляется быстрее.
Рекомендации хирурга в послеоперационный период:
- Ходить пешком на незначительные расстояния;
- Когда появится рубец на ране, то можно применять небольшую физическую нагрузку и даже плавать;
- Для спортсменов и толстых людей нужно носить специальный бандаж;
- Иметь половую связь не ранее двух недель после оперативного вмешательства;
- Соблюдать рацион питания.
Период после операции
Послеоперационный период зависит от следующих факторов:
- Вид операционного вмешательства;
- Как быстро проходит процесс заживления раневой поверхности;
- Впервые сутки по показаниям проводят дезинтоксикационную терапию;
- За больным проводится постоянное наблюдение, во избежание развития кровотечения и других осложнений;
- Вводят обезболивающие средства;
- Контролируют температуру тела; осматривают шов;
- Собирают анамнез у пациента;
- Следят за испускание мочи и актом испражнения, чтоб не допустить внутреннего кровоизлияния после операции. Дополнительные причины крови из заднего прохода при испражнении можно узнать здесь.
Как правильно употреблять пищу после удаления аппендицита
Питание пациента в послеоперационный период зависит от того, как желудок и кишечник начнет выполнять свою функцию. Первые двое суток пациент проводит в голоде, в дальнейшем ему назначают пищу для восстановления сил. В основном она жидкая и легкая, без хлеба.
Врачи рекомендуют следующее питание:
- Чай со слабой заваркой и сахаром;
- Бульоны из нежирного мяса;
- Каши;
- Кисель;
- Жидкую картошку;
- Отвар риса;
- Шиповник с чаем;
- Нужно кушать еду комнатной температуры.
Через 7 дней после операции можно добавить в рацион питания:
- Молочные продукты;
- Сухофрукты;
- Мед.
Исключить из своего меню, следующие ингредиенты:
- Жаренную, копченую, соленую пищу;
- Жирное мясо;
- Разные сорта колбас;
- Спиртные напитки;
- Хлеб и хлебобулочные изделия.
Если у пациента нет осложнений, то через 21 день можно в небольшом количестве употреблять всю пищу без ограничения.
Характерные симптомы
Для хронического аппендицита характерны мягкие симптомы, которые довольно легко спутать с другими состояниями. По этой же причине патологию бывает трудно диагностировать. Неинтенсивная ноющая боль в области пупка или внизу живота справа может являться единственным симптомом. Боль усиливается во время физической активности, может сопровождаться повышенным газообразованием, тошнотой, нарушениями стула.
Хроническое воспаление может проявляться и другими (необязательными) симптомами, включая:
- субфебрильную температуру;
- отёчность и повышенную чувствительность в нижней части живота;
- вялость и хроническую усталость;
- жидкий стул, тошноту.
Указанные симптомы могут присутствовать в различных комбинациях или отсутствовать вовсе. Течение болезни носит индивидуальный характер. Следует иметь в виду, что периодическая боль внизу живота справа, особенно в совокупности с другими подозрительными симптомами, указывает на необходимость показаться врачу. Внутренняя обструкция аппендикса может прогрессировать от частичной до полной. Нарастающие симптомы говорят о возможном переходе к острой форме с вытекающими опасными последствиями.
Симптомы обострения включают:
- тошноту со рвотой;
- высокую температуру;
- длительное расстройство стула;
- вздутие, затруднение отхода газов из кишечника;
- полное отсутствие аппетита.
Медицинский осмотр и диагностика актуальны и в том случае, если симптомы временно прекратились, так как невозможно предугадать, когда они возникнут в следующий раз и с какой интенсивностью.
У беременных женщин патология проявляется аналогично, но боль часто отдаёт при этом в правую ногу. Характерно чередование запоров и диареи.
Особенности у детей
Проявления детского аппендицита могут несколько отличаться от клинической картины у взрослых. Незрелость многих функций организма ребёнка приводит к тому, что заболевание протекает более тяжело. Отмечается повышенная вероятность осложнений. Симптомы зависят от вида воспаления, но чаще проявляются постоянной ноющей болью в подложечной области или в районе пупка, которая нарастает, окончательно локализуясь в месте проекции аппендикса. Ребёнок плачет, беспокоен, у него теряется аппетит и сон, малыш сгибается на правую сторону или старается лечь на правый бок, поскольку положение на левом боку способствует усилению болевых ощущений.
Обострение аппендицита вызывает приступы рвоты, которая не приносит облегчения. Температура тела субфебрильная, но при обострении может достигать 38 °С и более. Стул становится жидким и частым. Язык частично или полностью обложен белым налётом.
Отличительные симптомы у женщин
Специфические проявления хронического аппендицита у женщин включают:
- усиление симптомов болезненности при нажатии на живот чуть ниже пупка (в отличие от урологических патологий, когда боль, наоборот, уменьшается);
- усиление боли в области отростка при влагалищном осмотре.
Если в ходе влагалищного обследования при пальпации шейки матки возникает боль, то причина, скорее всего, не в аппендиците.
Отличительные симптомы у мужчин
У мужчин при пальпации на предмет хронического воспаления аппендикса можно заметить такие признаки:
- подтягивание вверх правого яичка при нажатии на область слепого отростка;
- дискомфорт/болезненность в правом яичке при незначительном растягивании мошонки.
Чем опасен аппендицит во время беременности?
Очевидно, что любое хирургическое вмешательство, особенно, при его проведении в брюшной полости беременной женщины, может вызвать выкидыш или преждевременные роды. Но кроме этого оно опасно следующими состояниями:
- развитием гипоксии плода;
- отслойкой плаценты и преждевременным старением плода;
- возникновением острой кишечной непроходимости;
- послеоперационным инфицированием;
- нарушением сократительной деятельности матки во время родов;
- развитием кровотечений в послеродовом периоде.
Таким образом, мы рассмотрели все возможные симптомы аппендицита и признаки заболевания у взрослых
Теперь обратим внимание на особенности развития данного недуга у детей
Лечение
При постановке диагноза хронического аппендицита без хирургического вмешательства часто не обойтись.
Удаление отростка
Врачи удаляют воспалённый червеобразный отросток. Проводится открытая, полостная операция или лапароскопия. Во втором случае в полости брюшины не делается разрез, а манипуляции хирурга проводятся через небольшие отверстия, позволяющие проникнуть к органу и обнаружить воспаление. Помимо процедуры удаления, врачи изучают состояние остальных органов брюшной полости, чтобы определить наличие заболеваний, воспалительных процессов для исключения ошибки, при наличии схожести симптоматики разных заболеваний.
Медикаменты
После удаления вялотекущий аппендицит начинают лечить антибиотиками. Это необходимо для устранения возможности развития инфицирования в ране после хирургической операции. Причина: после хронического аппендицита всегда сохраняются процессы в виде спаек, чего не наблюдается после острого аппендицита.
Иногда могут встречаться ситуации, при которых изменения в отростке кишки слабые и становятся явными только после изучения удалённого органа. В таких ситуациях нередко случается, что удаление аппендикса приводит к ещё более выраженным болям и дискомфорту.
Режим и питание
После лечения хронического аппендицита пациенту важно следить за самочувствием, правильно питаться, соблюдая рекомендации врача в питании. Важно соблюдать распорядок сна и отдыха, не переусердствовать с активностью в первое время, перейдя на щадящий режим работы или другой физической деятельности
Важно помнить, что восстановление пойдёт быстрее при следовании правилам поведения и позволит быстрее вернуться к прежнему образу жизни. При отклонении от нормы, повышении температуры, боли, дискомфорте не нужно заниматься самолечением
Вовремя обратившись к врачу, пациент не допустит осложнения и сохранит здоровье.
https://youtube.com/watch?v=Pip0NzKeRG4
Важно заботиться о здоровье, стараться рационально питаться, заниматься спортом, сохранять активную жизненную позицию в зрелом возрасте. Не менее важно следить за состоянием иммунитета, поддерживать его на высоком уровне
Крепкий организм не позволит начавшемуся заболеванию развиваться и перейти в хроническую форму, а при заболевании восстановиться будет быстрее и проще.
Диагностика
Диагностика хронического аппендицита нередко бывает затруднительной потому, что заболевание не имеет специфических клинических проявлений, патогномоничных признаков. В рецидивирующей форме болезнь диагностировать проще. Врач полагается на результаты физикального (физического) обследования, клинико-анамнестические данные (наличие ранее возникавших острых приступов) и инструментальное исследование – рентгеноконтрастную ирригоскопию.
Общий план диагностики хронического аппендицита:
- Сбор анамнеза.
- Исключение соматических заболеваний органов брюшной полости и малого таза, проявления которых могут быть ошибочно приняты за симптомы хронического аппендицита. По показаниям – исследование почек, урография, ректальное и вагинальное обследование и т.д.
- Исследование органов дыхания (по показаниям – рентгеноскопия).
- Обследование сердечно-сосудистой системы, что включает измерение пульса, артериального давления (по показаниям – ЭКГ).
- Физикальное обследование живота, включающее пальпацию и перкуссию с целью обнаружения аппендикулярных проявлений.
- Измерение температуры.
- Общий анализ крови и мочи, хотя результаты этих анализов зачастую не имеют выраженных изменений.
- Визуализационные методы.
При возникновении повторного острого приступа диагностируют не обострение хронического, а острый аппендицит.
Физикальное обследование
Пальпация – один из методов физикального исследования.
Обращает внимание болезненность в правой подвздошной области, а также напряжение мышц, являющееся рефлекторной реакцией защиты на механическое воздействие болезненного участка.
Болезненность в точке МакБёрни при небольшом постукивании пальцем.
Чтобы выявить болезненность глубоко залегающего очага, выполняется бимануальная пальпация. Для получения более точной информации необходимо одной рукой фиксировать и подавать к другой, пальпирующей руке, орган.
Инструментальная диагностика
Если картина хронического аппендицита типична (что бывает нечасто, в отличие от острого), то оперируют без предварительного рентген-исследования. Визуализационные методы используются при неясном диагнозе. Это может быть обзорная рентгенография, сонография, компьютерная томография, контрастное исследование желудочно-кишечного тракта.
В случае с хроническим аппендицитом в обязательном порядке требуется проведение рентгеноконтрастной ирригоскопии толстого кишечника, по результатам которой можно судить о состоянии аппендикса. Колоноскопия позволяет исключить наличие онкопатологий в слепой кишке и толстом кишечнике, а рентгенография и ультразвуковая диагностика – в брюшной полости.
Дифференцируют хронический аппендицит от следующих заболеваний:
- Заболевания мочеполовой системы. Почечная колика, нефролитиаз, пиелиты, пиелонефриты.
- Гинекологические нарушения. Внематочная беременность, кистомы яичников, апоплексия яичника, воспалительные процессы в органах женской половой системы.
- Патологии желчного пузыря и поджелудочной железы. Панкреатиты, холециститы, желчнокаменная болезнь.
- Заболевания кишечника. Энтериты, энтероколиты, илеиты, дивертикулиты, острая кишечная непроходимость, онкопатологии кишечника, синдром раздраженного толстого кишечника.
- Заболевания желудка. Гастриты, язвенные болезни, отравления.
- Иные патологии, симулирующие ХА. Например, заболевания сердечно-сосудистой системы, плевриты, долевые пневмонии, пельвиоперитонит, туберкулезный мезоаденит.
Возможное лечение
Тактики устранения хронического аппендицита ещё не разработано, его лечат консервативным методом или применяют резекцию.
Читайте более подробно об удалении аппендицита тут.
Медикаментозное лечение проводится, когда хронический процесс слабый и обострения вялотекущие. В основном используют:
- иммунокорректоры;
- пробиотики;
- противоколитные препараты;
- препараты, улучшающие кровообращение;
- спазмолитики.
Не исключаются и физиопроцедуры.
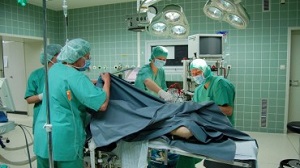
Резекцию аппендикса (аппендэктомию) совершают несколькими способами:
- Аппендэктомия типичная. Производится разрез, находится отросток, перевязывается брыжейка и отсекается аппендикс. Затем зашивается культя, которую погружают в слепую кишку.
- Ретроградная. В случае, если отросток не удаётся вывести, то проводится данная операция. Аппендикс отсекают от прямой кишки, ушивают культю, и хирург постепенно выделяет отросток, который после перевязки брыжейки удаляется.
- Лапароскопическая. Через проколы в животе вводят эндоскопические инструменты, с помощью которых делается отсечение и удаление аппендикса.
- Транслюминальная. Удаление отростка происходит через разрезы стенки влагалища или желудка. Заживление проходит очень быстро, и не остаются швы на кожном покрове.
После классической операции швы удаляют на второй неделе или они сами рассасываются.
В послеоперационный период возможны болезненные ощущения в зоне раны. Боль устраняется обезболивающими средствами. Иногда после операции назначают антибиотики и дезинтоксикационные средства. Естественно, делаются регулярные перевязки.
От вида операции и протекания послеоперационного периода зависит возврат к нормальному образу жизни. Следует обязательно ограничить физические нагрузки, а поднимать тяжести можно только через 6 месяцев. От бани нужно воздержаться минимум на месяц.
Посмотрите видео о проведении операции по удалению аппендицита:
Чем опасен острый аппендицит во время беременности
У 27% ожидающих малыша женщин диагностируются признаки (симптомы) воспаления аппендицита. Патологический процесс развивается в результате увеличения детородного органа, оказывающего давление на полость брюшины.
При обнаружении дисфункции органа, находящегося в острой фазе, в срочном порядке осуществляется оперативное вмешательство. Своевременно сделанная щадящая аппендэктомия (в 80% случаев) прогнозирует дальнейшее нормальное развитие эмбриона, своевременные роды.
Воспаление червеобразного отростка для будущей мамы может стать причиной:
- Самопроизвольного прерывания беременности, позднего выкидыша.
- Начавшихся ранее положенного срока родов.
- Инфекций, возникающих в послеоперационный период.
- Кишечной непроходимости, как последствием оперативного вмешательства.
- Нарушения функции мускулатуры детородного органа.
- Недостатка кислорода в крови, вызывающим гипоксию плода.
- Кровотечения после нормально проведенных родов.
- Перитонита. Осложнение очень опасно для беременных женщин. Разлившийся в результате разрыва аппендикса гной угрожает здоровью матери и ребенка.






Добавить комментарий