Катаракта
Содержание:
- Последствия и осложнения
- Разновидности катаракты
- Врожденная катаракта
- Глазные капли от катаракты
- Методы лечения катаракты
- Как лечить катаракту?
- Оперативное лечение
- Безоперационные способы лечения
- Механизм развития катаракты
- Врачи, занимающиеся лечением этой болезни
- Причины катаракты
- Что такое катаракта?
- Как выглядит катаракта: фото
- Как быстро развивается катаракта?
Последствия и осложнения
Узнаем, каковы могут быть последствия болезни, если ее вовремя не начать лечить.
Основное осложнение болезни — полная слепота, то есть окончательная и необратимая потеря зрения. Если хрусталик мутнеет, переставая пропускать солнечные лучи совсем, человек перестает видеть. Отметим, что подобное состояние при катаракте не наступает вдруг: уровень зрения падает постепенно.
Еще одним осложнением болезни является, так называемая, вторичная глаукома. При подобном развитии событий происходит значительное увеличение хрусталика в размерах, и этот орган начинает травмировать близлежащие мягкие ткани. В результате подобного воздействия может отмереть зрительный нерв, после чего способность видеть человеку уже не вернуть никакими способами.
На видео – последствия катаракты:
Учитывая столь опасные осложнения заболевания, крайне важно начинать лечение катаракты вовремя: обратитесь к врачу, если заметили начало ухудшения зрения
Разновидности катаракты
младенец
- Возрастные (сенильные, старческие) катаракты, развивающиеся вследствие возрастных изменений в организме;
- Травматические катаракты, развивающиеся вследствие ранения или контузии глазного яблока;
- Лучевые катаракты, развивающиеся вследствие воздействия на глаза ионизирующего, радиационного, рентгеновского, инфракрасного излучения или электромагнитных волн;
- Токсические катаракты, развивающиеся при длительном приеме лекарственных препаратов, курении, злоупотреблении алкоголем или отравлениях;
- Осложненные катаракты, развивающиеся на фоне других заболеваний глаза (увеитах, иридоциклитах, глаукоме и др.);
- Катаракты на фоне тяжелых хронических патологий (например, сахарного диабета, заболеваний щитовидной железы, расстройств обмена веществ, дерматитов и т.д.);
- Вторичные катаракты, развивающиеся после однажды произведенной операции по удалению катаракты и установке искусственной интраокулярной линзы (хрусталика).
1. Слоистая периферическая катаракта2. Зонулярная катаракта3. Передняя и задняя полярные катаракты4. Веретенообразная катаракта5. Задняя субкапсулярная катаракта6. Ядерная катаракта7. Кортикальная (корковая) катаракта8. Полная катарактаРисунок 2
- Начальная катаракта. В хрусталике появляется избыток жидкости, вследствие чего между волокнами образуются водяные щели, которые и представляют собой очаги помутнений. Помутнение обычно появляется в периферической части хрусталика, и редко – в центре. Очаги помутнений при взгляде внутрь зрачка в проходящем свете выглядят подобно спицам в колесе. На данном этапе зрение существенно не страдает.
- Незрелая катаракта. Помутнение с периферической распространяется на оптическую зону хрусталика, вследствие чего у человека резко ухудшается зрение. Волокна набухают, в результате чего хрусталик увеличивается в размерах.
- Зрелая катаракта. Весь хрусталик мутный, и человек практически ничего не видит, а может только отличать – светло или темно в помещении или на улице.
- Перезрелая катаракта. Происходит распад волокон и разжижение вещества хрусталика, сопровождающееся воспалительным процессом, что приводит к повышению внутриглазного давления и полной слепоте. Если вещество хрусталика полностью разжижилось до удаления данной структуры, то его ядро опускается вниз, и такая катаракта называется морганиевой. Иногда вещество хрусталика разжижается, но оболочка остается плотной, и в этом случае он сморщивается. Операция по удалению хрусталика на данном этапе производится только с целью сохранения глаза, поскольку зрение при переходе катаракты в перезрелую, как правило, утрачивается безвозвратно из-за повреждения структур глазного анализатора токсичными распадающимися хрусталиковыми структурами. Перезрелая катаракта выглядит как большой (расширенный) молочно-белый зрачок с многочисленными белыми пятнами. В редких случаях перезрелая катаракта выглядит как черный зрачок из-за избыточного склерозирования ядра хрусталика.
Врожденная катаракта
Вследствие изменений, происходящих в хрусталике, наблюдается слепота и слабовидение у детей. Такие изменения бывают как приобретенными, так и врожденными. На сегодняшний день именно врожденная катаракта является одним из наиболее часто встречающихся дефектов зрения у новорожденных детей. Болезнь может поражать как один, так и оба глаза. При этом сопутствовать заболеванию могут и другие патологии.
Принято выделять несколько разных видов врожденной катаракты. При капсулярной катаракте наблюдается изолированное помутнение передней либо задней сумки хрусталика. При этом помутнение может иметь разную форму и размер. В зависимости от величины помутнения капсулы снижается уровень зрения. Подобная патология часто развивается в связи с болезнями, которые женщина перенесла в процессе беременности либо ввиду внутриутробных воспалений.
При полярной катаракте заболевание затрагивает и капсулу, и вещество хрусталика у заднего либо переднего полюсов. В данном случае преобладает двухсторонняя катаракта. Величина и форма поражения может быть разнообразной.
Чаще всего у младенцев встречается слоистая катаракта, которая в основном бывает двухсторонней. Поражение при данной форме заболевания расположено в центре, вокруг ядра. В данном случае всегда наблюдается снижение зрения.
Катаракта ядерная проявляется на обоих глазах. Эта патология часто носит характер наследственного заболевания. Зрение снижается очень заметно. Однако в случае ограничения помутнения эмбриональным ядром проблемы со зрением могут быть незначительными.
При полной катаракте поражаются оба глаза. В данном случае симптомы катаракты могут быть разнообразными. Они напрямую зависят от того, какова степень помутнения хрусталика наблюдается у больного. Если катаракта поражает хрусталик полностью, наблюдается его помутнение. У ребенка присутствует только ощущение света. Подобная патология развивается как до рождения ребенка, так и в первые месяцы его жизни. Полная катаракта преимущественно сочетается и иными патологиями глаз. Иногда полная катаракта рассасывается самостоятельно. В таком случае в области зрачка присутствует пленка (развивается пленчатая катаракта).
Осложненная катаракта проявляется у ребенка вследствие вирусной краснухи, галактоземии, диабета и других недугов. Очень часто ее сопровождают другие тяжелые патологии.
Причинами возникновения врожденной катаракты становятся нарушения метаболического характера, наличие у матери сахарного диабета, инфекционных болезней в первом триместре беременности.
Врожденную катаракту врачи определяют по некоторым видимым признакам. В области зрачка ребенка видно помутнение, напоминающее диск или точку. Возможно также наличие видимого диффузного помутнения зрачка. Кроме того, при катаракте у ребенка наблюдается нистагм, косоглазие. По достижению двухмесячного возраста ребенок не может фокусировать взгляд на лицах людей и на предметах, у него нет реакции слежения за определенной вещью. Разглядывая игрушку, ребенок всегда поворачивается к ней одним и тем же глазом.
Кроме того, при врожденной катаракте может не наблюдаться вообще никаких видимых симптомов заболевания. Поэтому ребенка следует в обязательном порядке показывать врачу-офтальмологу.
Глазные капли от катаракты
Ученые и офтальмологи считают катаракту необратимо протекающим процессом. Они полагают, что разработанные на данный момент физиопроцедуры, таблетки и капли не могут вернуть помутневшему хрусталику былую прозрачность.
- Катаракс. Капли останавливают деформацию хрусталика глаза, за счет чего замедляется развитие катаракты и сохраняется прозрачность. Использовать его можно при беременности и кормлении грудью.
- Таурин. Вещество улучшает метаболизм в тканях, обладает репаративным действием. В составе содержится аминокислота, вырабатывающаяся в организме человека.
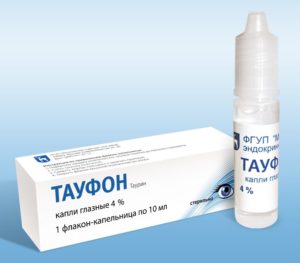
- Тауфон. Препарат является аналогом Таурина. Улучшает энергетические процессы в тканях, стабилизирует функции клеточных мембран. При длительном применении восстанавливает нормальный метаболизм в структурах переднего отрезка глаза.
- Офтан-катахром (может встречаться под названием Катахром). Комбинированный антиоксидантный препарат, обладающий репаративным действием. Улучшает обмен питательными веществами между хрусталиком и водянистой влагой передней камеры глаза, тем самым снижая скорость старения волокон. Активизирует клеточное дыхание. Офтан катахром занимает одно из ведущих мест в рейтинге глазных капель от катаракты.
- Каталин. Японское средство против катаракты. Препарат предотвращает переход водорастворимого белка в нерастворимую форму. Тем самым замедляется рост помутнений в хрусталике.
- Катаксол. Воздействует на саму причину проявления катаракты и замедляет помутнение хрусталика глаза. То есть, препарат защищает его от окисления.
Почему капли Квинакс сняли с производства?
Капли зарекомендовали себя, как эффективный препарат, поэтому многие ищут его наличие в аптеках. Его в продаже нет сейчас, т.к. Квинакс сняли с производства. Выпускала его фирма Alcon, которая во всем мире славится производством качественного товара и медицинских препаратов для лечения зрения и глазных заболеваний.
Недавно компания приняла решение о снятии с производства данного препарата. Точная причина не ясна, но вероятнее всего это связано с производством других аналогичных средств, которые быстрее действуют, имеют меньше противопоказаний и побочных явлений. Дальнейших планов по возобновлению выпуска препарата Алкон не имеет.
Аналогами капель Квинакс являются – препараты Катаксол и Катаракс.
Методы лечения катаракты
В настоящее время не существует препаратов, которые смогли бы вылечить это заболевание даже на начальной стадии. Можно приобрести такие лекарственные средства, которые способны замедлить процесс развития катаракты. Но все равно через несколько лет потребуется операция, чтобы удалить пораженный хрусталик. Если катаракта возникла в результате каких-либо заболеваний, то обязательно проводят комплексное лечение.
Консервативное лечение
Консервативный метод лечения этого недуга заключается в постоянном использовании глазных капель. Их компонентами являются элементы, нехватка которых приводит к развитию катаракты. К таким препаратам относят:
- Таурин – это аминокислота, приводящая к стимуляции в хрусталике энергетических процессов;
- Витафакол, Офтан-катахром, Цитохром – эти препараты улучшают процессы окисления и чаще всего используются при помутнениях в виде чаши и подкапсульных помутнениях;
- Пиреноксин – нормализует проницаемость капсулы хрусталика и обмен глюкозы, не дает скапливаться сорбиту, применяют его чаще всего при диабетической и старческой катаракте;
- Квинакс – благодаря этому препарату происходит подавление синтеза и окислительное действие соединений, которые разрушают белки хрусталика, в результате чего рассасываются помутнения;
- Рибофлавин или Vit B 2 используют для внутримышечных инъекций.
Комплексное лечение включает в себя физиотерапевтические методы. Например, это могут быть сеансы электрофореза с использованием раствора цистеина, представляющий собой аминокислоту, входящую в состав некоторых пептидов и белков. Благодаря ей происходит обезвреживание отдельных токсинов, а также она защищает от вредного действия излучения.
При лечении катаракты необходимо устранить факторы риска и провести терапию заболеваний, которые способствуют ее возникновению, например, гипопаратиреоза, сахарного диабета и многих других.
Хирургическое лечение
Единственный эффективный метод, позволяющий навсегда избавить от катаракты и восстановить зрение – это операция. Основными показаниями к ее проведению являются:
- хрусталиковый вывих или подвывих;
- перезрелая и набухающая стадия заболевания;
- глаукома;
- необходимость улучшения зрения;
- наличие сопутствующих заболеваний.
Существуют следующие виды операций:
Факоэмульсификация. Суть такой операции заключается в том, что лазером или ультразвуком разрушают поврежденные участки хрусталика и через маленький разрез в роговице удаляют их с помощью отсоса. Затем через этот разрез вводят скрученный искусственный хрусталик в капсулярную сумку с находящимся в ней естественным хрусталиком. В капсуле он начинает разворачиваться. Разрез делают настолько маленьким, что через него не проходит даже вода, поэтому швы не накладывают. Такая операция является малотравматичной и длится около 15 минут.
Экстракапсулярное извлечение катаракты и введение искусственного хрусталика. Такую операцию проводят в том случае, если существует опасность или сложность осуществления предыдущего метода. Через разрез в 10 – 12 мм вскрывают и удаляют ядро хрусталика и переднюю капсулу, а затем устанавливают искусственную интраокулярную линзу. Длится операция 30 – 40 минут, а швы удаляют через 3 – 4 месяца.
Интракапсулярную экстракцию с последующей установкой искусственной линзы проводят крайне редко, так как велик риск послеоперационного кровотечения или развития отека и отслойки сетчатой оболочки глаза после операции. В результате такого хирургического вмешательства проводят удаление хрусталика со всей капсулой при помощи криоэкстрактора.
Как лечить катаракту?
Все понимают, что любое заболевание, в том числе и деформацию хрусталика глаза легче и проще лечить на первых стадиях, поэтому на вопрос — можно ли вылечить катаракту, однозначный ответ – да, можно. Если она выявлена на ранних стадиях, тогда вероятность полного избавления от катаракты равна практически 100%.
Для начала хотелось бы отметить, что лечение и профилактика катаракты окажут пользу для здоровья тогда, когда будут производится своевременно. Чтобы глаза были здоровыми, не нужно их постоянно лечить, необходимо не допустить, чтобы какое-либо заболевание повлияло на их функциональность.
Не стоит думать, что катаракта может пройти сама с собой или же остановиться на начальном этапе развития без постороннего вмешательства. Это такая болезнь, которая прогрессирует, пока полностью не лишит человека зрения. Помните, что никакие оптические приспособления не помогут вам справиться с недугом и не улучшат вашего зрения, если катаракта уже возникла и началось ее постепенное развитие.
Лечение катаракты без операции
Если катаракта только появилась, то вполне целесообразно остановить ее безоперационным путем. С этой целью применяется целый ряд лекарственных препаратов. Сегодня популярными средствами для лечения катаракты являются:
- витафакон
- квинакс
- тауфон
В этих каплях сосредоточены целые комплексы витамин, которые помогут справиться с данной проблемой. Капли – отличное средство для лечения, но не стоит забывать о том, что улучшить ваше зрение и вернуть хрусталику прежнюю функциональность они не смогут.
Запомните, катаракту не лечат таблетками. Прописывать лекарства в таком виде могут только для поддержания общего состояния больного, и только. Лечение недуга может производиться путем электрофореза. Для того чтобы пройти весь курс лечения таким методом, необходимо провести около сорока процедур.
Удаление катаракты
Если у пациента осложненная катаракта без хирургического вмешательства в данном случае просто не обойтись. Сегодня огромную популярность набирает лечение лазером, это отличная альтернатива хирургической операции, потому как при удаления катаракты лазером, роговица глаза остается неповрежденной.
Важным преимуществом лазерного лечения является его безболезненность и оперативность. Много времени эта процедура не занимает, и анестезия для нее не требуется, поэтому замена хрусталика при катаракте является совершенно безопасной.
Самостоятельное и безграмотное лечение любого заболевания может привести к негативным последствиям и ухудшению состояния здоровья. Какой хрусталик лучше при катаракте тоже ответит врач, который предварительно проведет ряд анализов и исследований.
Катаракта: послеоперационный период
Есть ряд предостережений и рекомендаций, которых, в обязательном порядке, должен придерживаться человек после операции на глазах. Не пренебрегайте рекомендациями, потому как последствия халатного отношения к ним могут быть плачевными, и ухудшение зрения – это самые незначительные проблемы из тех, которые могут появиться.
Рекомендации после катаракты:
- В первую очередь, необходимо помнить о том, что никаких тяжестей более трех килограмм поднимать нельзя. Постепенно вес, разрешенный к поднятию, достигнет пяти килограмм, но не более того.
- Нагрузка на глаза должна быть снижена до минимума, вплоть до того, что сразу после операции запрещен просмотр телевизора и проведение времени за компьютером. Как только чувствуется усталость глаз, необходимо закрыть глаза и дать им отдохнуть. На самом деле с катарактой на глазах – жизнь очень сложная, но и после ее удаления она не будет прежней.
- Нежелательно наклонять голову вниз. Для того чтобы поднять что-либо, к примеру, с пола, необходимо присесть и только потом достать нужный вам предмет, причем, голова при этом, не должна быть наклонена вниз.
- Попадание прямых солнечных лучей после удаления катаракты с глаз тоже нежелательно, поэтому, лучше носить в летний и солнечный период очки, и не находиться долго на солнце.
- В сауны и бани ход теперь тоже закрыт. После операции глаза не должны находиться при высоких температурах, а значит и вас там быть не должно. Если пренебречь этим правилам, может появиться новое заболевание – термическая катаракта.
- Физические нагрузки из своего режима дня исключить тоже придется.
Ни в коем случае нельзя вытирать глаз платком или же другим материалом, потому как в глазу после операции самая настоящая рана и попадание туда какой либо инфекции чревато негативными последствиями.
Оперативное лечение
Операция по замене хрусталика называется экстракцией катаракты. Для ее проведения используют новейшую микрохирургическую технику. Выбор варианта удаления катаракты зависит от индивидуальных показаний, степени развития помутнения, осложнений, сопутствующих заболеваний.
Основные методы экстракции катаракты:
- традиционная экстракапсулярная;
- ультразвуковая факоэмульсификация;
- лазерная экстракция;
- механическая факофрагментация;
- интракапсулярная экстракция.
Хирургические технологии стремятся к минимальному операционному разрезу для снижения степени травматичности, осложнений и достижения быстрого положительного результата.
В целом операция представляет собой выполнение прокола под местной анестезией, вскрытие капсулы хрусталика, его удаление. На освободившееся место помещают новый искусственный материал.
Показания
Хирургическое лечение осуществляется при существенном зрительном дискомфорте, ограничении трудоспособности и отсутствии противопоказаний. Мнение о том, что удалять катаракту следует в зрелой стадии, устарело много лет назад. Выжидательная позиция может дотянуть до развития сосудистых заболеваний сетчатки, диабета и других, препятствующих успешной операции, патологий.
Послеоперационный период
После операции по замене хрусталика пациент нетрудоспособен до 30 дней, в зависимости от вида хирургического вмешательства, наличия осложнений, характера труда. Врачи рекомендуют тщательно соблюдать гигиену, исключить физические нагрузки. После операции глаз чувствителен к свету, поэтому в первые дни ношение солнцезащитных очков необходимо.
Осложнения
Любое хирургическое вмешательство сопряжено с риском осложнений:
- до 3% случаев приходится на разрыв задней капсулы хрусталика. Основная причина разрыва кроется в перезревании катаракты;
- реже встречаются геморрагические осложнения, возникающие на фоне перенесенной травмы или общих заболеваний организма, а также при дополнительных хирургических манипуляций на разных частях глаза;
- отек макулярной области сетчатки встречается редко, в 0-7% случаев. Риск отека присутствует при лечении осложненных катаракт;
- возможны изменения в сетчатке, затрудняющие дальнейшую коррекцию остроты зрения (миопия, астигматизм);
- прогрессирование глаукомы.
После замены хрусталика в редких случаях помутнение вновь появляется. Мутнеет хрусталиковая сумка, так проявляется вторичная катаракта. Проблему решают с помощью лазерной хирургии за несколько минут.
Безоперационные способы лечения
Возникает вопрос можно ли вылечить катаракту без операции? На начальном этапе болезни, по оценке многих офтальмологов, в некоторых случаях может быть даже полное очищение помутненного хрусталика. Все зависит от причин, повлёкших возникновение болезни (травма, возраст, диабет и т. д.). Катаракта прогрессирует у всех по-разному.
Катаракта без операции лечится следующими двумя способами.
Медикаментозное лечение
- Глазные капли с содержанием магния, калия, кальция и цистеина (используется для всех видов болезни).
Подробнее об использовании капель и других препаратов при катаракте можно прочитать в статье “Останавливаем развитие катаракты препаратами”.
Витамины. Их главная составляющая, является никотиновая кислота, которая помогает витамину С проникать к глазному яблоку.
Применяется метилурацил, позволяющий накапливать нуклеиновую кислоту в хрусталике глаза. Прописывают капли с инсулином, рибофлавином и раствором АТФ.
Для регенерации тканей помутневшего хрусталика, назначают капли с содержанием цинка.
Недопустимо прерывать лечение или делать перерывы. Катаракта без операции лечится с помощью глазных капель длительный период, возможно, постоянно.
Лечение народными средствами
Лечения катаракты народными средствами — это очень долгий процесс. Для этой цели используют разные травы, ягоды, мед, ростки картофеля и многое другое. Готовят из них капли, настои для примочек и приёма внутрь.
Важно помнить, что избавиться полностью от катаракты только народными средствами, невозможно.
Это очень серьезное заболевание, и решать какое нужно лечение должен специалист.
Подробнее о народных методах лечения катаракты читайте в статье “Рецепты мам и бабушек от катаракты”.
Механизм развития катаракты
Нормальное функционирование хрусталика поддерживается столько времени, сколько сохраняется процентное равновесие веществ, входящих в состав структуры хрусталика. Катарактогенный процесс характеризуется многочисленными биохимическими факторами: изменение количества воды, входящей с состав хрусталика, потеря калия, повышение содержания кальция, снижение количества кислорода и аскорбиновой кислоты, а так же глутатиона и гексозы. Прозрачность оптической линзе глаза обеспечивает водорастворимость белков, входящих в её структуру. С возрастом в хрусталике глаза начинают преобладать процессы химического окисления мембранных веществ, что в свою очередь ведёт к саморазрушению белков. Следовательно, из водорастворимых белки постепенно превращаются в водонерастворимые. Данная цепь патологических процессов приводит к потере прозрачности хрусталика, то есть к возникновению его помутнения. Помутнение хрусталика представляет собой ответную реакцию со стороны хрусталикового вещества на воздействие разнообразных неблагоприятных факторов либо модификацию компонентов, входящих в состав внутриглазной жидкости, являющейся средой, окружающей хрусталик.
Врачи, занимающиеся лечением этой болезни
Люди, которые страдают от катаракты или только заподозрили симптомы заболевания, часто задаются вопросом о том, какой врач лечит данное заболевание. Именно лечением и диагностикой катаракты занимается специалист, который называется офтальмологом
Важно отметить, что есть несколько специалистов, которые занимаются тематикой лечения глазных заболеваний – это еще и окулист, но он просто проводит профилактические меры и проверяет зрение. Окулист – это не тот врач, который лечит катаракту, он может только определить первые признаки, но не стать лечащим врачом
Поэтому, узнавая стоимость лечения, важно акцентировать внимание на том, что больной обращается за профессиональной помощью именно к офтальмологу
В нашей клинике работают врачи-офтальмологи, которые могут помочь в лечении, так как клиника обладает огромным коллективом профессионалов.
Причины катаракты
беременностиК генетическим аномалиям, среди проявлений которых имеется врожденная катаракта, относят следующие заболевания или состояния:
- Патологии углеводного обмена (сахарный диабет, галактоземия);
- Патологии обмена кальция;
- Патологии соединительной ткани или костей (хондродистрофия, синдром Марфана, синдром Вейля-Марчезани, синдром Апера, синдром Конради);
- Патологии кожи (синдром Ротмунда, синдром Блок-Сульцбергера, синдром Шефера);
- Хромосомные аномалии (синдром Дауна, синдром Шершевского-Тернера, синдром Маринеску-Шёгрена, синдром Аксенфельда).
К факторам, воздействие которых на женщину во время беременности может спровоцировать нарушение формирования хрусталика и врожденную катаракту у ребенка, относят следующие:
- Краснуха, токсоплазмоз или цитомегаловирусная инфекция, перенесенные в первые 12 – 14 недель беременности;
- Действие ионизирующего (радиоактивного) излучения на организм беременной женщины в любой период гестации;
- Резус-несовместимость плода и матери;
- Гипоксия плода;
- Недостаток витаминов А, Е, фолиевой (В9) и пантотеновой (В5) кислот, а также белка;
- Хроническая интоксикация организма беременной женщины различными веществами (например, курение, употребление алкоголя, наркотиков, прием противозачаточных или абортивных средств).
Итак, причинами приобретенной катаракты могут быть следующие заболевания или состояния:
- Наследственная предрасположенность (если у родителей, бабушек и дедушек была катаракта, то риск ее возникновения у человека в пожилом возрасте очень высок);
- Женский пол (у женщин катаракта развивается в несколько раз чаще, чем у мужчин);
- Возрастные изменения в организме (замедление обмена веществ, накапливающиеся патологические изменения в клетках, ухудшение иммунитета и хронические заболевания в совокупности приводят к образованию помутнений в хрусталике);
- Употребление алкоголя, наркотиков и курение;
- Эндокринные заболевания (сахарный диабет, гипотиреоз, гипертиреоз, мышечная дистрофия, ожирение и т.д.);
- Хронические аутоиммунные или воспалительные заболевания, ухудшающие состояние сосудов (например, ревматоидный артрит и др.);
- Истощение вследствие голодания, неполноценного питания или тяжелых перенесенных заболеваний (например, тиф, малярия и др.);
- Гипертоническая болезнь;
- Анемия;
- Чрезмерное воздействие на глаза ультрафиолетового излучения (пребывание на солнце без защитных очков);
- Воздействие на глаза сильного теплового излучения (например, работа в горячем цеху, частое посещение горячих бань, саун);
- Воздействие радиационного, ионизирующего излучения или электромагнитных волн на глаза или организм в целом;
- Отравление ядами (ртутью, таллием, спорыньей, нафталином, динитрофенолом);
- Болезнь Дауна;
- Заболевания кожи (склеродермия, экзема, нейродермит, пойкилодермия Якоби и др.);
- Травмы, ожоги, операции на глазах;
- Близорукость высокой степени (3 степени);
- Тяжелые заболевания глаз (увеиты, иридоциклиты, хориоретинит, синдром Фукса, пигментная дегенерация, отслойка сетчатки, глаукома и др.);
- Перенесенные во время беременности инфекции (грипп, краснуха, герпес, корь, токсоплазмоз и др.) – в этом случае у новорожденного может быть врожденная катаракта;
- Прием в течение длительного времени или в высоких дозировках глюкокортикостероидных препаратов (Преднизолон, Дексаметазон и др.), тетрациклина, амиодарона, трициклических антидепрессантов;
- Жизнь или работа в неблагоприятных экологических условиях.
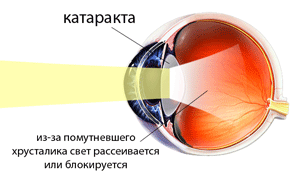
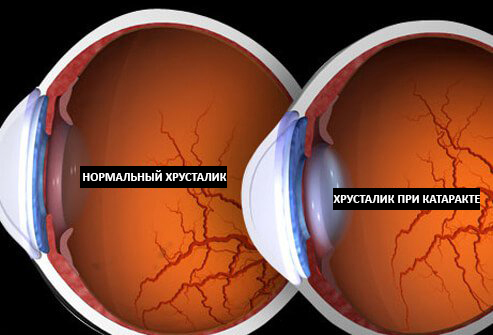
Что такое катаракта?
Человеческий глаз — это парный оптический орган чувств, отвечающий за восприятие окружающего нас пространства и ориентацию в нем. Сложнее его устроен только мозг. Эта уникальная система нашего организма состоит из множества подсистем, каждая из которых выполняет свою, отдельно отведенную функцию, складываясь вместе в идеально отлаженный механизм, перерабатывающий невероятные объемы новой информации ежесекундно.
За роговицей, радужной оболочкой и зрачком располагается хрусталик, который подобно линзе преломляет лучи света и проецирует увиденное на сетчатку, в свою очередь состоящую из огромного количества чувствительных к свету клеток. В молодом возрасте главными отличительными характеристиками хрусталика являются пластичность и прозрачность. Со временем в силу разных причин эти характеристики ухудшаются, хрусталик теряет свою эластичность и мутнеет.
Вот тут-то мы и подходим к главной теме — катаракте, которая, по сути, и выражается в помутнении хрусталика. В зависимости от степени поражения различают полную и частичную формы болезни. Суть проблемы состоит в том, что потерявший былую прозрачность орган постепенно утрачивает свои функции и все хуже пропускает через себя световые лучи, что имеет весьма серьезные последствия — страдает острота зрения, а вместе с ним ухудшается общее качество жизни. Сперва все хуже удается различать предметы вдалеке, а потом и вблизи, проблемой становится чтение, работа и вождение автомобиля. Если недугом не заниматься всерьез, вскоре мир вокруг может и вовсе померкнуть.
Важно! Врачи-офтальмологи во главе со Всемирной организацией здравоохранения предупреждают, что практически в половине случаев причиной полной или частичной потери зрения является именно катаракта, поэтому игнорирование тревожных симптомов может привести к необратимым последствиям
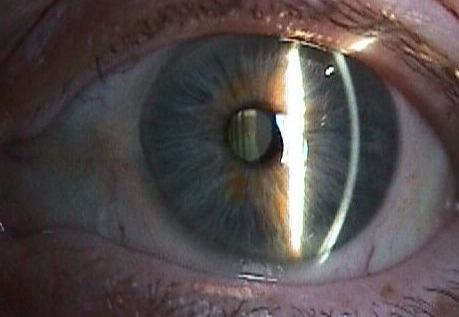
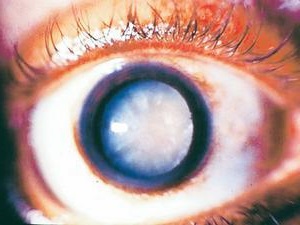
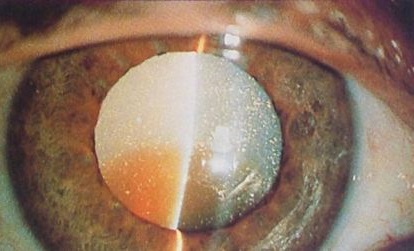
Как выглядит катаракта: фото
По степеням развития выделяют стадии катаракты: начальная, незрелая, зрелая и перезрелая.
При начальной изменения начинаются на периферии, снижение зрения отсутствует или незначительное. Поддается консервативному лечению.
При незрелой степень помутнений нарастает и зрение падает. Возможно развитие набухающей катаракты, приводящее к осложнениям (факогенная глаукома).
Зрелая характеризуется уплотнением помутневших хрусталиковых масс и стойким снижением остроты зрения. Требуется хирургическое лечение.
Перезрелая катаракта (молочная, морганиева) встречается редко. При этом распадается корковое вещество, плотное ядро отделяется от капсулы и “оседает” на её дне. Может осложняться глаукомой (т.к. возникает воспаление) и иридоциклитом при разрыве капсулы и выходе хрусталиковых масс в переднюю и заднюю камеры глаза. Лечение только оперативное.
Как быстро развивается катаракта?
Чаще всего катаракта развивается постепенно, а ее симптомы проявляют себя не одновременно. Специалисты выделяют несколько стадий развития данного заболевания.
- Для начальной стадии характерно помутнение хрусталика в периферической зоне. Зачастую на данном этапе болезнь практически не влияет на качество зрения и проходит незаметной для пациента.
- Незрелая катаракта характеризуется тем, что помутнения смещаются от периферии в центральную оптическую зону, и на этой стадии человек отмечает у себя заметное ухудшение зрения. Он может видеть перед глазами штрихи, пятна, а предметы и объекты кажутся размытыми.
- При переходе катаракты в зрелую стадию уже весь хрусталик поражен помутнениями, а острота зрения может снизиться вплоть до светоощущений.
- При перезрелой катаракте происходит разрушение хрусталиковых волокон, вещество разжижается, и орган приобретает молочный цвет.
Поскольку катаракта поражает глаза не сразу, многие пациенты пропускают начало болезни и обращаются к врачу уже на развитой стадии. Точный ответ на вопрос, как быстро развивается катаракта, может дать статистика. Примерно у 12% людей заболевание прогрессирует с высокой скоростью, и полная потеря зрения наступает примерно через шесть лет; у 15% людей болезнь прогрессирует медленно, и полное помутнение хрусталика наступает в среднем через 15 лет. Большая часть пациентов (свыше 70%) полностью утрачивают зрение через 7-10 лет с момента появления первых признаков катаракты.
Исключением является так называемая «набухающая» катаракта. Для нее характерно практически мгновенное развитие, которое сопровождается быстрым увеличением хрусталика, который закупоривает пути оттока внутриглазной жидкости, способствует повышению глазного давления и появлению головных болей. Такой тип заболевания требует срочной госпитализации и хирургического лечения.









Добавить комментарий