Кондиломы во влагалище
Содержание:
- Остроконечные кондиломы — что это такое?
- Особенности болезни
- Плоская кондилома: диагностика
- Кондиломы вульвы: дифференциальная диагностика
- Остроконечные кондиломы
- Лечение кондиломатоза
- Причины возникновения кондилом
- Где образуются кондиломы и как они выглядят
- Диагностика
- Диагностика
- Профилактика
- Субъективные признаки кондилом
- Кондиломы вульвы при ВИЧ
- Какие ещё болезни вызывает папилломавирус
- Как лечить кондиломы у женщин
- Профилактика образования кондилом
- Прогноз
- Возможные осложнения
- Остроконечные кондиломы у мужчин
- Виды
- Сравнение методов удаления кондилом вульвы
Остроконечные кондиломы — что это такое?
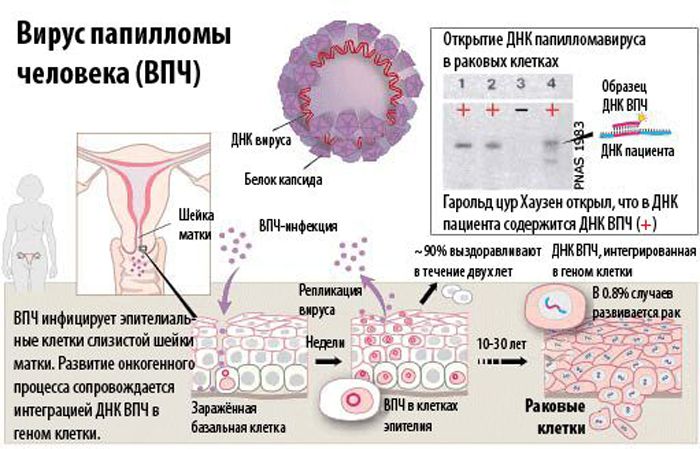
Остроконечные кондиломы — это результат активации в организме вируса папилломы человека. Заболевание также называется генитальными или остроконечными бородавками. Попав в организм ВПЧ, сдерживаемый иммунными силами в ослабленном состоянии, может длительно не проявлять себя внешне.
Остроконечные кондиломы у женщин фото
Однако любое состояние, снижающее иммунитет, приводит к появлению своеобразных выростов на коже с характерным экзофитным ростом (на поверхности кожи). Возможно появление патологических разрастаний на слизистой влагалища, в прямой кишке и ротовой полости.
Помимо доставляемого эстетического дискомфорта, кондиломатоз может стать причиной развития рака. Отсутствие своевременного лечения также ведет к распространению вирусной инфекции и разрастанию бородавок.
Причины возникновения остроконечных кондилом
Внешний вид кондилом может отличаться, фото 2
Папиломатозный вирус остроконечной кондиломы очень контагиозен. У 80-95% женщин он обнаруживается в крови, однако лишь у 1% он провоцирует возникновение кожных новооборазований. Чаще всего остроконечные бородавки вызваны заражением ВПЧ типа 6 и 11 с низкой степенью онкогенности.
Но только анализ на ПЦР может исключить заражение более опасными подвидами вируса, например, высокоонкогенными типами 16 и 18.
Заражение женщин ВПЧ происходит следующими способами:
- Половой путь — самый распространенный среди женщин и мужчин;
- В родах — ребенок заражается от больной матери, однако бородавки могут появиться спустя несколько лет (этим объясняются кондиломы у молодых девушек, не вступавших в половую связь);
- Контактный путь — не исключено инфицирование через полотенца, постельное белье и предметы гигиены.
Спровоцировать появление генитальных кондилом может любое из состояний:
- Половой контакт с инфицированным кондиломатозом партнером;
- Внешнее воздействие, сопровождающееся иммунодефицитом, — стресс, строгая диета, длительная антибиотикотерапия;
- Беременность и послеродовый период;
- Беспорядочные половые связи, приводящие к нарушению микрофлоры влагалища;
- Хроническая инфекция в организме;
- Несоблюдение гигиенических норм.
Особенности болезни
Кондиломатоз НПО (наружных половых органов) в настоящее время нередко встречается как у женщин, так и у мужчин. Заболевание сопровождается поражением слизистых оболочек особыми образованиями — кондиломами. Они выглядят небольшими папилломами телесного или розового цвета, имеют остроконечную форму.
Их называют ещё генитальными бородавками. Распространяются они исключительно на половых органах, а также в ректальной и перинатальной областях. Часто кондиломы формируются в множественные образования, которые приобретают плотную структуру. Такие наросты сложнее поддаются удалению.
Провоцируется кондиломатоз вирусом папилломы человека (ВПЧ), который определяется штаммами № 4 и 6. Патоген проникает в кожные покровы и слизистую через микротравмы тканей. Передаётся заболевание исключительно при половом контакте любого вида: анального, генитального, орально-генитального. Бытовое заражение случается очень редко.
Медики утверждают, что около 80% населения подвержены инфицированию вирусным заболеванием, но не у всех оно проявляется. Папилломный вирус долгое время пребывает в спящем состоянии, а человек является его носителем и может заразить своих половых партнёров.
Период инкубации заболевания длится от одного месяца до года. Но проявиться кондиломатоз может и через несколько недель после заражения. Это зависит от иммунитета больного и его образа жизни. Начальная стадия болезни протекает почти без симптомов, а обнаружить небольшие бородавки и определить их природу без медицинского образования почти невозможно. Запущенная стадия проявляется острой симптоматикой и сильными болевыми ощущениями.
Кондиломатоз чаще возникает у женщин и мужчин, которые ведут беспорядочную половую жизнь. Провоцирует заболевание в первую очередь незащищённый секс и тесные телесные контакты с носителем вируса.
https://youtube.com/watch?v=K0GbXIG-Ddg
Плоская кондилома: диагностика
Обязательна диагностика и лечение обоих партнеров.
- наружный осмотр
- кольпоскопия – визуальная диагностика шейки матки с помощью оптического увеличения
- цитология мазков под микроскопом с классификацией (1, 2 – норма, 3 класс назначение гистологии, 4, 5 классы подтверждают наличие атипичных клеток). Обнаруживаются измененные папилломавирусом клетки койлоциты, дискератоциты
- дерматоскопия
- аноскопия
- уретроскопия
- гистологический метод, биопсия берется прицельно, с мест поражения
- ПЦР крови, мазков со слизистых, соскобов с идентификацией типа возбудителя, применяется при малосимптомных или бессимптомных папилломавирусных инфекциях
- ДНК-гибридизация выявляет высокий уровень инфекции
- PAP – тест, окрашивание шеечных мазков по Папаниколау
- анализы на ВИЧ
- кровь ИФА на сифилис, дифференциальная диагностика от сифилитической широкой кондиломы (белые или серые разрастания, похожие на плоские кондиломы вирусной этиологии)
- гепатит В и С
- мазки на онкоцитологию
- иммунограмма
- ректороманоскопия (при озлокачествлении)
Кондиломы вульвы: дифференциальная диагностика
Дифференциальную диагностику кондилом вульвы, вызванных заболеванием ВПЧ проводят с:
- сифилитическими широкими кондиломами;
- контагиозным моллюском;
- бовеноидным папулезом;
- ангиокератоакантомой;
- красным плоским лишаем;
- мягкой фибромой;
- волосяной кистой;
- фолликулитом;
- псориазом;
- злокачественными новообразованиями и тому подобное.
Опытный врач всегда проведет правильную дифференциальную диагностику.
На основании объективных данных и данных лабораторных исследований поставит диагноз кондилом, вызванных ВПЧ.
Сложности с диагностикой возникают, если имеет место сопутствующая ВПЧ патология.
Тогда симптоматика одного заболевания накладывается на другую.
Всегда диагностируется состояние иммунитета женщины, и по показаниям иммунокоррегирующая терапия и дополнительное обследование.
Если есть подозрение на онкопатологию и перерождение кондилом, то тогда берут биопсию и проводят все необходимые цитологические исследования.
Просто так, без необходимости, делать ВПЧ-тест нет необходимости.
Исследование со взятием материала на биопсию имеет значение, если кондиломы пигментированы, имеют атипичный вид.
Если возникают трудности при диагностике, изъязвления и некроз.
Диагностику кондилом вульвы проводят визуально, пальпаторно и с помощью кольпоскопии и уретроскопии.
Дополнительно, по показаниям, проводят аноскопию.
Остроконечные кондиломы
Остроконечные кондиломы являются наиболее специфичным проявлением ВПЧ-инфекции, известны с давних времен, обусловлены вирусами 6, 11, 30, 42, 43, 44, 45, 51, 52 и 54 типов.
Внешний вид
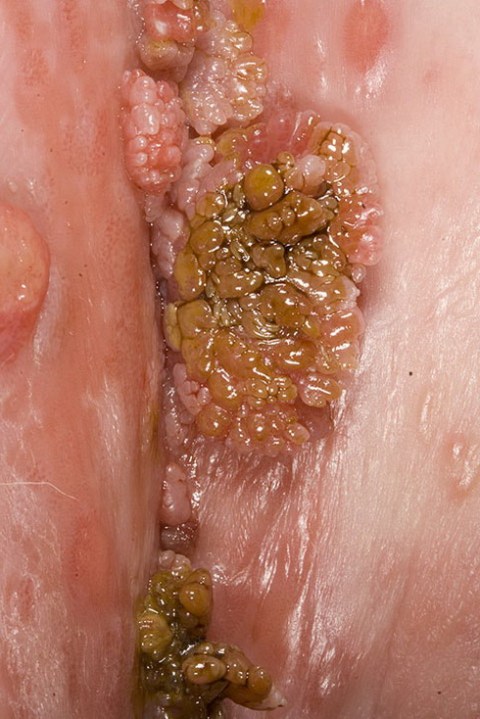
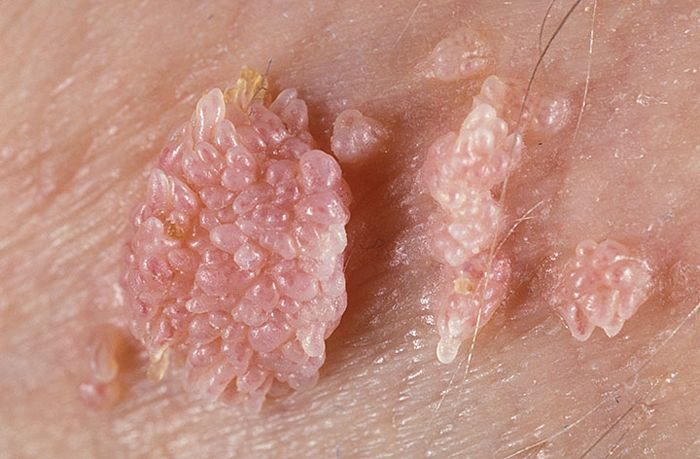
Образования представляют собой мягкие фиброэпителиальные папилломатозные разрастания, по внешнему виду напоминающие петушиные гребни или цветную капусту, часто с мацерированной поверхностью.
Высота от 3 до 5 мм. Поверхность ворсинчатая белесоватая влажная. Снаружи покрыты многослойным плоским эпителием, часто с элементами ороговения. Консистенция мягкая. Основание сужено. Цвет телесный, розоватый, красный или гиперпигментированный.
Размеры разные — от небольших узелков до гигантских образований (гигантская кондилома Бушке-Левенштейна). Часто располагаются группами.
Рис. 9 и 10. На фото кондиломы у женщины и мужчины.
Локализация
Локализуются аногенитальные бородавки в зонах перехода цилиндрического эпителия в плоский, где находятся незрелые эпителиальные клетки, представляющие собой мишень для воздействия внешних факторов (например травм при половых контактах).
Основными местами расположения новообразований являются:
- У женщин — область малых половых губ, клитора, предверия влагалища, шейка матки.
- У мужчин — внутренний листок крайней плоти, головка и стовол полового члена, венечная бороздка, наружное отверстие (губки) мочеиспускательного канала.
- У мужчин и женщин — зона перианальной области, пах и анус.
Рис. 11. Множественные остроконечные кондиломы у женщин.
Клиническая картина остроконечных кондилом
Инкубационный период при заболевании составляет в среднем 5 — 6 месяцев у женщин и 11 — 12 месяцев у мужчин. Диапазон — от 1 до 12 месяцев.
Единичные кондиломы особых жалоб не вызывают. В случае разрастания и разрушения появляются боли, болезненные трещины, жжение, зуд и кровоточивость. При возникновении новообразований на фоне воспаления, вызванного заболеваниями, передающимися половым путем (хламидиоз, сифилис и др.), а так же при огромных разрастаниях происходит разрушение тканей и присоединение вторичной инфекции. Кондилломы тогда приобретают ярко-красную окраску, покрываются беловатым налетом, легко кровоточат, развивается отек, образуются свищи, появляется неприятный запах, который издает разлагающийся эксудат, скапливающийся между долек.
Аногенитальные бородавки препятствуют нормальной половой жизни. В ряде случаев развивается диспареуния (болезненный половой акт). Часто их наличие вызывает эмоциональные переживания, появляется тревожность по поводу рождения детей, снижается самооценка.
При появлении кондилом в уретре появляется зуд и жжение, при массивных разрастаниях мочеиспускание становится болезненным, при локализации в прямой кишке появляются зуд, боли при дефекации, кровянистые выделения.
Рис. 12 и 13. На фото остроконечные кондиломы у мужчины.
Течение заболевания
В ряде случаев кондиломы разрешаются самостоятельно. Самоизлечение достигает 30% в первые 4 месяца и 20% в течение последующих 2-х лет. Эффективность лечения с учетом применения проведения повторных курсов составляет 60 — 80%. В 20 — 30% случаев после удаления кондилом отмечаются рецидивы заболевания, которые чаще всего связаны с реактивацией инфекции, а не с повторным инфицированием.
Лечение кондиломатоза
Методы лечения кондилом во влагалище включают радикальное удаление новообразований и консервативную терапию, которая дополняется (по согласованию с врачом) средствами из арсенала народной медицины. Как избавиться от кондилом во влагалище в конкретном случае, решает лечащий врач. Специалист назначит анализы, проведет обследование и в зависимости от клинической картины порекомендует комплекс средств, которые помогут вылечить кондиломатоз.
Консервативное лечение
Существует множество консервативных методик, как лечить кондиломы вагины, вульвы, перианальной области. Это применение цитостатических препаратов, противовирусных средств, иммуностимуляторов, препаратов с общеукрепляющим действием.
Если кондиломы располагаются в области вульвы, а площадь поражения не превышает 10 кв. см, возможно применение препарата на основе прижигающих веществ (Подофиллин, Кондилин, Солкодерм, Колломак, Веррукацид). Это растворы, который вызывают некроз обрабатываемых тканей. В связи с этим средство не рекомендуется для лечения влагалища, уретры, перианальной области. Противопоказано беременным.
Удаление кондилом во влагалище обычно проводится хирургическими методами, но в некоторых случаях их дополняет, а иногда заменяет прием противовирусных средств. К ним относится Изопринозин, Интерферон, Панавир.
Лечение папилломы влагалища или вульвы часто дополняется приемом средств, повышающих иммунную защиту, например, Иммунал, Алдара, Полиоксидоний.
Радикальное удаление
В современной медицине для лечения кондилом применяется криодеструкция, электрокоагуляция, радиоволновой нож, лазерная вапоризация и хирургическое иссечение. Но далеко не все методы подходят для удаления кондилом на половых губах, на слизистой вульвы и тем более во влагалище. Применение жидкого азота в этом случае будет травматично и менее надежно по сравнению с другими способами. Что касается хирургического способа, то эта процедура инвазивна и рекомендуется только в тяжелых запущенных случаях.
В гинекологической практике выбор делается в основном между лазером, радиоволновым ножом и электрокоагулятором. Все три метода используются в сочетании с местной анестезией, поэтому не доставляют неудобств во время процедуры. Они малотравматичны по сравнению с хирургическим иссечением, имеют короткий период реабилитации. Разница заключается в принципе действия аппарата. Лазер и радиоволновой нож срезают либо послойно испаряют патологические ткани. Электрокоагулятор прижигает кондиломы, воздействуя токами высокой частоты. Каждый метод имеет свои противопоказания, но в целом эти способы лечения могут применяться для удаления кондиломы у женщин на малых половых губах, клиторе, в преддверии и внутри влагалища, на шейке матки.
Народные средства
Обратившись к народной медицине, вы найдете немало рецептов, рекомендованных для лечения кондилом. Самые популярные рецепты включают сок чистотела. Он используется для устранения самых разных кожных новообразований. Но при обработке следует действовать очень аккуратно, чтобы средство не попадало на здоровые ткани.
При отсутствии противопоказаний убрать кондиломы поможет йод, который обладает подсушивающим действием. Спиртовой раствор йода может применяться только на поверхности кожи, если наносить ее на слизистую, можно получить ожог.
Народные средства тоже имеют свои противопоказания. Кроме того, ни один из рецептов не подходит для лечения влагалищных кондилом. Поэтому народная медицина может быть лишь дополнением к основной терапии. Перед применением любого рецепта следует проконсультироваться со специалистом.
Иммуномодулирующие свойства чеснока подойдут для борьбы с кондиломами. Достаточно отжать сок из зубка и обильно смазывать им новообразования.
В роли противовирусного выступает настойка прополиса. Её используют местно для прижигания кондиломы и внутрь как общеукрепляющее
При низком давлении следует применять с осторожностью
Причины возникновения кондилом
Аногенитальные остроконечные кондиломы возникают из-за воздействия папилломавируса (ВПЧ) на клетки эпидермиса слизистой оболочки половых органов и заднего прохода. Появление кондилом наиболее типично для мест подверженных трению или травматизации.
Вследствие огромной распространенности ВПЧ среди человеческой популяции (60-70%), заразиться ВПЧ чрезвычайно легко. Этому способствуют такие факторы:
- папилломавирус характеризуется довольно сложным и нестандартным циклом репликации, что затрудняет разработку эффективных методов лечения вызванных им заболеваний. Возможность внутриклеточного присутствия неактивного вируса приводит к состоянию латентного (скрытого) инфицирования;
- барьерный метод предохранения недостаточно эффективен вследствие присутствия вируса в зоне, прилегающей к пораженным местам;
- недостоверность лабораторной диагностики. Бывают случаи ложноотрицательных результатов даже при явном наличии кондилом;
- длительный инкубационный период, порой исчисляющийся годами.
Где образуются кондиломы и как они выглядят
Кондиломы могут иметь разные размеры и форму. В любом случае это новообразования, которые хорошо видны на коже.
Высыпания могут быть перламутрового цвета, иметь оттенок от розового до коричневого. По форме они бывают нитевидные, похожими на грибы или цветную капусту. На ощупь гладкие (особенно на половом члене), бугристые или дольчатые. Порой эти образования выглядят безобидно, если схожи по цвету с кожей, а при гиперпегментации — пугающе.
Кондиломы могут быть единичными и множественными. Степень онкогенности от этого фактора не зависит. О меланоме или злокачественности свидетельствуют неровности в форме или неоднородность в цвете.
Диагностика
Кондиломы при ВПЧ нужно отличаться от похожих образований при сифилисе, от рака слизистых, рака кожных покровов, контагиозного моллюска. Обязательно говорите врачу обо всех симптомах, которые вас беспокоят. Гинеколог проводит осмотр внешних половых органов и шейки матки. Обычно диагностика простая. Делают кольпоскопию, чтобы определить, если ли процессы дисплазии, впоследствии приводящие к раку. Метод также актуален для обнаружения плоских кондилом.
Также для диагностики слизистый слой шейки матки мажут уксусом. Происходит спазм сосудов, в том числе того, от которого питается кондилома, и пораженный участок становится беловатым. Пациентки обычно должны сдать кровь для исследования методом полиплазменной цепной реакции. Определяется тип ВПЧ, насколько он онкогенный, и какое его количество находится в организме. Кровь нужно сдать для проверки на ВИЧ и сифилис. также провериться должен мужчина (или мужчины), с которым вы спите.
При осмотре врач берет мазок с цервикального канала, шейки матки и самих кондилом. Это нужно для цитологического исследования. Если есть подозрение на рак, делается биопсия определенных зон. Гинеколог может заподозрить, что кондилома растет и в мочеиспускательном канале. Таким пациенткам делают уроцистоскопию. При подозрении на патологические образования в прямой кишке пациентку отправляют на диагностику методом аноскопии.
Диагностика
Опытные доктора, которые неоднократно сталкивались с данной проблемой, могут диагностировать кондиломы только по их внешнему виду. Однако для установления точной картины течения болезни, необходимо произвести соответствующие лабораторные исследования. А именно, исследовать состав крови на наличие вирусов данной группы.
Следует отметить, что появление новообразований, в большинстве случаев, связано с ослабленным иммунитетом. У абсолютно здорового человека вирус, может долгое время присутствовать в организме, но никак не проявляться. Соответственно, при появлении кондилом на кожных покровах – это повод проверится у иммунолога.
Профилактика
Самые надежные способы предупреждения аногенитального кондиломатоза это:
- половая жизнь с одним партнером, который к тому же прошел профилактический осмотр у венеролога;
- отказ от случайных половых контактов;
- соблюдение интимной гигиены.
Профилактикой рецидивирования аногенитального кондиломатоза является комплексное лечение с применением противовирусных средств и иммунной терапии, а также поддержание иммунитета.
Профилактика рецидива кондилом после их хирургического лечения – это:
- применение противовирусных препаратов;
- иммунная терапия;
- общеукрепляющая терапия.
В качестве иммунной терапии назначают:
- интерферон;
- его индукторы (вещества, которые при контакте с клетками и тканями вызывают выработку интерферона).
Положительная роль иммунотерапии также отмечается в профилактике малигнизации (превращения в злокачественную опухоль) кондиломатозных разрастаний, у которых отмечается высокий риск перерождения. Также после прохождения лечебного курса комбинированного иммунологического лечения количество пациентов, у которых была с положительной ДНК-проба на ВПЧ, уменьшается в два раза.
Субъективные признаки кондилом
Не всегда, но в некоторых случаях пациенты предъявляют жалобы на субъективные ощущения.
В зоне локализации кондилом возможны такие признаки:
- зуд;
- жжение;
- кровоточивость;
- трещины.
Но чаще всего пациенты обращаются с жалобами на появление визуально заметных образований.
Они создают эстетический дефект.
Иногда больные беспокоятся по поводу возможности злокачественного перерождения таких образований.
Следует заметить, что повод для беспокойства есть.
В случае заражения онкогенными типами вируса возрастает риск плоскоклеточного рака кожи.
У женщин может развиваться цервикальный рак.
Часто появившиеся в генитальной области кондиломы препятствуют интимной жизни.
Они вызывают боль.
Кроме того, при интенсивном механическом воздействии появляются трещины на кондиломах.
Они могут отрываться полностью или частично.
Открываются кровотечения.
В рану может попадать инфекция с развитием воспалительного процесса.
Часто у пациентов возникают психологические нарушения.
Их беспокоит чувство тревоги по поводу возможности иметь детей.
Беспокоит внешний вид.
Появляется ощущение собственной неполноценности.
Кондиломы вульвы при ВИЧ
Вирус иммунодефицита человека приводит к ослаблению общего иммунитета.
В результате происходит активизация всех бактерий и вирусов, находящихся в организме в неактивном состоянии.
После грибковых поражений кондиломы вульвы являются вторыми по частоте встречаемости при наличии ВИЧ в организме.
Особенность кондилом при иммунодефиците заключается в их активном размножении, быстром увеличении количества высыпаний, склонностью к слиянию.
Также возможно инфицирование в результате присоединения вторичной бактериальной флоры.
Кондиломы вульвы при ВИЧ плохо поддаются терапии.
Опасность онкологии при кондиломах вульвы связана с двумя причинами:
- Общее и местное снижение иммунитета, на фоне которого развились кондиломы, само по себе является опасным в плане развития онкологической патологии.
- Локализация образований в области половых органов способствует травматизации их нательным бельем, а также во время половых актов. В результате развивается воспаление, а на этом фоне возможно злокачественное перерождение клеток.
Какие ещё болезни вызывает папилломавирус
Доказано, что бауэноидный папулез, себорейный кератоз и опухоли Бушке-Левенштейна — тоже результат ВПЧ. Ранее считалось, что эти заболевания связаны с condyloma acuminatum.
- Боуэноидный папулез — карцинома in situ (рак кожи) — проявляется грубыми папулезными высыпаниями красного, коричневого или телесного цвета. Папуллы могут регрессировать или стать агрессивными.
- Себорейный кератоз ранее считался доброкачественным заболеванием. Теперь известно, что он обладает инфекционным и онкогенным потенциалом.
- Опухоль Бушке-Левенштейна (гигантская кондилома) представляет собой грибковый, локально инвазивный рак.
Как лечить кондиломы у женщин
Многие считают, что кондиломы на половых органах можно вылечить навсегда. Это не совсем так. Избавиться от нароста возможно, а вот от самого патогенного организма нет. При ослаблении иммунитета, он активируется повторно и новообразования могут появиться в любых местах. Лечение остроконечных, плоских кондилом у женщин должно быть комплексным.
Состоять из следующего:
- иссечение новообразования;
- противовирусная терапия;
- применение иммуномодуляторов.
Как лечить кондиломатоз у женщин определяет врач.
Для противовирусной терапии используют чаще всего следующие препараты:
- Аллокин-Альфа. Противовирусный, иммуномодулирующий препарат. Способен подавить ВПЧ любого штамма (онкогенного и неонкогенного). Не назначается при аллергии на составляющие медикамента и при аутоиммунных заболеваниях. Производится в виде раствора.
- Виферон. Выпускается в виде геля, мази, свечей. Препарат можно совмещать с другими противовирусными лекарствами и индукторами интерферона. Предназначается для местного использования. Помогает лечить не только ВПЧ, но и герпес, хламидии, микоплазму.
- Генферон. Выпускается в форме ректальных и вагинальных свечей. Относится к группе интерферонов в комбинации.
- Эпиген интим. Производится в виде спрея, раствора. Предназначается для лечения и профилактики ВПЧ. Активен даже в отношении онкогенных штаммов вируса.
Если обнаружена кондилома шейки матки или новообразования в других интимных зонах, для укрепления иммунной системы назначаются:
- Иммуномакс. Является иммуномодулятором. Выпускается в виде порошка для приготовления раствора для внутримышечных инъекций. Назначается после результатов иммунограммы. Усиливает воздействие противовирусных препаратов. Обладает противопоказаниями: индивидуальная непереносимость, возрастная категория до 12 лет, беременность и лактация. Побочных реакций не выявлено.
- Ликопид. Относится к иммуномодуляторам. Производится в виде таблеток. Применяется только в составе комплексной терапии. Обладает противопоказаниями и побочными эффектами. Перед использованием необходима консультация врача.
Бородавки в гениталиях причиняют много неудобств и могут спровоцировать осложнения. Поэтому их рекомендуется иссекать.
Профилактика образования кондилом
В целях защиты от заражения придерживаются ряда мер:
- избегать стрессов;
- полноценный рацион;
- витамины и минералы;
- полноценный отдых;
- санаторно-курортное лечение;
- беречься от переохлаждения и перегревания;
- достаточный сон;
- соблюдение гигиены сексуальной жизни (один партнер);
- обязательное посещение врача при любых изменениях в здоровье;
- не заниматься самолечением, только после осмотра гинеколога принимают решение о дальнейшем плане мероприятий;
- физиопроцедуры, закаливание, массаж.
При соблюдении мер и лечения пациентки ведут нормальный образ жизни. Это не отменяет соблюдения правил гигиены и предохранения партнера от инфицирования.
Статья написана по материалам сайтов: kozha.hvatit-bolet.ru, zdrav-lab.com, medknsltant.com, medsimptom.org.
Прогноз
Важную роль в успешном лечении болезни играет своевременно начатое лечение. Контроль над пациентом со стороны врача должен проводиться на протяжении всего его срока. Основная цель лечебной терапии – это недопущение перехода болезни в тяжёлую стадию и сведение к минимуму риска развития онкологии.
К сожалению, даже после успешного лечения, возможность рецидивов данного заболевания сохраняется. Исходя из этого, человеку следует периодически осуществлять приём антивирусных и иммуностимулирующих препаратов. Периодичность курсов и непосредственно лекарства назначает лечащий врач.
При правильной профилактике, вирус можно полностью заглушить. В результате, он хоть и будет находиться в крови, но без пагубного воздействия на организм.
Возможные осложнения
Влагалищные или маточные кондиломы опасны не только тем, что они могут переродиться в злокачественные новообразования и привести к раку шейки матки, хотя это самое страшное осложнение. Вирус, который вызывает эти наросты, достаточно стремительно распространяется по организму, снижая общий иммунитет. Кондиломы приносят как визуальный, так и моральный дискомфорт: усложняют проведение сеансов личной гигиены и усложняют половую жизнь.
Велик риск травматизации новообразований во время коитуса или принятия душа, а это уже прямой путь инфицирования раны. Кроме прочего, кондиломатоз — это заразное заболевание, ведь он вызван папиллома вирусом. Передается данный вирус половым путем, причем использование презерватива не дает 100% гарантии защиты.
Остроконечные кондиломы у мужчин
ВПЧ-инфекция у мужчин чаще протекает бессимптомно (носительство), но в ряде случаев регистрируется появление на головке и стволе полового члена, губках уретры, внутреннем листке крайней плоти, мошонке и перианальной области единичных или множественных разрастаний — остроконечных кондилом. Они мягкие на ощупь, телесного или розоватого цвета, неприятных ощущений часто не вызывают, но при расположении в устье уретры или мочеиспускательном канале появляются разбрызгивание или прерывание струи мочи, при массивных разрастаниях мочеиспускание становится болезненным, появляется зуд и жжение.
Заражение происходит половым путем. Вероятность инфицирования даже при однократном половом акте достигает 60%. При наличии анальных половых контактах инфицирование ВПЧ достигает 50 — 60%. При инфицировании мужчин ВПЧ высокой степени озлокачествления развиваются бовеноидный папулез, карцинома пениса и анального отверстия.
Основным методом диагностики генитальных бородавок у мужчин является методика ПЦР и ДНК-гибридизации. Обязательным является обследование на наличий инфекций, передающихся половым путем, ВИЧ-инфекцию. При необходимости проводится иммунологическое исследование.
Для лечения кондилом применяется деструктивная терапия и иммунотерапия. Вариант лечения подбирается индивидуально.
Рис. 30 и 31. Остроконечные кондиломы в области ануса.
Рис. 32 и 33. На фото кондиломы у мужчин.
Рис. 34 и 35. Эндоуретральные кондиломы.
Рис. 36 и 37. На фото остроконечные кондиломы в области ануса.
Диагностика кондилом
В большинстве случаев заболевания диагноз аногенитальных бородавок устанавливается визуально. Для уточнения диагноза используются:
- цитологическое и морфологическое исследование;
- молекулярно-биологические методы (ПЦР и ДНК-гибритизация), с помощью которых определяются ДНК 12-и типов ВПЧ высокой степени озлокачествления;
- выявление антител, вырабатываемых организмом к вирусоспецифическим протеинам Е2, Е6 и Е7;
- при планировании удаления кондилом деструктивными методами проводится исследование крови на гепатиты В, С и сифилис.
С целью отличия кондилом от злокачественных новообразований и определения границ патологических разрастаний проводится проба с 3% раствором уксусной кислоты.
При проведении пробы на поверхность образований на 10 минут накладывают медицинскую салфетку, смоченную в растворе уксусной кислоты. Кондиломы при этом приобретают белесоватую окраску, так в клетках содержится гликоген, а сосудистый Рис. усиливается. При раковом поражении разрастания окраску не меняют. При обработке раствором Люголя плоские кондиломы выглядят, как мозаика.
В ряде случаев требуется консультация уролога, проктолога и иммунолога.
У женщин с остроконечными кондиломами проводятся кольпоскопический и цитологический скрининги. При наличии признаков ВПЧ-инфекции проводится прицельная биопсия и диагностическое выскабливание слизистой шейки матки.
Рис. 38 и 39. Положительный тест с 3% уксусной кислотой при поражении шейки матки. Тест позволяет выявить кондиломы и определить границы повреждения.
Виды
Выделяют два вида кондилом, которые могут появиться у женщин:
Остроконечные — они обнаруживаются на слизистой оболочке малых и больших половых губ, вокруг входа в мочеиспускательный канал, вокруг ануса или клитора. Кроме того, данный вид кондилом поражает кожу на бедрах и ягодицах. Остроконечные кондиломы растут наружу, образуют сосочковый слой. Выглядят новообразования как темно-красные или коричневые папулы, мелкие, множественные, образовываются в группы, толщина — не более 1 мм. Они отличаются низкой онкогенной активностью.
Плоские — растут вглубь эпителиального слоя и вызывают в нем значительные изменения. Место их локализации — шейка матки. Невооруженным глазом и даже гинекологическими зеркалами практически незаметны. Этот вид кондилом обладает высоким риском злокачественного процесса, вплоть до развития рака шейки матки. Внешне кондиломы состоят из множества частичек разной формы, имеют шероховатую поверхность.
Сравнение методов удаления кондилом вульвы
К сожалению, на сегодняшний момент, нет абсолютно безрецидивного метода удаления.
У каждого метода свои недостатки и преимущества.
Какой метод будет наиболее эффективным в конкретном случае, определяется видом кондилом, их количеством, врачебным опытом в данной сфере деятельности и предпочтений пациентки.
Но, в первую очередь, надо учитывать локализацию и доступность высыпаний.
Именно этот параметр определяет выбор методики удаления.
Самая высокая эффективность от применения у электрокоагуляционного и радиоволновых методов – девяносто- девяносто пять процентов.
У криодеструктивного метода – около восьмидесяти пяти процентов.
У лазерного удаления – около семидесяти процентов.
Рецидивы, чаще всего бывают после лазерного удаления – от двадцати трёх до пятидесяти двух процентов.
После криодеструкции – от двадцати пяти до сорока.
Радиоволновой метод дает показатели от двадцати до двадцати пяти процентов случаев.
И самые лучшие показатели у метода электрокоагуляции – от девятнадцати до двадцати четырёх процентов.
Хирургическое удаление – это только симптоматическое лечение, причина их появления — ВПЧ остается.
Поэтому возможность появления кондилом снова остается всегда.
Об этом нужно помнить всегда и стремится перевести ВПЧ в латентное существование.










Добавить комментарий