Где в теле человека размножается малярийный паразит
Содержание:
- Общие сведения
- Как передается малярия
- Строение и пути заражения малярийным плазмодием
- Осложнения малярии
- Роль основного и промежуточного хозяина в циклах
- Профилактические мероприятия
- Особенности малярии у детей
- Что такое малярия
- Класс Споровики (Sporozoea)
- Признаки поражения организма малярийным плазмодием
- Эпидемиология малярии
- Исторические аспекты
- Формы малярии и симптомы
- Диагностика и лечение
Общие сведения
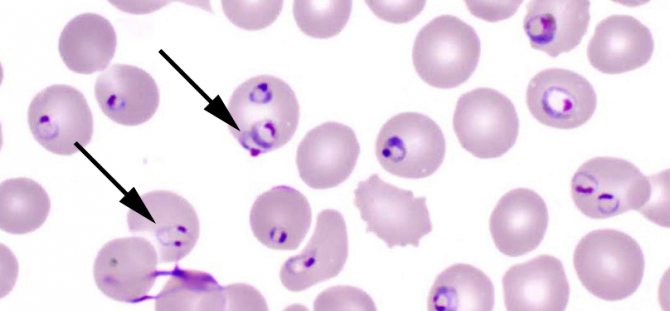
Взрослые трофозоиты и шизонты напоминают таковых Plasmodium malariae (пигмент в виде отдельных крупных зерен, шизонты занимают большую часть эритроцитов, форма округлая, псевдоподии и вакуоли отсутствуют, ядра крупные и неправильной формы).
Эритроциты, содержащие кольца Plasmodium ovale, почти не изменяются в размерах, исключение составляют эритроциты, содержащие 2 и более колец. На стадии зрелого трофозоита эритроциты увеличиваются, обесцвечиваются, в некоторых становится видна зернистость (крупные немногочисленные зерна темно-красного цвета). Примерно у 1/3 пораженных эритроцитов изменяется форма, В тонких участках мазка отдельные эритроциты имеют овальную форму, что дало название и возбудителю, а один конец эритроцита вытягивается и становится бахромчатым. В толстой части мазка некоторые эритроциты приобретают округлую звездчатую форму.
Наиболее характерными отличиями Plasmodium ovale от Plasmodium malariae служат: наличие нескольких паразитов в одном эритроците при общем небольшом количестве их в препарате, беспорядочное расположение мерозоитов в моруле, изменение пораженных эритроцитов (увеличение, обесцвечивание, зернистость, овально-вытянутая форма, бахромчатость или звездча-тость краев).
Изменение эритроцитов может затруднять дифференциацию Plasmodium ovale с Plasmodium vivax. Наиболее характерными отличиями для Plasmodium ovale служат наличие нескольких паразитов в эритроците при общем небольшом их количестве в препарате; форма пораженных эритроцитов; длительное сохранение вакуоли и кольцевидного строения при отсутствии характерных выростов (ложноножек); отсутствие молодых трофозоидов причудливой формы; более крупные размеры ядер и более интенсивная их окраска.
Как передается малярия
Высокая вероятность летального исхода заставляет всех людей, которые собираются в Азию или Африку на отдых, серьезно отнестись к этой болезни. Источник инфекции при малярии – комары рода Anopheles, кусают только самки. Остальные виды этих насекомых не являются носителями, через них. Малярия передается одного из типов, они отличаются друг от друга некоторыми морфологическими признаками:
- P. ovale;
- P. vivax;
- P. knowlesi;
- P. malariae.
У этих микробов жизненный цикл состоит из нескольких стадий, за время которых они меняют хозяев: человека и комара. Когда возбудитель попадает к первичному носителю, он выпускает вещество, которое привлекает комаров. Далее при кровососании он попадает к насекомому, проходит там последнюю стадию развития и возвращается через укус. Вероятность заражения зависит от:
- ландшафта местности;
- климатических условий, которые могут стать благоприятной средой для распространения инфекции;
- бытовые условия;
- состояние иммунитета человека;
- экономические факторы;
- миграция населения.
Схема передачи возбудителя малярии человеку
Источником становится паразитоноситель или больной человек, который имеет в крови гаметоциты. Малярия – инфекция трансмиссивного типа, передающаяся посредством укуса комара. Обнаруживаются гаметоциты из анализа крови уже на первых днях развития болезни. Их количество возрастает, когда проходит несколько повторов эритроцитарной шизогонии. Схема передачи возбудителя малярии человеку зависит от первичного носителя микроба.
Укус комара (трансмиссивный механизм)
Это основной способ передачи микроба, которые обеспечивает существование плазмодиев. Человек становится источником инфекции, в крови которого содержатся зрелые гаметоциты (женские, мужские клетки паразита). Переносчиками болезни становятся только самки особи комаров Anopheles. Малярийный плазмодий проходит несколько этапов развития: сначала желудок комара, куда он попадает после укуса человека, происходит созревание гаметоцитов, слияние, многократное размножение, затем образуются спорозоиты, которые скапливаются в слюнных железах насекомого.
Шизонты, трофозоиты – бесполые формы плазмодия не выживают в желудке и погибают. Малярийный плазмодий в организме человека проходит бесполый этап деления, у комара – половое деление. Во время укуса клетки паразитов просачиваются в кровеносное русло и распространяются по всему телу, поражая внутренние органы, вызывая описанные выше симптомы малярии.
Вертикальный механизм
Это вариант, когда заражение происходит от матери к плоду или новорожденному ребенку в процессе рождения. Крайне редко переносится малярия через плаценту. Большинство случаев передачи болезни приходится при родах, когда попадается некоторое количество материнской крови в кровоток малыша, если эритроциты содержат бесполые формы плазмодия малярийного.
Парентеральный механизм
Является причиной развития шизонтной малярии. Передача микроба происходит при переливаниях крови или внутривенных инъекциях (часто среди наркоманов, которые используют общую иглу). В первом случае источником возбудителя становится донор, который заражен малярией, с сублатентной паразитемией (недостаточное количество паразитов). По этой причине на территории, где существует риск заражения малярией при заборе донорской крови проводят серологическое изучение крови вместе с паразитологическими методами лабораторной диагностики.
Во втором случае, когда источником возбудителя становятся инъекции, в кровь попадает совсем мало паразитов, поэтому инкубационный период может растянуться до 3 месяцев. При массивном заражении этот срок очень короткий – несколько суток. Это важный момент, который необходимо учитывать при диагностике у больных признаков малярии, перенесших операцию, наркоманов.
Строение и пути заражения малярийным плазмодием
Малярию, или болотную лихорадку, вызывают различные виды простейших. Особенности строения и распространения плазмодия позволяют ему легко проникать в эритроциты людей.
Плазмодии переносятся самками комаров Anopheles. Комары инфицируются при укусе больного малярией или носителя. Слюнная жидкость комара-паразитоносителя содержит спорозоиты. Человеческий организм – промежуточный хозяин для плазмодия.
Путь передачи возбудителя — трансмиссивный. Это означает, что малярийная инфекция передается при укусах насекомых.
Кроме того, плазмодий может передаваться через плаценту от беременной матери к ребенку и при переливании крови.
Осложнения малярии
Большую опасность представляют злокачественные формы малярии: церебральная (малярийная кома), инфекционно-токсический шок (алгидная форма), тяжелая форма гемоглобинурийной лихорадки.
Церебральная форма возникает чаще в первые 24-43 ч от начала заболевания, особенно у лиц с дефицитом массы тела. Предвестниками малярийной комы являются сильная головная боль, резкая слабость, апатия или, наоборот, беспокойство, суетливость. В прекоматозном периоде больные малоподвижны, односложно и неохотно отвечают на вопросы, быстро истощаются и снова погружаются в сопорозное состояние.
При осмотре голова больного запрокинута назад. Ноги чаще находятся в положении разгибания, руки полусогнуты в локтевых суставах. У больного выражены менингеальные симптомы (ригидность затылочных мышц, симптомы Кернига, Брудзинского). Эти симптомы при малярийной коме обусловлены не только церебральной гипертензией, но и связаны также с поражением тонических центров в лобной области. Не исключаются кровоизлияния в оболочке головного мозга. У отдельных больных отмечаются явления гиперкинеза от клонических судорог мышц конечностей до общих тетанических или эпилептиформных судорожных припадков. В начале комы исчезает глоточный рефлекс, позднее – роговичный и зрачковый рефлексы.
При обследовании больного температура тела 38,5-40,5°С. Тоны сердца приглушены, частота пульса соответствует температуре тела, артериальное давление снижено. Дыхание поверхностное, учащенное от 30 до 50 раз в минуту. Печень и селезенка увеличены, плотные. Нарушается функция тазовых органов, вследствие чего появляются непроизвольные мочеиспускание и дефекация. В периферической крови у половины больных наблюдается увеличение количества лейкоцитов до 12-16o109/л с ядерным сдвигом в сторону молодых форм нейтрофилов.
При инфекционно-токсическом шоке (алгидной форме малярии) развиваются резкая слабость, заторможенность, переходящая в прострацию. Кожа бледно-серого цвета, холодная, покрыта потом. Черты лица заострены, глаза глубоко запавшие с синими кругами, взгляд безучастный. Температура тела понижена. Дистальные участки конечностей цианотичны. Пульс чаще 100 уд/мин, малого наполнения. Максимальное артериальное давление падает ниже 80 мм рт. ст. Дыхание поверхностное, чаще 30 раз в минуту. Диурез менее 500 мл в сутки. Иногда бывает диарея.
Гемоглобинурийная лихорадка чаще возникает после приема хинина или примахина. Массивный внутрисосудистый гемолиз могут вызывать и другие лекарства (делагил, сульфаниламиды). Осложнение возникает внезапно и проявляется потрясающим ознобом, гипертермией (до 40°С и более), ломотой в мышцах, суставах, резкой слабостью, рвотой темной желчью, головной болью, неприятными ощущениями в верхней половине живота и пояснице. Основным симптомом гемоглобинурии является выделение мочи черного цвета, что обусловлено содержанием в свежевыпущенной моче оксигемоглобина, а в постоявшей – метгемоглобина. При стоянии моча разделяется на два слоя: верхний слой, имеющий прозрачный темно-красный цвет, и нижний – темно-коричневый, мутный, содержащий детрит. В осадке мочи, как правило, обнаруживаются глыбки аморфного гемоглобина, единичные неизмененные и выщелоченные эритроциты. Сыворотка крови приобретает темно-красный цвет, развивается анемия, снижается показатель гематокрита. Повышается содержание свободного билирубина. В периферической крови нейтрофильный лейкоцитоз со сдвигом в сторону молодых форм, увеличивается число ретикулоцитов. Наиболее опасным симптомом является острая почечная недостаточность. В крови быстро нарастают показатели креатинина и мочевины. На следующий день кожа и слизистые приобретают желтушную окраску, возможен геморрагический синдром. В нетяжелых случаях гемоглобинурия продолжается 3-7 дней.
Роль основного и промежуточного хозяина в циклах
Для описания паразитической формы жизни очень важны 3 понятия: основной, промежуточный и резервуарный хозяин.
Основным хозяином для паразита является тот вид, в котором происходит половое размножение. Здесь женская и мужская особи спариваются, в результате чего появляется особь с другим генотипом. Окончательным хозяином является и тот организм, в котором находится паразит с гермафродитным размножением. Ведь оплодотворение все равно происходит, хотя результатом этого процесса является появление клона, а не генетически новой особи.
Промежуточным хозяином является организм, в котором происходит бесполое размножение. Он нужен для того, чтобы увеличилось количество личинок.
Резервуарный хозяин это тот организм, который всего лишь кормит и содержит паразита.

Комар это основной хозяин малярийного плазмодия, а человек промежуточный. Резервуарный хозяин у этого паразита отсутствует.
Однако нельзя основного хозяина рассматривать как главное звено в жизненном цикле. Скорее это понятие следует трактовать в качестве среды, где завершается цикл развития.
Зачем же малярийному плазмодию тело человека, если основное его размножение происходит в теле комара? В чем вообще смысл промежуточных хозяев?
Объясняется это экологическими законами формирования устойчивого состояния популяции. Обычно паразит не стремится убить своего хозяина, потому что тогда он теряет не только источник пищи, но и комфортную среду существования. Существуют исключения из этого правила, но они крайне редки и представляют собой очень узкую специализацию паразита.
Человек нужен малярийному плазмодию для того, чтобы увеличить количество особей в период неполовой стадии развития. В теле комара плазмодий не смог бы достичь такой численности. Иметь одного хозяина в мире паразитов это увеличение риска вымирания. Однако и слишком большая взаимозависимость окончательного и промежуточного хозяев тоже увеличивают степень риска. Самый лучший вариант эволюция давно уже придумала это переход от паразитизма к симбиозу. Однако у малярийного плазмодия такой путь развития пока еще не наблюдается.
Профилактические мероприятия

При подозрении на возможное заражение принимаются медикаменты в дозах, назначенных инфекционистом.
В настоящее время разрабатывается вакцинопрофилактика.
Люди, находящиеся в очаге эпидемии, при появлении повышенной температуры подлежат изоляции и лабораторному обследованию. Чем раньше начато лечение, тем лучше результат. Приехавших из стран с малярийными очагами людей необходимо обследовать. Переболевших должен наблюдать врач-инфекционист на протяжении 3-х лет.
Более подробную информацию о возбудителе малярии, симптомах заболевания и современных методах лечения вы получите, просмотрев видео-обзор:
https://youtube.com/watch?v=UqwC7aN6tQA
23,268 просмотров всего, 9 просмотров сегодня
Особенности малярии у детей
Низкий иммунитет у детей обуславливает тяжелую клиническую картину, поэтому если появилась симптоматика, нужно срочно обратиться к врачу. У ребенка до 5-летнего возраста своеобразное течение заболеваний. В период возникновения лихорадочных приступов отсутствует потоотделение и вместо озноба появляется синюшность конечностей, под носом. Кожа малыша бледнеет, начинаются судороги и рвота. Малярия у детей характеризуется резким скачком температуры, затем снижением до субфебрильной. Отравление организма токсическими веществами приводит к расстройству пищеварения: боль в животе, понос. Появляются характерные признаки:
Что такое малярия
Под малярией понимают группу трансмиссивных инфекционных заболеваний, которые сопровождаются лихорадкой, ознобами, увеличением селезёнки и печени, типичным изменением картины крови.
История малярии насчитывает более 50 000 лет. Официальной родиной заболевания является Западная и Центральная Африка. В результате молекулярно-генетического анализа определено, что предком плазмодия — возбудителя инфекции, было свободноживущее простейшее, способное к фотосинтезу. В дальнейшем они адаптировались к обитанию в кишечнике водных беспозвоночных, а затем в личинках кровососущих насекомых. Таким образом, простейшее приспособилось к жизненному циклу в оргазмах двух хозяев. С наступлением эры человека появились малярийные паразиты, жизненный цикл которых проходил в организме людей и комаров. Эту теорию подтверждают раскопки окаменелости древних кровососущих насекомых со следами паразитов, возраст которых составил более 30 млн лет.
малярийный плазмодий
Возбудителем малярии являются плазмодии — паразитические простейшие рода Plasmodium, которые попадают в кровь человека после укуса малярийного комара. Вызывают малярию 5 видов плазмодий — Pl. falciparum, Pl. vivax, Pl. ovale, Pl. malariae и Pl. knowlesi. Последний вид выделен недавно и характерен для Восточной Азии. Больше распространены плазмодии Pl. falciparum — до 90% случаев заражения малярией вызывают эти простейшие.
Какие именно комары переносят малярию? — смертельно опасная болезнь передаётся через укус самки рода Anopheles. Развитие плазмодиев в их организме зависит от наружной температуры, которая должна быть не ниже 16–19 °C, а также адаптивности к переносчику. Сезон передачи инфекции тоже зависит от климата — в Африке он круглогодичен, в субтропиках — в летние, осенние месяцы. Комары, впавшие в зимнюю спячку, весной уже незаразны, так как в их организме в это время погибают спорозоиты — репродуктивная форма жизненного цикла малярийного плазмодия, способная к бесполому размножению, которая при укусе со слюной комара попадает в кровь человека.
Источник инфекции малярии — больные и носители, в крови которых есть гаметоциты — половые клетки плазмодий готовые к размножению (спорогонии) в организме комара. И больной, и носитель заразны для насекомого в течение всего периода нахождения гаметоцитов в их крови. При трёхдневной, четырёхдневной и овале-малярии гаметоциты присутствуют в крови с начала болезни и исчезают одновременно с шизонтами — эритроцитарными формами плазмодия. При тропической форме гаметоциты обнаруживаются в крови на 7–10 дни от начала приступов и после исчезновения шизонтов остаются там ещё 1,5–2 месяца. Человек для малярийного плазмодия является промежуточным хозяином, поскольку в его организме паразит проходит только бесполое деление. Основным хозяином для плазмодия является комар, в организме которого происходит его половое размножение.
Ведущее эпидемиологическое значение имеют больные малярией — люди с выраженной паразитемией и слабой напряжённостью иммунитета. Паразитоносители отличаются более сформированным антипаразитарным иммунитетом — в их крови циркулируют антитела, блокирующие развитие гаметоцитов.
Наиболее подвержены заражению дети, поверхность тела которых доступна для укуса комара. У них тонкая, мягкая кожа, они не используют дезодоранты и другие средства, отпугивающие насекомых, много времени проводят на улице.
Класс Споровики (Sporozoea)
Малярийный плазмодий (Plasmodium vivax) (рис. 1) относится к подотряду Кровяные споровики (Haemosporidina). Вызывает у человека тяжелое широко распространенное заболевание малярию. Заражение человека происходит при укусе малярийного комара (род Anopheles), слюна которого содержит возбудителя на стадии спорозоитов.
Веретенообразные тонкие спорозоиты током крови доносятся до печени, внедряются в ее клетки, где развиваются и делятся путем шизогонии. Образовавшиеся в результате деления в клетках печени молодые плазмодии (мерозоиты) поступают в кровь и проникают в эритроциты.
В эритроцитах они превращаются сначала в трофозоиты (питание гемоглобином и рост), затем – в шизонты (бесполое размножение). Таким образом, различают две формы шизогонии: тканевая и эритроцитарная.
В результате эритроцитарной шизогонии образуются 10–20 мерозоитов, которые разрушают эритроцит, выходят в кровь и заражают следующие эритроциты. При разрушении эритроцитов в кровь попадают и токсичные продукты жизнедеятельности плазмодия.
Эритроцитарная шизогония длится у данного вида плазмодия 48 часов. Цикличность приступов малярии обусловлена цикличностью выходов мерозоитов и продуктов их метаболизма из эритроцитов в плазму крови.
После нескольких циклов шизогонии в эритроцитах образуются гамонты, которые в организме комара превратятся в макрогаметы и микрогаметы.
Образовавшаяся в результате оплодотворения зигота обладает подвижностью и называется оокинетой. Оокинета мигрирует через стенку кишечника комара и на внешней поверхности кишечника превращается в ооцисту.
Ядро ооцисты многократно делится и ооциста распадается на огромное количество спорозоитов – до 10000, этот процесс называется спорогонией. Спорозоиты перемещаются в слюнные железы комара.
рис. 1. Жизненный цикл малярийного плазмодия: 1 – спорозоиты, 2-4 – шизогония в печени (2 – спороит,внедрившийся в печеночную клетку, 3 – растущий шизонтс многочисленными ядрами, 4 – шизонт, распадающийся намерозоиты), 5-9 – эритроцитарная шизогония, 10 – мерозоиты,11-12 – гаметогония и образование гамонтов, 13 – макрогамета,14 – микрогамонт, 15 – образование микрогамет (фрагелляция),16 – копуляция, 17 – зигота, 18 – подвижная зигота (оокинета),19 – проникновение оокинеты сквозь стенку кишечника комара,20 – превращение оокинеты в ооцисту на наружной стенкекишечника комара, развитие ооцисты, 21-23 – развитие ооцисты,24 – спорозоиты, покидающие ооцисту, 25 – спорозоиты
в слюнных железах комара.
В жизненном цикле малярийного плазмодия человек является промежуточным хозяином (тканевая шизогония, эритроцитарная шизогония, начало гаметогонии), а малярийный комар – окончательным (завершение гаметогонии, оплодотворение и спорогония).
falciparum) – 48 часов. Если возбудителем является P. vivax, то заболевание называется трехдневной малярией. Если возбудителем является P. ovale, то заболевание – трехдневная малярия типа «овале». Если возбудитель P.
falciparum, то заболевание – тропическая малярия.
Малярия характеризуется периодическими приступами лихорадки, каждый приступ включает стадии озноба, повышения температуры до 41° и длится до 6–12 часов. Интервалы между приступами зависят от вида плазмодия. Кроме лихорадочного состояния развивается анемия (малокровие).
Лабораторная диагностика – обнаружение плазмодиев в мазке или толстой капле крови.
Токсоплазма (Toxoplasma gondii) относится к подотряду Эймериевые (Eimeriina). Является внутриклеточным паразитом человека и животных, вызывает повсеместно распространенное заболевание токсоплазмоз.
Жизненный цикл (рис. 2) происходит со сменой хозяев. Окончательным хозяином является кошка, в ее кишечнике происходит половое размножение, промежуточными хозяевами являются человек, грызуны, крупный имелкий рогатый скот и другие виды теплокровных животных.
Клинические симптомы токсоплазмоза разнообразны и зависят от того, какие именно органы поражены паразитом. Токсоплазма может паразитировать в нервной, половой, лимфатической и других системах. У взрослых токсоплазмоз может быть бессимптомным.
Заражение человека происходит различными способами: а) перорально при употреблении сырого или полусырого мяса больного животного; б) перорально с овощами, фруктами, загрязненными ооцистами; в) через загрязненные ооцистами руки и предметы; г) трансплацентарно от матери-носительницы к плоду.
рис. 2. Жизненный цикл токсоплазмы: А – окончательный хозяин (кошка), Б – промежуточныйхозяин (грызуны): 1-3 – стадии развития ооцисты
во внешней среде, 4 – внутриутробное заражение.
Признаки поражения организма малярийным плазмодием
Когда тропический комар – окончательный хозяин малярийного плазмодия и переносчик инфекции, заражает человека, заболевание не сразу дает о себе знать. Признаки жизнедеятельности паразита проявляются по прохождении инкубационного периода, который зачастую длится чуть более недели.
Развитие малярии наиболее остро ощущается в момент, когда инфекционные возбудители покидают эритроциты крови. В этот период человек начинает страдать от лихорадки. Явным признаком наличия недуга становится существенное повышение температуры тела, что сопровождается ознобом и ощущением жара. Инфицированные нередко впадают в бред, вызванный сильнейшими приступами головной боли.
Со временем вышеуказанные признаки развития малярии угасают. Температура тела снижается. В дальнейшем промежуточный хозяин паразитарной инфекции ослабевает. Однако через некоторое время неприятные симптомы вновь возвращаются. Без должного лечения происходят разрушительные изменения в структуре печени и селезенки. Организм носителя инфекции становится истощенным. Нередко быстрое прогрессирование заболевания без адекватной помощи приводит к летальному исходу.
Эпидемиология малярии
Малярия — это болезнь, передающаяся от паразитов рода Plasmodium, будучи пятью видами, упомянутыми в предыдущем разделе, основными возбудителями.
С географической точки зрения это затрагивает тропические и субтропические страны. Это связано с тем, что паразит и его переносчик оптимально развиваются в условиях окружающей среды, которые преобладают в этих районах..
Эта болезнь в этих странах стала основной проблемой общественного здравоохранения, особенно в тех, где уровень бедности высок.
передача
Форма передачи малярии — через укус женского комара рода малярийный комар. Это вектор, который играет определяющую роль в жизненном цикле паразита.
Инкубационный период
Инкубационный период — это время, необходимое индивидууму для проявления какого-либо признака или симптома после того, как паразит проник в его организм..
Каждый вид Plasmodium имеет свой инкубационный период:
- P. falciparum: 7 — 14 дней
- P. vivax: 8 — 14 дней
- P. malariae: 7 — 30 дней
- P. ovale: 8 — 14 дней
Клиническая картина
Тяжесть клинической картины зависит от причинных видов. Хотя симптомы, как правило, одинаковы, когда возбудителем является вид Plasmodium falciparum, они развиваются в сторону более серьезной картины.
Среди симптомов и признаков наиболее характерных для этого заболевания упоминаются:
- Высокая температура
- озноб
- потение
- анемия
- головная боль
- Тошнота и рвота
- Мышечные боли
Если малярия вызвана Plasmodium falciparum, Могут быть некоторые признаки, которые считаются «опасными» и которые предупреждают о серьезных осложнениях в течение болезни. Среди них:
- желтуха
- Цианоз (синий цвет кожи и слизистых оболочек из-за недостатка оксигенации)
- диспноэ
- Тахипноэ (увеличение частоты дыхания)
- Гиперемезис (тошнота и сильная рвота)
- Гиперпирексия (Чрезвычайно высокая температура)
- Неврологические изменения
диагностика
Диагноз заболевания ставится с помощью лабораторных исследований. Наиболее часто используется оценка мазка периферической крови, по которой можно определить наличие или отсутствие паразитов..
Однако, чтобы результат этого теста был полностью надежным, необходимо, чтобы лицо, выполняющее его, было экспертом. Иногда его необходимо повторить несколько раз, чтобы поставить точный диагноз.
Точно так же существуют другие тесты, которые, хотя они и более дорогие, но и более надежные. Одним из них является полимеразная цепная реакция (ПЦР), которая представляет собой метод молекулярной диагностики, при котором идентифицируется ДНК возбудителя. Другие передовые методы включают непрямую иммунофлюоресценцию и иммуноанализ.
лечение
Наиболее эффективное лечение малярии основано на комбинации некоторых лекарств, среди которых препарат, который дал лучшие результаты, — хлорохин. Производные артемизинина, хинин в сочетании с доксициклином или клиндамицином и мефлохином также использовались..
Быстрое применение лечения важно после того, как патология была диагностирована, поскольку ее отсроченное внимание может вызвать серьезные осложнения, такие как почечная и печеночная недостаточность, менингит, дыхательная недостаточность, гемолитическая анемия и, наконец, смерть
Исторические аспекты
Исторический очаг этого заболевания – Африка. С этого материка малярия разошлась по всему миру. В начале XX века количество заболевших составляло около 700 млн. в год. Один из 100 зараженных умирал. Уровень медицины XXI века уменьшил заболеваемость до 350-500 млн. случаев в год и сократил смертность до 1-3 млн. человек в год.
Впервые как отдельное заболевание малярия была описана в 1696 г., тогда же официальной медициной того времени было предложено лечение симптомов патологии корой хинного дерева, которая использовалась народной медициной уже давно. Эффект действия этого лекарства не могли объяснить, ведь у здорового человека хина при приеме вызывала жалобы, подобные лихорадке. В этом случае был применен принцип лечения подобного подобным, который в XVIII веке проповедовал Самуил Ганеман – основатель гомеопатии.
Привычное для нас название болезни известно с 1717 года, когда итальянский лекарь Ланчини установил причину развития болезни, идущую из «гнилого» воздуха болот (mal`aria). Тогда же возникло подозрение, что виновниками переноса болезни являются комары. XIX век принес много открытий в установлении причин малярии, описании цикла развития и классификации заболевания. Микробиологические исследования позволили найти и описать возбудителя инфекции, который был назван малярийным плазмодием. В1897 году И.И. Мечников внес возбудителя патологии в классификацию микроорганизмов как Plasmodium falciparum (класс споровиков, тип простейших).
В XX веке разработали эффективные лекарства для терапии малярии.
С 1942 года П.Г. Мюллер предложил применение мощного по действию инсектицида ДДТ, для обработки зоны очагов болезни. В середине XX века, благодаря воплощению глобальной программы ликвидации малярии, удалось ограничить заболеваемость до 150 млн. в год. Последние десятилетия приспособившаяся инфекция начала новую атаку на человечество.
Формы малярии и симптомы
Фактически малярия — это четыре сходных по симптоматике ранних проявления болезни (как описано выше Plasmodium vivax, P. ovale, P. malariae, P. falciparum.), что делает невозможной дифференцировку их только на основании клинических признаков. Более того, лихорадочные проявления первых дней болезни не отличимы от других лихорадок вирусной или бактериальной природы.
Тропическая малярия
Наиболее значимая малярийная инфекция — это малярия, вызываемая при укусе комаров, так называемых в науке Plasmodium falciparum. Клинический тропическая малярия может проявляться широким спектром симптомов, включая лихорадку, озноб, потливость, головную боль. На пике клинических проявлений тропическую малярию характеризуют ежедневные приступы лихорадки с подъемами температуры тела выше 40°С. При течении заболевания наблюдается одновременное увеличение селезёнки и печени. При осложненном течении наблюдается нарушение свертываемости крови, шок, почечная и печеночная недостаточность, отеки легких и мозга, кома и смерть.
Тяжелейшим осложнением тропической малярии является гемоглобинурийная лихорадка – представляет собой острое заболевание, характеризующееся повышением температуры, ознобами, желчной рвотой, желтухой.
Инкубационный период тропической малярии составляет 8-12 дней. Однако, у лиц, находившихся на химиопрофилактике, этот срок может увеличиваться до 1 года и более. Отдаленных рецидивов при этой форме малярии не наблюдается.
Трехдневная малярия
Другие формы малярии — трехдневная, четырехдневная и овале-малярия – обычно не вызывают летальных исходов. Трехдневная малярия характеризуется длительным относительно доброкачественным течением с лихорадочными приступами развивающимися регулярно с интервалом примерно в 48 часов. Развитие малярийного приступа, так называемой «малярийной триады» включает последовательно озноб, жар и пот.
Лихорадочные приступы без лечения продолжаются от одного до двух месяцев. Интенсивность их постепенно снижается. В дальнейшем возможно развитие одной или нескольких волн рецидивов после латентного периода продолжительностью от 3-6 месяцев до 2-3 лет. В зависимости от штамма возбудителя инкубационный период трехдневной малярии быть коротким (12-14 дней) или длительным (6-20 месяцев).
Четырехдневная малярия
Четырехдневная малярия характеризуется большим интервалом между приступами, достигающим 72 часов. Тяжелым осложнением четырехдневной малярии является развитие почечной недостаточности. Эта форма малярии часто оставляет после себя длительное многолетние последствия, проявляясь нерегулярными лихорадочными эпизодами. В связи с этим резко увеличивается риск заражения четырехдневной малярией от клинический «здоровых» доноров. Инкубационный период при заражении четырехдневной малярией составляет 20-25 дней.
Овале-малярия
Клинические проявления сходны с трехдневной малярией, но отличается менее тяжёлым течением. Минимальный инкубационный период от 11 дней до 6 – 12 – 18 месяцев, как при трехдневной. Известен крайний срок инкубации – 52 месяца.
Диагностика и лечение
Диагностические мероприятия осуществляются следующим образом:
- Проведение анализа на выявление возбудителя малярийного паразита в лабораторных условиях. Считается самым современным и прогрессивным методом.
- Микроскопия мазка крови. По отношению к первому виду диагностики стоит дешевле. Под микроскопом выявляются характерные изменения, происходящие в эритроцитах. Должен проводиться только специализированным лаборантом, процесс отнимает много времени.
- Анализ крови на определение специфических молекул. Альтернативное название &mdash, определение белка в молекулах возбудителя.
 Справиться с заболеванием можно только в комплексном виде. Разработка лечения основывается на следующих принципах:
Справиться с заболеванием можно только в комплексном виде. Разработка лечения основывается на следующих принципах:
- Установление конкретного вида паразита.
- Общая клиническая картина.
- К каким медикаментам у плазмодия сохранилась восприимчивость (в зависимости от географической специфики появления и развития).
Важно: самостоятельное лечение не рекомендуется, поскольку пациент может ухудшить состояние организма. Медикаменты должны подбираться строго лечащим врачом, в зависимости от вида диагностируемого плазмодия
Среди самых распространенных медикаментов можно выделить: Хинин, Тетрациклин, Доксилицин, Артемизин.








Добавить комментарий