Полинейропатия нижних конечностей
Содержание:
Лечение диабетической нейропатии
- снижения уровня глюкозы в крови;
- облегчение болей;
- восстановление поврежденных нервных волокон.
Нормализация уровня сахара при диабетической нейропатииснижающие уровень глюкозы
- Повышающие выработку инсулина в организме:
- меглитиниды: натеглинид, репаглинид;
- производные сульфонилмочевины: гликлазид, ликвидон, глимепирид;
- Повышающие чувствительность тканей к инсулину (сенситайзеры):
- тиазолидиндионы: росиглитазон, циглитазон, троглитазон, энглитазон;
- бигуаниды: метформин, фенформин;
- Нарушающие всасывание углеводов в кишечнике:
ингибиторы альфа-глюкозидазы: акарбоза, миглитол.
Эндокринолог индивидуально подбирает препарат каждому пациенту. Если лечение оказалось неэффективным, то назначают инсулин. Его приходится колоть 1-3 раза в день, в зависимости от особенностей болезни.
Лекарственные средства для обезболивания и восстановления работы нервов
| Группа препаратов | Представители | Механизм лечебного действия | Особенности приема |
| Препараты α-липоевой (тиоктовой) кислоты | Эспа-липон, Тиоктацид, Тиогамма, Тиолепта | Это препараты на основе синтезированных гормонов поджелудочной железы. Они снижают уровень глюкозы в крови и помогают организму откладывать лишние углеводы в виде гликогена. Тиоктовая кислота регулирует отмен веществ, защищает нервные клетки от действия свободных радикалов и токсинов. | Тиогамму вводят по 600 мг в день капельно внутривенно на протяжении 2 недель или по 1 таблетке 1 раз в день 1-4 месяца. Принимают за 30 минут до завтрака, запивая водой. |
| Нейротропные средства | Мильгамма, витамины В1, В6, В12 | Снимают воспаление в нервной ткани, помогают восстановить поврежденные нервные волокна, улучшают проводимость сигнала по нервам. | Мильгамму (комплекс витаминов группы В) принимают по 1 драже 3 раза в сутки на протяжении 2–4 недель. В дальнейшем по 1–2 драже ежедневно. |
| Нестероидные противовоспалительные препараты | Нимесулид Индометацин | Снимают воспаление и отек нервов, а также болевые проявления диабетической нейропатии. | Применяют по 1-2 таблетки 2 раза в сутки после еды. Не желательно употреблять эти препараты более 2 недель подряд – это повышает риск развития побочных эффектов. |
| Трициклические антидепрессанты | Амитриптилин | Тормозит проведение болевых импульсов по нервам в головной мозг. Благодаря такому действию препарат производит сильный обезболивающий эффект. | Принимают по 1 таблетке (25мг) 2-3 раза в день во время или после еды. При необходимости, врач может увеличить дозу до 200 мг в сутки. Курс лечения 3-4 недели. Если возникнут признаки депрессии, то дозу препарата необходимо уменьшить. |
| Антиконвульсанты | Габапентин (Нейронтин) и Прегабалин (Лирика) | Эти средства не дают мышцам судорожно сокращаться, и снимают болевые ощущения, которые возникают в чувствительных рецепторах. | Употребляют независимо от приема пищи по 1 таблетке или капсуле (300 мг) 3 раза в сутки, запивая достаточным количеством жидкости. Длительность лечения до месяца. Снижать дозу препарата необходимо постепенно. Резкая отмена может вызвать судороги. |
| Синтетические опиоиды | Залдиар Оксикодон | Препараты тормозят проведение болевых импульсов. Влияют на болевые и температурные рецепторы, делая их менее чувствительными. Таким образом оказывают обезболивающее и жаропонижающее действие. | Препараты назначаются и дозируются только врачом при отсутствии эффекта от других лекарственных средств! Начинают с 1-2 таблеток в день независимо от приема пищи. Максимальная доза 4 таблетки. Не рекомендуется применять длительно, свыше 4 недель, так как возможно привыкание. |
| Антиаритмические средства | Мексилетин | Это средство блокирует натриевые каналы, нарушая передачу болевых импульсов. А также нормализует сердечный ритм. | Принимают по 1 капсуле каждые 6-8 часов. Капсулы глотают, не разжевывая и запивая достаточным количеством воды. Продолжительность курса 4-6 недель. |
| Местные анестетики | Мазь и пластырь Версатис с лидокаином Кетопрофен гель | Эти средства делают болевые рецепторы нечувствительными к раздражителям. | Наносят на неповрежденную кожу. Пластырь наклеивают на чистую сухую кожу на 12 часов. Потом 12 часов перерыв. Гели наносят на кожу 2 раза в день, достаточно полоски 2-3 см. Длительность лечения до 14 дней. |
Классификация
По локализации классифицируют:
- Нейропатия нижних конечностей. Чаще всего встречается диабетическая нейропатия нижних конечностей, вызванная сахарным диабетом. При данной форме поражается периферическая нервная система, иннервирующая нижние конечности.
- Нейропатия малоберцового нерва. Характерно поражение одного малоберцового нерва, что проявляется слабостью мышц и нарушением чувствительности в иннервируемой зоне. Код по мкб-10: G57 – мононевропатии нижних конечностей.
- Дистальная аксональная нейропатия после пореза. Посттравматическая или аксональная нейропатия развивается в результате поражения нервных окончаний, которые отходят от определённых структур спинного мозга и отвечают за передачу нервного импульса к конечностям. Если нервная передача затруднена или полностью прервана, то пациент предъявляет жалобы на покалывания либо полную потерю подвижности. Дистальная аксональная нейропатия проявляется по-разному в зависимости от характера, вида и локализации патологического процесса.
- Ишемическая нейропатия развивается при сдавливании нервных окончаний в зоне костно-мышечных сочленений и в области позвоночного столба. Регистрируется нарушение не только иннервации, но и кровообращения, что ведёт к формированию ишемии. При хроническом течении процесса и длительно протекающем нарушении развиваются парестезии и гипотрофические процессы, способные в тяжёлых случаях привести к параличу и некрозу. Ишемическая нейропатия имеет богатую симптоматику и не составляет трудностей в постановке диагноза.
- Самой известной формой является оптическая нейропатия. Передняя ишемическая нейропатия зрительного нерва. Характерно поражение переднего отрезка зрительного нерва, что приводит к очень быстрому и стойкому нарушению зрительной функции вплоть до полной или частичной атрофии зрительного нерва. Передняя оптическая нейропатия также известна как сосудистый псевдопаниллия. Задняя ишемическая нейропатия зрительного нерва. Характеризуется повреждением ретробульбарной задней части зрительного нерва из-за ишемического воздействия. Задняя форма также чревата потерей зрительного восприятия.
- Нейропатия локтевого нерва. Периферическая нервная система может поражаться в результате воздействия нескольких причин. Поражение локтевого нерва чаще всего встречается в травматологии. В результате сдавливания нервного ствола, который расположен в области локтевого сустава, поражается вся верхняя конечность.
- Нейропатия лучевого нерва. Клинически проявляется характерным симптомом «висячей кисти», что обусловлено невозможностью разогнуть кисть и пальцы. Повреждение лучевого нерва может бытьсвязано с травмой, метаболическим процессами, ишемией, компрессией.
- Нейропатия срединного нерва. Nervus medianus может быть поражен на любом участке, что неминуемо приведёт к отёчности и выраженному болевому синдрому в области кисти, нарушению чувствительности. Нарушается процесс сгибания всех пальцев и противопоставление большого пальца.
- Нейропатия полового нерва. Развивается в результате поражения срамного нерва, который расположен в области малого таза. Принимает активное участие в акте мочеиспускания и опорожнения кишечника, посылает нервные импульсы по нервным стволам, которые проходят по половым органам. Патология характеризуйте сильнейшим болевым синдромом.
- Нейропатия большеберцового нерва. Клиническая картина зависит от уровня поражения нерва. Большеберцовый нерв отвечает за иннервацию мышц стопы и голени, чувствительность кожных покровов в данной области. Чаще всего причиной развития нейропатии большеберцового нерва служит травматическое повреждение нервного ствола.
- Нейропатия бедренного нерва. Клиническая картина поражения бедренного нерва зависит от уровня повреждения крупного нервного ствола.
- Нейропатия глазодвигательного нерва. Диагностика патологии требует тщательного обследования и носит комплексный характер. Клиническая картина представлена симптомами, которые встречаются при множестве заболеваний. При поражении глазодвигательного нерва отмечается птоз, расходящееся косоглазие и т.д.
Диагностические методы
Для выявления полинейропатии при сахарном диабете необходимо провести комплексное обследование пациента. Врач собирает анамнез, опрашивает больного, оценивая функциональность органов и систем.
Чувствительная восприимчивость к вибрациям оценивают с помощью камертона, прислоняя прибор к разным участкам ступни. Невропатолог использует монофиламент для определения тактильной восприимчивости. Для этого требуется надавить на кожу, ожидая результаты. Исследование должно повторяться трижды.
Порог восприимчивости к температуре выявляется посредством двустороннего прибора, который состоит из пластмассы и метала. Врач поочерёдно прикладывает цилиндр к коже разными сторонами. При нейропатии больной не ощущает разницы между пластиком и металлом. Чувствительность к боли оценивается с помощью особой иглы либо зубчатого колеса.
Примечание! Важное диагностическое значение имеет определение коленного и ахиллова рефлекса. Необходимо произвести забор крови для определения концентрации глюкозы
Также понадобится провести ультразвуковое сканирование, сделать электрокардиограмму и электромиографию. Последнее обследование выявляет скорость передачи импульсов между головным мозгом и мускулатурой
Необходимо произвести забор крови для определения концентрации глюкозы. Также понадобится провести ультразвуковое сканирование, сделать электрокардиограмму и электромиографию. Последнее обследование выявляет скорость передачи импульсов между головным мозгом и мускулатурой.
Виды лечения
Успех лечения нейропатии возможен только при комплексном подходе. Цель терапии в том, чтобы восстановить нервные волокна и проводимость импульсов по нервным путям. Для этого необходимо улучшить питание тканей, восстановить кровообращение, обменные процессы. Добиться улучшений можно, комбинируя различные виды терапии. Также необходимо пролечить фоновое заболевание.
Медикаментозная терапия
Пациенту проводится курс лечения с назначением лекарственных средств:
вазоактивных препаратов для улучшения питания тканей (Трентал, Эмоксипин, Никотиновая кислота и других);
антиоксиданты (витамин Е, Актовегин, Мексидол и т.п.);
витамины группы В для улучшения проводимости, восстановления нервных оболочек;
антихолиэстеразные препараты, улучшающие проводимость нервных импульсов (Амиридин, Эпидакрин);
с некоторой осторожностью используются миорелаксанты для восстановления мышц (Мидокалм, Баклофен), однако следует помнить, что они подходят не всем пациентам (могут усилить мышечную слабость);
для обезболивания применяются нестероидные противовоспалительные препараты (Нимесулид, Кетопрофен, Мелоксикам), а также мази и пластыри с их содержанием (мазь Лидокаин, пластырь Вольтарен и другие);
антидепрессанты (Дулоксетин, Сертралин, Кетадолон);
противосудорожные средства (Прегабалин, Нейронтин);
в тяжелых случаях для снятия болей прописывается наркосодержащие обезболивающие средства (Трамадол и т.п.).
Кроме перечисленных лекарств, пациенту назначаются препараты и процедуры по борьбе с основным заболеванием. В случае диабета это будут препараты, корректирующие уровень сахара в крови. При токсической нейропатии принимаются меры по очистке организма от токсинов. При патологиях щитовидной железы, аутоиммунных заболеваниях возможна гормональная терапия, и так далее.
Физиотерапия
Физиотерапевтические процедуры призваны «разработать» ногу, вернуть ее мышцам, связкам, нервам утраченные функции. С этой целью могут назначаться:
- массаж,
- иглорефлексотерапия;
- лечебная гимнастика;
- грязелечение;
- электрофорез;
- магнитотерапия.
Чтобы лечение нейропатии имело успех, больному необходимы настойчивость, терпение и большое желание быть здоровым. Обязательным условием является избавление от употребления спиртного, других вредных привычек, соблюдение режима дня, здоровый рацион питания. При некоторых заболеваниях, вызвавших нейропатию ног, показана строгая диета (диабет, болезни почек и т.д.).
Классификации нейропатии
В медицинской науке применяют несколько классификаций этого заболевания, которые отличаются по причинам своего появления, а также характеру поражения нервных волокон. В зависимости от причин прогрессирования нейропатия бывает таких типов:
- Диабетической – такая форма нейропатии начинает прогрессировать при снижении концентрации глюкозы в крови человека и развивается на фоне сахарного диабета (преимущественно).
- Посттравматической. Симптомы этой формы нейропатии начинают проявляются после механических трав нервных волокон и их ответвлений, а также после их сдавливания или после оперативного вмешательства.
- В большинстве случаев поражаются седалищный, локтевой, лучевой нерв, а также нервные волокна на нижних конечностях. Наиболее распространёнными являются нейропатии малоберцового, локтевого и лучевого нерва.
- Алкогольной – такая форма нейропатии развивается вследствие употребления алкоголя в слишком больших количествах. Алкоголь и продукты его распада сильно усложняют процесс метаболизма и всасывание витаминов в кишечнике. Такое явление может привести к авитаминозу, а он, в свою очередь, и провоцирует развитие этого заболевания.
- Ишемической – такая форма нейропатии может развиваться из-за нарушения снабжения нервных окончаний кровью.
Виды патологии нейропатии
В зависимости от характера повреждения нервных волокон нейропатия подразделяется на такие виды:
- Сенсорная – в этом случае наблюдается нарушение чувствительности того или иного органа. Болевой синдром отсутствует, нет онемения или покалывания, а также фантомных болей.
- Периферическая нейропатия – о развитии заболевания в этой форме можно говорить в случае нарушения физиологического процесса передачи импульса от центральной нервной системы к тем органам, которые иннервируются посредством поражённых волокон. Характерные симптомы – это сокращение или полная потеря чувствительности, слабость в мышцах; нервные тики, нарушения координации, судороги.
- Моторная – ключевой симптом этой формы – это проблемная двигательная деятельность человека, но при этом проблем с чувствительностью не наблюдается. Часто человек конечностями выполняет неконтролируемые движения, пропадают мышечные рефлексы, усиливается слабость в мышцах.
- Автономная нейропатия – при этой форме нарушена иннервации внутренних органов человека. Она считается наиболее опасной, поскольку при прогрессировании нарушаются функции многих жизненно важных органов, человек может иметь проблемы с глотанием, мочеиспусканием и дефекацией.
В зависимости от того, какое нервное волокно было поражено, нейропатия может относиться: к локтевому нерву; малоберцовому; лучевому; тройничному; нервам нижних конечностей.
Способы лечения
Для лечения применяются не только лекарства, но и физиотерапевтические процедуры, но все будет зависеть от результатов диагностики
Перед непосредственным лечением полинейропатии проводится его диагностика, при которой анализируются проявления заболевания, и устанавливается его причина, с целью отмести патологии, которые проявляются схожими признаками.
Как проводится диагностика:
- Анализируются жалобы пациента.
- Устанавливается срок, когда появились первые симптомы заболевания.
- Выясняется, связана ли деятельность пациента с контактированием с химвеществами.
- Определяется, нет ли у больного алкогольной зависимости.
- Устанавливается наследственные факторы.
- Проводится анализ крови.
- Назначается биопсия нервных окончаний.
- Проводится электронеймография.
- Назначается осмотр у невролога, в некоторых случаях – у эндокринолога, терапевта.
Так как полинейропатия не самостоятельное заболевание, основное ее лечение будет направлено на устранение факторов, которые привели к появлению заболевания. Однако, терапевтические меры должны осуществляться комплексно, дабы одновременно с основным лечением устранить и неприятные симптомы полинейропатии.
Медикаментозная терапия
Список лекарств напрямую зависит от типа и степени развития патологии
Препараты выписываются в зависимости от типа и разновидности заболевания, а также стадии полинейропатии и выраженности ее симптомов:
- Витамины. Предпочтение отдается витаминам группы В в комбинации с другими минералами и витаминами. Витаминные препараты улучшают способность нервов к восстановлению собственных структурных компонентов, обеспечивают антиоксидантную защиту.
- Обезболивающие препараты. Чтобы купировать болевые ощущения, больным назначаются анальгетики (трамал, аспирин) либо нестероидные противовоспалительные препараты, а в особо тяжелых случаях больным дают кодеин или морфий.
- Гормонотерапия и иммуносупрессанты. Схемы терапии гормонами (метилпреднизолон) назначается врачом с учетом нарастания и последующего убывания дозы. Гормонотерапия дополняется назначением иммуноглобулинов (сандоглобулин), причем подобное лечение проводится исключительно в стационарных условиях.
- Лекарственные средства, улучшающие циркуляцию крови в области нервных волокон (тринтал, вазонит, пентоксифиллин).
- Препараты, ускоряющие процесс доставки питательных веществ тканям (пирацетам, мидронат).
При лечении полинейропатии следует понимать, что вылечить заболевание с помощью одних только лекарств нельзя. Немалую роль в терапии заболевания играет правильный режим, питание, реабилитационные мероприятия, а также специальный уход и постоянная забота о больном.
Физиотерапевтические мероприятия
Вследствие нарушения кровообращения такие процедуры благоприятно влияют на восстановление функционирования конечностей
Физиотерапия играет немаловажную роль в лечении полинейропатии, особенно, если заболевание имею наследственную или хроническую форму.
Осуществляются следующие процедуры:
- Воздействие на периферическую нервную систему магнитными полями;
- Лечебный массаж;
- Электрофорез;
- ЛФК.
Массаж при полинейропатии способствует укреплению мышц, улучшает и стимулирует их работоспособность. Благодаря этому двигательные функции быстрее восстанавливаются, риск атрофии мышц значительно уменьшается. Однако, следует учитывать, что при острых формах болезни массаж проводить не следует.
Упражнения по ЛФК могут проводиться, как самостоятельно в домашних условиях, так и под руководством врача. Они помогают стимулировать работу мышц, что позволяет частично либо полностью вернуть работоспособность конечностей.
Народные методы
Из народных методов рекомендуется лечение с помощью эфирных масел – ежедневное натирание стоп эвкалиптовым, пихтовым, гвоздичным маслом поможет облегчить боль и улучшить кровообращение в конечностях.
Полинейропатию нижних конечностей хорошо лечат ножные ванны: в воде (3 литра) растворяется 100 грамм уксуса и поваренная соль (300 г), в ванную опускать воду на 20-30 минут ежедневно в течение месяца.
Основы лечения нейропатии
Лечить данное заболевание нужно комплексно, обязательно с коррекцией основной патологии. При аутоиммунных болезнях назначаются гормоны, цитостатики, при диабете — сахароснижающие лекарства или инсулин, при токсическом типе болезни — очищающие методики (гемосорбция, плазмаферез).
Целями терапии нейропатии нижних конечностей являются:
- восстановление нервной ткани;
- возобновление проводимости;
коррекция нарушений в системе кровообращения;
- улучшение самочувствия;
- снижение болевых ощущений и прочих расстройств;
- оптимизация двигательной функции ног;
- повышение скорости обмена веществ.
Существует много методик лечения, основная из них — медикаментозная.
Хирургическое лечение практикуют только при наличии опухолей, грыж, после травм. Всем больным для предотвращения атрофии мышц показаны физические упражнения из специального комплекса ЛФК, в первое время их выполняют под контролем врача-реабилитолога.
Заболевание успешно лечится при помощи физиопроцедур. Отлично зарекомендовали себя массаж, магнитотерапия, лечебные грязи, рефлексотерапия, электростимуляция мышц. Для предупреждения формирования язв следует носить специальную обувь, применять ортезы.
Основные препараты для лечения патологии
В лечении нейропатии препараты играют ведущую роль. Поскольку в основе лежит дегенерация нервной ткани, следует медикаментозным путем восполнять структуру нервных корешков. Это достигается путем применения таких лекарств:
Нейропротекторы, ускорители метаболизма в нервных клетках — Пирацетам, Милдронат. Улучшают трофику нервной ткани, помогая улучшить ее структуру.
Антихолинэстеразные препараты — Ипидакрин, Прозерин. Оптимизируют сенсорную работу нервов, помогают в передаче нервных импульсов.
Антиоксиданты — Мексидол, Цитофлавин. Способствуют «гашению» действия свободных радикалов, усугубляющих разрушение периферических нервов.
- Препараты альфа-липоевой кислоты. Усиливают метаболизм, усиливают восстановление нейроцитов, особенно показаны при диабетической нейропатии.
В обязательном порядке в курсе терапии применяются витамины группы В, особенно показаны В12, В6, В1. Чаще всего назначаются комбинированные средства — Нейромультивит, Мильгамма в таблетках, уколах. После их приема устраняются расстройства чувствительности, все симптомы уменьшают выраженность.
Чем еще лечат нейропатию?
Очень полезны для организма при любой форме нейропатии нижних конечностей витамины, являющиеся мощными антиоксидантами — аскорбиновая кислота, витамины Е, А. Их обязательно применяют в комплексной терапии заболевания для уменьшения разрушительного влияния свободных радикалов.
Есть и другие лекарства против данной патологии. Они подбираются индивидуально. Таковыми являются:
- гормональные средства для подавления боли, воспалительного процесса — Преднизолон, Дексаметазон;
сосудистые лекарства для улучшения кровообращения в тканях — Пентоксифиллин, Трентал;
- антидепрессанты, седативные средства, препараты против излишней тревожности — Амитриптиллин, Дулоксетин;
- анальгетики, в том числе наркотические при сильных болях — Трамадол, Анальгин, а также НПВН — Кетопрофен, Кетонал Дуо.
Местно рекомендуется применять мази с новокаином, лидокаином, нестероидными противовоспалительными средствами, а также согревающие мази с красным перцем, ядами животных. При бактериальном поражении кожи стоп, ног накладывают повязки с антибиотиками (мази Тетрациклиновая, Оксациллин).
Народное лечение нейропатии
Лечение народными средствами используют с осторожностью, особенно, при диабете. Рецепты могут быть такими:
- Соединить желток сырого яйца и 2 ложки оливкового масла. Добавить 100 мл сока моркови, столовую ложку меда. Пить по 50 мл трижды в день после еды. Курс — 14 дней.
Влить в ведро теплой воды 2/3 стакана уксуса 9%, насыпать стакан соли. Подержать ноги в воде 15 минут. Курс — раз в день месяц.
- Смешать 3 столовые ложки семян пажитника, столовую ложку лаврового листа, все измельчить. Заварить в термосе литром кипятка на час, потом пить по малым порциям в течение дня. Курс — 10 дней.
- Развести голубую глину водой до кашицы, нанести на ноги. Дать высохнуть, потом смыть. Повторять каждый день 2 недели.
При своевременной терапии болезнь имеет хороший прогноз. Даже если причина нейропатии очень тяжелая, ее можно замедлить или остановить прогрессирование, а также повысить качество жизни человека.
Клиническая картина
Скорость развития полинейропатии нижних конечностей зависит от негативного фактора, влияющего на организм. Так, например, при отравлении химическими веществами, патология прогрессирует быстро и первые ее симптомы возникают в течение нескольких дней. При эндокринных, инфекционных и вирусных заболеваниях она может протекать годами, не подавая никаких сигналов. Такое течение болезни является опасным, т. к., несмотря на отсутствие симптоматики, она все равно прогрессирует, приводя к необратимым последствиям.
Зоны повреждения заболеванием
Первые признаки
При развитии полинейропатии нижних конечностей неприятные симптомы сначала возникают в области стоп, затем постепенно распространяются вверх по направлению к ягодицам.
Первичными ее признаками являются:
- жжение;
- покалывание;
- онемение;
- чувство “бегания мурашек” по коже.
В зоне поражения нервных окончаний отмечается нарушение чувствительности – она может как снижаться, так и повышаться. Затем присоединяются болезненные ощущения, которые усиливаются по мере прогрессирования патологии и не купируются при помощи анестетиков.
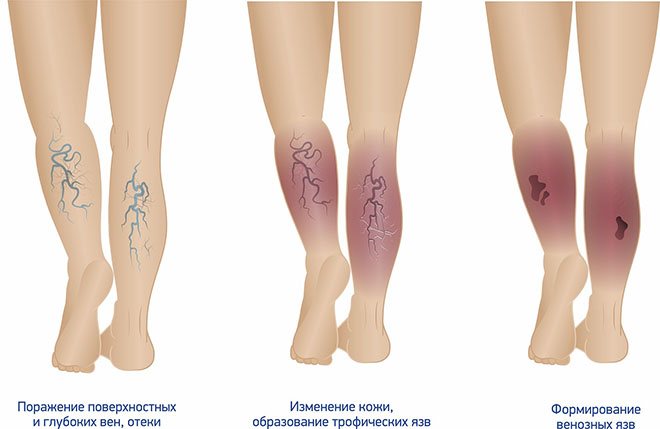
Также отмечаются внешние изменения ног. На их поверхности появляются трещины и язвы, которые долго не заживают, что обуславливается нарушением кровообращения и питания тканей. По этой же причине появляются шелушения, пигментные пятна, ощущение холода в нижних конечностях. У некоторых пациентов полинейропатия сопровождается синдромом “беспокойных ног», что проявляется в виде ощущения горения стоп, ломоты икр и суставов.
В остальном же первичная клиническая картина зависит от типа заболевания и фактора, который его спровоцировал. Например, токсическая полинейропатия развивается в течение нескольких дней с момента отравления мышьяком, ртутью, свинцом, этиловым спиртом или другим веществом. А первые ее симптомы проявляются в виде нарушения двигательной активности и резкого снижения чувствительности.
При воспалительной нейропатии (является следствием перенесенных тяжелых воспалительных патологий) первичная симптоматика включает в себя:
- дискомфорт и онемение ног;
- нарушение речи;
- проблемы с глотанием пищи, напитков.
Аллергическая полинейропатия характеризуется следующими симптомами:
- общими признаками аллергической реакции (сухой кашель, отек, кожная сыпь);
- снижение чувствительности;
- нарушение рефлексов.
Травматический тип патологии возникает спустя несколько недель после получения травмы и проявляется в виде нарушения двигательных функций. Когда причиной развития полинейропатии становятся онкологические заболевания, то ее первичные симптомы чаще всего появляются через несколько дней после проведения химиотерапии.
Выражаются они в виде:
- нарушения чувствительности;
- двигательных расстройств;
- снижения мышечного тонуса;
- моторной дисфункции;
- признаков нарушения вегетативной и нервной систем.
Общая симптоматика
Полинейропатия нижних конечностей проявляется по-разному. Все зависит от типа болезни (сенсорная, моторная, вегетативная, смешанная). Но есть симптомы, которые проявляются в 90% случаях поражения периферической системы.
- мышечная слабость;
- нарушения координации;
- ухудшение рефлексов (в некоторых случаях они отсутствуют полностью);
- чувствительные расстройства;
- ощущение жжения, онемения, “бегания мурашек”;
- усиление потоотделения, приливы жара;
- учащение сердцебиения;
- тремор конечностей;
- отечность ног;
- бледность кожных покровов;
- трещины, язвы.
Еще один общий симптом – боль и слабость в ногах. Человек теряет работоспособность, т. к. его нижние конечности не могут выдерживать массу тела.
Причины невропатии
Их огромное количество. В медицине все они делятся на внутренние, а также внешние. В первом случае заболевание появилось из-за процессов, происходящих в самом организме. к примеру, самой распространенной из таких причин является сахарный диабет. Из-за него страдают нервы, которые передают сигналы из спинного мозга в головной. Также часто недуг возникает на фоне проблем с эндокринной системой. Оболочка нерва должна быть тщательно обследована с использованием современного оборудования. Особенно, если наблюдаются нарушения походки, периодически возникает слабость.
Что же касается внешних причин, то невропатия возникает по причине злоупотребления спиртными напитками. Чаще всего она развивается в нижних конечностях. Также следует остерегаться серьезных травм, которые могут привести к поражению нервов. Берегитесь сложных химических элементов, грозящих организму интоксикацией. Плохая наследственность будет отягчающим обстоятельством при любом виде невропатии.
5 Необходимое лечение
Чтобы снять симптомы нейропатии, проводится терапия, направленная на восстановление нормальной проводимости и целостности нервных волокон, а также коррекцию кровоснабжения в пострадавших зонах
Однако очень важно учитывать, какое именно заболевание запустило саму нейропатию. В связи с этим параллельно ведут борьбу и с ним
Для аутоиммунных болезней нужно цитологическое и гормональное лечение. При интоксикации, вызванной почечной недостаточностью, проводят гемодиализ, а при токсическом отравлении — плазмоферез крови и т.д. Возможные назначения врача:
1. Для улучшения питания нервного волокна прописывают вазоактивные препараты (Трентал, Пентоксифиллин, Вазонит, Инстенон, Эмоксипин, Никотиновая кислота и др). В дополнение рекомендованы антиоксиданты (Мексидол, витамин Е, Октолипен, Берлитион, Цитохром С и Актовегин).
2. Успешно лечить проводимость нервных волокон помогают лекарственные средства, содержащие комплекс витаминов группы В (Зифорт и др.).
3. Антихолинэстеразные средства ускоряют скорость передачи нервного импульса. В последнее время популярность набирает Имидакрин (Амиридин, Нейромидин), средства, хорошо совместимые с витаминами группы В, антиоксидантами и вазоактивными препаратами. Комплексное лечение быстрее возвращает больному чувствительность и мышечный тонус.
4. Если на первый план среди симптомов нейропатии выступает боль, назначают нестероидные противовоспалительные средства (Ксефокам, Кетопрофен, Нимесулид, Мелоксикам и т.д.) в сочетании с антидепрессантами и противосудорожными лекарствами. В ряду антидепрессантов предпочтительны селективные ингибиторы обратного захвата серотонина и норадреналина (Венлафаксин, Дулаксетин, Сертралин и пр). Хорошую переносимость среди противосудорожных средств показал Габапентен (Нейротин) и Прегабалин (Лирика). Если обезболивающий эффект недостаточен, могут порекомендовать Катадолон, принадлежащий к группе избирательных активаторов нейрональных калиевых каналов. В состав Катадалона входит флупиртин, являющийся неопийным анальгетиком центрального действия. Лекарство не вызывает привыкания и зависимости.
5. Для местного обезболивания применяют мази и кремы. Это могут быть средства с нестероидными противовоспалительными свойствами (крем Диклофенак, Кетопрофен гель и пр.), анестетиками местного действия (Лидокаин) и раздражающими препаратами (Финалгон, Капсикам, Капсаицин). Для занятых людей и тех, кто не любит пачкать одежду, придумали лечебные пластыри с анестетиком и НПВС — Версатис и Вольтарен пластырь. Этот способ уменьшает побочные эффекты нестероидных противоспалительных, действует в течение 12 часов.
6. Наркотические средства, обладающие обезболивающим эффектом, применяют в тяжелых случаях, к примеру, при сахарном диабете (Оксикодон, Трамадол).
7. Для борьбы с явно выраженными мышечными спазмами прописывают миорелаксанты (Мидокалм и Баклофен)
Пациентам со слабостью мышц нужно осторожно подбирать дозировку, так как лекарство может усугубить проблему.
8. Массаж, электрофорез, магнитотерапия, грязелечение, иглорефлексотерапия и прочие физиотерапевтические процедуры также полезны при терапии полинейропатии.
Излечение от полинейропатии нижних конечностей — очень сложная задача, требующая совмещения медикаментозных, физиотерапевтических и других методов. При этом важную роль играет раннее обращение к врачу, хорошая диагностика, желание и стремление самого больного избавиться от болезни.
Причины
Почему развивается нейропатия? Причиной являются дегенеративно-дистрофические процессы в нервных волокнах и их оболочках – разрушение нервной ткани, вызванное ухудшением её питания, воздействием токсинов.
К состояниям, на фоне которых чаще всего развивается нейропатия, относятся:
- эндокринные и обменные нарушения:
- сахарный диабет (при длительной гипергликемии – повышении сахара в крови);
- болезни щитовидной железы с тиреотоксикозом или гипотиреозом;
- хроническая почечная недостаточность (на стадии уремии – отравления азотистыми основаниями, которые больные почки не могут больше выводить из организма в полном объёме);
- амилоидоз;
- порфирия;
- хронический дефицит витаминов группы B в рационе;
- интоксикация:
- хроническое (алкоголизм) или острое отравление этиловым спиртом, наркотическими веществами;
- отравление лекарственными препаратами – антибактериальными (метронидазолом, нитрофуранами), противопротозойными и антигельминтными (сурамином), противоопухолевыми (паклитакселом, талидомидом), анаболическими (нуклеозидами);
- отравление тяжёлыми металлами (ртутью, свинцом, медью, цинком и другими), ацетоном.
- воспаления (саркоидоз)
- опухоли – невропатия может быть связана как с непосредственным воздействием опухоли (сдавлением, отравлением продуктами жизнедеятельности злокачественного новообразования), так и со специфическим состоянием иммунной системы;
- инфекционные заболевания:
- клещевой боррелиоз;
- ВИЧ-инфекция;
- проказа;
- нарушение кровоснабжения:
- атеросклероз;
- васкулиты (воспаления сосудов);
- сдавление сосудов;
- генетические аномалии:
- болезнь Фабри;
- болезнь Танжера;
- травмы.
Травмы и недостаток кровоснабжения обычно приводят к поражению отдельных нервов — посттравматической или ишемической невропатии соответственно. Так, невропатия локтевого, малоберцового, большеберцового, срединного нерва чаще всего связана со сдавлением нервной ткани в костно-фиброзном канале, сдавлением сосудов, питающих нерв, переломами, вывихами. Атеросклероз брюшного отдела аорты и артерий нижних конечностей также может приводить к невропатии малоберцового и большеберцового нерва.
Другие причины вызывают диффузное поражение периферических нервов – диабетическую, токсическую, алкогольную, паранеопластическую (на фоне злокачественной опухоли), ишемическую (на фоне недостатка кровоснабжения) полинейропатию.
Иногда даже после тщательного обследования причину невропатии выяснить не удаётся, такое состояние называют идиопатической невропатией.







Добавить комментарий