Остеогенная саркома
Содержание:
- Лечение саркомы
- Классификация: виды, типы и формы остеогенной саркомы
- Определение и статистика
- Лечение
- Остеогенная саркома симптомы, причины, диагностика и лечение
- Лечение
- Признаки и симптомы остеосаркомы
- Как часто остеосаркома встречается у детей?
- В каких органах вырастает остеосаркома и как болезнь расходится по организму?
- Диагностика остеосаркомы
- Методы эффективного лечения саркомы Юинга и нейроэктодермальных опухолей кости
Лечение саркомы
Лечение саркомы медикаментами
| Группа препаратов | Представители | Механизм лечебного действия | Способ применения |
| Химиотерапия | Комбинация препаратов: винкристин, адриамицин (доксорубицин) и циклофосфан | Препараты нарушают синтез ДНК, останавливая деление клеток и рост опухоли. В высоких концентрациях приводят к некрозу клеток саркомы. | Препараты назначаются курсом на 3-4 недели. После чего их заменяют другими, чтобы повысить эффективность лечения. Препараты вводят внутривенно. Доза рассчитывается индивидуально с учетом веса пациента, формы и стадии развития саркомы. |
| Комбинация препаратов ифосфамид и этопозид | |||
| Противоопухолевые препараты, группа цитостатики | Оксорубицин, цисплатин, фторурацил, гидроксимочевина, циклофосфан | Повреждают ядро и оболочку злокачественных клеток, вызывая их гибель и уменьшение опухоли. | Препараты вводят внутривенно или внутримышечно ежедневно или через день. Схему лечения подбирают индивидуально. |
Саркома чувствительна к лучевой терапии,
Когда нужна операция по удалению опухоли?
- общий и биохимический анализы крови
- исследование на ВИЧ, сифилис, гепатит
- определение свертываемости крови
- кардиографию
- компьютерную томографию, в ходе которой уточняется расположение опухоли и степень поражения окружающих тканей.
Цель операцииПротивопоказания к операции
- возраст старше 75 лет
- тяжелые заболевания сердца, печени, почек
- крупная опухоль жизненно важных органов, которая не может быть удалена
Питание при саркоме
Лечебное питание при саркомеиммунитетаОсновные требования к питанию:
- достаточное количество витаминов – для укрепления иммунитета
- легкоусвояемые белки, которые являются строительным материалом для антител, борющихся со злокачественными опухолями
- большое количество клетчатки, которая ускоряет опорожнение кишечника и выведение токсинов
- нормальное потребление жидкости для очищения крови от продуктов распада клеток
Рекомендуемые продукты:
- Овощи – огурцы, кабачки, картофель, томаты, свекла, баклажаны, тыква, морковь, лук, чеснок. Рекомендуемая норма 500-600 г.
- Зелень – укроп, петрушка, листья салата.
- Фрукты – яблоки, груши, сливы, гранаты, цитрусовые до 1,5 кг в день.
- Кисломолочные продукты, богатые бифидо и лакто бактериями – свежий кефир, йогурт, простокваша, творог, а также свежее козье молоко.
- Мясо до 100 г в день. Бульоны и колбасы не желательны.
- Крупы – источник сложных углеводов для поддержания сил. Рекомендованы овсяная, гречневая и ячневая каши. Дневная норма – 200 г.
- Орехи и семечки – бразильский орех, косточки абрикос, фундук, грецкий орех кешью до 40 г.
- Сухофрукты 40-60 г.
- Отруби и пророщенные злаки (2 ст. л.) – источник клетчатки, микроэлементов и антираковых веществ.
- Хлеб из муки грубого помола до 300 г.
- Растительные масла 20-30 г – желательно оливковое, первого холодного отжима.
Продукты, блокирующие образование метастазов:
- Жирная морская рыба – сайра скумбрия, сардина, сельдь, треска, форель, лосось.
- Желтые и зеленые овощи – тыква, морковь, зеленый горошек, спаржа, капуста, кабачки.
- Чеснок.
Продукты, которых стоит избегать:
- Кондитерские изделия – являются источником глюкозы, которая стимулирует деление раковых клеток.
- Продукты, богатые танином – чай, кофе, хурма, черемуха. Танин обладает кровоостанавливающим свойством, что может привести к образованию тромбов у больных саркомой.
- Копченые продукты – копченая рыба и колбасные изделия содержат много канцерогенных веществ.
- Кислые ягоды – клюква, брусника, лимоны. Кислотная среда способствует развитию раковых клеток.
- Алкоголь, особенно пиво. Пивные дрожжи обеспечивают клетки опухоли простыми углеводами.
Классификация: виды, типы и формы остеогенной саркомы
Костная саркома отличается чрезвычайной злокачественностью и ранним распространением метастазов. По формам онкообразование бывает остеопластическим, остеолитическим и смешанной формы.
При остеолитической саркоме присутствует один очаг деструкции ткани кости с неправильными и размытыми формами. Онкопроцесс быстро разрушает ткани и распространяется вдоль кости и в ширину. Одновременно он захватывает мягкие ткани и посредством гематогенного пути метастазирует в любые органы.
Остеопластическая остеогенная саркома кости характерна доминированием роста и формирования образования над процессом разрушения костной ткани. При этом опухолевая ткань видоизменяется и заполняет пустоты в губчатом костном веществе игольчатыми или веерообразными разрастаниями. Пораженные лицо и участки тела больного необратимо морфологически: снаружи и внутри изменяются.
Развитие саркомы смешанной формы происходит при сочетании процессов деструкции и формирования в разных пропорциях патогенных структур костей. Заболеть может человек в любом возрасте, но чаще наблюдают костную онкологию у маленьких и детей подросткового возраста 7-14 лет, у молодых людей 14-30 лет (60-65%).
Гистологическая классификация
Остеосаркомы, исходящие из кости, продуцируют патологическую кость.Гистологическая классификация относит костеобразующие опухоли в группу, что насчитывает 12 наименований остеосарком, что подтверждает многообразие их форм. Часть из них внесена в классификацию ВОЗ. Существует также макроскопическое многообразие, поскольку опухоли созидают и разрушают ткань кости в разной степени. В микроскопическом плане они, при разном клеточном составе, имеют не одинаковое количество остеоида и тканей: кости, хряща, фиброзной и миксоматозной. Однако только для остеосарком присуще прямое (без хрящевой фазы) образование опухоли кости.
Гистологической классификацией отражается морфологические виды онкообразования. Стадия и распространенность, клиника и лучевая диагностика не учитываются. В классификацию входят остеосаркомы:
- обычная остеосаркома;
- телеангиоэктатическая;
- высокодифференцированная внутрикостная;
- интракортикальная;
- мелкоклеточная остеосаркома;
- паростальная (юкстакортикальная);
- периостальная;
- низкодифференцированная поверхностная;
- мультицентрическая;
- челюстная остеосаркома;
- на фоне болезни Педжета;
- постлучевая остеосаркома.
Гистологическая классификация имеет двухуровневую систему градации степеней злокачественности: низкую и высокую. Обычно используют 3-4-х- уровневую системы градации. В данной классификации низкой степени градации злокачественности соответствует 1 степень (Grade 1 трехуровневой системы), или 1 и 2 степени (Grade 1 и 2 четырехуровневой системы). Степени 3 и 4 (Grade 3 и 4)соответствуют высокой степени.
Классификация ВОЗ
Последняя классификация ВОЗ включает более 20 костных опухолей:
Хрящевой ткани:
- хондросаркому: центральную, первичную и вторичную, периферическую (периостальную), дифференцированную, мезенхимальную и светлоклеточную.
Костной ткани:
- остеосаркому: обыкновенную (хондробластическую, фибробластическую, остеобластическую);
- телеаниоэктатическую;
- мелкоклеточную;
- центральнуюнизкой степени злокачественности;
- вторичную;
- параостальную;
- периостальную;
- поверхностную высокой степени злокачественности.
- Фиброзные: фибросаркому.
- Фиброгистиоцитарные опухоли: злокачественную фиброзную гистиоцитому.
- Саркому Юинга / ПНЭО.
- Кроветворной ткани:
- плазмоцитому (миелому);
- злокачественную лимфому.
- Гигантоклеточную:озлокачествленную гигантоклеточную.
- Опухоли хорды: «дедифференцированную» (саркоматоидную) хордому.
- Сосудистые опухоли: ангиосаркому.
- Гладкомышечные опухоли:лейомиосаркому.
- Опухоли из жировой ткани: липосаркому.
Классификация по месту локализации включает следующиевиды остеогенной саркомы:
- черепа, челюсти;
- длинных костей на ногах и руках;
- крестца, бедер, позвоночника;
- суставов: коленного, локтевого, плечевого;
- подвздошной кости.
Определение и статистика
Остеогенная саркома – злокачественная опухоль, поражающая костную ткань. Диагностируется в 60% случаев у подростков от 10 до 20 лет, у людей от 20 до 30 лет обнаруживается в 10 %, после 30 лет может возникнуть в случае преобразования доброкачественной опухоли кости в злокачественную.
Данный вид является самым распространенным видом среди сарком кости и составляет 45% случаев заболевания. По статистике в два раза чаще данный вид заболевания поражает лиц мужского пола. Излюбленными местами локализации остеогенной саркомы у детей и подростков являются длинные трубчатые кости, а именно нижние конечности и область коленных суставов. Нередко злокачественные опухоли возникают в верхнем отделе плечевой кости, реже – в позвоночнике, ключице, плоских костях таза, в плечевой и малоберцовой кости.
Варианты развития при поражении челюсти
Бывают случаи поражения остеогенной саркомой челюсти. Этот вид характеризуется также наличием двух вариантов развития заболевания.
Для первого варианта, который чаще встречается у детей и подростков, характерно быстрое протекание болезни. Опухоль прогрессирует и развивается с большой скоростью, пораженная конечность теряет возможность нормального функционирования, в случае отсутствия своевременного лечения наступает смерть.
В другом варианте, напротив, опухоль разрастается очень медленно и незаметно, что затрудняет своевременное диагностирование. Данный вид саркомы имеет три подвида – фибробластическая, остеобластическая и хондробластическая, которые отличаются между собой по степени злокачественности и распространенности.
Лечение
Применяют оперативное лечение, лучевую терапию, назначают противоопухолевые средства. Выбор метода лечения зависит от общего состояния больного, локализации и распространенности опухолевого процесса. Ведущим методом является оперативное удаление первичного опухолевого очага путем ампутации в пределах здоровых тканей или экзартикуляции конечности.
По поводу О. с. дистального отдела бедренной кости в ряде случаев возможна подвертельная ампутация бедра. При поражении проксимального отдела плечевой кости производят межлопаточно-грудную ампутацию. После удаления первичного очага рекомендуют начинать профилактическую химиотерапию, направленную на подавление клинически не определяемых метастазов. Выявленная чувствительность метастазов О. с. к адриамицину и высоким дозам метотрексата послужила основанием для применения их в профилактических целях. H. Н. Трапезников (1977), Теффт (М. Tefft) с соавт. (1977), Увос (A. G. Huvos) с соавт. (1977) рекомендуют проводить прерывистые курсы химиотерапии на протяжении одного-двух лет. Противоопухолевые средства используют также при генерализованных формах опухоли. Активно разрабатываются вопросы лечения ее метастазов в легкие. По данным Кортеса (Е. P. Cortes) с соавт. (1972, 1975), наметились благоприятные перспективы при применении противоопухолевого антибиотика адриамицина. Розен (G. Rosen) с соавт. (1974) отметили регрессию выявленных с помощью рентгенол. исследования метастазов опухоли при применении комбинации винкристина, адриамицина, метотрексата; опубликованы положительные результаты при использовании высоких доз метотрексата.
Применение лучевой терапии как самостоятельного метода лечения ограничено из-за низкой радиочувствительности О. с. Проводят лучевую терапию как составную часть комбинированного лечения, а также с паллиативной целью, напр, в случае отказа от оперативного лечения. При этом уменьшаются боли и сокращается мягкотканная часть опухоли. Гамма-терапия (см.) в суммарной дозе 7000—9000 рад (70— 90 Гр) за 7—8 нед. приводит к наиболее благоприятным результатам. Сразу же после завершения курса лучевой терапии или через 4—6 мес. производят операцию.
Прогноз неблагоприятный, особенно у детей в возрасте до 10 лет. По данным Потдара (G. G. Potdar, 1970), Макоув (R. С. Marco ve) с соавт. (1970), более 5 лет живут от 10 до 22% больных. По данным Сатоу (W. W. Sutow, 1975), Яффе (N. Jaffe) с соавт. (1976), использование профилактической химиотерапии после радикальной операции отдаляет время появления метастазов при О. с. у 50—65% больных на 18 мес., в то время как после оперативного лечения без профилактической химиотерапии к этому времени у 95% больных выявляются метастазы.
См. также Кость, патология; Саркома.
Библиография: Виноградова Т. П. Опухоли костей, с. 150, М., 1973; Волков М. В. Болезни костей у детей, с. 152, М., 1974; Габуния Р. И. и др. Сравнительные данные радиоизотопного и рентгенологических методов исследования при некоторых опухолях остеогенной группы, Вопр, онкол., т. 23, № 2, с. 25, 1977, библиогр.; Лагунова И. Г. Опухоли скелета, М., 1962; Маннаков И. С. и Цыб А. Ф. Ангиография в дифференциальной диагностике опухолей костей, Вестн, рентгенол. и радиол., № 3, с. 3, 1977; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1 — 2, М., 1964; Руководство по патологоанатомической диагностике опухолей человека, под ред. Н. А. Краевского и А. В. Смольянникова, с. 380, М., 1976; Трапезников H. Н. и Ерёмина Л. А. Роль химиотерапии в комплексном лечении злокачественных опухолей костей, Тер. арх., т. 49, № 8, с. 15, 1977; Cope land М. М. Primary malignant tumors of bone, Cancer, v. 20, p. 738, 1967; Cortes E. P. a.o. Adriamycin (NSC-123127) in 87 patients with osteosarcoma, Cancer Chemother. Rep., v. 6, pt 3, p. 305, 1975; Dahl in D. C. a. Coventry М. B. Osteogenic sarcoma, J. Bone Jt Surg., v. 49-A, p. 101, 1967; G e s c h i c-terC. F. a. Copeland M. M. Tumors of bone, Philadelphia, 1949; J af-f e N. a. F r e i E. Osteogenic sarc@ma, CA (N. Y.), v. 6, p. 351, 1976; Lichtenstein L. Bone tumors, p. 220, St Louis, 1977; M a r c o v e R. C. a. o. Osteogenic sarcoma under the age of twenty-one, J. Bone Jt Surg., v. 52-A, p. 411, 1970; Pratt C. a.o. Adjuvant multiple drug chemotherapy for osteosarcoma of the extremity, Cancer, v. 39, p. 51, 1977; R o-s e n G. a. o. High-dose methotrexate with citrovorum factor rescue and adriamycin in childhood osteogenic sarcoma, ibid., v. 33, p. 1151,1974; Tef f t IVI., C h a-b o r a Б.М. a. Rosen G. Radiation in bone sarcomas, ibid., v. 39, suppl., p. 806, 1977.
Остеогенная саркома симптомы, причины, диагностика и лечение
style=»display:inline-block,width:700px,height:250px» data-ad-client=»ca-pub-3626311998086348″ data-ad-slot=»8969345898″>
Остеосаркома считается крайне злокачественным новообразованием. Рост опухоли отличается очень быстрыми темпами. Помимо этого, метастазы опухоли отрываются очень рано и быстро разносятся по организму.
Остеогенная опухоль может развиваться в любом возрасте и в разнообразных местах человеческого организма. Саркомные новообразования не поддаются четкой логике и прогнозированию развития и расположения.
Но все-таки некоторые особенности и тенденции в развитии и локализации сарком остеогенного характера, медики выделяют:
Какие причины могут спровоцировать остеосаркому
При выявлении опухоли у детей, как правило их рост выше, чем у сверстников. Раковые клетки саркомы поражают те участки скелета, которые растут наиболее быстро.
Но это конечно не значит, что все высокие дети обязательно болеют остеогенной саркомой. У них всего лишь повышается на несколько процентов риск попасть в группу больных остеосаркмой.
К другим косвенным (прямые, как и при других видах рака науке не известны) причинам, которые могут повлиять на развитие остеогенной саркомы относят:
- Воздействие на организм ионизирующего излучения. Опухоль может проявиться через 4 – 40 лет после получения дозы облучения.
- Получение травм костей: переломов, ушибов. После этого может начать развиваться костная опухоль.
- Заболевание Педжета. У больных с этим диагнозом в 2% случаев возможно поражение костей остеосаркомой.
- Доброкачественные опухоли костей также могут перерасти в злокачественную саркому.
- После излечения оретинобластомы, 50% пациентов могут иметь рецидив в виде остеогенной саркомы. Эти два заболевания имеют изменения в 13 паре хромосом.
Какие симптомы описывают течение заболевания
- Тупая боль в области поражения кости раковыми клетками
- Болевые ощущения имеют постоянный характер, с нарастающей силой (очень часто боли усиливаются в ночное время)
- Пораженная область увеличивается в объеме
- Если опухоль поражает конечности, то в связи с отечностью в месте опухоли, подвижность и функции данной конечности нарушаются
Остеогенная саркома агрессивная опухоль , поэтому её метастазы быстро поражают другие органы тела. В 80% случаев при обращении пациентов, у них уже есть метастазы, которые можно обнаружить с помощью компьютерной томографии. У 20% метастазы можно обнаружить даже с помощью обычного рентген-аппарата.
Кости не имеют лимфатической системы, поэтому метастазы в регионарных лимфоузлах встречаются крайне редко. Но если все же они есть, то прогноз на выживаемость — это обстоятельство уменьшает.
Начинает появляться заметное уплотнение в области поражения, которое напоминает скорее отек. Над уплотнением, на коже отчетливо просматривается венозная сетка.
Помимо этого, у пациента появляется новый симптом – хромота . Боли ночью не получается уменьшить приемом обезболивающих средств. При прощупывании опухоли чувствуются сильные боли.
За этот период опухоль дает метастазы в головной мозг и легкие.
Какой прогноз ожидает пациентов
Современные методы щадящей химиотерапии и радиотерапии, в совокупности с операционным вмешательством позволяет значительно повысить выживаемость пациентов с данным диагнозом.
Прогноз на 5-летнюю выживаемость пациентов зависит от объема опухоли.
Лечение
Выбор терапевтической тактики осуществляется индивидуально. При этом учитывается множество факторов, в первую очередь, возраст пациента, гистологический тип, локализация и размеры злокачественного новообразования, а также стадия онкологического процесса.
Для лечения рабдомиосарком используются следующие методы:
- хирургический — иссечение злокачественного новообразования;
- химиотерапия — курсы препаратов, обладающих цитостатическим действием;
- лучевая терапия — облучение как самой опухоли, так и очагов метастатического поражения;
- комбинированный — использование нескольких методов терапии.
Несмотря на постоянное совершенствование методик лучевой и химиотерапии, хирургическое вмешательство занимает ведущую роль в тактике лечения. Единственная причина отказа в операции — выявление рабдомиосаркомы в запущенной стадии, когда имеются отдалённые метастазы. Однако даже в этом случае могут проводиться паллиативные (вспомогательные) операции, например, при больших размерах опухоли, значительно нарушающей повседневную активность пациента.
Хирургические вмешательства также не применяются при рабдомиосаркомах параменингеальной локализации из-за высокого риска повреждения жизненно-важных анатомических структур. Во всех остальных случаях операция является основным способом лечения.
Цель хирургического вмешательства заключается в широком иссечении злокачественного новообразования или «блочной» резекции. Обязательным условием является соблюдение принципа футлярности — опухоль, растущая в пределах мышечно-фасциального ложа, должна быть удалена вместе с мышцей и фасцией, ее покрывающей. Там, где из-за анатомических особенностей нельзя соблюсти этот принцип, оптимальным считается отступление не менее, чем на 5 см от края опухоли. Это связано с тем, что на небольшом удалении от основного очага в условно «здоровых тканях» могут находиться микроскопические узелки злокачественных клеток. Если их не удалить, то риск рецидива существенно увеличится.
Химиотерапия может выступать как самостоятельный метод лечения, так и входить в состав комплексной терапии. В комбинации с лучевой терапией она применяется у детей и взрослых с рабдомиосаркомами параменингеальной локализации.
Неоадъювантная (предоперационная) химиотерапия назначается пациентам с большими рабдомиосаркомами для уменьшения их размеров и снижения риска послеоперационного рецидивирования.
Адъювантная (послеоперационная) химиотерапия не является обязательной и не проводится пациентам с местно-распространенным процессом и неблагоприятным прогнозом после хирургического вмешательства. Она используется для стабилизации онкологического процесса и уменьшения размеров опухоли, не поддающейся полному иссечению. Возможность проведения адъювантной химиотерапии обычно рассматривается у пациентов молодого возраста с поверхностно или глубоко расположенными опухолями больших размеров, которые по данным гистологического исследования имеют высокую степень злокачественности.
Признаки и симптомы остеосаркомы
Это заболевание развивается постепенно, давая о себе знать не спеша. Сначала больной может ощущать боли возле какого-то из суставов (того, что ближе всего к самой опухоли) – боль обычно тупая и неясная. Ощущения напоминают боль при миозите, ревматизме, артралгии и периартрите. Вместе с этим жидкости в суставе нет.
Также при остеосаркоме весьма явно проявляется трио признаков, обычно неразделимых – боль, опухлость и нарушение движения пораженной конечности. Из-за этого другие заболевания часто принимают именно за остеогенную саркому, так как эти симптомы во многих случая проявляются и при других заболеваниях опорно-двигательного аппарата.
Существует две формы развития остеосаркомы.
1. Первая из них являет собой опухоль, которая развивается со стремительной скоростью, имеет острое начало, характеризируется резкой, интенсивной болью и высокой вероятностью летального исхода.
2. При второй форме злокачественное образование развивается медленно, болезненные ощущения не так ярко выражены. Быстро растущая опухоль быстро метастазирует, чаще всего – в легкие. Метастазы в таком случае обнаруживаются сразу, на первичном обследовании больного. Чаще всего первая форма заболевания встречается у детей.
Остеосаркома часто характеризируется агрессивным развитием заболевания. Возможно, что начнется оно совершенно неожиданного или в половине случаев в анамнезе могут быть указания на травму, перенесенную до этого.
Боли – это кардинальный признак недуга. На начальных стадиях развития опухоли боль умеренная, легко переносимая, и беспокоит не постоянно, а лишь периодически, в основном – при движении пораженной части. Возникают такие боли от присоединения к патологическому процессу надкостного образования (остеосаркомы собственно). Со временем такая боль становится постоянной. Самые интенсивные боли – при остеосаркоме голени (это связано с анатомическими особенностями). Часто боли возникают ночью, хотя при этом общее состояние больного по его собственным ощущениям расценивается как положительное. У некоторых пациентов (редко) возможна субфебрильная температура тела.
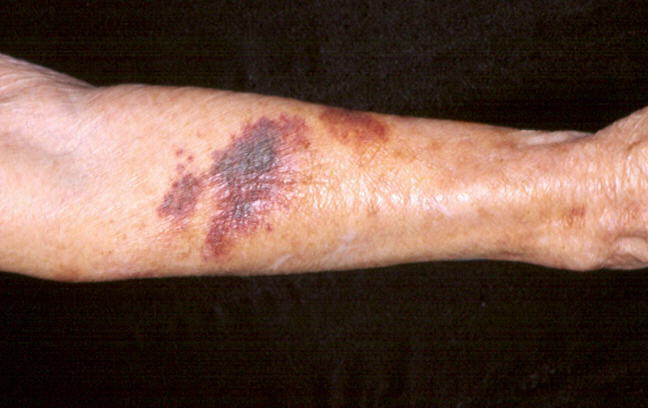
Одним из характерных признаков остеосаркомы является припухлость на теле – в этом месте обычно и находится опухоль; она начинает выпирать наружу, находясь, в то же время, под кожей. Быстрый рост злокачественного образования является основным диагностическим показателем. Чем больше растет сама опухоль, тем сильнее меняются ткани над ней – мягкие ткани становятся напряженнее, кожа начинает блестеть и в ней виднеются расширенные вены. После этого становится все труднее совершать движения пораженной конечностью – в конце концов, становится практически невозможно совершать элементарные вещи, например, ходьбу или сгиб руки или ноги. Из-за ограничения движений мышцы пораженной конечности начинают атрофироваться.
Также пациенты часто жалуются на слабость, общее недомогание, снижение веса и бессонницу. Но такая общая симптоматика характерна уже для более поздних стадий развития остеогенной саркомы.
Очень редко – не более 10% всех случав – у пациентов имеются патологические переломы костей, свойственные именно такому типу сарком.
Злокачественное образование по мере своего роста и развития начинает вовлекать в процесс находящиеся рядом ткани. Болезненные ощущения при этом становятся интенсивнее. Та часть кости, где растет опухоль, увеличивается в размере, а кожа и мягкие ткани над ней опухают. На поверхности над остеосаркомой видны мелкие, варикозно расширенные вены. В суставе, который находится близко к зоне поражения, формируется контрактура. Если злокачественное образование находится на ногах, то больной начинает хромать. При прощупывании пораженного участка пациент испытывает резкую боль.
Со временем, если лечение еще не началось, боль становится настолько сильной, что невозможно спать. Эти симптомы уже не реагируют на привычные обезболивающие, и появляются не только при движении, но и в состоянии покоя. Сама же опухоль продолжает расти, прорастая в соседние ткани и мышцы, и в конечном итоге заполняет костномозговой канал. Опухолевые клетки попадают в кровь и разносятся вместе с ней по организму – это первый шаг к образованию метастазов. Чаще всего они появляются на легких или на головном мозге.
Как часто остеосаркома встречается у детей?
Если говорить о злокачественных опухолях костей, то остеосаркома – это самый частый вид рака костей. В Германии из миллиона детей и подростков младше 15 лет ежегодно остеосаркомой заболевает примерно 2 (иногда 3) ребёнка, то есть около 40 пациентов в год. В этом возрасте у детей среди всех видов рака остеосаркома составляет примерно 2,3%.
Правда, нужно сказать, что бóльшая часть заболевших детей – это дети старше 10 лет. Как правило, это подростки в период полового созревания (пубертатный период). Причём чем старше возраст ребёнка, тем чаще встречается у них остеосаркома. По статистике чаще всего остеосаркомой заболевают дети от 15 до 19 лет. Поэтому можно говорить о том, что именно в этом возрасте остеосаркома — это самый частый вид рака (более 5%). Девочки заболевают чаще всего в 14 лет, а мальчики – в 16 лет. Мальчики болеют чаще девочек.
В каких органах вырастает остеосаркома и как болезнь расходится по организму?
В основном остеосаркома вырастает в длинных трубчатых костях рук и ног, а именно в участках рядом с суставами (в медицине они называются метафиз костей). Более 50% всех остеосарком – это остеосаркомы вблизи коленного сустава.
Опухоль может охватывать только кости и . Но чаще всего она переходит и на соседние мягкие ткани, например, на соединительные ткани, жировые ткани, мускулы и/или на ткани периферических нервов.
Примерно у 10-20% детей и подростков уже к моменту диагноза чётко видны на снимках. Однако всегда надо исходить из того, что у абсолютно всех детей опухоль уже успела дать мельчайшие метастазы (их называют микрометастазы). И они ушли по кровеносной и лимфатической системе в другие органы. Их не видно на снимках только потому, что они действительно мельчайшего размера. Чаще всего остесаркомы дают метастазы в лёгкие (около 70 %), реже – в кости и другие органы. Но метастазы могут быть одновременно и в лёгких, и в костях.
Очень редко (у менее, чем у 5 % заболевших детей) опухоль с самого начала начинает расти сразу в разных костях. В этом случае говорят о многоочаговой форме болезни.
Диагностика остеосаркомы
Диагностика остеосаркомы в центре Москвы проводится врачами онкологического . Первый этап диагностики – общение с пациентом, изучение симптоматики, его жалоб, состояния
Доктору важно определить, есть ли генетическая предрасположенность, болели или болеют ли родственники онкологическими заболеваниями
Второй этап – осмотр места поражения, пальпация. На этом этапе специалист может использовать различные инструменты, задействовать лабораторную диагностику.
В нашем онкоцентре используются такие методики диагностики:
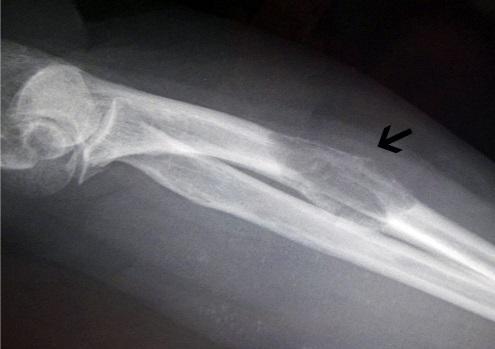
- рентгенография. Благодаря этой методике можно установить очаг поражения;
- компьютерная томография. Специалисты онкологического могут провести компьютерную томографию или назначить МРТ, благодаря которому удается определить очаг вторичного поражения;
- пункционная трепанобиопсия. С помощью этой процедуры удается понять природу опухоли.
Также назначается сдача анализов, проводятся печеночные пробы и другие исследования.
Методы эффективного лечения саркомы Юинга и нейроэктодермальных опухолей кости
В последние годы значительно усовершенствовались методы лечения онкологических поражений костной системы, что положительным образом отразилось на продолжительности жизни больных и прогнозе течения данных патологий. Лечение должно быть комплексным, влияющим как на саму опухоль, так и на весь организм — с целью уничтожения всех участков с метастазами.
Среди методов лечения можно выделить следующие:
- Хирургическое удаление патологического очага. В процессе операции могут быть частично удалены бедренные, тазовые кости, ребра. Масштаб резекции зависит от степени распространения патологического процесса. На место удаленных костных участков могут быть поставлены эндопротезы. Сегодня все хирурги мира стараются не проводить радикальных вмешательств, заканчивающихся ампутацией конечности и инвалидностью.
- Лучевая терапия. Радиационное воздействие проводится многократно: до оперативного вмешательства и после операции. Качественная лучевая терапия позволяет эффективно бороться с метастазами и предотвращает возникновение рецидивов заболевания. Доза радиации подбирается в индивидуальном порядке. Один курс лучевого лечения обычно составляет 4-6 недель.
- Химиотерапия. Введение определенных химиотерапевтических препаратов в организм (циклофосфана, адриамицина, винкристина) помогает уничтожить мельчайшие метастазы, которые при саркоме встречаются очень часто. Диагностика их может быть затруднена, а химиотерапиявоздействует на все органы и ткани человека, позволяя бороться с микрометастазированием и замедлять рост опухоли. Цитостатики назначают курсами с перерывами в 2-3 недели между ними. При обнаружении метастазов в костном мозге показано применение больших доз химиотерапевтических препаратов с пересадкой стволовых клеток.







Добавить комментарий