Особенности процедуры гемотрансфузии
Содержание:
Общие сведения
Препараты крови, к которым относится плазма, являются эффективными лечебными средствами, которые получают из крови доноров. Это важный класс препаратов, без которых невозможно обойтись в медицине, а донорство считается почетным делом любого человека.
Разновидностью является реконвалесцентная плазма — это плазма людей, переболевших инфекционным заболеванием и содержащая антитела. В организме человека в ответ на бактериальный или вирусный агент вырабатываются антитела, что помогает победить любую инфекцию. Антитела — это защитные иммуноглобулины, которые вырабатывают B-лимфоциты, появляются во время болезни и сохраняются в крови различное время в зависимости от инфекции. Плазмотерапия позволяет передать антитела заболевшим и обеспечить таким образом защиту.
Плазма выздоровевших от вирусных заболеваний применялась раньше (эпидемии SARS, MERS и Эбола) и отдельные отчеты по ее применению позволяют предположить, что она может защитить от вируса. Такие трансфузии предотвратили смертность больных при тяжелом течении инфекции, вызванной вирусом SARS-CoV-1 (атипичная пневмония). В отчетах указано, что прошедшие процедуру выжили и процесс выздоровления проходил быстрее, чем у не получавших такого лечения. При вспышке инфекции, вызванной вирусом MERS-CoV, реконвалесцентную плазму переливали трем больным, но эффективной она была только у двоих. При лечении лихорадки Эболы трансфузия оказалась еще менее эффективной.
В связи с новой инфекцией, вызванной SARS-CoV-2, появились предположения о возможности лечения таким методом, поэтому он активно исследуется.
Что такое плазма крови для лечения коронавируса?
Это плазма, полученная от переболевшего не ранее чем через две недели после клинического и лабораторного излечения, которая содержит специфические антитела к вирусу SARS-CoV-2. Исследователи считают, что переливание плазмы крови при коронавирусе может стать наиболее эффективным методом лечения. Полагают, что антитела могут нейтрализовать вирусы или стимулировать иммунные клетки больного для более активной борьбы с ним. Плазма переболевших коронавирусом с антителами рассматривается как пассивная иммунотерапия.
В случае с конкретным возбудителем могут быть особенности иммунного ответа, которые пока недостаточно изучены. Таким образом, на сегодняшний день этот метод лечения не изучен до конца и не прошел необходимых клинических исследований. Однако, есть информация, которая свидетельствует о том, что «антиковидная плазма» может облегчить состояние, ускорить выздоровление и позволит избежать осложнений. В этом вопросе необходимы дальнейшие исследования, которое бы доказали эффективность реконвалесцентной плазмы при COVID-19.
Во всяком случае, пока достоверно не известна эффективность данной процедуры, медики, основываясь на теории, склоняются к мнению, что польза должна быть и она превышает возможный вред. Особенно это касается больных с тяжелым течением или угрожающим жизни состоянием. Предполагается, что антиковидная плазма может быть не только средством лечения, но и профилактики инфекции. Она может использоваться у лиц с высоким риском заражения — медицинских работников. Переливание ее даст эффект вакцинации, то есть обеспечит временную защиту от возможного заражения.
Механизм действия перелитой крови
Биологические эффекты гемотрансфузии
обусловлены сложнейшими регуляторными
механизмами. Перелитая кровь действует
на элементы нервной рецепции, а также
ферментные и гормональные системы
обмена, изменяя его на всех уровнях: от
молекулярного до органно-тканевого.
Перелитая кровь оказывает на организм
реципиента следующие эффекты:
• заместительный;
• гемодинамический;
• иммунологический;
• гемостатический;
• стимулирующий.
Заместительный эффект
Заместительное действие заключается
в возмещении утраченной организмом
части крови. Введённые в организм
эритроциты восстанавливают объём крови
и её газотранспортную функцию. Лейкоциты
повышают иммунные способности организма.
Тромбоциты корригируют систему
свёртывания крови.
Плазма и альбумин обладают гемодинамическим
действием. Иммуноглобулины плазмы
создают пассивный иммунитет. Факторы
свёртывания крови и фибринолиза
регулируют агрегатное состояние крови.
Вводимые вместе с кровью питательные
вещества (жиры, белки и углеводы)
включаются в цепь биохимических реакций.
Эритроциты перелитой крови функционируют
в сосудистом русле реципиента до 30 сут
и более. Клетки белой крови покидают
сосудистое русло вскоре после переливания,
белки плазмы донорской крови циркулируют
в сосудистом русле реципиента 18-36 дней.
Гемодинамический эффект
Переливание крови оказывает всестороннее
воздействие на сердечно-сосудистую
систему. У больных с острой кровопотерей
и травматическим шоком оно приводит к
стойкому увеличению ОЦК, увеличению
венозного притока к правым отделам
сердца, усилению работы сердца и повышению
минутного объёма крови.
Улучшается микроциркуляция: расширяются
артериолы и венулы, раскрывается сеть
капилляров, в них ускоряется движение
крови, сокращаются артериовенозные
шунты, в результате чего редуцируется
утечка крови из артериальной системы
в венозную. Через 24- 48 ч после переливания
крови у реципиента начинается усиленный
приток тканевой лимфы в кровеносное
русло, что также увеличивает ОЦК. Поэтому
иногда после трансфузии прирост ОЦК
превосходит объём перелитой крови.
Иммунологический эффект
Гемотрансфузия усиливает иммунологические
свойства организма реципиента. За счёт
введения гранулоцитов, макрофагов,
лимфоцитов, компонентов комплемента,
иммуноглобулинов, цитокинов, различные
антибактериальных и антитоксических
антител возрастает фагоцитарная
активность лейкоцитов, активируется
образование антител.
Особенно высоким иммунобиологическим
действием обладают гипериммунные
препараты плазмы, полученные от
иммунизированных доноров, —
антистафилококковая, антисинегнойная
и противоожоговая плазма, иммуноглобулины
направленного действия (антистафилококковый,
противококлюшный, противостолбнячный
иммуноглобулины и др.).
Гемостатический эффект
Переливание крови оказывает стимулирующее
действие на систему гемостаза реципиента,
вызывая умеренную гиперкоагуляцию,
обусловленную увеличением тромбопластической
и снижением антикоагулянтной активности
крови. Переливание небольших доз (обычно
250 мл) тёплой крови или крови с малым
сроком хранения (до 3 сут) оказывает
гемостатическое действие благодаря
активности вводимых с ней тромбоцитов
и прокоагулянтов — факторов свёртывающей
системы.
Особым гемостатическим действием
обладают специальные виды плазмы
(например, антигемофильная) и гемостатические
препараты (фибриноген, криопреципитат,
протромбиновый комплекс, тромбоцитарная
масса и плазма, обогащённая тромбоцитами).
B то же время переливание массивных доз
донорской крови в отдельных случаях
может нарушить гемостатический баланс
вплоть до развития синдрома
диссеминированного внутрисосудистого
свёртывания крови (ДBС-синдрома).
Стимулирующий эффект
После переливания крови в организме
развиваются изменения, аналогичные
стрессу. Происходит стимуляция
гипоталамо-гипофизарно-адреналовой
системы, что подтверждается увеличением
содержания кортикостероидов в крови и
моче реципиентов в посттрансфузионном
периоде.
У реципиентов повышается основной
обмен, увеличивается дыхательный
коэффициент, усиливается газообмен.
Переливание крови оказывает стимулирующее
действие на факторы естественного
иммунитета: повышаются фагоцитарная
активность гранулоцитов и образование
антител в ответ на действие тех или иных
антигенов.
Виды гемотрансфузии
Медики классифицируют переливание по двум критериям: способу осуществления и пути введения.
Выделяют такие виды гемотрансфузии:
- Непрямой. Введение пациенту определенных компонентов донорской крови: плазмы, эритроцитов или лейкоцитарной массы.
- Прямой. Биоматериал поступает напрямую от донора к реципиенту. Процедура осуществляется при помощи шприца и использования специального аппарата.
- Обменный. Чаще всего назначается при почечной недостаточности, гемотрансфузионном шоке. У больного изымают определенное количество биоматериала и замещают донорским в таком же объеме.
- Аутогемотрансфузия. Переливание собственной крови пациента, забор которой осуществлялся за несколько часов до операции.
По путям введения различают следующие способы переливания:
- в вену (самая распространенная методика);
- в аорту;
- в костный мозг;
- в артерию.
Как проходит процедура переливания крови?
Для нормализации гемоглобина в крови на запущенной стадии заболевания может помочь только переливание крови. Во время проведения данной процедуры происходит переливание крови от здорового человека больному.
Конечно, такую процедуру не назначают при начальной стадии анемии. Когда показатели гемоглобина в крови не слишком низкие, врач рекомендует «сесть на диету» и снабдить свой рацион такими продуктами питания, как гранат, грецкие орехи и яблоки. Желательно навсегда освободиться от вредных привычек. Например, курения. Рекомендованы вечерние и утренние прогулки по свежему воздуху.
Но что происходит, если процедура переливания крови все же назначена?
- Врач проводит обследование.Необходимо сдать анализ крови, вследствие которого определяется уровень гемоглобина в крови. Если он низкий, то узнают следующие ответы на вопросы. У женщин выясняют наличие детей и симптоматику во время беременности, а также проходила ли раньше процедура переливания крови.
- Определяют группу крови. При этом для точности диагностики резус-фактор определяется не менее двух раз. Если наблюдаются разные показатели, проводят третье исследование и выставляют группу, которая повторилась два раза.
К тому же врач определяет донора по следующим критериям:
- в паспорте обязательно должны быть данные о доноре. Фамилия, имя, отчество. Номер и дата заготовки. Группа крови;
- какой добавлен консервант;
- насколько герметична упаковка;
- учреждения, в котором проходил процесс сбора крови;
- подпись врача;
- срок годности от 3 до 5 недель;
- внешняя характеристика качества крови.
Перепроверяется совпадение группы крови донора и больного.
Проверяют индивидуальную совместимость крови. Для этого на специальное стекло капают капельку крови донора и пациента.
Еще раз перепроверяют совместимость крови по резус-фактору.
Наблюдают индивидуальную реакцию организма. Для этого в организм вводят порционно, с интервалом в 3 минуты, 25 миллиграммов крови. Отслеживают реакцию организма на новую кровь. Замеряют пульс. Наблюдают кожные покровы на лице (нет ли покраснений), а также общее состояние организма.
После проведения всей подготовки наступает время переливания крови. Но при различных заболеваниях переливают не саму кровь, а ее разные ингредиенты. Например, при малокровии вводят эритроцитарную массу.
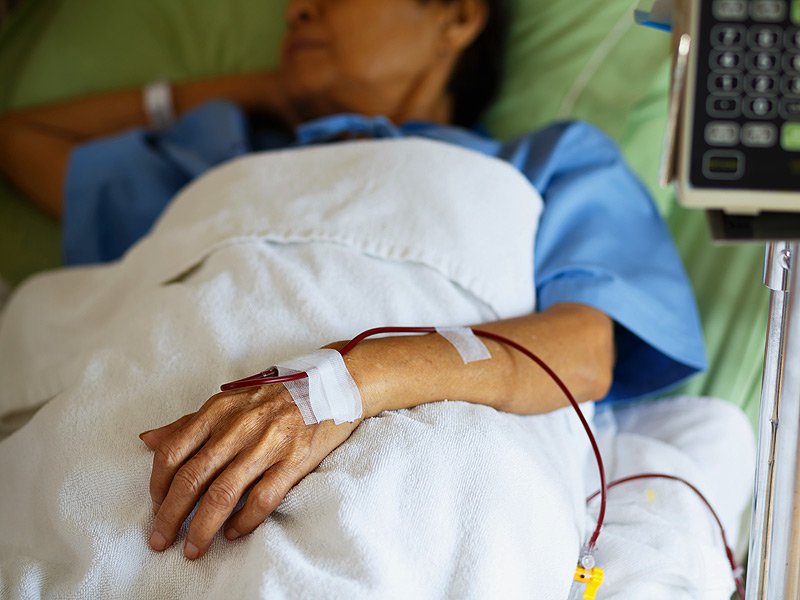
Кровь вводится потихоньку, медленно, приблизительно со скоростью в среднем 50 капель за минуту. На протяжении всей процедуры присутствует врач, он и следит за успешностью проведения операции. Периодически измеряют пульс, давление, температуру. Наблюдают за цветом кожи и самочувствием. Каждый показатель записывается в медицинскую карточку посетителя.
Это необходимо в случае, если у пациента будут наблюдаться осложнения.
После переливания крови первый день пациент должен провести в состоянии покоя. На второй день необходимо сдать анализы. Если все складывается хорошо, то на третий – пациента выписывают домой.
Каждый, кто проходит эту процедуру, предварительно задается вопросом – опасно ли переливание крови? Для того чтобы чувствовать себя более спокойно, необходимо знать симптомы и последствия неудачной операции.
Негативные последствия переливания крови:
- Боль во всем теле.
- Высыпания на коже.
- Понижение давления.
- Повышение температуры.
- Сильная головная боль.
- Рвота и отечность.
- Сбой сердцебиения.
Осложнения
Осложнения при гемотрансфузиях могут иметь разное происхождение, но, в основном, они обусловлены ошибками медперсонала во время заготовки, хранения, проведения операции переливания крови.
Основные причины осложнений:
- Групповая несовместимость донора и реципиента (гемотрансфузионный шок с нарастающим внутрисосудистым гемолизом);
- Сенсибилизация организма пациента к иммуноглобулинам (аллергические реакции);
разрушение (гемолиз) чужеродных эритроцитов
- Недоброкачественность вводимой биологической среды (калиевая интоксикация, пирогенные реакции, бактериально-токсический шок);
- Погрешности в методике проведения гемотрансфузии (воздушная эмболия, тромбоэмболия);
- Массивное переливание крови (синдром гомологичной крови, цитратная интоксикация, острое расширенное сердце – при быстром введении крови, синдром массивной трансфузии);
- Заражение инфекционными заболеваниями посредством перелитой крови (правда, карантинное хранение значительно снижает риск этих осложнений).
Следует отметить, что осложнения при переливании крови требуют немедленной реакции со стороны медперсонала. Клиника их довольно красноречива (лихорадка, озноб, удушье, цианоз, снижение артериального давления, тахикардия), и состояние может ухудшиться каждую минуту с развитием еще более серьезных осложнений: острая почечная недостаточность, ТЭЛА, инфаркт легкого, внутрисосудистый гемолиз и др.
Ошибки при переливании крови преимущественно допускают медработники, не достаточно изучившие основы трансфузиологии, но они могут стоить пациенту жизни, поэтому подходить к этому вопросу нужно серьезно и ответственно (семь раз отмерить и только потом отрезать).
Приняв решение провести гемотрансфузию, нужно правильно определить показания и противопоказания, то есть, взвесить все «за» и «против».
Подготовка
Чтобы предотвратить возникновение осложнений у детей и у взрослых, перед процедурой проводится тщательная подготовка.
Первое, что требуется сделать, – узнать, какой у пациента резус-фактор, затем выясняется группа крови. Только после получения этих данных можно приступать к поиску донора.
Также медику требуется провести определенные исследования, чтобы выяснить, имеются ли у пациента хронические заболевания или противопоказания.
Если есть возможность, за 48 часов до переливания рекомендуется взять кровь пациента для проведения биологических проб и тестов на аллергическую реакцию.
Виды лечебных процедур
Все лечебные мероприятия при гемотрансфузионном шоке подразделяются на 3 этапа:
Неотложная противошоковая терапия – для восстановления нормального кровотока и предотвращения тяжелых последствий. В нее входит:
- инфузионная терапия;
- внутривенное введение противошоковых препаратов;
- экстракорпоральные методы очистки крови (плазмаферез);
- коррекция функции систем и органов;
- коррекция показателей гемостаза (свертывания крови);
- лечение ОПН.
Симптоматическая терапия – проводится после стабилизации состояния пациента в период восстановления (выздоровления).
Профилактические мероприятия – выявление причины развития шока и исключение в дальнейшем подобных ошибок, строгое соблюдение последовательности процедур переливания, проведения проб на совместимость и т. д.
Осложнения после переливания крови
В целом, переливание крови считается безопасной процедурой, но только тогда, когда техника и последовательность действий не нарушены, четко определены показания и выбрана правильная трансфузионная среда. При погрешностях на любом из этапов гемотрансфузионной терапии, индивидуальных особенностях реципиента возможны посттрансфузионные реакции и осложнения.
Нарушение техники манипуляции может привести к эмболиям и тромбозам. Попадание воздуха в просвет сосудов чревато воздушной эмболией с симптомами нарушения дыхания, синюшностью кожи, болями за грудиной, падением давления, что требует реанимационных мероприятий.
Тромбоэмболия может быть следствием как образования сгустков в переливаемой жидкости, так и тромбоза в месте введения препарата. Мелкие свертки крови обычно подвергаются разрушению, а крупные способны привести к тромбоэмболии ветвей легочной артерии. Массивная тромбоэмболия сосудов легких смертельно опасна и предполагает немедленную медицинскую помощь, желательно — в условиях реанимации.
Посттрансфузионные реакции — естественное следствие введения чужеродной ткани. Они редко представляют угрозу жизни и могут выражаться в аллергии на компоненты переливаемого препарата либо в пирогенных реакциях.
Посттрансфузионные реакции проявляются лихорадкой, слабостью, возможны зуд кожи, боли в голове, отеки. Пирогенные реакции составляют едва ли не половину всех последствий переливания и связаны с попаданием распадающихся белков и клеток в кровоток реципиента. Они сопровождаются лихорадкой, болями в мышцах, ознобом, синюшностью кожи, учащением пульса. Аллергия обычно наблюдается при повторных гемотрансфузиях и требует применения антигистаминных средств.
Посттрансфузионные осложнения могут быть достаточно тяжелыми и даже фатальными. Самым опасным осложнением является попадание в кровоток реципиента несовместимой по группе и резусу крови. В таком случае неминуем гемолиз (разрушение) эритроцитов и шок с явлениями недостаточности многих органов — почек, печени, головного мозга, сердца.
Главными причинами трансфузионного шока считают ошибки врачей при определении совместимости либо нарушение правил гемотрансфузии, что еще раз указывает на необходимость повышенного внимания персонала на всех этапах подготовки и проведения операции переливания.
Признаки гемотрансфузионного шока могут проявиться как сразу же, в начале введения препаратов крови, так и через несколько часов после процедуры. Симптомами его считаются бледность и цианоз, выраженная тахикардия на фоне гипотонии, беспокойство, озноб, боли в животе. Случаи шока требуют экстренной медицинской помощи.
Бактериальные осложнения и заражение инфекциями (ВИЧ, гепатиты) весьма редки, хоть и не исключаются полностью. Риск заразиться инфекцией минимален благодаря карантинному хранению трансфузионных сред в течение полугода, а также тщательному контролю ее стерильности на всех этапах заготовки.
Среди более редких осложнений — синдром массивной гемотрансфузии при введении 2-3 литров в короткий промежуток времени. Следствием попадания значительного объема чужой крови может быть нитратная или цитратная интоксикация, нарастание калия в крови, что чревато аритмиями. Если используется кровь от многочисленных доноров, то не исключена несовместимость с развитием синдрома гомологичной крови.
Чтобы избежать негативных последствий, важно соблюдать технику и все этапы операции, а также стремиться использовать как можно меньше и самой крови, и ее препаратов. При достижении минимального значения того или иного нарушенного показателя, следует переходить к восполнению объема крови за счет коллоидных и кристаллоидных растворов, что тоже эффективно, но более безопасно.
Возможные осложнения
Непосредственно во время прямой процедуры переливания могут появиться осложнения, вызванные погрешностями при проведении процедуры. Одним из таковых является свертывание крови в системе. Чтобы предотвратить это, должны применяться инструментальные методы, которые обеспечивают непрерывный поток крови. Внутренняя поверхность трубок в таких аппаратах покрыта силиконом, который предупреждает формирование тромбов.
Наличие тромбов в системе переливания может окончиться проталкиванием сгустка в сосуды и артерии больного. Это грозит развитием тромбоэмболии. У пациента при этом возникает чувство тревоги, появляются боли в грудной клетке, одышка и кашель, резко повышается АД, набухают шейные вены, кожа в области лица, груди и шеи синеет. Появление этих симптомов требует немедленного прекращения процедуры и начала мероприятий по неотложной помощи.
Трансфузия крови
Правила переливания крови подразумевают использования одноразового медицинского инструментария. Также необходимы специальные системы для переливания крови и ее компонентов с фильтром, который не дает сгусткам попасть в кровоток.
Сам принцип вливания ничем не отличается от обычной венепункции. Единственным нюансом является то, что препарат следует подогреть на водяной бане до комнатной температуры, а также аккуратно перемешать.
Сначала вводится примерно 10-20 миллилитров, после чего манипуляция приостанавливается с целью оценки состояния больного. Если развились такие симптомы, как одышка, учащенное дыхание, сердцебиение, боли в области поясницы – процедуру следует немедленно прекратить. Затем пациенту вводятся стероидные гормоны, несколько ампул раствора супрастина с целью предупреждения гемотрансфузионного шока.
Если таковые симптомы отсутствуют, повторяют введение 10-20 миллилитров еще 2 раза для того, чтобы окончательно убедиться, что не возникает нежелательных реакций. Препараты для введения реципиенту вводятся со скоростью не более 60 капель за минуту.
После того, как в пакете осталось незначительное количество крови, его убирают и кладут на хранение на двое суток. Это необходимо для того, чтобы при возникновении осложнений было легче установить их причину.
Все данные о процедуре должны быть зафиксированы в индивидуальной карте стационарного больного. Там указывают серию, номер препарата, ход операции, ее дату, время. Этикетку с пакета крови вклеивают туда же.
Наблюдение
После манипуляции пациенту назначается строгий постельный режим. Последующие 4 часа необходимо замерение таких показателей, как температура, пульс, давление. Любое ухудшение самочувствия говорит о развитии посттрансфузионных реакций, которые могут быть крайне тяжелыми. Отсутствие гипертермии говорит о том, что трансфузия была успешной.
Возможные осложнения после переливания крови
Сразу же после трансфузии или на протяжении первых часов почти у всех пациентов отмечается реакция на введение крови – озноб, лихорадка, головная и мышечная боль, давление в груди, болезненность в поясничной области, одышка, тошнота, зуд и сыпь на коже. Они стихают после симптоматической терапии.
При недостаточной индивидуальной совместимости крови или нарушении правил гемотрансфузии возникают тяжелые осложнения:
- анафилактический шок – удушье, падение давления, тахикардия, покраснение лица и верхней части туловища;
- острое расширение сердца из-за перегрузки правых отделов – одышка, боль в области печени и сердца, низкое артериальное и высокое венозное давление, остановка сокращений;
- попадание воздуха или тромба в вену, а затем в легочную артерию с последующей закупоркой, проявляется острой болью в груди, кашлем, посинением кожи, шоковым состоянием. При более мелких поражениях возникает инфаркт легкого;
- интоксикация калием и цитратом – гипотония, нарушение проводимости миокарда, судороги, угнетение дыхания и сердечных сокращений;
- гемотрансфузионный шок при несовместимости крови – возникает массивное разрушение эритроцитов, падение давления и острая почечная недостаточность.
Противопоказания к переливанию
Прямое переливание крови может вызвать нарушения процессов, полностью обеспечивающих жизнедеятельность организма, поэтому врачи всегда оценивают не только показания, но и наличие или отсутствие противопоказаний. Большое значение при этом имеют данные о предыдущих переливаниях (если были). Группу риска составляют пациенты с онкологическими заболеваниями, длительными септическими процессами, патологиями крови, женщины, которые перенесли осложненные роды или кесарево сечение, рождение детей с желтухой, выкидыши.
Абсолютными противопоказаниями к прямому переливанию крови являются недостаточность сердца, гнойное воспаление оболочки сердечной мышцы, гипертония третьей стадии, общие нарушения белкового обмена, нарушения кровотока мозга, аллергическое состояние, кардиосклероз, миокардит. Относительными противопоказаниями являются аневризма аорты, активный эндокардит, острый тромбофлебит, резко выраженная гипертония, склонность к аллергии, тяжелая ишемическая болезнь.











Добавить комментарий