Диагностика желудочно-кишечных кровотечений при синдроме меллори-вейса
Содержание:
- Первоначальная оценка и управление
- осложнения
- Диагностика синдрома Маллори-Вейсса
- Лечение синдрома Меллори-Вейса
- Осложнения
- Прогноз состояния
- Диагностика
- Причины синдрома Меллори-Вейса
- Пост-начальная эндоскопия7
- Клиническая картина
- эндоскопия5, 7
- Симптомы у пациента с Cиндромом Мэллори-Вейса
- Какой прогноз и можно ли избежать кровотечения
- Разновидности заболевания
- Методы лечения
- исследования
- Классификация
- Лечение
- Патогенез
Первоначальная оценка и управление
- Реанимация является приоритетом — поддержание дыхательных путей, обеспечение высокого потока кислорода, корректировка потерь жидкости (поместите две широкопрофильные канюли, а также отправьте кровь одновременно). Начальная реанимация жидкости может быть с кристаллоидами или коллоидами; дайте внутривенную кровь, когда 30% циркулирующего объема потеряно.7 Следуйте основным протоколам кровотечения, которые должны быть на месте.
- Как только пациент станет более устойчивым — возьмите анамнез и проведите обследование. Определите тяжесть кровопотери и лечите любые сопутствующие заболевания.
- MWS обычно следует доброкачественному течению, но иногда требуется эндоскопическое лечение, чтобы остановить кровотечение.
осложнения
Это относится к:
- Симптомы:
- Тяжесть кровотечения:
- Гиповолемический шок и смерть (очень редко при хорошем уходе).
- Повторное кровотечение. (Чаще встречается у пациентов с шоком при предъявлении, более низкими уровнями гемоглобина, множественными переливаниями или активным кровотечением при эндоскопии.)
- Ишемия миокарда или инфаркт.
- Сопутствующие заболевания:
- Ишемия миокарда (ускорение, например, инфаркта миокарда).
- Гепатит (ускорение, например, печеночная недостаточность).
- Заболевание почек (ускоряющее, например, острое повреждение почек или острое при хроническом заболевании почек).
- Диабет (ухудшение контроля и диабетическая кома).
- Лечение или исследование:
- Эндоскопия (медиастинит, аспирационная пневмония, перфорация или обострение кровотечения).
- Ангиотерапия (органная ишемия и инфаркт, обострение кровотечения).
Диагностика синдрома Маллори-Вейсса
Пациент, обратившийся в клинику, проходит комплексную диагностику для определения полной картины заболевания. На первом этапе врач осматривает и опрашивает больного, и с его слов составляет анамнез. На основе собранной информации назначает дальнейшие процедуры и лабораторные исследования. При наличии синдрома, в крови пациента будет отмечено пониженное количество эритроцитов и повешение тромбоцитов. Падение гемоглобина происходит в результате кровопотери, сопровождающей разрыв слизистой.
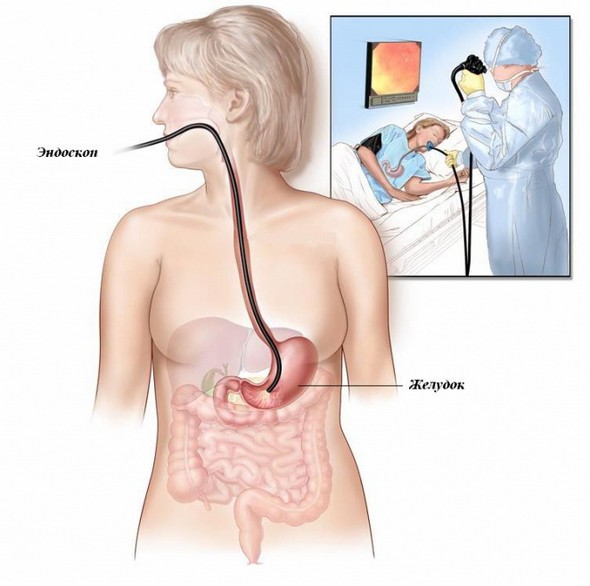
Самым эффективным способом диагностировать заболевание — назначение процедуры эндоскопии. После всех мероприятий устанавливается степень тяжести болезни, место локализации и глубина разрыва.
Эндоскопия — самый эффективный способ диагностики
Лечение синдрома Меллори-Вейса
Пациент подлежит неотложной госпитализации в хирургический стационар. На начальном этапе больному обеспечивается покой, холод на область желудка, при позывах на рвоту применяются блокаторы дофаминовых и серотониновых рецепторов с противорвотным эффектом. Назначается консервативное лечение и малоинвазивные манипуляции, направленные на остановку кровотечения, восполнение объема циркулирующей крови. При резком падении АД терапию дополняют введением средств для поддержания гемодинамики. Пациентам с болезнью Меллори-Вейса показаны:
- Инфузионная терапия. При умеренной кровопотере проводятся внутривенные вливания коллоидных и кристаллоидных растворов. При массивном кровотечении переливается эритроцитарная масса или взвесь, нативная и свежезамороженная плазма, реже — донорская кровь.
- Гемостатические препараты. Для медикаментозного гемостаза используют стимуляторы свертывающей системы крови. Эффективность кровоостанавливающей терапии повышается при парентеральном введении препаратов кальция, синтетических аналогов витамина К.
- Эндоскопический гемостаз. При продолжающемся кровотечении с помощью эндоскопа обкалывают место повреждения средствами с сосудосуживающим эффектом, вводят склерозанты, лигируют или клипируют сосуды. Возможно выполнение аргоноплазменной или электрокоагуляции.
- Терапевтическая эмболизация. Для прекращения кровотечения из поврежденных сосудов в них под контролем ангиографии вводят смесь эмболов с физиологическим раствором. Альтернативным методом является редко применяемое внутриартериальное вливание жировых суспензий.
Баллонная зондовая тампонада используется ограниченно из-за возможного усугубления разрывов. Важным условием быстрого восстановления поврежденной стенки является угнетение желудочной секреции при помощи ингибиторов протонной помпы, блокаторов Н2-гистаминорецепторов. Прием секретолитиков дополняют назначением невсасывающихся антацидов, препаратов коллоидного висмута. Хирургические методы лечения геморрагического разрывного синдрома показаны при неостанавливающихся или рецидивирующих кровотечениях, глубоких дефектах, полном разрыве пищеводной или желудочной стенки. Рекомендованным вмешательством является гастротомия с прошиванием надрывов, кровоточащих сосудов, ушиванием дефектов, иногда — перевязкой левой желудочной артерии.
Осложнения
Острая кровопотеря при симптомокомплексе Меллори-Вейса может привести к развитию геморрагического шока с тяжелыми нарушениями микроциркуляции, изменениями реологических свойств крови, прогрессирующей гипоксией. При отсутствии лечения шок переходит в декомпенсированную стадию, сопровождающуюся полиорганной недостаточностью. Наиболее тяжелым осложнением синдрома является тотальный разрыв стенки брюшного отдела пищевода, распространяющийся выше уровня диафрагмы. При этом у пациента возникает приступ одышки, цианоз кожи, сильнейшие боли в грудной клетке. Такое осложнение, известное как синдром Бурхаве, в 20-40% случаев заканчивается летальным исходом. Попадание содержимого желудка в средостение, полость брюшины провоцирует развитие медиастинита, перитонита.
Прогноз состояния
Прогноз лечения синдрома благоприятный. В подавляющем большинстве случаев удается выполнить остановку кровотечения. Оно может прекратиться как самостоятельно, так и при выполнении консервативной терапии или эндоскопических методов. Если эти способы лечения не приносят желательного эффекта, выполняется хирургическое вмешательство.
В некоторых случаях все же необходима операция
При внедрении эндоскопии, а также современных методов консервативного лечения частота использования операций существенно снизилась. Сейчас только в 10% случаев необходимо применение оперативного вмешательства.
Отдаленные результаты терапии пациентов с таким синдромом зависят в основном от наличия или развития сопутствующих патологий желудка или пищевода. Иногда наблюдаются повторные продольные разрывы, в связи, с чем проявляются рецидивы кровотечения. Во многих случаях это связано с невыполнением врачебных предписаний.
Диагностика
Синдром Маллори и Вейсса нуждается в диагностике. Для определения заболевания используют процедуры, указанные в таблице.
| Название метода диагностики | Описание |
| Лабораторные анализы крови | К пункту относится общий анализ, определение группы (в случае сильной потери крови). По результатам можно выявить значение важных показателей (эритроциты, гемоглобин и другое). |
| Копрограмма | Лабораторное исследование каловых масс, по результатам которого можно изучить состав биоматериала. Дополнительно указывают цвет, по которому определяют проблемы в организме. Присутствие крови может свидетельствовать о внутренних кровотечениях в ЖКТ. |
| Ультразвуковое исследование (УЗИ) | Для получения информации о состоянии внутренних органов используют ультразвуковые волны. Они отражаются от тканей и поступают на монитор в виде изображения. УЗИ проводится при болевых ощущениях в животе. Чтобы получить максимально достоверный результат, за 2 – 3 суток до исследования необходимо исключить жареное, солёное, копчёное. А также следует отказаться от молочных, мучных продуктов. Газировку лучше заменить на обычную воду. Питаться необходимо 5 – 6 раз в день с перерывами в 3 – 4 часа. Порции должны быть не более 300 г. Желательно проводить УЗИ натощак. Если пациент принимает какие-то медикаменты, нужно сообщить об этом врачу при составлении плана диагностики. В проведении процедуры нет ничего сложного. Датчик, предварительно смазанный гелем для лучшей визуализации, водят по кожному покрову. Иногда специалист может попросить задержать дыхание или перевернуться. В целом при УЗИ необходимо неподвижно лежать на кушетке. Исследование безболезненное, но в начале нанесения геля на тело возможен лёгкий холод. |
| Эзофагогастроскопия | Сокращённое название – ЭГДС. При помощи процедуры можно оценить состояние ЖКТ. По результатам определяют воспалительный процесс, кровотечение. ЭГДС назначают в случае боли в животе, изжоги, рвоты с примесями крови. Процедуру могут проводить под общим наркозом либо местной анестезией (обезболивание). В рот вставляется эндоскоп, на конце которого есть камера. Устройство продвигается в пищевод и желудок, специалист внимательно рассматривает слизистую оболочку. Часто при ЭГДС дополнительно проводят биопсию. Небольшой участок повреждённой ткани забирают на анализ. По результатам биопсии можно выявить злокачественную опухоль и заболевания ЖКТ. В конце ЭГДС эндоскоп вынимают изо рта. |
| Рентген брюшной полости | Исследование помогает оценить состояние ЖКТ, печени, мочевыделительных органов. Классификация рентгена: 1. Обзорный. Человек становится у аппарата или ложится на кушетку. Специалист делает снимок, который далее описывают. 2. С контрастным веществом. Человеку в вену вводят лекарственный препарат, который улучшает визуализацию. Через некоторое время делают снимок. По результатам можно определить размер исследуемого органа, выявить отклонение показателя. |
| Брюшная ангиография | При помощи процедуры можно проверить состояние сосудов, вероятность их закупорки. Этапы проведения: 1. В вену вставляют катетер. 2. Вводится контрастное вещество. 3. Препаратом затемняют сосудистое русло. 4. При помощи аппарата рентгена наблюдают за распределением контрастного вещества. |
| Магнитно-резонансная томография (МРТ) | Процедура проводится в случае воспалительного процесса, опухоли в ЖКТ, патологий сосудов. Этапы МРТ: 1. Человеку нужно переодеться в одноразовую одежду. 2. Если необходимо, то в вену вводят контрастное вещество. Препарат улучшает визуализацию. 3. Человеку необходимо лечь на кушетку. 4. Кушетка задвигается в аппарат. 5. Начинается исследование. Во время работы аппарата возможен шум. Средняя продолжительность исследования – от 30 до 60 мин. 6. Стол выдвигается из аппарата, человеку нужно переодеться в свою одежду. Алгоритм МРТ описан в случае закрытого аппарата. Если устройство открытого типа, кушетка не заезжает. Человек ложиться на поверхность, а аппарат находится сверху. |
Причины синдрома Меллори-Вейса
Продольные разрывы слизистой в области пищеводно-желудочного перехода возникают при локальном повышении давления у пациентов со сниженной резистентностью эпителиального слоя. Предпосылками к развитию разрывно-геморрагического гастроэзофагеального синдрома служат патологические процессы, при которых повреждаются эпителиоциты или наблюдается повышенное кровенаполнение сосудов верхних отдела ЖКТ: асептическое воспаление слизистой при частом употреблении спиртных напитков, воспалительные заболевания ЖКТ (эзофагиты, гастриты), длительный прием НПВС, кортикостероидов, скользящая грыжа пищеводного отверстия диафрагмы, расширение пищеводных вен при портальной гипертензии у больных с гепатитами, жировым гепатозом, фиброзом, циррозом печени. Непосредственными причинами болезни Меллори-Вейса являются:
- Рвота, неукротимая икота. У 80-85% пациентов развитие рвоты связано с алкогольным опьянением. Провоцирующими факторами также становятся рвота беременных, диспепсические расстройства при патологии пищеварительного тракта (язвенной болезни, панкреатите, холецистите), отравления, уремия.
- Длительный интенсивный кашель. В редких случаях разрывно-геморрагический синдром провоцируется острыми и хроническими респираторными заболеваниями. Линейное повреждение слизистой пищевода, верхних отделов желудка может осложнить коклюш, ОРВИ, хронический бронхит, бронхиальную астму.
- Ятрогенные воздействия. Повреждение стенки пищевода, желудка возможно при грубом выполнении эндоскопических манипуляций (гастроскопии, эзофагогастродуоденоскопии), введении желудочного зонда. Иногда разрывы слизистой возникают при проведении сердечно-легочной реанимации.
В спорадических случаях повышение давления, приводящее к разрыву эпителиального слоя, вызывается другими факторами — подъемом тяжестей, интенсивными физическими нагрузками с резким напряжением мышц брюшного пресса, тупой травмой живота. Крайне редко заболевание осложняет течение судорожного синдрома при эпилепсии, опухолях головного мозга, энцефалопатиях, менингите, энцефалите, эклампсии.
Пост-начальная эндоскопия7
Рассчитайте полную (постэндоскопическую) оценку по шкале Роколла, как описано в статье «Верхнее желудочно-кишечное кровотечение» (включая оценку по шкале Роколла).Показатель <3 связан с низким риском повторного кровотечения или смерти и может рассматриваться для ранней выписки, тогда как показатель> 3 указывает, что пациенты нуждаются в дальнейшем тщательном наблюдении в качестве стационарного больного.
Тщательный мониторинг необходим после эндоскопии для UGIB (пульс, артериальное давление, моча)
Крайне важно выявить повторное кровотечение или продолжающееся кровотечение.
Пациенты с клиническими факторами риска повторного кровотечения (например, портальная гипертензия, коагулопатия) составляют около 10% случаев. Эти и те, которые имеют определенные эндоскопические результаты (не кровоточащий видимый сосуд, пигментированный выступ или слипшийся сгусток) должны наблюдаться в течение 48 часов.
Если пациенты стабильны через 4–6 часов после эндоскопии, им следует придерживаться легкой диеты, так как дальнейшее голодание не приносит пользы.
Иногда кровотечение не может быть остановлено с помощью эндоскопического лечения
В этой ситуации иногда используется ангиография с введением вазопрессина или эмболизацией. Редко, операция требуется, чтобы закрыть слезу.
Если происходит повторное кровотечение, оно обычно происходит в течение 48 часов. Шок при начальном проявлении и активное кровотечение при эндоскопии являются факторами риска, прогнозирующими рецидивирующее кровотечение у пациентов с MWS.13
Клиническая картина
Cимптомы, течение
Основное клиническое проявление синдрома Мэллори-Вейсса — наличие светлой или темной крови в рвотных массах, которая обычно появляется после предшествующей многократной рвоты или сильного кашля. При выраженном кровотечении у больных могут отмечаться бледность, слабость и снижение артериального давления. В дальнейшем наблюдается черный дегтеобразный стул или мелена (в зависимости от количества и темпа продвижения проглоченной крови по желудочно-кишечному тракту).
При объективном обследовании больного выявляются признаки обострения хронических заболеваний верхнего отдела пищеварительного тракта: болезненность под мечевидным отростком, в
эпигастрии
, в пилородуоденальной зоне, положительный
симптом Менделя
эндоскопия5, 7
- В идеале эндоскопия должна проводиться в течение 24 часов, так как слезы быстро заживают и могут быть не очень заметны при эндоскопии через 2-3 дня. Гемодинамически нестабильные пациенты должны иметь эндоскопию сразу после реанимации.
- Использование ингибитора протонной помпы (ИПП) не рекомендуется до постановки диагноза с помощью эндоскопии. Кокрановский обзор показал, что использование ИПП на этой стадии не было связано с уменьшением повторного кровотечения, необходимостью хирургического вмешательства или смертности.8
- У большинства пациентов кровотечение прекращается самопроизвольно.1 Некоторые из них потребуют эндоскопического вмешательства. Не существует единого мнения о том, какую наилучшую эндоскопическую технику использовать.9Методы обвязки и ограничения были признаны эффективными.10, 11, 12 Другие используемые методы — инъекция адреналина (адреналина) и термокоагуляционная терапия.
- У большинства пациентов присутствует одна слеза. Слеза обычно находится чуть ниже желудочно-пищеводного соединения на малой кривизне желудка.
- Слезы могут быть связаны с другими поражениями слизистой оболочки. Это может вызвать кровотечение и / или вызвать рвоту и рвоту. Эндоскопическое исследование должно быть тщательным, чтобы найти сопутствующие поражения.
Симптомы у пациента с Cиндромом Мэллори-Вейса
Симптомы заболевания зависят от глубины и количества надрывов слизистой оболочки желудка и пищевода, а также от длительности и интенсивности активной кровопотери этих органов. Как правило, при переедании или чрезмерном употреблении алкоголя возникает внезапный интенсивный рвотный рефлекс, который сопровождается резкой болью в эпигастральной зоне.
При поверхностных разрывах кровопотери обычно незначительны, поэтому выделение свежей крови можно не заметить вовремя. При «застарелых» кровотечениях, рвотные массы похожи на кофейную гущу. Более глубокие разрывы беспокоят пациента сильными болями, которые постепенно распространяются по всему животу, а в рвотных массах преобладают кровяные выделения. В дальнейшем развивается картина геморрагического шока.
Какой прогноз и можно ли избежать кровотечения
Прогноз, как правило, благоприятный. В основном кровотечение прекращается самостоятельно, и заживление дефекта слизистой происходит в течение 2 – 3 суток (столько времени, в среднем, больной проводит в стационаре).
Причиной возникновения разрыва слизистой является рвота, поэтому профилактические мероприятия направлены на ее предупреждение. Для этого необходимо:
- свести к минимуму употребление алкоголя;
- не допускать переедания;
- своевременно лечить болезни пищеварительного тракта; сопровождающиеся тошнотой и рвотой.
Если соблюдать эти простые правила, удастся избежать проблем со здоровьем. Всегда нужно помнить, что болезнь легче предупредить, чем лечить.
Разновидности заболевания
В зависимости от клинической картины, глубины разрывов и места их локализации специалисты в области гастроэнтерологии разделяют болезнь на стадии:
- начальная или первая — поверхностные разрывы, наблюдаются в нижней трети пищевода, кардиоэзофагеального перехода. При правильном подходе возможно самоизлечение;
- вторая — разрыв слизистой оболочки, а также подслизистого слоя. Из-за повреждений кровеносных сосудов на этом этапе возникает кровотечение;
- третья — в разрыв вовлекается мышечный слой, наблюдается обильное кровотечение без спазмов;
- четвертая, последняя — разрыв всех слоев пищевода, появляются сопутствующие осложнения в виде перитонита, медиастинита, пневмоторакса.
Также различают объёмы кровопотери, которые могут быть лёгкими, средними или тяжёлыми. Следует отличать поздние и свежие трещины, возникшие не более 2 суток назад.
Методы лечения
В случае выявления трещины, образовавшейся на слизистой желудка, терапия выполняется в несколько этапов. В первую очередь, требуется принятие мер для ликвидации кровотечения, затем восстанавливаются гемодинамические нарушения и нормализуется общее состояние пациента. При проведении терапии также необходимо выполнить мероприятия, необходимые для того, чтобы предотвратить развитие осложнений. При этом лечение зависит от состояния пациента. Если оно не является тяжелым, то используется консервативная терапия. В противном случае, а также при неэффективности медикаментозной терапии, необходим переход к эндоскопическим способам. Может быть также выполнено экстренное оперативное вмешательство для сшивания дефекта.
Консервативная терапия используется в 90% всех случаев выявления синдрома. Летальность при выполнении такого лечения составляет около 3%. Такой способ терапии, кроме применения холода, включает использование следующих методов и препаратов:
Применяются инфузионные (для введения в кровеносные сосуды) коллоидные, а также кристаллоидные растворы. Могут применяться раствор Рингера, 5% глюкоза, Лактасол. Иногда используются препараты крови для переливания.
Для лечения используются капельницы с раствором Рингера
- Выполнение гемостатической терапии проводится с использованием амикапроновой кислоты или препарата Дицион.
- При необходимости остановки кровотечения может использоваться зонд Блэкмора. Его введение выполняется через ноздри. Остановка кровотечения осуществляется путем механического сдавливания при раздувании баллона.
- Для блокировки образования соляной кислоты при среднетяжелых случаях развития синдрома могут применяться ингибиторы протонного насоса – Омепразол, Декслансопразол, Рабепразол или Эзомепразол.
- Для ликвидации рвотных позывов используется Метоклопрамид, а также его аналог Церукал. Медикаменты могут использоваться как в таблетированной форме, так и в качестве раствора для инъекций.
- Для лечения применяются как препараты висмута, так и средства, обволакивающие стенки желудка и пищевода, а также антациды. Среди этих медикаментов часто используются Гевискон, Де-нол, Альмагель и Вентер.
Альмагель — препарат с обволакивающими свойствами, который поможет облегчить состояние
К хирургическим методам относится гастротомия. При некоторых состояниях в кардинальном отделе требуется выполнение прошивания слизистой или кровоточащих сосудов, иногда необходимо перевязывание желудочной артерии.
Питание при синдроме
Основой лечения при возникновении такой патологии являются мероприятия по устранению кровопотери
Однако немаловажное значение в процессе избавления от болезни имеет питание. В обязательном порядке больному назначается диета при синдроме Маллори-Вейсса
Основными ее принципами является сбалансированность меню и исключение из рациона тех продуктов, которые раздражают слизистую.
Для питания пригодны только мягкие и свежие продукты. Они должны быть отваренными или приготовленными на пару. Это два рекомендованных метода готовки. Из рациона исключаются алкоголь, цитрусовые и кислые фрукты, соленья и маринады, грубая пища и напитки с содержанием кофеина (чай, кофе) или газов. Все перечисленные продукты оказывают раздражающее воздействие на слизистые оболочки.
Кислые продукты и цитрусовые категорически запрещены в этом случае
Непосредственно перед употреблением пищи желательно для того, чтобы на слизистой желудка и пищевода образовался защитный слой, выпить ложку растительного масла (оливкового или льняного).
исследования
Эндоскопия является основным диагностическим исследованием. Другие соответствующие расследования включают в себя:
- ФБК, включая гематокрит, для оценки тяжести начального кровотечения и наблюдения за пациентами.
- Исследования коагуляции и подсчет тромбоцитов для выявления коагулопатий и тромбоцитопений (обычное количество тромбоцитов, время протромбина и частичное время активированного тромбопластина).
- Почечная функция, уровень мочевины, креатинина и электролитов (для руководства внутривенной жидкостной терапией).
- Перекрестное совпадение / группировка крови и скрининг антител (потенциальное переливание крови).
- Электрокардиограмма и сердечные энзимы (могут быть указаны при подозрении на ишемию миокарда).
Классификация
Систематизация клинических форм синдрома Меллори-Вейса основана на протяженности и глубине дефектов оболочек поврежденных органов, от размеров которых напрямую зависит тяжесть патологии. Разрывы бывают малыми (до 1 см) — наиболее частый вариант повреждения, выявляемый у 88-90% пациентов, средними (1-3 см), большими (более 3 см). С учетом глубины деструкции стенки пораженного отдела ЖКТ специалисты в сфере гастроэнтерологии и общей хирургии различают 4 стадии гастроэзофагеального разрывного синдрома:
- I стадия. Повреждение слизистой желудочно-пищеводного перехода и дистальной трети пищевода. Встречается у 36-37% пациентов. В большинстве случаев кровотечение прекращается спонтанно.
- II стадия. Дефекты расположены в той же зоне, однако их глубина достигает подслизистого слоя. Выявляется у 52-53% больных. Обычно проводится консервативная гемостатическая терапия.
- III стадия. Глубокие зияющие разрывы с вовлечением мышечной оболочки и интенсивным кровотечением. Наблюдаются в 9-11% случаев. Необходим эндоскопический или хирургический гемостаз.
- IV стадия. Редко диагностируемое тяжелое повреждение с разрушением всех оболочек гастроэзофагеального участка ЖКТ. Осложняется медиастинитом, перитонитом, пневмотораксом.
Лечение
Больных с синдромом Мэллори-Вейса госпитализируют в стационар хирургического профиля. Им назначают строгий постельный режим, поскольку любые движения, а тем более активные, усиливают кровотечение. В остром периоде кровотечения показан голод. После прекращения кровотечения назначают диету, состоящую из охлажденных и жидких блюд: супов, пюре, каши, йогуртов, киселя. Постепенно рацион больных расширяют, добавляя мясное суфле, яйца всмятку, запеченные яблоки. Пищу рекомендуют принимать через каждые два часа, объем одной порции должен быть не более 200 грамм.
На живот кладут лед, промывают желудок ледяной водой, заставляют проглатывать кусочки льда. От холода сосуды спазмируются, кровотечение останавливается. Эти простые скоропомощные методы позволяют избавиться от кровотечения.
Самостоятельно лечение синдрома Мэллори-Вейса в домашних условиях недопустимо. Без оказания профессиональной медицинской помощи больной может погибнуть.
Консервативное лечение
Терапия синдрома Мэллори-Вейса заключается в применении холода, антацидов, коагулянтов, зондирования. В редких случаях кровотечение может прекратиться самостоятельно в течение двух-трех суток.
- Коллоидные и кристаллоидные растворы вводят внутривенно капельно: физиологический раствор, глюкозу, раствор Рингера, «Реополиглюкин», альбумин.
- Антацидные препараты нейтрализуют действие соляной кислоты – «Ренни», «Маалокс», «Гастал», «Алмагель».
- Ингибиторы протонной помпы блокируют выработку соляной кислоты – «Омепразол», «Нольпаза», «Рабепразол».
- Гемотрансфузию проводят лицам, потерявшим много крови. Обычно переливают эритроцитарную массу и свежезамороженную плазму.
- «Вазопрессин» и «Соматостатин» назначают для уменьшения кровоснабжения слизистых оболочек
- Для уменьшения тошноты и позывов к рвоте назначают «Церукал».
- Коагулянты прямого действия помогают остановить кровотечение – «Викасол», «Дицинон».
- Зонд Блэкмора вводят в желудок, фиксируют нижний баллон и раздувают верхний, который находится в нижней части пищевода. Механическое сдавление пораженных сосудов обеспечивает стойкий гемостатический эффект.
Эндоскопия
Существует несколько эндоскопических способов лечения болезни:
- Место кровотечения обкалывают адреналином или норадреналином. Благодаря резкому спазму сосудов наступает гемостатический эффект.
- Аргоноплазменная коагуляция — прижигание кровоточащего сосуда аргоном. Это технически сложный, современный и высокоэффективный метод лечения, позволяющий добиться стойкого гемостаза. Его применяют при продолжающихся кровотечениях средней и малой интенсивности. При интенсивных кровотечениях аргоноплазменная коагуляция является заключительным этапом эндоскопического лечения, которому предшествует выполнение инъекционных методик.
- Электрокоагуляция не менее эффективный метод, особенно в сочетании с введением адреналина. Температурное воздействие на кровоточащий сосуд осуществляется с помощью переменного или постоянного высокочастотного электрического тока.
- Криовоздействие на источник кровотечения, использование лазерного облучения.
- Введение в очаг поражения склерозирующих веществ позволяет добиться остановки кровотечения. «Этоксисклерол» – новый и весьма эффективный препарат, который применяется для проведения процедуры склерозирования кровоточащих сосудов. Действие склерозантов основано на формировании внутрисосудистого тромба, утолщении интимы и появлении фиброзной ткани.
- Лигирование и клипирование сосудов — наложение на кровоточащий сосуд лигатуры или металлической клипсы.
ушивание разрыва при синдроме Мэллори-Вейса
При отсутствии эффекта от консервативной и эндоскопической терапии, при наличии глубоких разрывов и частых рецидивов переходят к оперативному вмешательству. Проводят срединную лапоротомию, гастротомию, прошивают кровоточащие сосуды, ушивают слизистую оболочку в месте разрыва. Хирургическое лечение — единственно возможный способ спасти жизнь пациента при профузных и обильных кровотечениях.
Чтобы предупредить развитие синдрома Мэллори-Вейса, необходимо устранить все провоцирующие факторы. Прежде всего, следует отказаться от злоупотребления спиртными напитками, не допускать переедания, вовремя лечить заболевания пищеварительного тракта.
Небольшое повреждение слизистой оболочки делает прогноз патологии относительно благоприятным. Летальный исход при синдроме Мэллори-Вейса регистрируется крайне редко.
sindrom.info
Патогенез
Пусковым моментом разрыва пищеводно-желудочной слизистой обычно становится многократная рвота, резкое повышение абдоминального давления при переполненном желудке или кардиоэзофагеальном спазме, реже — прямые механические воздействия. Возникновение избыточного давления в кардиальном отделе желудка способствует перерастяжению стенки органа. При морфологической несостоятельности эпителия, вызванной воспалительными процессами, растянутая слизистая желудка, пищевода разрывается в наиболее истонченном или патологически измененном участке. Обычно разрыв распространяется не глубже эпителиального и подслизистого слоя. В тяжелых случаях повреждается мышечная, серозная желудочная либо адвентициальная пищеводная оболочки с выходом агрессивного содержимого в средостение или брюшную полость.










Добавить комментарий