Шок
Содержание:
- Классификации
- Что такое геморрагический шок
- Клинические признаки шокового состояния
- Нарушение микроциркуляции при шоке
- Формы развития анафилаксии в зависимости от преобладающих симптомов
- Помощь при шоке
- Что такое шок и почему он возникает
- Гиповолемический шок
- Виды шока
- Список источников
- Оказание неотложной помощи при шоках
- Классификация анафилактического шока
Классификации
Канадский патолог Селье выделил три стадии, примерно одинаковые для всех видов шока:
1.Обратимая (компенсированная), при которой кровоснабжение мозга, сердца, легких и других органов нарушена, но не прекращена. Прогноз при этой стадии, как правило, благоприятный.
2.Частично обратимая (декомпенсированная). При этом нарушение кровоснабжения (перфузии) значительное, но при срочном и правильном медицинском вмешательстве есть шанс восстановления функций.
3.Необратимая (терминальная). Это самая тяжелая стадия, при которой нарушения в организме не восстанавливаются даже при самом сильном медицинском воздействии. Прогноз тут в 95% неблагоприятный.
Другая классификация разделяет частично обратимую стадию на 2 – субкомпенсационную и декомпенсационную. В итоге их получается 4:
- 1-я компенсированная (самая легкая, имеющая благоприятный прогноз).
- 2-я субкомпенсированная (среднетяжелая, требующая незамедлительных реанимационных мероприятий. Прогноз спорный).
- 3-я декомпенсационная (очень тяжелая, даже при незамедлительном проведении всех необходимых мероприятий прогноз весьма сложный).
- 4-я необратимая (Прогноз неблагоприятный).
Наш знаменитый Пирогов выделил у шокового состояния две фазы:
-торпидная (больной в оцепенении либо крайне вял, не реагирует на боевые раздражители, не отвечает на вопросы);
-эректильная (больной крайне возбужден, кричит, делает много бесконтрольных неосознанных движений).
Что такое геморрагический шок
Такое понятие соответствует стрессовому состоянию организма при резком снижении объема крови, циркулирующей по сосудистому руслу. В условиях повышенного венозного тонуса. Простыми словами это можно описать так: совокупность реакций организма при острой кровопотере (более 15-20% всего количества). Несколько важных факторов об этом состоянии:
- Шок геморрагический (ГШ) по МКБ 10 кодируют R 57.1 и относят к гиповолемическим состояниям, т.е. обезвоживанию. Причина в том, что кровь является одной из жизненно важных жидкостей, поддерживающих организм. Гиповолемия же наступает и в результате травматического шока, а не только геморрагического.
- Нарушения гемодинамики при низкой скорости кровопотери нельзя считать гиповолемическим шоком, даже если она составляет около 1,5 л. Это не приводит к таким же серьезным последствиям, ведь включаются механизмы компенсации. По этой причине геморрагическим считается только шок при резкой кровопотере.
У детей
Существует несколько особенностей клиники ГШ у детей. К ним можно отнести то, что:
- Может развиться в результате не только кровопотери, но и других патологий, связанных с нарушением питания клеток. Кроме того, у ребенка это состояние характеризуется более тяжелыми симптомами.
- Необратимой же может быть потеря всего 10% от объема циркулирующей крови, когда у взрослых даже четверть ее легко возмещается.
Иногда геморрагический шок возникает даже у новорожденных, что может быть связано с незрелостью всех систем. Еще причинами выступают повреждение внутренних органов или пупочных сосудов, отслоение плаценты и внутричерепные кровотечения. Симптомы проявления у детей схожи с характерными признаками у взрослых. В любом случае такое состояние у ребенка является сигналом опасности.
У беременных
При беременности организм женщины физиологически адаптируется ко многим изменениям. В том числе повышается объем циркулирующей крови, или ОЦК, примерно на 40% для обеспечения маточно-плацентарного кровотока и подготовки к потере крови во время родов. Организмом нормально переносится уменьшение ее количества на 500-1000 мл. Но есть зависимость от роста и веса беременной. У тех, кто меньше по этим параметрам, потеря 1000-1500 мл крови будет переноситься тяжелее.
В гинекологии понятие шока геморрагического тоже имеет место быть. Такое состояние может возникнуть при массивном кровотечении во время беременности, в период родов или же после них. Причинами здесь выступают:
- низко расположенная или преждевременно отслоившаяся плацента;
- разрыв матки;
- оболочечное прикрепление пуповины;
- травмы родовых путей;
- атония и гипотония матки;
- приращение и плотное прикрепление плаценты;
- выворот матки;
- нарушение свертываемости.
Клинические признаки шокового состояния
Синдромный диагноз «шок» ставят больному
при наличии острого нарушения функции
кровообращения, которое проявляется
следующими симптомами:
• холодная, влажная, бледно-цианотичная
или мраморная кожа;
• увеличение времени капиллярного
наполнения более 3 с;
• затемненное сознание;
• диспноэ;
• олигурия;
• тахикардия;
• уменьшение артериального и пульсового
давления.
В тех случаях, когда у больного имеются
бесспорные признаки кровопотери, но
еще отсутствует гипотензия, нужно решить
вопрос, развился шок или нет. В данной
ситуации удобно пользоваться
патогенетической классификацией Г.А.
Рябова (1979). Исходя из патогенеза, автор
предлагает выделять три стадии в развитии
гиповолемического (геморрагического)
шока (табл. 18-5). Данная классификация
остается актуальной и по сей день.
Таблица 18-5. Патогенетическая
классификация, основные клинические
симптомы и компенсаторные механизмы
гиповолемического шока (по Г.А. Рябову,
1979)
Шок первой стадии — компенсированный
обратимый шок (синдром малого выброса).
Шок второй стадии — декомпенсированный
обратимый шок.Шок третьей стадии —
необратимый шок.
Острая кровопотеря в объеме до 500 мл у
взрослого человека протекает практически
бессимптомно и при отсутствии серьезной
сопутствующей патологии не требует
лечения.
При шоке ПЕРВОЙ СТАДИИ организм
хорошо компенсирует острую кровопотерю
физиологическими изменениями деятельности
ССС
Сознание полностью адекватное,
иногда отмечается некоторое возбуждение.
При осмотре обращают на себя внимание
незначительная бледность кожных покровов
и наличие запустевших, нитевидных вен
на руках. Верхние и нижние конечности
на ощупь прохладные
Пульс слабого
наполнения, умеренная тахикардия. АД
несмотря на снижение сердечного выброса
остается в пределах нормы, а иногда даже
отмечается его увеличение. ЦВД на уровне
нижней границы нормы или ниже, умеренная
олигурия. Незначительные признаки
субкомпенсированного ацидоза. С
патогенетической точки зрения, первую
стадию шока можно расценивать как начало
формирования централизации кровообращения.
Для шока ВТОРОЙ СТАДИИ ведущим
клиническим симптомом является снижение
системного давления. В основе этого
явления лежит истощение возможностей
организма при помощи спазма периферических
сосудов компенсировать малый сердечный
выброс. В результате нарушения
кровоснабжения сердца падает его
сократительная способность. Это в еще
большей степени нарушает органную
перфузию и усиливает ацидоз. В системе
микроциркуляции развивается стаз.
Клинически вторая стадия проявляется
спутанностью сознания, компенсаторной
тахикардией (ЧСС 120-140 в 1 мин) и одышкой,
низким пульсовым АД, венозной гипотонией,
низким или отрицательным ЦВД. Причиной
появления одышки является метаболический
ацидоз и формирующийся респираторный
дистресссиндром. Прогностически плохими
предвестниками в данной стадии шока
является появление у больного акроцианоза
на фоне общей бледности в сочетании с
гипотонией и олигоанурией.
Шок ТРЕТЬЕЙ СТАДИИ возникает при
быстрой потере 40-50% ОЦК или при
некомпенсированной в течение нескольких
часов потере меньшего объема крови. С
точки зрения патогенеза, принципиальным
отличием третьей фазы шока от второй
является переход стаза в системе
микроциркуляции в сладж-синдром. Это
сопровождается, помимо начала первой
фазы ДВС-синдрома, феноменом некроза и
отторжения слизистой оболочки кишечника.
В основе данного явления лежит переполнение
сосудов кишечника кровью, выходом плазмы
в интерстиций и последующим отторжением.
Клинически состояние больного
характеризуется как крайне тяжелое.
Сознание отсутствует. Отмечаются резкая
бледность кожных покровов, холодный
пот, низкая температура тела, олигоанурия.
Пульс на периферии определяется с
большим трудом или вообще отсутствует,
ЧСС более 140, АД менее 60 мм рт.ст. или
совсем не определяется.
Вышеприведенная патогенетическая
классификация шока (Г.А. Рябов, 1979) с
успехом используется и в настоящее
время. В частности, в книге: Ю.П. Бутылин,
В.Ю. Бутылин, Д.Ю. Бутылин. «Интенсивная
терапия неотложных состояний», авторами
используется данная классификация.
Однако кроме патогенетической
классификации в повседневной работе
используются и клинические классификации
шока, в частности травматического и
гиповолемического.
Нарушение микроциркуляции при шоке
При шоке наблюдается мозаичность местных
сосудистых сопротивлений вследствие
различной реактивность клеточных
элементов сосудистой стенки относительно
действия медиаторов воспаления со
свойствами вазоконстрикторов и
вазодилататоров. Кроме того, мозаичность
определяется разной выраженностью
микротромбоза вследствие органных
фенотипических различий экспрессии
тромбогенного потенциала эндотелиальной
клетки.
Определяющие звенья патогенеза шока
развертываются на уровне микроциркуляции.В сущности, шок представляет собой
системную микроциркуляторную
недостаточность. Следует учитывать,
что сохраненный ток крови по макрососудам
того или иного органа при шоке еще не
свидетельствует о нормальном
функционировании его элементов.
Вследствие
– падения возбуждения барорецепторов
артериального русла, связанное с
гиповолемией и падением сократимости
сердца;
– циркуляторной гипоксии как причины
роста уровня возбуждения хеморецепторов
и соматических рецепторов скелетных
мышц;
– патологической боли как причины
усиления системной адренергической
стимуляции развивается реакция аварийной
компенсации недостаточности МОК —
спазм прекапиллярных сфинктеров.
Рост сосудистого сопротивления на
прекапиллярном уровне может быть
эффективным механизмом аварийной
компенсации, а также индуктором процессов,
определяющих необратимость шока.
Предельно выраженная вазоконстрикция
на прекапиллярном уровне в почках (спазм
приводящих артериол клубочков нефронов)
служит причиной преренальной острой
почечной недостаточности вследствие
шока.
Вследствие спазма прекапиллярных
сфинктеров и падением гидростатического
давления в капиллярах возникает миграции
внеклеточной жидкости в сосудистый
сектор из интерстиция → аутогемодилюция
для устранения дефицита объема
циркулирующей плазмы.
Спазм прекапиллярных сфинктеров
происходит посредством сокращения
гладкомышечных элементов стенок
метартериол. Спазм вызывает ишемию,
обуславливающую накопление продуктов
анаэробного обмена в клетках и интерстиции.
Вследствие спазма прекапиллярных
сфинктеров кровь, минуя обменные
капилляры, поступает в венулы по
метартериолам (артериоловенулярные
шунты), чтобы вернуться в системное
кровообращение.
В результате накопления продуктов
анаэробного обмена прекапиллярные
сфинктеры расслабляются, и плазма вместе
с форменными элементами поступает в
капилляры. Однако пройти капилляры
клеткам крови не удается. Дело в том,
что одновременно происходит снижение
ОПСС, которое уменьшает градиент давлений
между прекапиллярным и посткапиллярным
уровнем микроциркуляции. Свой
патологический вклад в падение градиента
давлений вносит прогрессирующее
угнетение сократимости сердца,
обусловленное усилением метаболического
ацидоза в ответ на спазм, а затем и
расслабление прекапиллярных сфинктеров.
Таким образом кровь задерживается в
микрососудах, и гидростатическое
давление в просвете обменных капилляров
растет. Патологический рост гидростатического
давления обуславливает миграцию жидкой
части плазмы в интерстиций →обострения
гиповолемии. Ишемия усиливает образование
свободных кислородных радикалов →
активируют эндотелиоциты, нейтрофилы,
стоящие в просвете микрососудов,
→воспаления. Эндотелиоциты и нейтрофилы
экспрессируют на своей поверхности
адгезивные молекулы. В результате
происходит адгезия нейтрофилов к
эндотелиальным клеткам как первый этап
лишенного защитного значения воспаления.
Воспаление такого происхождения является
типовым патологическим процессом.
Вызванное шоком системное воспаление
индуцирует на периферии ряд типовых
патологических процессов: системные
микротромбозы, ДВС синдром, коагулопатию
потребления.
В результате воспаления на периферии
происходит рост проницаемости стенок
микрососудов, который обуславливает
выход в интерстиций плазменных белков
и форменных элементов крови. Действует
еще одно звено патогенеза внутренней
кровопотери, вызванной шоком.
Предотвратить стаз в обменных капиллярах
— основная задача неотложной терапии
шока в его остром периоде. Предотвращение
стаза — это предотвращение всех чреватых
летальным исходом осложнений шока.
Формы развития анафилаксии в зависимости от преобладающих симптомов
В зависимости от того, какие симптомы анафилактического шока преобладают, выделяются несколько форм заболевания:
- Типичная. Первыми признаками являются кожные проявления, особенно зуд, появление отека в месте воздействия аллергена. Нарушение самочувствия и появление головных болей, беспричинной слабости, головокружения. У пациента может возникнуть сильное беспокойство и страх смерти.
- Гемодинамическая. Значительное без медикаментозного вмешательства приводит к сосудистому коллапсу и остановке сердечной деятельности.
- Дыхательная. Возникает при непосредственном вдыхании аллергена с потоком воздуха. Проявления начинаются с заложенности носа, охриплости голоса, затем появляются нарушения вдоха и выдоха из-за отека гортани (именно это является основной причиной гибели при анафилаксии).
- Поражения ЦНС. Основная симптоматика связана с дисфункцией центральной нервной системы, вследствие чего наблюдается нарушение сознания, а в тяжелых случаях и генерализованные судороги.
Помощь при шоке
При оказании первой помощи при шоке до приезда скорой помощи, необходимо иметь в виду, что неправильные транспортировка и первая помощь могут стать причиной запоздалого шокового состояния.
До приезда скорой помощи необходимо:
- по возможности постараться устранить причину шока, к примеру, освободить защемленные конечности, остановить кровотечение, погасить горящую на человеке одежду;
- проверить нос, рот пострадавшего на предмет наличия в них посторонних предметов, удалить их;
- проверить пульс, дыхание пострадавшего, если возникает такая необходимость, то сделать искусственное дыхание, массаж сердца;
- повернуть голову пострадавшего набок, чтобы он не мог захлебнуться рвотными массами и не задохнулся;
- выяснить, в сознании ли находится пострадавший, и дать ему анальгетическое средство. Исключив ранение живота, можно дать пострадавшему горячего чая;
- ослабить одежду пострадавшего на шее, груди, поясе;
- согреть или охладить пострадавшего в зависимости от сезона.
Оказывая первую доврачебную помощь при шоке, нужно знать, что нельзя оставлять пострадавшего одного, давать ему курить, прикладывать грелку к местам травм, чтобы не вызвать отток крови от жизненно важных органов.
Догоспитальная скорая помощь при шоке включает:
- остановку кровотечения;
- обеспечение адекватной вентиляции легких и проходимости дыхательных путей;
- обезболивание;
- трансфузионную заместительную терапию;
- в случае переломов — иммобилизацию;
- щадящую транспортировку больного.
Как правило, тяжелый травматический шок сопровождается неправильной вентиляцией легких. Пострадавшему может быть введен воздуховод или З-образная трубка.
Наружное кровотечение обязательно останавливают наложением тугой повязки, жгута, зажима на кровоточащий сосуд, пережатием поврежденного сосуда. Если есть признаки внутреннего кровотечения, то больного нужно, как можно быстрее доставить в больницу для проведения срочной операции.
Врачебная помощь при шоке должна соответствовать требованиям экстренной терапии. Это означает, что немедленно должны быть применены те средства, которые дают эффект сразу после их введения больному.
Если вовремя не оказать помощь такому больному, то это может вести к возникновению грубых нарушений в микроциркуляции, к необратимым изменениям в тканях и стать причиной смерти человека.
Так как механизм развития шока связан с понижением тонуса сосудов и уменьшением притока к сердцу крови, то лечебные мероприятия, прежде всего, должны иметь целью повышение артериального и венозного тонуса, а также увеличение в кровяном русле объема жидкости.
Так как шок могут вызывать разные причины, то должны приниматься меры по устранению причин подобного состояния и против развития патогенетических механизмов коллапса.
Что такое шок и почему он возникает
Шок – это патологическая реакция, развивающаяся в ответ на действие на организм человека раздражителей, сила которых превышает его компенсаторные возможности.
Психологический шок –это также острое, угрожающее жизни состояние, при котором нарушаются работа всех функционирующих в организме систем.
Такое состояние возникает из-за слишком сильных эмоциональных переживаний, как правило негативных. Точно определить какие события могут вызвать такую реакцию, нельзя. Пределы компенсаторных возможностей также, как и чувствительность, у каждого человека разная. В детском возрасте шок может возникнуть из-за событий, которые не кажутся слишком страшными во взрослом возрасте, также многое зависит от типа нервной системы, психического здоровья человека, его эмоционального состояния.
Причины шока:
- Опасная для жизни ситуация – катастрофы, пожары, стихийные бедствия и другие критические ситуации.
- Физическое или эмоциональное насилие.
- Жестокое обращение, побои.
- Сильная физическая боль при травме, болезни и так далее.
- Эмоциональное потрясение, вызванное значимыми для человека событиями.
Возникнут или нет симптомы шока у человека зависит не только от вида и силы воздействия, но и от конституционных особенностей его психики.
К предрасполагающим факторам относятся:
- Личностные особенности –психоз чаще возникает у психопатических, истерических личностей, эмоционально неустойчивых, склонных к депрессиям и переживаниям.
- Пережитое эмоциональное потрясение или психологическая травма – уже пережитое потрясение, даже если оно не вызвало каких-либо видимых последствий, может оставить глубокий след в сознании и подсознании человека. Например, воспоминания, о пожаре, пережитом в детстве, может стать причиной развития шока у взрослого человека, внезапно увидевшего большой огонь.
- Черепно-мозговые травмы, инфекционные заболевания – повреждения нервной системы и головного мозга, вызванные заболеваниями или травмами, также могут спровоцировать развитие шока.
- Интоксикации, алкоголизм, наркомания – употребление токсических веществ вызывает гибель и повреждение нервных клеток и также общее ослабление организма.
- Гормональные заболевания – гормональный дисбаланс в организме приводит к нарушению регуляции головного мозга и также может стать предрасполагающим фактором.
- Психические заболевания – депрессия, психозы, неврозы, эпилепсия, шизофрения и другие заболевания являются одним из важнейших факторов риска.
- Общее ослабление организма – истощение, авитаминоз, хроническая усталость и недосып также часто провоцируют это состояние.
Гиповолемический шок
Сложный термин легко понять, зная, что гиповолемия – это состояние, когда по сосудам кровь циркулирует в меньшем, чем нужно объеме. Причины:
-обезвоживание;
-обширные ожоги (теряется много плазмы);
-побочные реакции на лекарства, например, на сосудорасширяющие;
-большие потери крови, вследствие чего органы недополучают кислород и питательные вещества, то есть нарушается перфузия.
Гиповолемический шок вследствие высоких кровопотерь можно рассматривать, как геморрагический шок. Классификация этого состояния идентична той, что разработал Селье, и при этом стадии определяются количеством недополучаемой органами крови. Шок всегда является своеобразной защитой организма в экстремальной ситуации. То есть, он запускает ряд процессов, стремящихся сохранить деятельность важных органов и тем самым спасти жизнь всей системы. В частности, при кровопотере в кровеносные сосуды выплескивается резервная кровь (примерно 10 % от общего объема) из печени и селезенки. Если этого недостаточно, уменьшается либо прекращается подача крови к менее важным для поддержания существования организма отделам, например, к конечностям с тем, чтобы оставшейся крови хватило для перфузии сердца, мозга и легких. Классификация шока определяет эти две стадии, как обратимую и частично обратимую. При этом если вовремя принять меры, можно вывести человека из шокового состояния и сохранить ему жизнь.
Долго работать на резервной крови и обеспечивать перфузию одних органов за счет других организм не в состоянии. Поэтому, если не начать реанимационные мероприятия, наступает последняя (необратимая) стадия. Наблюдается паралич сосудов, давление в них резко снижается, кровь оттекает к периферии, увеличивая до критических отметок дефицит перфузии мозга, сердца и легких.
Виды шока
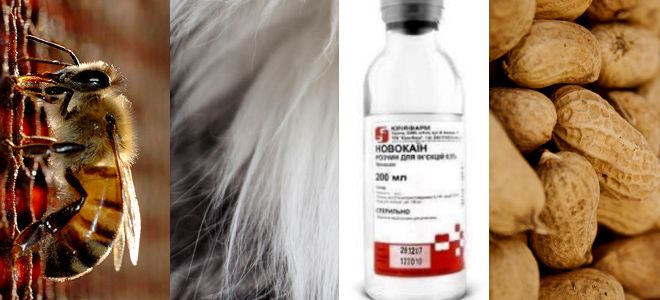
Анафилактический шок – форма шока, для которой характерно резкое расширение сосудов. Причиной возникновения анафилактического шока может стать определенная реакция на попадание в организм человека аллергена. Это может быть укус пчелы или введение препарата, на который у человека аллергия.
Развитие анафилактического шока происходит по факту попадания аллергена в организм человека независимо от того, в каких количествах он попал в организм
Например, совершенно не важно, сколько именно пчел укусило человека, так как развитие анафилактического шока произойдет в любом случае. Тем не менее, важно место укуса, так как при поражении шеи, языка или области лица, развитие анафилактического шока произойдет значительно быстрее, чем при укусе в ногу
Травматический шок – это форма шока, для которой характерно крайне тяжелое состояние организма, спровоцированное кровотечением или болевым раздражением.
Среди наиболее распространенных причин развития травматического шока можно выделить побледнение кожного покрова, выделение липкого пота, безразличие, заторможенность, а также учащенный пульс. Среди остальных причин развития травматического шока можно выделить жажду, сухость во рту, слабость, беспокойство, бессознательное состояние или спутанность сознания. Данные признаки травматического шока в какой-то степени сходны с симптомами внутреннего или наружного кровотечения.
Геморрагический шок – форма шока, при которой наблюдается неотложное состояние организма, развивающееся вследствие острой потери крови.
Степень кровопотери оказывает непосредственное влияние на проявление геморрагического шока. Другими словами, сила проявления геморрагического шока напрямую зависит от количества, на которое уменьшается объем циркулирующей крови (ЦОК) за достаточно короткий промежуток времени. Потеря крови в объеме 0,5 литра, которая происходит на протяжении недели, не сможет спровоцировать развитие геморрагического шока. В данном случае развивается клиника анемии.
Геморрагический шок возникает в результате кровопотери в общем объеме 500 и более мл, что составляет 10-15% от объема циркулирующей крови. Потеря 3,5 литров крови (70% ОЦК) считается смертельной.
Кардиогенный шок – форма шока, для которой характерен комплекс патологических состояний в организме, спровоцированный снижением сократительной функции сердца.
Среди основных признаков кардиогенного шока можно выделить перебои в работе сердца, которые являются следствием нарушения сердечного ритма. Кроме того при кардиогенном шоке отмечаются перебои в работе сердца, а также боль в грудной клетке. Для инфаркта миокарда характерно сильное чувство страха с тромбоэмболией легочной артерии, одышка и острая боль.
Среди остальных признаков кардиогенного шока можно выделить сосудистые и вегетативные реакции, которые развиваются в результате снижения артериального давления. Холодный пот, побледнение, сменяющееся посинением ногтей и губ, а также резкая слабость также являются симптомами кардиогенного шока. Зачастую отмечается возникновение чувства сильного страха. Вследствие набухания вен, которое происходит, после того как сердце перестает перекачивать кровь, происходит набухание яремных вен шеи. При тромбоэмболии достаточно быстро наступает цианоз, а также отмечается мраморность головы, шеи и груди.
При кардиогенном шоке после прекращения дыхания и сердечной деятельности может произойти потеря сознания.
Список источников
- Братусь В. Д., Шерман Д. М. Геморрагический шок, патофизиология и клинические аспекты. Киев: Наук. Думка. 1989.
- Гакаев Д. А. Патофизиологические изменения в организме при острой кровопотере // Медицина и здравоохранение: материалы IV Междунар. науч. конф. (г. Казань, май 2020 г.). — Казань: Бук, 2016. — С. 37-40.
- Воробьев А.И., Городецкий В.М., Шулутко Е.М., Васильев С.А. Острая массивная кровопотеря. М.: ГЭОТАР-МЕД, 2001.
- Брюсов П.Г. Неотложная инфузионно-трансфузионная терапия массивной кровопотери / П.Г. Брюсов // Гематология и трансфузиология. –1991. – № 2. – С. 8-13.
- Стуканов М.М. Сравнительная оценка вариантов инфузионной терапии у больных с геморрагическим шоком / М.М. Стуканов и др. //Анестезиология и реаниматология. – 2011. – № 2. – С. 27-30.
Оказание неотложной помощи при шоках
Важно помнить, что шоковое состояние опасно для здоровья и жизни пострадавшего. При подозрениях на развитие этой реакции стоит вызывать бригаду врачей
Неотложная помощь при шоке требуется, если у пациента отмечается:
- холодный пот;
- бледность кожных покровов;
- заторможенность или перевозбуждение;
- тусклый взгляд;
- слабый пульс;
- нарушение дыхания (форсированное/ поверхностное).
Чтобы состояние пострадавшего не ухудшилось, запрещается прием лекарств во время оказания первой доврачебной помощи. Правило касается любых обезболивающих средств, сердечных препаратов. В противном случае врачам будет сложно оценить состояние пациента, поставить диагноз. Кроме того, запрещено давать пострадавшему питье, если:
- он получил черепно-мозговую травму;
- у него повреждена область живота;
- отмечаются боли в сердце;
- есть подозрения на внутреннее кровотечение.
Доврачебные противошоковые меры
В медицине есть понятие «золотого часа», когда нужно успеть оказать первую помощь пострадавшему.
Своевременное принятие мер при шоке – это залог сохранения жизни больного.
Алгоритм оказания первой помощи (до приезда скорой):
- Прекращение действия травмирующего агента.
- Остановка кровотечения.
- Пострадавшему нужно придать удобное положение, препятствующее дополнительному травматизму или облегчающего состояние больного.
- Освобождение от сковывающей одежды.
- Перевязка ран стерильными бинтами.
- Обезболивание (при необходимости).
- Улучшение деятельности сердца, легких.
Первая помощь при травматическом шоке
Основной мерой в этом случае является быстрое устранение причин, спровоцировавших повреждения. Неотложная помощь при травматическом шоке включает:
- Расположение пострадавшего на ровной поверхности, обездвиживание (кроме случаев, когда есть подозрения на перелом шейного отдела позвоночника).
- Очищение верхних дыхательных путей от загрязнений с помощью чистой ткани и освобождение их проходимости.
- Устранение западания языка.
- Определение пульса (на артериях рук, висков или шеи).
- Восстановление сердечной и дыхательной деятельности (при необходимости). Для этого делают непрямой массаж сердца, искусственное дыхание.
- Остановка кровотечения путем наложения тугих повязок.
- Закрытие открытых ран стерильными повязками.
- Фиксация сломанных конечностей с помощью подручных средств (зонтов, палок, досок).
При анафилактическом
В этом случае первую помощь оказывают с учетом типа аллергена. Если шок спровоцировало лекарство, то сразу прекращают его введение в организм. В случае укуса змеи или насекомого удаляется жало с ядом. Алгоритм первой помощи пострадавшему:
- Расположение пациента на ровной поверхности.
- Поднятие нижних конечностей над уровнем головы с помощью валиков или одеяла.
- Обеспечение притока свежего воздуха в помещение.
- Наложение ледяного компресса на место инъекции или укуса.
- Прощупывание пульса.
- Восстановление сердечной и дыхательной функции (при необходимости).
- Введение 0,5 мл 0,1% раствора адреналина подкожно (или внутримышечно 1 мл Дексаметазона).
- Согревание больного с помощью грелок (прикладываются к конечностям) или одеяла.
При геморрагическом
Такое состояние опасно для жизни пациента. Первая помощь в случае развития геморрагического шока включает:
- Наложение тугих кровоостанавливающих повязок.
- Обильное питье (если нет противопоказаний).
- Восстановление нужного объема крови в организме (внутривенное вливание/инфузия).
- Контроль артериального давления АД, частоты сердечных сокращений (ЧСС).
- Установка катетера для внутривенного введения препаратов.
- Искусственная вентиляция легких, кислородные маски (по показаниям).
- Обезболивание с помощью медикаментозных препаратов.
При кардиогенном
Частым состоянием после сердечных приступов является кардиогенный шок. Алгоритм оказания первой помощи в этом случае:
- Улучшение притока крови к головному мозгу за счет поднятия нижних конечностей выше уровня головы.
- Обеспечение полного покоя пострадавшему.
- Освобождение от сковывающей одежды.
- Обеспечение притока свежего воздуха в помещение.
- Сердечно-легочная реанимация в случае потери сознания. Проводится только при наличии нужных навыков.
- Внутривенное введение физраствора, Реополиглюкина, глюкозы.
- Постановка катетера в локтевую вену для введения препаратов.
- Контроль пульса, АД, ЧСС, состояния зрачков, слизистых оболочек, кожи, дыхания, часового диуреза.
- Отслеживание состояния кожи и слизистых оболочек, дыхания.
Классификация анафилактического шока
Такое состояние наступает при попадании в организм ядов от укуса змей, пауков, ос и других живых существ, от принятия некоторых напитков и пищи, и от введения препаратов, являющихся для данного пациента аллергенами. Чаще всего такую реакцию дают новокаин, пенициллин, органопрепараты. Шок может наступить через несколько секунд после попадания в организм аллергена либо через более продолжительное время, причем чем раньше произошла реакция, тем хуже прогноз. Различают несколько форм протекания анафилактического шока:
-типичная (наблюдается покраснение в месте укуса (укола) или боли в животе, горле при пероральном попадании аллергена, понижение давления, сдавливание под ребрами, возможны понос или рвота);
-гемодинамическая (на первом месте сердечно-сосудистые нарушения);
-асфиксическая (дыхательная недостаточность, удушье);
-церебральная (нарушения в работе ЦНС, судороги, потеря сознания, остановка дыхания);
-абдоминальная (острый живот).










Добавить комментарий