Анальные сосочки, папиллит
Содержание:
- Причины
- Лечение перианального дерматита у взрослых
- Хирургическое лечение параректальных свищей
- Основные причины появления перианального дерматита
- Причины возникновения
- Симптомы проктита
- Причины патологии
- Причины возникновения
- Вероятные причины появления зуда рядом с анусом
- Формы заболевания
- Причины возникновения перианального дерматита
- Микоз ануса
- Диагностика
Причины
Следует заметить, что всему есть свои причины и поэтому появление даже малейшей дискомфортности свидетельствует об определенном сбое в отлаженной работе организма.
Далее в схематичном виде рассмотрим провоцирующие причины прострелов в заднем проходе у женщин и мужчин.
| Патология | Описание |
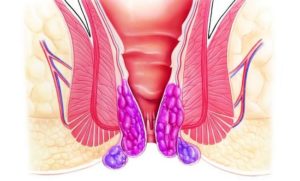
| Геморрой | Самая распространенная патология, являющаяся причиной подобных ощущений. Суть недуга заключается в увеличении геморроидальных венозных сосудов и их воспалении. Болезненность проявляется уже на более поздних стадиях развития и является острой, колющей либо ноющей. |
| Полипы | Полипом называется доброкачественное образование. Нередко они формируются и в прямой кишке, становясь причиной сильной боли и выделений с примесью крови. |
| Анальная трещина | Разрыв кожного покрова может вызывать сильнейшую, резкую боль при дефекации либо после, сопровождаться кровотечениями разной степени интенсивности. Также наблюдается боль в заднем проходе, отдающая в ногу, крестец, промежность. |
| Острый проктит | Воспаление слизистых оболочек прямой кишки. Пациент испытывает острые, резкие, простреливающие боли. На фоне этой симптоматики может происходить повышение температуры тела. Характерным признаком патологии является выделение крови либо гноя при дефекации. |
| Парапроктит | Воспаление, возникающее в зоне ануса из-за патогенных микроорганизмов, проникающих вследствие расчесов, травм, трещин. Болезненность ощущается при дефекации. В зоне сфинктера и ягодиц образуется припухлость, формируется гнойник. Если своевременно его не вскрыть, то он прорвется сам и повлечет формирование свища. |
| Выпадение прямой кишки | Нарушается анатомическое положение прямой кишки. При этом смещается ее дистальная часть за пределы сфинктера. Характеризуется сильными болями, которые иногда вызывают шоковое состояние. Кроме того наблюдаются слизистые, кровянистые выделения. |
| Травмы | Характер и интенсивность болезненности здесь будет зависеть от вида травмы или повреждения. Травматизация может произойти в результате ушиба, поднятия тяжести, при родах, падении и т.д. |
| Сфинктерит | Воспаление слизистых оболочек сфинктера (круговой запирательной мышцы, окружающей прямую кишку, регулирующей процесс испражнения). Ощущается постоянная дискомфортность и болезненность. |
| Онкология | Онкологические патологии уже на ранних этапах развития проявляются несколькими характерными признаками: выделение сгустков крови вместе с калом, а также резкая боль. Дискомфорт появляется при испражнении и длительное время не проходит, а наоборот усиливается, становится постоянным. |
| Гельминтоз | Паразиты также могут вызвать дискомфорт в области ануса, однако проявляться он будет по — разному. Зависит от того, насколько запущено состояние. Болезненность часто сопровождается зудом, жжением, сыпью, ухудшением самочувствия. |
| Простатит | Согласно статистике, от данного заболевания страдают приблизительно 50% мужчин. Патология характеризуется воспалительным поражением предстательной железы. Возникает тупая боль в заднем проходе у мужчин, дискомфортность в нижней части живота, наблюдаются частые позывы к мочеиспусканию, нарушения эректильной функции. |
| Венерические патологии | При разных венерических болезнях также может ощущаться дискомфортность в области ануса. Дополнительными симптомами могут выступать сыпь, зуд, повышение температуры, покраснение кожи в зоне половых органов, затруднение мочеиспускания. |
Помимо этого с подобного рода болезненностью (ноющая, тянущая) может сталкиваться женщина во время вынашивания ребенка.
При беременности из-за увеличения матки повышается давление на все органы, в том числе и на прямую кишку
Дискомфорт может быть спровоцирован увеличением в размерах матки. Таким образом, она оказывает давление на все органы, расположенные рядом.
Лечение перианального дерматита у взрослых
Лечение перианального дерматита основано на наружной обработке пораженных участков и при необходимости употреблении лекарственных препаратов перорально. Такое комплексное лечение способствует быстрому выздоровлению. Нередко для быстрейшего заживления используются местные антисептические препараты с добавлением цинка (Декспантенол и т.д.).
Чаще всего перианальную форму дерматита лечат следующими противобактериальными препаратами:
Достаточно часто в терапии дерматита используется Тридерм, который заслужил положительные отзывы от пациентов. Однако следует учитывать, что Тридерм способен вызвать непереносимость, проявляясь аллергическими высыпаниями на лице, конечностях и т.д., что также подтверждают отзывы. Кроме того, Тридерм нельзя использовать детям младше 2 лет и беременным женщинам.
Симптомы дерматоза, спровоцированного БАКТЕРИАЛЬНЫМ ИНФИЦИРОВАНИЕМ, помимо противобактериальных мазей, снимают р-ром бриллиантовой зелени, синьки или Фукорцина.
Если причина дерматита заключается в ЭНТЕРОБИОЗЕ, назначаются антигельминтные средства:
Перианальный дерматит, как правило, требует назначения антигистаминов (Кларитин, Зодак, Лоратадин и т.д.). Эти средства эффективно снимают отеки и зуд в анальной области. При невозможности нейтрализовать симптоматику дерматита местными препаратами, врач может назначить антимикотическую и антибактериальную терапию.
Из ректальных препаратов наиболее часто назначаются:
ДОЛОПРОКТ. Это крем используется ректально, 2 раза в день на протяжении 1-2 недель. Он снижает воспалительно-аллергическую реакцию, с одновременным снятием отеков и болезненности.
АУРОБИН. Мазь для ректального применения рекомендуется пациентам для нейтрализации воспалительного процесса, снятия жжения и зуда, а также для быстрого заживления.
ОЛЕСТЕЗИН. Этот лекарственный препарат выпускается в форме ректальных свечей. Назначается 2 р. в течение дня курсом 10-12 дней.
Если диагностика перианального дерматита выявила микозную природу развития заболевания, назначаются Кандид, Клотримаксозол, Низорал, Экзодерил и т.д.
ПРИ ТЯЖЕЛОМ РАЗВИТИИ ПЕРИАНАЛЬНОГО ДЕРМАТИТА могут назначаться наружные глюкокортикостероиды (Преднизолон, Гидрокортизон и т.д.). Наиболее слабым из этой группы препаратов является Гидрокортизон. Однако следует помнить, что, несмотря на то, что препарат обладает более мягким воздействием, у него такие же противопоказания, как у всех средств этой группы. Кроме того, Гидрокортизон нельзя использовать у детей до 2 лет.
В ДОМАШНИХ УСЛОВИЯХ можно использовать травяные ванны. При трещинах анального прохода и обострении геморроя рекомендуется введение свечей, вырезанных из сырого очищенного картофеля. Пациентам с ослабленной иммунной системой показан курс витаминотерапии. Кроме того, рекомендуется физиотерапия с использованием ультразвуковых волн, лазеротерапия и магнитотерапия.
Необходимо помнить, что развития перианальной формы дерматита можно избежать, выполняя элементарные профилактические мероприятия (ношение натуральных тканей, своевременная санация хронических очагов воспаления, личная гигиена). Помимо этого, при возникновении первых неприятных проявлений рекомендуется консультация проктолога и дерматолога.
СТАТЬЯ НАХОДИТСЯ В РУБРИКЕ — заболевания, дерматит.
Добрый вечер! Мне поставили диагноз сначала геморрой, я его пролечила, потом дерматит и сказали что нужно идти к дерматологу у нас его нет в поликлиники отправляют всех в венеричку к тамошнему дерматологу, он там не квалифицированный, я уже с лета этого года не работаю из за этой болезни подскажите куда мне сходить где он есть в Кемерово.
Здравствуйте, Ольга. Найти дерматолога в Кемерово можно, например используя вот этот сайт https://prodoctorov.ru/kemerovo/dermatolog/
Copyright 2015-2019 Аллергия. Материалы данного сайта являются интеллектуальной собственностью владельца интернет площадки. Копирование информации с данного ресурса, разрешено только при указании полной активной ссылки на источник. Перед применением материалов сайта, обязательна консультация с врачем.
Хирургическое лечение параректальных свищей
Единственным показанием к операции является наличие свища.
Противопоказания:
- общее тяжелое состояние пациента;
- печеночная и почечная недостаточность;
- хронические болезни в стадии декомпенсации;
- нарушение свертываемости крови;
- острые инфекции в организме.
Операция обычно проводится планово. При обострении же вскрывают абсцесс, а сам свищ удаляют через 1-2 недели.
Подготовка к операции включает стандартное предоперационное обследование: анализы крови, мочи, ЭКГ, флюорографию. Дополнительно могут назначаться ректальные обследования и/или УЗИ.
Есть несколько разновидностей операций. Определенный вид выбирается, в зависимости от сложности патологии:
- лигатурная методика;
- иссечение свища по всей протяженности с последующим ушиванием или без него;
- пластика внутреннего отверстия свища;
- лазерное прижигание свищевого хода;
- пломбирование свищевого хода.
Хирургическое вмешательство проводится в стационаре, от 3 до 10 дней после него необходимо оставаться под наблюдением врачей. Эффективность операции достигает 90%.
Послеоперационный период
В первые дни в стационаре устанавливается газоотводная трубка, назначаются антибиотики, проводятся перевязки. Болевой синдром купируется анальгетиками
Важно, чтобы в первые 2-3 дня не было стула, поэтому назначается жидкая диета
Со второго-третьего дня можно есть протертую легкоусвояемую пищу, надо много пить. Необходима профилактика запоров, из-за которых могут расходиться швы. Назначаются сидячие ванночки с антисептическими растворами, при необходимости – слабительные, обезболивающие мази.
После выписки пациент должен чутко прислушиваться к своему организму и при следующих симптомах срочно обратиться к врачу:
- чрезмерное газообразование;
- недержание кала;
- резкое повышение температуры тела;
- постоянные абдоминальные боли;
- выделение крови и/или гноя из анального отверстия;
- боль при мочеиспускании или дефекации.
Основные рекомендации на период реабилитации:
- есть малыми порциями 6 раз в день;
- выпивать не менее 2 л воды в сутки;
- не употреблять продукты, которые раздражают кишечник – газированные напитки, алкоголь, шоколад, острые специи, жирную пищу, продукты со вкусовыми добавками и др.;
- отдавать предпочтение овощам и фруктам как источникам клетчатки, есть каши, зерновой хлеб и кисломолочные продукты.
Основные причины появления перианального дерматита
Раздражающий эффект, который оказывают на перианальную зону различные химические соединения, игнорирование элементарных правил гигиены – это основная причина дерматита в перианальной области.
Кроме того, раздражение ануса часто вызывает дисбактериоз кишечника, различные компоненты моющих и косметических средств, воздействующие на перианальную область. Стягивающее, ненатуральное белье также повреждает нежную кожу в деликатной зоне.
Если пациент болен язвенным колитом, глистной инвазией, геморроем, это усиливает воспалительные проявления на нежной коже в этой области и провоцирует симптомы дерматита.
Часто в этой зоне возникают грибковые или бактериальные инвазии, а при долгом автовождении, катании на лошади в зону анального отверстия попадают волоски, затем они ломаются. Это вызывает перианальный дерматит, именуемый болезнью джипа.
При определении причин дерматита следует учитывать общее состояние здоровья. В некоторых ситуациях оно способно усугубить протекание болезни. Аллергия, сниженный иммунитет, другие факторы, подрывающие здоровье, усиливают вероятность появления перианального типа дерматита.
Причины возникновения
К факторам, провоцирующим развитие воспалительных процессов, относятся:
- Диарея и пищевые отравления – вредные вещества, выходящие в процессе испражнения, негативно воздействуют на папиллы;
- Малоактивный образ жизни – это способствует появлению застойных процессов в малом тазу;
- Запоры, при которых происходит травмирование сосочков во время дефекации;
- Злоупотребление клизмами – при частом проведении процедур повреждается слизистая оболочка заднепроходного канала;
- Употребление спиртных напитков;
- Аллергия на средства личной гигиены, материал нижнего белья;
- Проктологические заболевания: критпит, проктит.
Симптомы проктита
Симптомы проктита во многом определяются его формой. При остром течении проктита симптомы воспаления прямой кишки значительно выражены. Заболевание и начинается, как правило, внезапно, пациент ощущает сильное жжение в прямой кишке, ощущение тяжести/боли в промежности, усиливающееся при испражнении; характерны тенезмы (ложные позывы).
Отмечается диарея, при некоторых формах с примесью в кале слизи/гноя/крови. Страдает общее состояние: повышается температура тела, реже появляется озноб.
Катаральный проктит
Заболевание манифестирует болевым синдромом, который вначале концентрируется в области прямой кишки и усиливается при дефекации, а затем боль переходит на область промежности мошонку/половые губы, в ряде случаев иррадиирует в спину. Пациенты жалуются на частые позывы к дефекации, при этом, вместо кала выделяется слизь, иногда с присутствием гноя/крови, а непосредственно характер выделений определяется формой катарального проктита.
Катаральный проктит сопровождается повышением температура до субфебрильных/фебрильных показателей. На фоне лихорадки постепенно развиваются симптомы общей интоксикации: слабость, потеря аппетита, головные боли, быстрая утомляемость, и реже тошнота. Могут наблюдаться запоры, периодически сменяющиеся поносом. Острый катаральный проктит, как правило, развивается на протяжении нескольких дней. Визуально раздражение/покраснение в области заднего прохода, при пальцевом исследовании — резкая боль и выделение слизи (с гноем/кровью).
Эрозивный проктит
Эрозивный проктит характеризуется внезапным началом, ложными позывами, с повышением температуры тела, ознобами, болями в прямой кишке, реже с иррадиацией в промежность, поясницу, область крестца. Пациенты жалуются на жжение, зуд и ощущение тяжести в области ануса. Акты дефекации учащаются, а стул становится жидким с появлением примеси крови/слизи в каловых массах. Реже при эрозивном проктите отмечается отхождение кровавой слизи на фоне тенезмов без примесей кала. Возможно зияние ануса с истечением жидкого кала, слизи/крови.
Выраженность клинических во многом определяется разновидностью эрозивного проктита, а также распространенностью воспалительного процесса. Так, при гонорейном проктите симптоматика выражена слабо в виде умеренного жжения/зуда и неинтенсивных болей с редкими ложными позывами. В то время как при эрозивном лучевом проктите отмечается тяжелое течение с сильными болями, гипертермией и частыми тенезмами.
Язвенный проктит
Язвенный проктит протекает аналогично симптоматике эрозивного гастрита с внезапным началом, слабостью, разбитостью, гипертермией, тенезмами, зудом, жжением и болями в области ануса. Стул становится жидким, а по мере развития заболевания сокращаются промежутки между актами дефекации. В некоторых случаях появляются непрерывные позывы с отхождением жидкого кровянистого кала в небольших количествах или слизи/крови без фекальных масс. Характерным для язвенного проктита являются значительно более тяжелое течение и наличие в кале большого количества красной крови, которая содержится в виде различимых включений в жидких фекальных массах или же располагается на поверхности оформленного кала.
Лучевой проктит
Острый лучевой проктит проявляется диареей, периодическими болезненными тенезмами, наличием слизи/крови в стуле, болями в прямой кишке, иррадиирущими в промежность. Для лучевого проктита характерно нарушение общего состояния: слабость, потеря аппетита, и повышение температуры тела. Спецификой является регресс симптоматики через несколько дней после проведения противоопухолевой терапии. При эндоскопическом исследовании выявляются множественные изъязвление в прямой/сигмовидной кишке, фиброз и атрофия слизистой, стриктуры/телеангиоэктазии, а также контактная кровоточивость.
Хронический проктит
Хронический проктит в период обострения протекает с незначительно выраженной симптоматикой в виде дискомфорта, легкого жжения/зуда, ощущения неполного опорожнения кишечника, незначительной болезненностью, редкими тенезмами и наличием в фекалиях патологических примесей. Отмечается повышение температуры. Хронический проктит в период ремиссии может вообще протекать бессимптомно либо проявляться чрезвычайно слабо выраженными признаками. Зачастую незначительная/умеренная примесь слизи в каловых массах является единственным симптомом заболевания.
Причины патологии
Эрозии прямого отдела кишечника – патология, которая входит в группу полиэтиологических заболеваний, возникающих как следствие или осложнение различных болезней инфекционного или неинфекционного характера.
Инфекционные причины, вызывающие образование эрозий на слизистой ткани кишечника следующие:
- острые кишечные и паразитарные инфекции (дизентерия, гельминтозы, балантидиоз, энтеробиоз и т. д.) – бактерии, попадая в кишечник, внедряются в его слизистую ткань, вызывая сильнейшую воспалительную реакцию. Выделяемые бактериями токсины провоцируют образование на слизистой оболочке эрозий, а при несвоевременном лечение серьезных изъязвлений и кровоизлияний;
- инфекции, передающиеся половым путем (гонорея, сифилис, хламидиоз и т. д.) – инфицирование прямой кишки происходит при анальном половом акте. У женщин заражение может происходить и при классическом половом акте, когда контактное распространение патогенных микроорганизмов происходит из-за затекания выделений из влагалища в анальный канал.
Неинфекционные причины, вызывающие образование эрозий:
- неправильное питание – злоупотребление острой, пряной, жирной пищей вызывает постоянное раздражение кишечных стенок, что с течением времени приводит к развитию воспалительного процесса и образованию эрозий;
- хронические запоры – при застое каловые массы уплотняются, становятся твердыми. При прохождении по кишечнику они травмируют его стенки. При постоянных запорах с течением времени на слизистой ткани образуется поверхностный дефект слизистой оболочки (эрозия);
- лучевая терапия – чаще всего эрозии прямой кишки наблюдаются у пациентов, которые недавно перенесли курс лечения опухолей органов малого таза контактной гамма-терапией;
- различные повреждения слизистой (механические, химические, термические) – возникают вследствие неправильной постановки клизм, введения в кишку жидкостей с раздражающим действием или инородных предметов.
В более редких случаях вызвать образование эрозий в кишке могут заболевания органов пищеварительного аппарата и малого таза (вульвовагинит, простатит, цистит), резкое снижение иммунитета, геморрой, анальные трещины.
Причины возникновения
Наиболее часто появляются бахромки при геморрое (наружном). Узлы растягивают кожу, появляются складки, которые не исчезают даже после самостоятельного рассасывания узлов, так как после длительного натяжения ткани уже не могут самостоятельно вернуться в исходное положение. Складки могут остаться и после оперативного вмешательства при геморрое – так как они не опасны, некоторые врачи их не удаляют. Также анальные бахромки могут быть последствиями:
- Беременности – растяжение кожи происходит при родовых потугах.
- Частых запоров– из-за частого натуживания и прохождения через анальное отверстие излишне твердых каловых масс.
- Обострения проктологических заболеваний – анальной трещины или внутреннего геморроя.
Справка! Анальные бахромки чаще выявляются у женщин, чем у мужчин. Чаще всего эта патология наблюдается у рожавших женщин.
Вероятные причины появления зуда рядом с анусом
В зависимости от причин развития зуда возле анального отверстия, данный патологический симптом будет проявлять себя по-разному, и отличаться по длительности, интенсивности, времени возникновения и тому подобное. Соответственно, врачи выделяют два основных типа зудящих ощущений:
- первичные, которые возникают без определенных патологических причин;
- вторичные, в развитии которых главным виновником является уже существующее в организме больного человека заболевание.
Итак, опасным для здоровья человека является именно вторичный зуд возле ануса. Он может быть одним из первых сигналов о развитии в организме человека тяжелых патологических состояний, сопровождающихся нарушением функции внутренних органов и формированием стойких изменений их нормальной структуры. Установить, почему у пациента чешется возле заднего прохода, может только квалифицированный специалист после тщательной диагностики и осмотра.
Геморрой
Как правило, чаще всего патологический зуд около анального отверстия появляется при увеличении геморроидальных узлов. Подобные неприятные ощущения нередко предшествуют сильному жжению и возникновению кровянистых выделений в конце акта дефекации. Почему при геморрое зудит кожа? Это происходит по нескольким причинам:
- из-за повышенной чувствительности кожных покровов и слизистых оболочек к раздражающим факторам;
- как симптом воспалительного процесса, который присоединяется к выпадению геморроидальных узлов;
- в результате взаимодействия раздраженных тканей и слизи, выделяемой из заднего отверстия.
Трещина анального отверстия
При образовании трещин в области заднего прохода нередко пациенты жалуются, что у них чешется возле анального отверстия. Хотя это не самый главный симптом заболевания. Чесаться в зоне ануса может на поздних стадиях развития проблемы, а сначала люди отмечают сильные боли, которые сопровождают каждый поход в туалет.
Гельминтозы
Кишечные паразиты или гельминты, которые проживают преимущественно в дистальных отделах кишечника, в процессе своей жизнедеятельности выделяют продукты метаболизма, раздражающе действующие на кожу вокруг ануса. Это и является главной причиной появления зуда возле заднего прохода у мужчин и женщин, организм которых поражен глистами. Поскольку кишечные паразиты более активны в ночное время суток, то и зудящие ощущение в этот период обостряются.
Сахарный диабет
При гипергликемии сквозь поры на коже человека выделяется глюкоза, которая вызывает местное раздражение и появление зуда. Также развитию неприятного симптома в области ануса способствует присоединение инфекции с формированием воспаления.
Патологические состояния печени
При заболеваниях печени в кровь попадают некоторые ферменты, которые вызывают симптомы интоксикации и выраженный генерализированный зуд. Поэтому при патологиях подобного класса чешутся не только определенные участки, а и все тело.
Кожные недуги
Зудеть в зоне заднего прохода может при некоторых кожных патологиях, а именно: дерматиты, аллергические реакции, микозы кожи и тому подобное. В связи с тем, что для проведения эффективного лечения необходимо установить точную причину болезни, при возникновении зуда с краснотой следует обязательно посетить дерматолога.
Психические заболевания
Доказано, что при нарушениях психоэмоционального фона у больного человека изменяется чувствительность, а также активируется парасимпатическая нервная система. Подобные процессы являются причиной развития зуда около заднего прохода у женщин и представителей сильного пола, который устраняется только после принятия успокоительных.
Избыточный вес
Зуд и покраснение вокруг ануса – одно из частых проявлений резкого набора человеком массы тела. В результате происходящего у пациента увеличивается площадь кожных поверхностей, которые соприкасаются друг с другом, создавая подходящие условия для появления опрелостей. В свою очередь это дает основания для развития чешущейся кожи вокруг анального отверстия и зудящих ощущений непосредственно внутри него.
Аллергические реакции
Аллергия – патологическое состояние, которое сопровождается зудом. Нередко она появляется в результате контакта кожи с потенциальными аллергенами, в частности, синтетическими тканями, из которых шьется нижнее и постельное белье, лубрикантами, интимными игрушками.
Формы заболевания
- Катаральная – самая простая и легкая, при которой наблюдается только воспаление слизистой. При раннем обращении к врачу оно довольно быстро вылечивается.
- Эрозивная – характеризуется возникновением на стенках кишки язв различной глубины. Больные жалуются на боль при дефекации и кровь в стуле.
- Катарально-геморрагическая, сопровождающаяся образованием мелких кровоизлияний на кишечной слизистой.
- Катарально-слизистая – воспаленная кишка покрыта толстым слизистым слоем. Слизь обнаруживается в стуле и может вытекать из заднего прохода.
- Катарально-гнойная возникает при присоединении инфекции. Прямокишечная поверхность покрывается гнойным налетом.
- Гнойно-фибринозная возникает при отсутствии лечения легких форм болезни. Кишка покрывается изнутри плотным слоем гноя. Болезнь опасна переходом нагноения на окружающие ткани, развитием абсцессов и свищей.
При отсутствии лечения эти формы переходят в некротическую, при которой на слизистой образуются участки омертвевших тканей. Заболевшие испытывают сильнейшую боль, у них поднимается температура и ухудшается общее состояние.
Болезнь может закончиться проникновением инфекции в кровоток и заражением крови – сепсисом. После лечения некротической формы проктита на поверхности кишки образуются рубцы, которые в дальнейшем мешают нормальному опорожнению.
Болезнь может переходить в хроническую форму:
- Нормотрофическую – наблюдающуюся, как правило, в первое время после хронизации процесса. Кишка воспалена, но полностью выполняет свою функцию.
- Атрофическую, при которой кишечная слизистая уменьшается в размере, становясь тонкой и легкоранимой. Эта форма проктита сопровождается кровотечениями.
- Гипертрофическую – при таком течении болезни слизистый кишечный слой разбухает, опухает, на нем появляются полипы – наросты, которые воспаляются, кровоточат и мешают опорожнению кишечника.
Причины возникновения перианального дерматита
- Нарушение гигиены или раздражающее действие на перианальную зону.
- Длительная диарея.
- Синтетическое нижнее белье, моющие средства, которые остались после стирки на белье.
- Недержание кала при опухолевом поражении или выпадении прямой кишки.
- Язвенный колит, колит, проктит, болезнь Крона, парапроктит, при которых воспаление из кишечника может перейти на кожу анальной области.
- Дисбактериоз, энтеробиоз, геморрой.
- Повреждение кожи в области анального отверстия (расчесы, трещины) вызывают ее инфицирование и развитие дерматита грибковой или бактериальной этиологии.
- Склонность к аллергическим реакциям, что провоцирует возникновение контактного дерматита в зоне ануса.
- Снижение иммунитета способствует нарушению барьерной функции кожи и проникновению инфекции стрептококковой, стафилококковой и кандидозной природы.
- Длительная езда на машине или верхом (болезнь джипа), при которой в кожу перианальной зоны внедряются обломанные волосы.
- Различные иммунодефицитные состояния, ВИЧ-инфекция.
- Длительный прием антибиотиков и кортикостероидов.
Микоз ануса
Грибок заднего прохода – инфицирование грибковыми спорами анального отверстия и кожного покрова вокруг ануса. Это заболевание нередко пускают на самотек, по причине банального незнания или стыдливости.
Грибок на попе у младенцев можно спутать с опрелостями или детским дерматитом, а если проблемы возникают у взрослого, решение проблемы сводится к антисептике пораженного участка кожи спиртовыми настойками или чрезмерной гигиеной половых органов, что не решает проблему, а стирает симптомы.
Для того, чтобы понять, чем отличается грибок анального отверстия от других воспалений в заднем проходе, рассмотрим виды воспалений кожи вокруг ануса.
Глистная инвазия
При инвазии, вызванной гельминтами, в заднем проходе у ребенка или взрослого ощущается постоянный зуд, усиливающийся в ночное время.
Ночью, самка гельминта откладывает яйца у свода анального отверстия, поэтому зуд становится нестерпимым. Но при инвазии глистами, также, ощущается шевеление, ползанье глистов в анусе и на коже вокруг него.
Симптомы глистной инвазии:
- зуд, усиливающийся ночью;
- ощущение шевеления в анусе;
- раздражение кожного покрова, покраснение.
При гельминтозном заражении, в каловых массах явно видны следы гельминтов:
- нет дрожжевого налета вокруг ануса;
- шелушения на коже вокруг него.
Детский дерматит
Раздражение детской кожи от подгузников называют дерматит.
Конечно, причиной дерматита может служить:
- неправильный уход за младенцем;
- перегрев;
- аллергия на подгузники или питание.
Симптомы дерматита отличаются от грибка в заднем проходе тем, что отсутствуют характерные симптомы микоза:
- шелушение кожи;
- возникновение налета на сыпи.
При дерматите не грибковой этиологии кожа младенца покрывается мелкой сыпью, чистой, без гнойничков и эрозийных пятен.
Геморрой
Еще одна причина зуда в заднем проходе, которую путают с грибковой инфекцией.
Зуд совмещается с болевыми ощущениями после дефекации и туалета анального отверстия. Геморроидальная бляшка постоянно зудит, раздражаясь о нижнее белье и при водных процедурах.
Общее у симптомов грибка в заднем проходе и геморроя:
- зуд;
- покраснение кожи;
- возникновение трещин.
Однако, трещины при геморрое возникают на краях прямой кишки, а зуд анального отверстия стихает после обработки кожи антисептиками.
Эндокринные заболевания
Сахарный диабет протекает с возникновением зуда в заднем проходе. При этом никаких симптомов грибка, кроме раздражения кожного покрова, вызванного расчесами, не возникает.
Гинекологические заболевания
У женщин наблюдается зуд анального отверстия при:
- кольпите;
- цистите;
- трихомонадах;
- и других заболеваниях, передающихся половым путем.
Это следствие раздражения, воспаления, сухости слизистой влагалища, не имеющие никакого отношения к грибковым инфекциям.
Однако при дрожжевых кольпитах, кандидозе, вполне вероятно самозаражение женщины и возникновение грибка анального отверстия.
Диагностика
При подозрениях на папиллит врач-проктолог проводит:
- Визуальный осмотр;
- Пальпацию;
- Сбор анамнеза.
Если узелки расположены внутри анального отверстия, то пациенту придётся поднатужиться, чтобы они вышли наружу.
Для получения информации о состоянии прямой кишки, больного направляют на:
- Аноскопию – для обследования используется аноскоп, позволяющий изучить участок прямой кишки длиной 10-12 см от анального отверстия и диагностировать различные проктологические патологии: полипы, кровотечения и прочее.
- Ректороманоскопию – позволяет не только обследовать прямую кишку на расстоянии до 25 см, но и взять образцы для гистологии, провести иссечение обнаруженных новообразований.
Обязательным диагностическим мероприятием являются лабораторные исследования: анализ кала, крови и мазка, посев на флору и прочее.
Необходимость проведения дифференциальной диагностики обусловлена тем, что по симптоматике папиллит схож с некоторыми другими проктологическими заболеваниями
Поэтому, чтобы точно установить диагноз, важно исключить развитие прочих патологий. У гипертрофированных сосочков появляется ножка, поэтому они во многом напоминают полип
Иногда нужно убедиться, что это не сторожевые бугорки, образующиеся при трещинах заднепроходного отверстия.









Добавить комментарий