Аномалии развития члена
Содержание:
Почечные аномалии
Нарушения почек возникают в период эмбрионального развития или после рождения. Они проявляются в структуре и месторасположении парного органа. Подробно ознакомиться с темой можно, изучив руководство по урологии А.В Люлько и Н.А. Лопаткина. Согласно классификации МКБ, различают аномалии количества, локализации и формы.
Сращенные почки
Группа пороков включает различные модификации парного органа. Наиболее часто встречаются следующие формы:
- галетообразная – объединение медиальной поверхности;
- подкова – сращивание верхней или нижней части.
В практике реже, но все же выявляется парный орган в виде палочки или буквы S. Такая форма обусловлена особенностями соединения поверхностей.
Отсутствие почки
В ходе диагностического исследования довольно часто выявляется недостаток одной почки или ее полную неработоспособность вследствие недоразвития. При этом наблюдаются аномалии ее мочеточника. Поскольку признаки отсутствуют, патология первое время считается вариантом нормы. Выполнение всех функций берет на себя здоровый орган, но постоянные перегрузки постепенно приводят к его изнашиванию, что проявляется характерными симптомами.
Гипоплазия органа
Довольно часто выявляется патологическое нарушение, проявляющееся нестандартными размерами почки. Если, несмотря на миниатюрные габариты, она прекрасно справляется со своими функциями, и отток через мочеточниковый канал не затруднен, терапевтического лечения или оперативного вмешательства не требуется.
Дистопия
Врожденный порок характеризуется нестандартным анормальным расположением одной или обеих почек.
Различают следующие нетипичные локализации органа:
- поясничную;
- подвздошную;
- торокальную;
- тазовую;
- перекрестную.
Для любого типа аномалии характерными считаются абдоминальные боли. В зависимости от конкретной формы они могут сочетаться с нарушениями в работе кишечника, мочевыделительной системы, в частности, с затрудненным оттоком урины. Патология оказывает влияние на строение опорно-двигательного аппарата.
Дополнительная почка
Врожденная количественная аномалия проявляется в виде формирования третьего органа, обладающего меньшими размерами, и локализующегося ниже основной топографической линии. Как правило, он функционирует самостоятельно, поскольку имеет собственный мочеточник и систему кровоснабжения. Корригирующая операция показана в случае расширения почечной лоханки, развития пиелонефрита или опухолевого процесса.
Дисплазия
Подобный синдром характеризуется аномальным развитием паренхимы. Патологические изменения затрагивают непосредственно ткани почки, в которых при микроскопическом исследовании можно обнаружить хрящевые включения, а также элементы эмбриональной, клубочковой нефробластомы. Нередко дисплазия сочетается со стенозом мочеточника, что затрудняет отток урины.
Сосудистые патологии
Врожденные пороки развития мочеполовой системы могут быть обусловлены не только особенностями расположения внутри тела, структурой и количеством органов, но также и нетипичным строением их собственной сети кровоснабжения.
В клинической практике наблюдаются следующие патологии сосудов, снабжающих почки кровью.
- Врожденные видоизменения почечных вен. По количеству они делятся на добавочные и множественные, по локализации и форме – экстракавальные, ретроаортальные, кольцевидные.
- Количество и топография почечных артерий. Выделяют добавочные, двойные или множественные сосуды.
- Отклонения в структуре и форме артериальных столов. К ним относятся: фибромускулярный стеноз – избыточное количество мышечной ткани, аневризма – трансформация сосудистых стенок и их утолщение вследствие отсутствия волокон мускулатуры, артериовенозные фистулы – «перекрытия» в устье обеих систем.
Важно знать! Данные аномалии не сопровождаются какими-либо симптомами и выявляются только в ходе диагностических мероприятий. Но вовремя непринятые меры способны привести к разрыву аневризмы, что повлечет за собой массивное кровотечение и даже инфаркт почки
Удвоение органа
Патология, характеризующаяся сращением двух почек по вертикали верхней и нижней плоскости. Таким образом, орган становится вдвое длиннее, но одна из его половин оказывается недоразвитой. При этом каждая часть имеет собственный мочеточник и систему кровоснабжения. Различают одно- или двустороннее удвоение, полное или неполное.
Симптомы
Выделяют такие типы аномалий женских половых органов.
Аномалии наружных половых органов
Нарушение развития клитора может проявляться его отсутствием, а также увеличением либо наоборот его уменьшением в размерах. Тяжелые формы гипертрофии клитора являются показанием к его хирургической коррекции.
Аномалии вульвы, чаще всего сопровождается различными пороками развития. Довольно часто их выявляют в сочетании с врожденными дефектами прямой кишки и нижних отделов мочевыводящей системы, что связано с формированием перечисленных органов из общей клоаки. Иногда выявляются такие аномалии женских половых органов, как гипоплазия больших половых губ, заращение влагалища, которые могут сочетаться либо не сочетаться с заращением ануса.
Аномалии девственной плевы и влагалища
Атрезия девственной плевы – распространенная врожденная аномалия женских половых органов. Она может возникать вследствие воспаления, перенесенного в детском возрасте. Заболевание выявляется после наступления менархе, когда кровь не находит выхода и скапливается во влагалище. При таком нарушении наблюдается появление схваткообразных болей. При сдавлении близлежащих органов боли становятся постоянными.
Аплазия влагалища – еще одна распространенная аномалия женских половых органов, она часто сочетается с врожденными дефектами либо недоразвитием яичников, матки и фаллопиевых труб и может сопровождаться развитием аменореи.
Атрезия влагалища в большинстве случаев возникает после рождения, но может возникать и вследствие слипчивого воспаления во внутриутробном периоде.
Аномалии матки
Пороки развития матки считаются самыми распространенными аномалиями женских половых органов. Нередко встречается гипоплазия матки, проявляющаяся как уменьшение тела и шейки при сохранении пропорций, так и уменьшением тела матки в сочетании с удлинением шейки. Иногда гипоплазия матки сочетается с перегибом матки кпереди либо перегибом матки кзади. Эта аномалия женских половых органов сопровождается аменореей или альгодисменореей.
В редких случаях может выявляться удвоение матки и влагалища, проявляющееся формированием различных вариантов двурогой матки. Двурогая матка возникает в результате неполного слияния средней части мюллеровых каналов. Однорогая матка возникает в результате недоразвития одного мюллерова канала. Недоразвитая половина матки представляет собой рудиментарный рог без полости либо рог с полостью, который соединяется или не соединяется с полостью матки.
Аномалии яичников и маточных труб
Достаточно распространенными аномалиями маточных труб являются врожденная непроходимость и различные варианты недоразвития труб, которые могут сочетаться с другими признаками инфантилизма. К числу аномалий женских половых органов, повышающих риск развития внематочной беременности, относится асимметричное расположение фаллопиевых труб. Редко выявляются такие пороки развития, как аплазия, полное удвоение труб, расщепление труб, слепые ходы и добавочные отверстия в трубах.
Аномалии развития яичка
Анорхизм
Анорхизм — врождённое отсутствие обоих яичек, обусловленноенарушением закладки эмбриональной половой железы. Обычно анорхизмсочетается с двусторонней агенезией или аплазией почек, номожет быть и изолированной аномалией. При двусторонней агене-зии и аплазии почек дети нежизнеспособны. В крайне редких случаяханорхизма как изолированной аномалии отмечают выраженныйевнухоидизм, недоразвитие наружных половых органов, отсутствиепредстательной железы и семенных пузырьков. Вторичные половыепризнаки не развиваются.Лечение сводится к назначению половых гормонов.
Монорхизм
Монорхизм — аномалия, характеризующаяся наличием толькоодного яичка. Возникновение аномалии связано с нарушением эмбриогенезаперед закладкой окончательной почки и половой желе-
зы. Поэтому нередко выявляют сочетание монорхизма и солитар-ной почки.При монорхизме наряду с отсутствием яичка не развиваются придатоки семявыносящий проток. Соответствующая половина мошонкиаплазирована.Врождённое отсутствие одного яичка при нормальном второмобычно не проявляется эндокринными нарушениями и не ведёт к бесплодию.Однако в части случаев монорхизм сопровождается крип-торхизмом (единственное яичко не опущено в мошонку). Тогда возможенвыраженный в той или иной степени гипогонадизм.
Диагностика
Диагноз монорхизма правомочен лишь после безрезультатных поисковяичка при широкой ревизии забрюшинного пространства.
Лечение
При «чистом» монорхизме лечение заключается в имплантации вмошонку протеза яичка из силикона. Операцию выполняют из косметическихсоображений подросткам в возрасте 12-14 лет.При гипоплазии единственного яичка помощь состоит в заместительнойгормональной терапии.
Полиорхизм
Полиорхизм — очень редкая аномалия, характеризующаяся наличиемдобавочного (третьего) яичка. Обычно оно уменьшено, гипо-плазировано, лишено придатка и расположено в мошонке вышеосновного яичка. Описаны крайне редкие наблюдения эктопии добавочногояичка под кожу бедра, спины или шеи.Лечение заключается в удалении добавочного яичка, посколькуоно может стать источником развития злокачественной опухоли.
Гипоплазия яичка
Гипоплазию яичка чаще всего встречают при крипторхизме. В случаедвусторонней гипоплазии отмечают эндокринные нарушения. Какправило, дети страдают адипозогенитальным ожирением, половоеразвитие запаздывает.
В части случаев аномалия сочетается с микропенией, или «скрытымполовым членом».Лечение проводят совместно с эндокринологом.
Online-консультации врачей
| Консультация онколога-маммолога |
| Консультация пластического хирурга |
| Консультация иммунолога |
| Консультация аллерголога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация хирурга |
| Консультация вертебролога |
| Консультация стоматолога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация гастроэнтеролога детского |
| Консультация анестезиолога |
| Консультация оториноларинголога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация гинеколога |
| Консультация специалиста банка пуповинной крови |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Варианты лечения
При случайном выявлении пороки с отсутствием характерных симптомов лечения не требуют. Человеку рекомендуется наблюдение у специалиста и выполнение мер по профилактике заболевания. Аномалии мочеполовой системы можно вылечить методами консервативного воздействия или хирургическим путем.
Консервативные методы терапии применяются в случае запущенности патологии, когда наблюдается развитие инфекционного процесса или образование камней в почках или мочевом пузыре. Симптоматическая терапия предполагает назначение пациенту антибактериальных, противовирусных, болеутоляющих препаратов. Использование средств из арсенала народной медицины можно применять только после консультации с лечащим врачом.
Важно знать! Если обнаруженная патология препятствует нормальному оттоку мочи, то выполняются коррегирующие операции. Медики считают детский возраст предпочтительным, поскольку прогнозы после манипуляции в данном периоде наиболее благоприятные.. Все хирургические процедуры различаются по объему и сложности и проводятся исключительно по жизненным показаниям либо в случае неэффективности методов консервативной терапии
Но существуют ситуации, когда радикальные меры тоже не приносят 100% результата, и врач вынужден провести повторную операцию
Все хирургические процедуры различаются по объему и сложности и проводятся исключительно по жизненным показаниям либо в случае неэффективности методов консервативной терапии. Но существуют ситуации, когда радикальные меры тоже не приносят 100% результата, и врач вынужден провести повторную операцию.
В постоперационном периоде больному необходимо соблюдать рекомендации врача, являться на плановые осмотры с целью проверки функциональности органов.
Пороки развития нижнего отдела влагалища
Врожденные пороки влагалища обычно выявляют по отсутствию менархе или затруднениям при половом акте. Наиболее распространенные пороки обусловлены неполной регрессией вольфовых протоков. Из остатков вольфова протока могут образовываться кисты, расположенные возле производных мюллерова протока. Такие кисты, расположенные по боковой стенке влагалища, известны как кисты гартнерова канала. Другие остатки вольфова протока, такие как кисты возле маточных труб, придаток яичника и околояичник, обнаруживаются случайно во время операций. Обычно кисты гартнерова канала не имеют клинического значения, однако в тяжелых случаях они могут препятствовать оттоку менструальной крови.
В отсутствие вирилизации и при наличии нормальных женских вторичных половых признаков обнаружение слепо заканчивающегося влагалища дает основание заподозрить агенезию влагалища или тестикулярную феминизацию. Как было сказано выше, причиной тестикулярной феминизации служит дефект рецептора андрогенов у лиц с кариогипом 46,XY.
Наружные половые органы у таких больных развиваются по женскому типу, несмотря на то что уровень тестостерона в их сыворотке нормальный, а мюллеровы протоки регрессируют. Агенезия влагалища встречается с частотой 1 на 4000— 10 000 женщин. Больные с агенезией влагалища имеют кариотип 46,XX. У них могут отсутствовать не только влагалище, но и другие производные мюллеровых протоков.
Нарушение слияния мюллеровых протоков с мочеполовым синусом приводит к появлению во влагалище поперечной перегородки. Обычно она располагается между средней и верхней третью влагалища—в месте, где сливаются эти структуры в процессе эмбриогенеза, однако может иметь и иную локализацию, что, возможно, указывает на разные механизмы ее возникновения, такие как пролиферация мезодермы влагалища. В зависимости от длины поперечной перегородки может потребоваться либо закрытие дефекта кожным лоскутом, либо полная реконструкция влагалища. Поэтому до операции следует выполнить МРТ, чтобы оценить степень нарушений.
Реконструкцию влагалища при пороках его развития необходимо проводить с учетом анатомии соседних органов (включая кишечник, мочевые пути и внутренние половые органы). Кроме того, следует учитывать степень нарушений, а также обусловленные ими нарушения функции органа. Агенезию влагалища лечат преимущественно консервативно, используя влагалищные расширители. Методика Франка состоит в ежедневном введении в преддверие влагалища расширителей возрастающего диаметра. При таком способе лечения эффект обычно наступает через несколько месяцев. Инграм предложил закреплять расширители на специальном сидении, похожем на седло велосипеда. Все методики требуют от больных усердия и высокой мотивации избежать хирургического лечения. Если больная не начинает регулярную половую жизнь, ей приходится продолжать использовать расширители для профилактики стеноза влагалища. Тем не менее недавние сообщения подтвердили, что консервативное лечение эффективно в 90—95% случаев.
По желанию больных и при неэффективности консервативного лечения проводят кольпопоэз. Современные процедуры являются лапароскопическими модификациями операций, ранее выполнявшихся путем лапаротомии. При операции по способу Мак-Инду (лапароскопическая модификация по Вичетти) острым путем рассекают слизистую преддверия влагалища. Затем создают канали вводят специальную форму, на которой швами закреплен расщепленный кожный лоскут (эпидермисом внутрь). Через 10 сут форму удаляют. Операция по Давыдову включает три стадии, в которые входят рассечение ретровезикулярного пространства с абдоминальной мобилизацией сегмента брюшины и последующей фиксацией брюшины к входу во влагалище. Вульвовагинопластика по Вильямсу позволяет создать искусственное влагалище, используя кожу вульвы. Такая операция предпочтительна при значительном укорочении влагалища в сочетании с выраженным фиброзом и нарушением регенерации тканей после обширных хирургических вмешательств или лучевой терапии.
Другие заболевания из группы Болезни мочеполовой системы:
| «Острый живот» в гинекологии |
| Альгодисменорея (дисменорея) |
| Альгодисменорея вторичная |
| Аменорея |
| Аменорея гипофизарного генеза |
| Амилоидоз почек |
| Апоплексия яичника |
| Бактериальный вагиноз |
| Бесплодие |
| Вагинальный кандидоз |
| Внематочная беременность |
| Внутриматочная перегородка |
| Внутриматочные синехии (сращения) |
| Воспалительные заболевания половых органов у женщин |
| Вторичный амилоидоз почек |
| Вторичный острый пиелонефрит |
| Генитальные свищи |
| Генитальный герпес |
| Генитальный туберкулез |
| Гепаторенальный синдром |
| Герминогенные опухоли |
| Гиперпластические процессы эндометрия |
| Гонорея |
| Диабетический гломерулосклероз |
| Дисфункциональные маточные кровотечения |
| Дисфункциональные маточные кровотечения перименопаузального периода |
| Заболевания шейки матки |
| Задержка полового развития у девочек |
| Инородные тела в матке |
| Интерстициальный нефрит |
| Кандидоз влагалища |
| Киста желтого тела |
| Кишечно-генитальные свищи воспалительного генеза |
| Кольпит |
| Миеломная нефропатия |
| Миома матки |
| Мочеполовые свищи |
| Нарушения полового развития девочек |
| Наследственные нефропатии |
| Недержание мочи у женщин |
| Некроз миоматозного узла |
| Неправильные положения половых органов |
| Нефрокальциноз |
| Нефропатия беременных |
| Нефротический синдром |
| Нефротический синдром первичный и вторичный |
| Обостренные урологические заболевания |
| Олигурия и анурия |
| Опухолевидные образования придатков матки |
| Опухоли и опухолевидные образования яичников |
| Опухоли стромы полового тяжа (гормонально-активные) |
| Опущение и выпадение (пролапс) матки и влагалища |
| Острая почечная недостаточность |
| Острый гломерулонефрит |
| Острый гломерулонефрит (ОГН) |
| Острый диффузный гломерулонефрит |
| Острый нефритический синдром |
| Острый пиелонефрит |
| Острый пиелонефрит |
| Отсутствие полового развития у девочек |
| Очаговый нефрит |
| Параовариальные кисты |
| Перекрут ножки опухолей придатков матки |
| Перекрут яичка |
| Пиелонефрит |
| Пиелонефрит |
| подострый гломерунефрит |
| Подострый диффузный гломерулокефрит |
| Подслизистая (субмукозная) миома матки |
| Поликистоз почек |
| Поражение почек при миеломной болезни |
| Поражение почек при подагре |
| Постгистерэктомический синдром |
| Постменопауза |
| Почечнокаменная болезнь |
| Предменструальный синдром |
| Простая вирильная форма адреногенитального синдрома |
| Прямокишечно-влагалищные свищи травматического генеза |
| Психогенная аменорея |
| Радиационные нефропатии |
| Рак шейки матки |
| Рак эндометрия |
| Рак яичников |
| Реноваскулярная гипертензия |
| Саркома матки |
| Сертоли |
| Синдром истощения яичников |
| Синдром поликистозных яичников |
| Синдром после тотальной овариэктомии |
| Синдром приобретенного иммунодефицита (СПИД) у женщин |
| Синдром резистентных яичников |
| Тератобластома |
| Тератома |
| Травмы половых органов у девочек |
| Трихомониаз |
| Туберкулез мочеполовых органов |
| Урогенитальные инфекции у девочек |
| Урогенитальный хламидиоз |
| Феохромоцитома |
| Хроническая почечная недостаточность |
| Хронический гломерулонефрит |
| Хронический гломерулонефрит (ХГН) |
| Хронический диффузный гломерулонефрит |
| Хронический интерстициальный нефрит |
| Хронический пиелонефрит |
| Хронический пиелонефрит |
| Эндометриоз (эндометриоидная болезнь) |
| Ювенильные маточные кровотечения |
ЗАБОЛЕВАНИЯ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
Среди заболеваний предстательной железы выделяют пороки развития, воспалительные заболевания, опухоли.
ПОРОКИ РАЗВИТИЯ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
Пороки развития железы редко встречаются, они обусловлены нарушением формирования простаты в эмбриогенезе.
К
ним относят агенезию и гипоплазию предстательной железы (полное
отсутствие или недоразвитие ткани простаты), эктопию, добавочную железу,
истинную кисту.
Основные проявления пороков развития
предстательной железы связаны с нарушением функции репродуктивной и
мочевыделительной систем.
ВОСПАЛЕНИЕ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
Простатит —
группа воспалительных заболеваний предстательной железы, различающихся
этиологией, патогенезом, распространённостью, течением и особенностями
клинических и морфологических проявлений.
Этиология
простатита часто связана с инфекционными факторами (бактерии, вирусы,
грибковая инфекция). Различают бактериальную, небактериальную формы
простатита. Причинами неинфекционного воспаления железы являются
физические и химические воздействия (длительный застой секрета или крови
в железе). Нередко этиологию простатита установить не удаётся.
Бактериальный простатит
Бактериальный
простатит возникает как следствие инфекции мочевых путей в результате
рефлюкса инфицированной мочи в простату, а также при лимфогенном
распространении инфекции из прямой кишки, гематогенной диссеминации
возбудителей при бактериемии. Простатит по течению может быть острый и
хронический.
Фимоз
Фимоз — рубцовое сужение отверстия крайней плоти, препятствующееобнажению головки полового члена.У мальчиков до 3-5 лет крайняя плоть обычно полностью прикрываетголовку полового члена и свисает в виде кожного хоботка сузким отверстием. В процессе роста полового члена головка раздвигаетпрепуциальный мешок, и выведение её становится свободным.Поэтому у детей первых лет жизни фимоз считают физиологическим,не требующим лечения.
Клиническая картина и диагностика
Принято различать гипертрофический и атрофический фимозы. Первый характеризуется избыточным развитием крайнейплоти, при втором она плотно облегает головку и имеет точечное отверстиес каллёзными краями.Нередко внутренний листок крайней плоти бывает спаян с головкойполового члена нежными эмбриональными спайками (синехиями). Это может способствовать скоплению смегмы, служащей хорошейпитательной средой для микроорганизмов. Поэтому плохойтуалет наружных половых органов у мальчиков первых лет жизниможет привести к развитию баланопостита — воспаления головкиполового члена и крайней плоти. При стихании воспалительного процессав области отверстия крайней плоти нередко образуются рубцы,препятствующие не только выведению головки полового члена, но ивызывающие нарушения мочеиспускания. Затруднение оттока мочи,в свою очередь, может стать причиной восходящей инфекции и привестик развитию цистита и пиелонефрита.Основные жалобы при рубцовом фимозе — нарушение мочеиспусканияи невозможность выведения головки полового члена. Вовремя мочеиспускания ребёнок беспокоится, тужится. Моча, попадаяв препуциальный мешок, раздувает его и через суженное отверстиевыходит тонкой струйкой или каплями. В случае присоединениявоспалительного процесса появляются боли в области головкиполового члена и крайней плоти, отёк и гиперемия; из препуциаль-ного мешка выделяется гной.При внимательном осмотре диагностика не трудна, но следует предостеречьот насильственного выведения головки во избежание травмированиякрайней плоти.
Лечение
При рубцовом фимозе показано оперативное вмешательство —круговое иссечение листков крайней плоти.В случае развития баланопостита лечение начинают с консервативныхмероприятий: промывания препуциального мешка слабымраствором перманганата калия или 1% водным раствором хлоргек-сидина с последующим введением хлоргексидина+лидокаина. Манипуляциивыполняют шприцем без иглы 1-2 раза в день. Головкупри этом не обнажают. Лечение продолжают 2—5 дней. После ликвидациивоспалительного процесса ребёнок нуждается в наблюдении.Развитие Рубцовых изменений в области наружного отверстиякрайней плоти — показание к оперативному вмешательству. Рецидивирующийбаланопостит, не поддающийся консервативному лечению,— показание к обрезанию крайней плоти, даже в случаях отсутствияв ней выраженных Рубцовых изменений.
Аномалии развития полового члена:
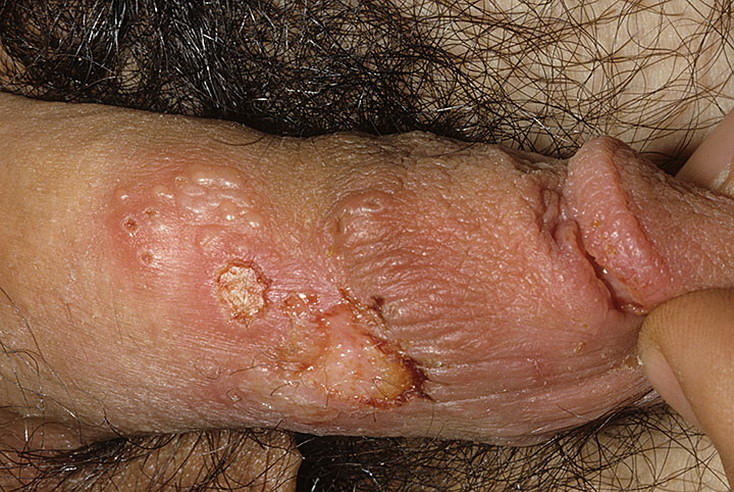
Фимоз – затруднение с открытием головки. Обусловлено маленьким отверстием крайне плоти. Иногда выражено на столько, что препятствует выведению мочи. Сложность заключается в отсутствии возможности обеспечивать регулярную гигиену полового члена. А также трудности при половом акте. Нередко сопровождается воспалительными процессами;
Дифаллия – официальной медицине известно не более 80 случаев такого врожденного недуга. Эта аномалия развития члена предполагает наличие двух членов. Причем несколько видов. В одном случае, это может быть один член, разделенный на две части. А в другом – два одинаковых по размеру органа. Во всех известных случаях, такая аномальная конструкция не позволяла оплодотворять противоположный пол из-за физиологических сбоев;
Микропенис – аномалия в развитии, которая отражается на размерах члена. При таком диагнозе, также имеют место быть проблемы с репродуктивной функцией. Лечение происходит путем применения различных узконаправленных гормональных препаратов, так и с помощью хирургических вмешательств;
Эктопия – порок, при котором член может быть расположен не сверху мошонки, а снизу. Чтобы исправить такой дефект, в срочном порядке, сразу после рождения проводится хирургическое вмешательство и исправление;
Отсутствие головки – очень редкое явление, которое неизлечимо, хирургическое вмешательство происходит только в том случае, если имеются проблемы с наружным отверстием уретры, подробно можно увидеть, просмотрев фото аномалии развития крайней плоти полового члена.
Лечение Пороков развития половых органов:
При атрезии девственной плевы показано оперативное лечение под общим обезболиванием — традиционное крестообразное рассечение гимена. После эвакуации содержимого гематокольпоса с целью гемостаза во влагалище вводят тампон, который удаляют через 1 сут. В дальнейшем рекомендуется промывание влагалища 3% раствором перекиси водорода или антисептиками в течение 7-10 дней.
Хирургическое лечение врожденной непроходимости влагалища и шейки матки представляет серьезную задачу, требует использования местных тканей и позволяет добиться нормальной проходимости влагалища при всех вариантах аномалий без применения кишечного, брюшинного и кожного кольпопоэза. Реконструкция влагалища призвана создать условия для беспрепятственного оттока менструальных выделений, обеспечить возможность нормальной половой жизни, наступления и вынашивания беременности. Восстановление проходимости влагалища и шейки матки, сохранение имеющихся анатомических образований и реконструкция недостающих участков влагалища составляют смысл и задачи лечения.
Обнаружив непроходимость влагалища, врач не всегда должен немедленно «приниматься за работу». Если очевиден недостаток пластического материала — малые размеры гематокольпоса, большой диастаз между имеющимися отделами влагалища, следует отложить оперативное лечение и взвесить возможности привлечения дополнительных пластических ресурсов. Восполнить тканевый дефицит лучше искусственным растяжением нижнего отдела влагалища, а значит, и увеличением размеров гематокольпоса при последующих менструациях. Дистальный отдел влагалища растягивают расширителями Гегара № 19-24 с использованием эстрогенсодержащих мазей, улучшающих пластические свойства тканей наружных половых органов и влагалища, в течение 2-4 менструальных циклов.
Пластику влагалища выполняют согласно принципам пластической хирургии с использованием параболоидных лоскутов с широким питающим основанием, атравматичного инертного материала, бережно обращаясь с тканями. Аплазии среднего и нижнего отделов влагалища представляют наиболее трудную для оперативного лечения форму порока развития.
Оперативные вмешательства у больных с непроходимостью шейки матки выполняют по аналогичным принципам. Хорошая экспозиция шейки матки достигается при использовании заднесагиттального параректального доступа. Анастомозы шейки матки с влагалищем формируют с использованием лоскутов и частичным рассечением цервикального канала для образования протяженной линии соединения.
При удвоении матки и влагалища, одно из которых замкнутое рудиментарное, требуется иссечение межвлагалищной перегородки. Во время операции необходимо стремиться к ее максимальному иссечению.
Эффективность и прогноз. Комплекс методов диагностики и хирургического лечения позволяет добиться нормальной проходимости и объема влагалища при всех вариантах аномалий.










Добавить комментарий