Артериальная гипертензия при беременности: причины, лечения и возможные осложнения
Содержание:
- Дополнительное обследование
- Лечение гестационного сахарного диабета у беременных: подбор фармакотерапии
- Диагностика
- Причины появления артериальной гипертензии у беременных
- Как лечится повышенное кровяное давление у беременных женщин?
- Диагностика
- Симптомы
- Чем это грозит?
- Причины возникновения
- Диагностика гипертензии у беременных
Дополнительное обследование
Правильно будет еще при планировании беременности выяснить, имеются ли предпосылки для подъема АД. Тем, кто приходит к врачу уже после получения положительного теста на беременность, нужно вспомнить, имелись ли эпизоды повышения давления до гестации или во время предыдущего вынашивания ребенка. Эти данные необходимы врачу для присвоения группы риска, чтобы спланировать дальнейшее ведение беременности и провести необходимую диагностику, определить методы профилактики.
Необходимы данные о пристрастии к табакокурению будущей мамы, имеющемся сахарном диабете, избыточной массе тела или диагностированном ожирении, нарушении соотношения липидов в крови. Имеет значение наличие у молодых родственников болезней сердечно-сосудистой системы и смерть от них в молодом возрасте.
Артериальная гипертензия является терапевтической патологией, поэтому обследование и лечение таких женщин гинеколог проводит совместно с терапевтом.
Обязательно уточняется время появления жалоб, нарастали они постепенно или проявились внезапно, соотносят это со сроком беременности
Особое внимание уделяется весу будущей мамы. Индекс массы тела более 27 значительно увеличивает риск развития АГ
Поэтому еще до наступления беременности рекомендуется сбросить минимум 10% веса тем, у кого есть превышение этого показателя.
Во время осмотра могут быть использованы следующие исследования:
- аускультация и пальпация сонных артерий – позволяет выявить их сужение;
- осмотр, аускультация сердца и легких может выявить признаки гипертрофии левого желудочка или декомпенсации сердечной деятельности;
- пальпация почек позволяет в некоторых случаях выявить кистозные изменения;
- обязательно осматривают щитовидную железу на предмет увеличения.
Если есть неврологические симптомы, то проверяют на устойчивость в позе Ромберга.
Клинические рекомендации при гипертонии у беременных предусматривают при постановке диагноза многократное измерение АД. Его нужно проводить в нескольких вариантах:
- на двух руках, и сравнить полученный результат;
- в положении лежа, а затем – стоя;
- исследовать пульс на бедренных артериях и однократно давление на нижних конечностях.
Если при переходе из горизонтального в вертикальное положение увеличивается диастолическое давление, то это говорит в пользу гипертонической болезни. Снижение этого показателя – симптоматическая АГ.
Диагностика включает обязательные методы обследования и дополнительные, которые применяются в случае прогрессирования болезни или неэффективности лечения. К обязательным относятся следующие методики:
- клинический анализ крови (общие показатели, гемоглобин);
- биохимический анализ крови: глюкоза, белок и его фракции, печеночные ферменты, основные электролиты (калий, кальций, хлор, натрий);
- общий анализ мочи, наличие глюкозы, эритроцитов, а также суточное содержание белка;
- ЭКГ.
Всем женщинам при каждом посещении врача измеряется артериальное давление. Накануне визита беременная должна сдать общий анализ мочи.
Дополнительные методы назначаются выборочно в зависимости от клинической картины, а также предположительной причины повышения давления:
- анализы мочи по Нечипоренко и Зимницкому;
- УЗИ почек;
- липидный профиль крови;
- определение альдостерона, ренина, соотношения натрия и калия крови;
- анализ мочи на 17-кетостероиды;
- кровь на адренокортикотропный гормон и 17-оксикортикостероиды;
- УЗИ сердца;
- консультация офтальмолога и исследование сосудов глазного дна;
- суточное мониторирование АД;
- анализ мочи на наличие бактерий.
Состояние плода контролируют с помощью УЗИ и допплерографии сосудов плаценты и фетоплацентарного комплекса.
Лечение гестационного сахарного диабета у беременных: подбор фармакотерапии
Контролировать ГСД помогает модификация образа жизни, в частности, повышение физических нагрузок. Клетки мышечной ткани изначально используют запасы гликогена для получения энергии, однако по мере повышения активности они вынуждены потреблять глюкозу сыворотки крови, благодаря чему ее уровень падает. Физические упражнения способствуют также повышению чувствительности мышечных клеток к инсулину. В долгосрочной перспективе физическая активность снижает риск развития ГСД при повторных беременностях.
Пероральные гипогликемические препараты во время беременности и лактации противопоказаны!
Все препараты инсулина в соответствии с рекомендациями Американской ассоциации по контролю за пищевыми продуктами и лекарственными препаратами FDA разделены на две группы:
- категория В (неблагоприятное воздействие на плод не выявлено в исследованиях на животных, адекватные и контролируемые исследования на беременных не проводились);
- категория С (неблагоприятное воздействие на плод было выявлено в исследованиях на животных, исследования на беременных не проводились).
В соответствии с рекомендациями Российского национального консенсуса:
- все препараты инсулина для беременных должны назначаться с непременным указанием торгового названия;
- госпитализация при выявлении ГСД не обязательна и зависит от наличия акушерских осложнений;
- ГСД не считается показанием к плановому кесаревому сечению или досрочному родоразрешению.
Список источников
- Mellitus D. Diagnosis and classification of diabetes mellitus //Diabetes care. 2005; Т.28: С. S37.
- Willhoite M. B. et al. The impact of preconception counseling on pregnancy outcomes: the experience of the Maine diabetes in pregnancy program. Diabet Care 1993; 16:450–455.
- Gabbe SG, Niebyl JR, Simpson JL. Obstetrics: normal and problem pregnancies. New York: Churchill Livingstone; 2002.
- Schmidt M. I. et al. Prevalence of gestational diabetes mellitus-do the new WHO criteria make a difference? Diabet Med 2000; 17: 376–380.
- Ogonowski J., Miazgowski T. Are short women at risk for gestational diabetes mellitus? //European Journal of Endocrinology 2010; Т.162: № 3 — С.491–497.
- American Diabetes Association. Standards of Medical Care in Diabetes — 2013. Diabetes Care. Jan 2013. 36 Suppl 1: S11‑S66.
- Краснопольский В. И., Дедов И. И., Сухих Г. Т. Российский национальный консенсус «Гестационный сахарный диабет: диагностика, лечение, послеродовое наблюдение» //Сахарный диабет. 2012; № 4.
- World Health Organization. Definition, Diagnosis and Classification of Diabetes Mellitus and its Complications. Part 1: Diagnosis and Classification of Diabetes Mellitus. WHO/NCD/NCS/99.2 ed. Geneva: World Health Organization; 1999.
- American College of Obstetricians and Gynecologists. Screening and diagnosis of gestational diabetes mellitus. Committee Opinion No. 504. Obstetrics & Gynecology 2011; 118: 751–753.
- Canadian Diabetes Association 2008 Clinical Practice Guidelines for the Prevention and Management of Diabetes in Canada. Canadian Journal of Diabetes 2008; 32 (Suppl 1).
- International Association Of Diabetes And Pregnancy Study Groups Consensus Panel. International association of diabetes and pregnancy study groups recommendations on the diagnosis and classification of hyperglycemia in pregnancy. Diabetes Care2010; 33 (3): 676–682.
- Franz M. J. et al. Nutrition principles for the management of diabetes and related complications (Technical Review). Diabetes Care 1994, 17: 490–518.
- Schaefer-Graf UM, Wendt L, Sacks DA, Kilavuz Ö, Gaber B, Metzner S, Vetter K, Abou-Dakn M. How many sonograms are needed to reliably predict the absence of fetal overgrowth in gestational diabetes mellitus pregnancies? Diabetes Care. 2011 Jan; 34 (1): 39–43.
Диагностика
Артериальная гипертензия и беременность могут существовать изолированно, а также быть связанными. Чтобы установить причинно-следственные связи необходимо измерять давление на каждом приеме у гинеколога, начиная с ранних сроков. В случае же его повышения (хотя бы однократного), следует обязательно провести полное обследование, чтобы установить возможную причину.
Основными методами диагностики гипертензии являются:
- Суточный мониторинг, когда происходит автоматическое определение давления на протяжении 24 часов. Измерения выполняются через определенный промежуток времени (обычно днем 15 минут, ночью полчаса). Если установлено стойкое повышение более 139/90 мм рт. ст., то выставляют диагноз гипертензии.
- УЗИ почек необходимо выполнить, чтобы исключить хронические их заболевания, которые могли бы служить причиной задержки жидкости в организме.
- ЭХО-КГ сердца проводят при необходимости только в случаях подозрения на вторичные изменения миокарда.
- Анализ мочи и крови позволяет выявить нарушения их состава.
- ЭКГ выполняют обязательно, так как при этом можно диагностировать различные изменения со стороны сердца, в том числе и аритмию.
Желательно также, чтобы беременную с повышением давления осмотрел офтальмолог
Это важно для определения тактики ведения родов или беременности. В случае измененных сосудов глазного дна чаще выполняют кесарево сечение, так как по время естественных родов давление может значительно повышаться и приводить к разрыву сосудов и кровоизлиянию
Причины появления артериальной гипертензии у беременных
Артериальная гипертензия — причина высокого артериального давления у 90 процентов пациенток, ожидающих появление малыша на свет. Такой диагноз они имели до зачатия.
Ученые считают, что гипертоническая болезнь имеет нейрогенный характер. Провоцируют ее появление стресс, негативные мысли, психическое перенапряжение. Все эти факторы приводят к сбоям в работе центральное нервной системы, одной из важных задач которой является контроль за уровнем артериального давления.
https://www.youtube.com/watch?v=https:accounts.google.comServiceLogin
Во время беременности будущим мамам на сроке 20 недель часто ставится диагноз гестационная гипертензия. Причина такого состояния — в беременности. Оно не сопровождается потерей белка и проходит спустя 6 недель после родов.
- Наследственная предрасположенность;
- Гипертония или другое заболевание (список см. выше), следствием которого является повышенное АД до зачатия;
- Чрезмерный вес;
- Гестоз;
- Стресс;
- Гиподинамия;
- Курение;
- Употребление алкоголя.
- Большое количество соли в рационе питания, копченостей.
При беременности в разы повышается риск развития гестационной гипертонии, а происходит это на сроке от 20 акушерских недель и более. В первом триместре беременности скачки кровяного давления обусловлены увеличением объема крови, нарушенной проходимостью сквозь сосудистые стенки. Основные причины увеличения показателя АД представлены ниже:
- сахарный диабет;
- чрезмерный набор веса;
- задержка внутриутробного развития;
- многоплодная беременность;
- вредные привычки;
- плохая проходимость сосудов плаценты;
- высокий холестерин крови;
- патология почек;
- недостаточное увеличение внутрисосудистого объема;
- первая беременность.
При вынашивании плода пациентка может столкнуться с проявлениями гестационной гипертонии, которая чаще прогрессирует во втором триместре. Связан первый приступ с удвоенным кровотоком на фоне зарождения и развития нового человека. В результате усиленного кровообращения внутренние органы не справляются с повышенной нагрузкой, а сосудистые стенки теряют прежнюю проницаемость, нарушается сосудистая проходимость, повышается показатель АД
Чтобы исключить гипертонический криз у беременных, важно знать причины заболевания:
- компрессия на фоне повышенного давления растущей матки на диафрагму;
- ограниченные объемы сосудов, не подходящие для удвоенного кровотока;
- изменения положения сердца в грудной клетке;
- гормональный дисбаланс в женском организме;
- признаки позднего гестоза.
Поскольку артериальная гипертензия является хроническим сердечно-сосудистым заболеванием, острые приступы сменяют длительные периоды ремиссии
Чтобы увеличить продолжительность последних, важно знать о так называемых «факторах риска» для беременных. Это:
- эмоциональное, психическое истощение;
- физическая перегрузка;
- нарушенная проходимость сосудов плаценты;
- повышенный уровень холестерина крови;
- первая беременность;
- хронические болезни почек;
- сахарный диабет;
- излишняя прибавка в весе;
- задержка внутриутробного развития;
- многоплодие;
- вредные привычки (алкоголь, курение);
- генетический фактор.
Как лечится повышенное кровяное давление у беременных женщин?
Метод лечения будет зависеть от типа повышенного кровяного давления:
Хроническая гипертензия: Если вы уже принимаете препараты от повышенного кровяного давления, врач может оставить это назначение в силе. Если же они могут нанести ущерб плоду, он может заменить их безопасным аналогом или же вовсе прекратить прием на период беременности
Главное внимание будет уделено развитию плода. Возможно, вам придется чаще проходить ультразвуковое обследование
Ближе к предполагаемой дате родов могут добавиться и другие процедуры, позволяющие удостовериться в нормальном состоянии здоровья ребенка. Все это время врач будет внимательно отслеживать ваше состояние на предмет признаков ГВБ.
Гипертензия беременных: Это состояние не требует лечения. В то же время, его очень сложно отличить от ранних симптомов ГВБ, поэтому в таком случае врач будет особенно часто и тщательно проверять уровень кровяного давления на предмет проявления любых подозрительных изменений. Для предотвращения развития ГВБ вам может быть назначен прием аспирина или препаратов кальция. Также врач может порекомендовать вам во время отдыха лежать на левом боку. Такое положение улучшает кровоток и снимает излишнюю нагрузку с крупных сосудов.
Гипертензия, вызванная беременностью: Выбранная методика лечения будет зависеть от того, сколько времени осталось до родов, а также от состояния матери и плода. Единственным эффективным средством избавления от ГВБ являются успешные роды. Если ребенок родится сильно недоношенным, это может негативно сказаться на его здоровье. Однако при тяжелом состоянии матери и/или плода врач может пойти на такой риск. Если же он посчитает безопасным полноценное вынашивание, в его задачи до момента родов будет входить лишь тщательный мониторинг состояния пациентки, предполагающий частые осмотры и сдачу анализов крови. То же касается и состояния плода. Скорее всего, вам настоятельно порекомендуют отказаться от работы и оставаться дома. В некоторых случаях может потребоваться госпитализация.
Несколько слов о соли
Если вы не беременны, то одним из способов регулирования кровяного давления является сокращение количества потребляемой соли. В то же время, при беременности этого лучше не делать, поскольку организму нужно нормальное количество этого вещества для поддержания необходимого уровня жидкости. Врач расскажет, сколько соли и воды требуется употреблять ежедневно.
Если врач примет решение о ранних родах, потребуется ли мне кесарево сечение?
Это зависит от вашего с врачом решения. Кесарево сечение (хирургическое извлечение плода) рекомендовано в случае опасности обычных родов для организма матери и/или ребенка. Если же такая опасность отсутствует, схватки вызываются при помощи специальных препаратов (таких как окситоцин), а роды проходят естественным путем.
Что происходит с уровнем кровяного давления после родов?
- Хроническая гипертензия: Уровень кровяного давления, скорее всего, останется повышенным. Вам все так же придется принимать препараты от давления, следить за рационом питания и подвергать организм физическим нагрузкам.
- Гипертензия беременных: Кровяное давление нормализуется в течение нескольких недель после родов, но в будущем у вас повысится риск развития хронической гипертензии.
- Гипертензия, вызванная беременностью: Уровень кровяного давления нормализуется в течение нескольких недель после родов.
Диагностика
При периодическом повышении артериального давления есть вероятность наступления гипертензии. Чтобы поставить точный диагноз, врачи уточняют у пациентов наличие факторов, вызывающих данное нарушение. Используются инструментальные методы обследования, чтобы выявить заболевание на ранних сроках.
Физикальная диагностика
Врачи проводят опрос, на котором выясняют частотность приступов повышенного давления, наличие сопутствующих симптомов. Если индекс массы тела беременной женщины составляет более 27 кг/м², значительно повышается риск наступления артериальной гипертензии. Быстро диагностировать заболевание можно по форме лица, при оценке пропорциональности различных частей тела. Также производится измерение артериального давления, сравнение показателей в верхних и нижних конечностях. Также уровень артериального давления измеряется по очереди в положении стоя и сидя.
При повышении артериального давления во время подъема из горизонтального положения диагностируется развитие артериальной гипертензии. При проведении обследования легких и сердца можно обнаружить гипертрофию левого желудочка, декомпенсацию. Производится пальпация живота для диагностики наличия поликистоза почки. Осуществляется визуальное обследование конечностей, при котором врач может выявить отеки. При осмотре шеи можно выявить наличие опухоли в щитовидной железе. Оценивается состояние мочевыделительной системы. При высказывании жалоб о снижение координации проверяется возможность контролировать положение тела в пространстве.
Лабораторная диагностика
Основные методики, использующиеся для постановки диагноза:
- Анализ крови, в ходе которого выявляется процентное содержание белка, глюкозы, электролитов и ферментов.
- Электрокардиограмма.
- Анализ мочи.
- Клиническое исследование крови на концентрацию тромбоцитов, Hb и Ht.
Инструментальная диагностика
Существуют такие методики, позволяющие диагностировать артериальную гипертензию:
- Аускультация артериального давления, являющаяся наиболее точным способом диагностики заболевания.
- ЭКГ.
- Исследование глазного дна.
- УЗИ надпочечников и почек.
- Бактериологическое исследование мочи.
- УЗИ сосудов.
- Допплерография.
- Эхокардиография.
- Рентгенография.
- Измерение показателей артериального давления на протяжении суток.
Симптомы
Систолическое (верхнее) артериальное давление повышается до 140 мм рт. ст., диастолическое (нижнее) – до 90 мм рт. ст. Истинная артериальная гипертензия обнаруживается на основании нескольких замеров давления у беременной с перерывом в 4-6 часов.
Общими проявлениями гипертензии у беременных являются:
- длительный рост артериального давления (более 140/90 мм рт. ст);
- сопутствующие признаки, которые говорят о нарушении работы других органов – головокружение, боли в голове, рябь в глазах, отёки.
Прочие признаки болезни зависят от её формы во время беременности:
Артериальная гипертензия хронического характера
Появляется до беременности и активизируется в первые 20 недель. После родов повышенное давление сохраняется более месяца.
Гестационная артериальная гипертензия
Возникает после 20-й недели, при этом белок в анализе мочи отсутствует.
Артериальное давление растёт после 20-й недели, в моче обнаруживается белок (протеинурия).
Развивается до 20-й недели. Ему сопутствует протеинурия, усиливающаяся после 20 недель, резкий скачок артериального давления, отёки. Критическими вариантами гестоза являются преэклампсия и эклампсия.
Преэклампсия проявляется головными болями, тошнотой, дискомфортом в эпигастральной области, рябью в глазах, нарушениями сна, ощущениями удушья.
Эклампсия – очень тяжёлая стадия гестоза, проявляющаяся в виде судорог, которые продолжаются примерно 1-2 минуты. После припадка будущая мама находится в состоянии комы или же её сознание восстанавливается.
Диагностика артериальной гипертензии при беременности
Доктор собирает анамнез и выслушивает жалобы будущей мамы. В этом вопросе доктора интересует длительность присутствия повышенного давления, максимальные и нормальные показатели. Учитывается образ жизни, наличие хронических проблем здоровья, в том числе, затрагивающих сердечно-сосудистую систему.
В список прочих врачебных мероприятий входят:
- прослушивание шумов сердца;
- измерение артериального давления;
- общий анализ крови (важен показатель гемоглобина, количество эритроцитов, тромбоцитов, лейкоцитов);
- общий анализ мочи (оценивается функционирование почек);
- электрокардиография (ЭКГ) – проводится оценка работы сердца;
- эхокардиография (ЭхоКГ) – УЗ обследование сердца;
- УЗИ надпочечников, почек и их сосудов;
- УЗИ сосудов – рассматривается состояние артерий;
- осмотр офтальмолога – изучение глазного дна с целью выявления патологии сосудов глаз;консультация гинеколога.
У беременных женщин повышается риск развития гипертонического криза, часто обусловленного болезнями почек. В результате повышения артериального давления пациентка испытывает слабость, видит круги перед глазами, жалуется на давящую боль в висках. Встречаются и другие симптомы артериальной гипертонии, которые заметно подрывают здоровье беременных дамочек. Это:
- мушки перед глазами;
- приступы мигрени;
- головокружение;
- тахикардия;
- шум в ушах;
- потливость;
- сильная тошнота, реже – рвота;
- красные пятна на лице;
- повышенная возбудимость;
- снижение остроты зрения;
- частые носовые кровотечения;
- болезненность грудной клетки;
- давящие боли сердца.
- Повышенное артериальное давление сначала время от времени, затем постоянно.
- Быстрая утомляемость.
- Сильные головные боли, бывают головокружения.
- Ощущается биение сердца (тахикардия).
- Учащенное и затрудненное дыхание.
- Бессонница.
- Торакалгия (болит грудная клетка).
- В ушах шумит.
- Нарушается зрение.
- Конечности становятся холодными, по ним «ползают» мурашки.
- Жажда.
- В ночное время позывы к мочеиспусканию чаще, чем в дневное.
- Скрытая кровь в моче.
- Ни чем не обоснованная тревожность.
- Кровотечения из носа.
- Тошнит, рвет.
- Лицо краснеет, ощущение, что оно «горит».
Первыми симптомами гипертензии являются участившиеся приступы мигрени. Сначала беременная женщина не понимает происхождение болевого синдрома, но при измерении АД обнаруживает патологически высокие значения на экране тонометра
Чтобы предупредить развитие запущенной степени гипертонии и исключить опасные последствия для здоровья матери и ребенка, важно знать основные симптомы заболевания:
- мушки перед глазами с потерей четкости зрения;
- шум в ушах, головокружение;
- повышенная потливость;
- периодически возникающие судороги;
- участившиеся носовые кровотечения;
- рецидивирующие боли в грудной клетке;
- тахикардия (учащенное сердцебиение), другие симптомы сердечно-сосудистых заболеваний;
- усилившаяся тошнота с периодическими приступами рвоты;
- гиперемия кожных покровов на лице;
- нервное напряжение, повышенная возбудимость;
- постоянное чувство жажды, сухость слизистых оболочек;
- панические атаки (внутренний страх, необъяснимые тревоги).
Чем это грозит?
Гипертония и беременность – опасное сочетание. При высоком давлении происходит сужение просвета сосудов. При этом уже на ранних сроках беременности нарушается кровоток в плаценте. Плод недополучает питание и кислород, его развитие замедляется и по результатам УЗИ не соответствует сроку. В некоторых случаях нарушение кровотока заканчивается самопроизвольным прерыванием гестации на раннем сроке.
На более позднем сроке генерализованный спазм сосудов может привести к отслойке нормально расположенной плаценты. В большинстве случаев при таком развитии событий ребенка спасти не удается.
Повышенное давление может перейти в полноценный гестоз. При этом присоединяются отеки разной степени выраженности, и появляется белок в моче. Болезнь может прогрессировать и привести к преэклампсии или эклампсии – появлению судорог и потере сознания вплоть до комы.
Изменения в плаценте при этой патологии формируют плацентарную недостаточность, которая проявляется нарушением поступления питательных веществ, гипоксией плода, задержкой его развития и в тяжелых случаях – гибелью.
Причины возникновения
Существует несколько факторов, способных привести к артериальной гипертензии при беременности.
Патологии, спровоцированные увеличением периферического сосудистого сопротивления:
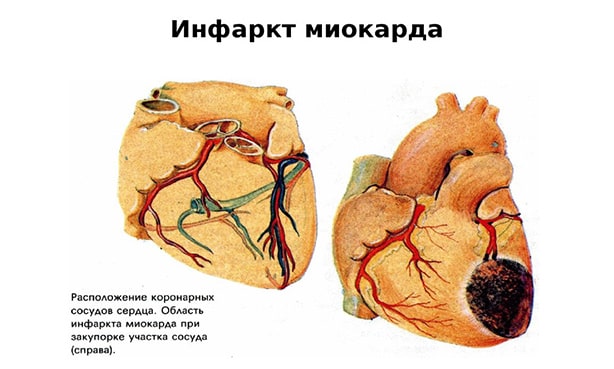
- Поликистоз почки или инфаркт органа.
- Пиелонефрит, проявляющийся в хронической форме.
- Нефропатия диабетической этиологии.
- Гломерулонефрит, отличающийся хроническим течением, острый приступ данного заболевания.
- Уменьшение просвета в почечных сосудах.
- Нефросклероз.
- Опухоли, провоцирующие повышение продукции ренина.
- Проблемы эндокринопатии.
Патологии, вызванные нарушением психического здоровья, сбоями нейрогенного характера:
- Гипоталамический синдром.
- Артериальная гипертония.
- Вегетативная дисфункция.
https://youtube.com/watch?v=o4KfFkhkLhY
Другие распространенные причины артериальной гипертензии:
- Полицитемия.
- Гестоз.
- Полицитемия.
- Гиперкальциемия.
- Гипертония.
- Коарктация аорты.
Наиболее распространенным фактором, провоцирующим наступление артериальной гипертензии, является сбой в нейрогенной регуляции. В первую очередь гипертензия проявляется в форме невроза, образующегося при действии сильных стрессовых факторов, психологического напряжения. Резкое поднятие уровня давления может быть вызвано негативными эмоциями. Артериальная гипертензия развивается при нарушениях в функционировании центральной нервной системе, сбоях в гормональной регуляции.
Диагностика гипертензии у беременных
Заподозрить гипертонию у беременной доктор может, тщательно собрав анамнез. Высока вероятность патологии в случае выявления АГ во время предыдущего вынашивания малыша, а также если в семье женщины уже были случаи ранней смерти, связанной с высоким артериальным давлением, или инсультов в молодом возрасте.
Значительно возрастают риски, когда будущая мама, которая вынашивает ребенка, курит, злоупотребляет кофеиносодержащими напитками или алкоголем.
Физикальные методы
Немаловажный диагностический критерий, помимо жалоб пациентки, – ее физические параметры. Наличие лишнего веса, непропорциональное развитие мышц на ногах и руках дают врачу основание заподозрить проблему с давлением.
Во время осмотра доктор обязательно измеряет давление и пульс на обеих руках, когда женщина лежит, а затем находится в положении стоя. Сравнение полученных результатов позволяет сделать вывод о хронической форме или эпизодической гипертензии.
Стеноз сонных артерий можно обнаружить при их прослушивании и пальпации. Во время посещения врача проводятся и другие диагностические процедуры:
- аускультация сердечных тонов, легких;
- прощупывание живота;
- определение пульса, давления на нижних конечностях;
- выявление отеков нижних конечностей.
Методы лабораторной диагностики
Существует обязательный набор анализов, которые приходится сдавать беременной женщине с подозрением на АГ:
- суточный диурез, позволяющий обнаружить белок, кровь, глюкозу в моче;
- биохимия крови (печеночные пробы, фракции белка, глюкоза, калий, кальций, натрий);
- развернутый (клинический) анализ крови;
- электрокардиограмма.
Дополнительные обследования могут понадобиться, если терапия при таком небезопасном состоянии, как артериальная гипертензия во время беременности оказывается малоэффективной. Обычно женщинам приходится сдавать такие анализы:
- мочи (по методу Нечипоренко, Зимницкого, общий, на бактериурию);
- крови из пальца (общий с лейкоцитарной формулой, на глюкозу);
- биохимию (определение концентрации в сыворотке калия, креатинина, мочевины,
- выявление холестерина, липопротеидов высокой плотности, триглицеридов);
- определение адренокортикотропного гормона, 17-оксикортикостероидов.
Инструментальные способы обследования
Наиболее доступной возможностью выявить гипертензию у беременной женщины является измерение давления. Пациентка с подозрением на патологию обязательно направляется на ультразвуковое обследование сердца (а также почек, надпочечников), эхокардиографию и допплерографию. Проводится суточный мониторинг артериального давления, проверяется состояние глазного дна. Иногда назначают рентген органов грудной клетки.







Добавить комментарий