Экстрапирамидные расстройства
Содержание:
- Первые симптомы расстройства
- Этиологическая классификация экстрапирамидных расстройств
- Экстрапирамидные симптомы
- Синдром Паркинсона (паркинсонизм)
- Злокачественный нейролептический синдром
- Паркинсонизм
- Миоклонические синдромы
- Экстрапирамидные расстройства. Виды, признаки и причины неконтролируемых мышечных спазмов и дистоний
- Диагностика
- Симптомы экстрапирамидных расстройств
Первые симптомы расстройства
Изначально признаки экстрапирамидного синдрома выражаются в агрессивности, чрезмерной раздражительности. Постепенно присоединяется подёргивание конечностей, мышц лица. Первичные проявления дисфункций пирамидной системы являются отдельными болезнями. Подобные патологии связаны с атрофией мозговых клеток и с разрушением нейронов.
К таким заболеваниям относится паркинсонизм, когда появляется тремор, чрезмерное слюнотечение, застывшее выражение лица. По мере развития формируется деменция, нарушаются речевые умения. Выделяют расстройства, характеризующиеся патоморфологическими симптомами, – тремор, дистония. У больного подёргиваются конечности, спазмируется мускулатура шеи, головы.
Этиологическая классификация экстрапирамидных расстройств
Нозологическая диагностика (выявление нозологических единиц с четко определенными механизмами), как правило, основана на критериях, включающих соответствующие проявления болезненного состояния организма и исключающих другие диагностические возможности.
Этиологическая диагностика (определение причины болезни) является относительно легкой у заболевания с очевидным инфекционным агентом или в случаях четко определенных поражений, возникающих из одного процесса (травматические поражения, сосудистые изменения).
Диагностика генетически связанных «нейродегенеративных заболеваний» является более сложной. Ранее она была более приближенной, основывалась исключительно на клиническом эмпиризме или гистологических исследованиях.
Сегодня, ввиду расширения знаний о генетическом фоне этих заболеваний и с помощью методов молекулярной биологии, диагностика часто бывает возможной «in vivo», пренатально или у бессимптомных пациентов.
До сих пор гетерогенная группа заболеваний базальных ганглиев системы начинает классифицироваться новым образом, на этиологической основе:
- первичные заболевания – в свою очередь, делятся на семейные, имеющие генетический фон (как правило, известен хромосомный маркер или прямо болезненная последовательность гена) и спорадические (генетическая основа только предполагается или заболевания имеет неизвестное происхождение);
- вторичные заболевания – возникают в результате приобретенного структурного повреждения (травмы, сосудистые расстройства, воспаления, опухоли) или химического воздействия (лекарственные средства, токсины, метаболические нарушение).
Генетически связанные (первичные, идиопатические) двигательные расстройства
В последние годы удалось значительно расширить знания о молекулярной основе генетически связанных двигательных расстройств, многие из которых были первоначально классифицированы, как врожденные пороки развития или т.н. идиопатические нейродегенеративные заболевания.
Была определена хромосомная локализация ряда болезненных генов, а у некоторые из них были идентифицированы и их белковые продукты с объясненной или, по крайней мере, предполагаемой ролью в патогенезе заболевания.
Вторичные синдромы из-за повреждения базальных ганглиев
В дополнении к генетическим заболеваниям, основой экстрапирамидных двигательных расстройств могут быть различные вторичные вовлечения базальных ганглиев и функционально связанных структур головного мозга (префронтальная и височная кора, таламус, ствол мозга). Причинами могут быть:
- различные внутричерепные патологии (инфекционные воспаления, опухоли, сосудистые разрывы или закупорки, черепно-мозговые травмы и последующие состояния);
- обобщенные инфекции;
- паранеопластические процессы;
- гипоперфузия и гипоксемия при сердечно-сосудистой и легочной недостаточности;
- метаболические заболевания;
- воздействия внешнего происхождения (лекарства и токсины).
Экстрапирамидные синдромы при цереброваскулярной болезни
Значение сосудистых заболеваний головного мозга в развитии экстрапирамидных синдромов часто переоценивается.
Причинная роль ишемии или кровоизлияния в базальных ганглиях и другой структуре применима только в небольшом числе случаев вторичного синдрома паркинсонизма или дискинетических расстройств. Для них, как правило, характерно одностороннее преобладание симптомов.
Метаболические и токсичные экстрапирамидные расстройства
Болезнь Вильсона почти всегда ассоциируются с неврологическими симптомами, включая широкий спектр, практически, всех известных проявлений гипо- и дискинетических экстрапирамидных синдромов. Нарушения обмена веществ, прежде всего, затрагивает лизосомы печени, нервная система поражается вторично.
Своевременное лечение может предотвратить дальнейшее развитие неврологических симптомов, поэтому необходимо иметь в виду возможность болезни Вильсона и исключить (или подтвердить) ее у всех пациентов с любыми экстрапирамидными двигательными расстройствами, возникших до 40-45 летнего возраста.
При заболеваниях щитовидной железы описывает возникновение акцентированного физиологического тремора и координационной или сегментной дистонии. При печеночной недостаточности иногда наблюдается характерный «flapping tremor».
Экстрапирамидные нарушение – это расстройства, поражающие не только здоровье человека, но также оказывающие существенное влияние на его социальную жизнь. Поэтому, необходимостью является своевременная диагностика и, соответственно, лечение болезни.
Экстрапирамидные симптомы
Экстрапирамидные симптомы включают в себя акатизию, дистонию, лекарственный паркинсонизм и могут возникать как в течение первых суток (недель) после назначения антипсихотика или повышения его дозы, так и позднее.
В зависимости от их выраженности и стойкости ЭПС способны вызывать дискомфорт, нарушения функционирования, стигматизацию, снижение приверженности приему антипсихотика, соматические осложнения (например, травмы при падениях вследствие паркинсонизма).
В метаанализе двойных слепых рандомизированных контролируемых исследований, в которых атипичные антипсихотики сравнивались с традиционными нейролептиками, включая CATIE (Clinical Antipsychotic Trials of Intervention Effectiveness), показано, что при приеме любых атипичных антипсихотиков риск развития ЭПС ниже, чем на терапии галоперидолом.
Однако только у пациентов, получавших оланзапин, клозапин и рисперидон, риск ЭПC был ниже, чем у больных, лечившихся низкопотенциальными типичными антипсихотиками .
Эти результаты соотносятся с представлениями об индивидуальном профиле типичных и атипичных препаратов в отношении ЭПС, что подчеркивает необходимость учета переносимости скорее отдельных лекарственных средств, нежели целых классов психотропных препаратов .
Так, молодые люди, видимо, в большей степени подвержены развитию острой дистонии , а пожилые пациенты – лекарственного паркинсонизма .
Различия между антипсихотиками по профилю экстрапирамидных симтомов относят на счет отличающихся механизмов действия, включая степень связывания с D2-дофаминовыми и серотониновыми рецепторами типа 2, а также М-холинорецепторами. Относительная значимость этих механизмов может варьировать в зависимости от конкретного препарата.
Синдром Паркинсона (паркинсонизм)
Это – экстрапирамидный нарушение, двигательное расстройство, характеризующееся следующими симптомами:
- тремор;
- ригидность;
- гипокинезия (брадикинезия);
- постуральные отклонения (нарушение осанки и походки).
Основа расстройства заключается в поражении нигростриатной дофаминергической передачи или дефекте внутренних соединений базальных ганглиев.
Болезнь Паркинсона – это наиболее распространенная причина болезненного состояния организма, который, в данном случае, обусловлен дегенерацией пигментных клеток (pars compacta substantiae nigrae), производстводящих допамин с его последующим дефицитом в стриатуме.
Таким образом, паркинсонизм характеризуется нарушением пресинаптической дофаминергической передачи, а постсинаптические дофаминовые рецепторы остаются нетронутыми.
Синдром Паркинсона может быть вызван многими другими причинами (другими нейродегенеративными патологиями, токсичными поражениями, сосудистыми, посттравматическими, постэнцефалитическими синдромами).
Лечение
При легких формах паркинсонизма терапевтическое вмешательство, в большинстве случаев, является неуместным, учитывая риск изменений в лечении психотических пациентов. В случае более тяжелых форм целесообразно снижение дозы препарата или замена классических нейролептиков атипичными препаратами. Также можно попытаться повлиять на симптомы паркинсонизма антихолинергическими препаратами или Амантадином (антагонист рецепторов глутамата).
Злокачественный нейролептический синдром
Некоторым особняком среди экстрапирамидных нарушений стоит злокачественный нейролептический синдром (ЗНС). Это относительно редкое, но очень опасное нарушение работы ЦНС, вызванное длительным приемом нейролептиков. Он потенциально опасен для жизни. Основной «удар» приходится на сердце пациента. Ситуация усугубляется, если у больного и до возникновения нарушения были патологии сердечно-сосудистой системы и болезни сердца. Кардиальная (сердечная) патология существенно увеличивает риск смертельного исхода.
Впервые это нарушение было описано J.Delay и соавт. в 1960 году. У больных, проходивших терапию галоперидолом. ЗНС развивается у разных пациентов, как у психических больных, так и у здоровых. Но чаще всего наблюдается у больных шизофренией и аффективными расстройствами. Частота встречаемости не зависит от пола и возраста. ЗНС может развиться после резкого увеличения дозы нейролептиков, иногда возникает после отмены психотропных медикаментозных средств.
В клинике нарушения наблюдаются такие симптомы как мышечная ригидность, центральная гипертермия (серьезное нарушение терморегуляции, температура тела зависит от окружающей среды), тремор, дискенезия. Нередки тахикардия, кожные покровы бледные, давление неравномерное. Среди тяжелых нарушений после ЗНС можно отметить инфаркт миокарда, тромбоз глубоких вен голени, почечная недостаточность, нарушения работы сердца, сепсис и многие другие. Часто невозможно отграничить ЗНС от фебрильной шизофрении.
Лечение
В первую очередь злокачественный нейролептический синдром лечат отменой нейролептиков, назначаются препараты, приводящие показатели гомеостаза организма в норму. Для предотвращения острых рецидивов полезными будут физические упражнения, полноценное сбалансированное питание. В терапии делают обязательный перерыв от 1 до 6 недель.
При экстрапирамидных нарушениях страдает не только организация движений, но также возникают и когнитивные нарушения. В зависимости от тяжести нарушения у человека наблюдаются также симптомы в виде сбоев работы высших психических функций (внимания, памяти, мышления, речи и др.) как небольшие по степени выраженности и нарушения общего функционирования психической деятельности, так и прогрессирующие деменции.
Паркинсонизм
На первый взгляд, если экстрапирамидная нервная система «заведует» бессознательными движениями, то экстрапирамидные расстройства должны выражаться в двигательных нарушениях. При поражении пирамидных путей возникает паралич. В том случае, если он полный, и никакие движения невозможны, он называется плегией, а при частично сохраненной функции неврологи его именуют парезом. А как выглядит «бессознательный паралич»? На первый взгляд, это явление просто невозможно представить. Но, оказывается, есть такая экстрапирамидная патология, как «дрожательный паралич», или болезнь Паркинсона. Наверное, все слышали такой неврологический диагноз.
Паркинсонизм возникает если нейроны, находящиеся в чёрной субстанции, теряют пигмент меланин. В результате возникает их дегенерация, начинается потеря дофамина. Этот же процесс происходит и в полосатом теле. Чаще всего, ЭПС (экстрапирамидная симптоматика) появляется симметрично и по неизвестной причине. Это и есть болезнь Паркинсона. Но иногда экстрапирамидная недостаточность возникает и с одной стороны. Это бывает, когда, например, есть причина: кровоизлияние или тромбоз соответствующих сосудов (инсульт). В итоге развивается вторичный паркинсонизм, причем на противоположной стороне тела.
К сожалению, каждый третий случай паркинсонизма является лекарственным и связан со злоупотреблением нейролептиками, в связи с развитием нейролептического синдрома. Часто это возникает у наркоманов и токсикоманов, которые употребляют аминазин, галоперидол и другие препараты, не зная о последствиях.
Клиника
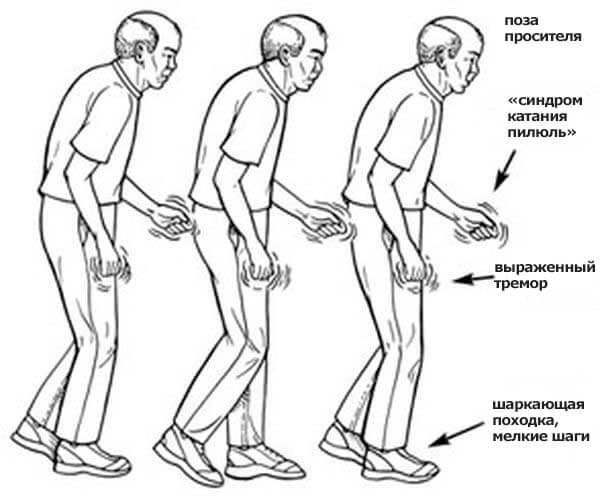
Наверное, тем людям, которые хотят понять, что такое экстрапирамидные нарушения движений, нужно показывать пациента с болезнью Паркинсона. Конечно, он не будет танцевать и подпрыгивать, как при хорее, его лицо не исказит насильственный смех, а пальцы не будут совершать причудливые и червеобразные движения, как при атетозе. Но, по совокупности клинических признаков, именно паркинсонизм изучается студентами в первую очередь. Судите сами. Характерными клиническими и неврологическими признаками паркинсонизма являются:
- акинезия (обеднение всех сознательных движений, полное отсутствие жестикуляции);
- пропульсия, ретропульсия, латеропульсия. Больной с очень большим затруднением начинает движение, а начав, не может его закончить. Его последние шаги, соответственно, направлены вперед, назад или вбок;
- амимия, гипомимия (маскообразное лицо), на котором просто «живут» подвижные глаза. Больной паркинсонизмом не теряет подвижности глазодвигательных мышц, и в них не возникает феномена «зубчатки». Поэтому такому пациенту легче общаться глазами, например, показав на какой-либо предмет, вместо того, чтобы сказать слова или начать такое тягостное движение;
- дизартричная и монотонная речь. Речевой компонент присоединяется, поскольку возникает ригидность языка и вокальной мускулатуры;
- появляется тремор, по типу «счета монет», преимущественно в руках, больших и указательных пальцах.
Пожалуй, одним из крайне ярких проявлений паркинсонизма является проведение теста «падающей головы». Если у лежащего на спине больного поднять голову и резко убрать руки, то у любого нормального человека голова ударится о кушетку. У паркинсоника такой реакции нет. Вследствие «зубчатого» гипертонуса голова медленно, еле заметными рывками опускается на кушетку.
Кроме паркинсонизма, который является классическим примером ригидности и гипертонии, рассмотрим его альтернативу – экстрапирамидный синдром гипотонуса – гиперкинезии.
Миоклонические синдромы
Кортикальный миоклонус характеризуется внезапным подергивание мышц лица и конечностей.
Этиологически, как правило, обусловлен метаболически (например, уремией), токсически, фармакологически (в частности, противосудорожными препаратами, Клозапином, трициклическими антидепрессантами и т.д.), сопровождают воспаления головного мозга (болезнь Крейтцфельда-Якоба, подострый склерозирующий панэнцефалит).
Подергивания вызываются, в основном, соместетическими и визуальными стимулами, как правило, нерегулярные во времени, но могут иметь ритмический характер и имитировать тремор.
Сегментный спинной миоклонус затрагивает конечности и туловище. Является проявлением травматической, инфекционной, неопластической или демиелинизирующей миелопатии.
Другие единицы миоклонуса:
- физиологический – проявляется спорадическим подергиванием мышц во время сна, в состоянии тревоги, после физического напряжения; другой формой является икота (миоклонус диафрагмы);
- эссенциальный – характерен неизвестными причинами, является наследственным или спорадическим;
- эпилептический (форма кортикальной миоклонии) – является частью некоторых эпилептических синдромов (миоклонических приступов, эпилепсии Кожевникова, прогрессивных миоклонических эпилепсий);
- миоклонус действия вызывается или усиливается свободным движением, и является проявлением очагового поражения головного мозга, как правило, травматического или сосудистого происхождения.
Лечение
При кортикальном (эпилептическом) миоклонусе препаратом первого выбора является Пирацетам (8-20 г в день первоначально, впоследствии 1-3 г в день) или Леветирацетам (первоначально 250 мг в день, увеличивая дозу на 500 мг в неделю, максимальная доза – 3 г) в сочетании с противоэпилептическими препаратами: Клоназепамом, Вальпроатом и Примидоном.
В случае подкоркового миоклонуса используется сочетание Клоназепама с Вальпроатом или Примидоном.
При спинальной форме может быть эффективным Клоназепам и ботулинический токсин.
Экстрапирамидные расстройства. Виды, признаки и причины неконтролируемых мышечных спазмов и дистоний
Экстрапирамидные расстройства представляют собой нарушения мышечного тонуса, что отражается на двигательной активности.
Движения могут быть навязчивыми, неконтролируемыми или, наоборот, невыполнимыми (хотя ранее не составляли никаких затруднений). Тяжесть этих нарушений варьирует от небольших тиков и парезов до постоянного дрожания или навязчивого произвольного сокращения группы мышц.
2.Причины заболевания
Причина этих расстройств связана с поражением экстрапирамидной системы головного мозга и нейромедиаторным дисбалансом. Экстрапирамидная часть мозга обеспечивает контроль позы, плавность движений, их соответствие задуманному действию. Точность, скорость и координация работы разных групп мышц также управляется этой системой.
Довольно часто экстрапирамидные расстройства возникают как побочный эффект от приёма нейролептических препаратов. Лекарственные экстрапирамидные расстройства могут наблюдаться также при приёме антидепрессантов, антагонистов кальция, противоаритмических препаратов и лекарств, назначаемых при болезни Паркинсона.
Побочное действие этих препаратов может возникать в первые дни лечения или как следствие продолжительного регулярного приёма (соответственно, «ранние» и «поздние» медикаментозные расстройства). Поздние экстрапирамидные расстройства могут развиться даже после отмены препарата и быть необратимыми.
Экстрапирамидные расстройства в значительной степени снижают качество жизни пациентов, резко ограничивая социальную активность. Психологический статус характеризуется тревожностью, чувством неполноценности, когнитивными расстройствами, замкнутостью, потерей интереса к внешнему миру и серьёзными переживаниями одиночества.
Аметоз
Этот вид расстройства чаще всего проявляется в кистях рук и мышцах лица. Характерны медленные извивающиеся движения пальцев, которые выглядят как червеобразные и лишённые костей.
На лице могут наблюдаться подёргивания губ и языка, искривление и асимметрия. Лицевые мышцы поочерёдно напрягаются и расслабляются.
Такие нарушения могут быть следствием родовой травмы, энцефалита, сифилиса и черепно-мозговых травм.
Хорея
Эта разновидность расстройств проявляется беспорядочными неритмичными движениями всего тела. При этом для мышц туловища и конечностей характерно снижение тонуса.
Торсионный спазм
Сочетание дистонии мышц туловища со спазмами, вплоть до полного замирания всего тела. Расстройство этого типа начинается с мышц шеи, которые непроизвольно поворачивают голову в сторону.
Такая торсионная кривошея может развиться, охватывая другие группы мышц.
В некоторых случаях наблюдается «писчий спазм» – во время письма или даже при попытке придать пальцам «пишущее» положение наступает спазм кисти из-за гипертонуса в пальцах.
Тик
Непроизвольные повторяющиеся сокращения определённых мышц (чаще лица или шеи). Этот расстройство может варьировать от подёргивания века до навязчивых сморщиваний, подмигиваний, запрокидывания головы, подёргивания плечом. Как правило, стрессогенные ситуации, волнение усиливают проявление этого вида экстрапирамидных расстройств.
Гемибаллизм
Наблюдаются размашистые односторонние движения конечностей, напоминающие подбрасывание или попытку сделать хватательное движение. Этот вид навязчивых движений чаще всего развивается на фоне инфекционного поражения мозга (туберкулёз, сифилис, энцефалит). Также может иметь место при тяжёлых сосудистых нарушениях и метастазировании в мозг.
Тремор
Дрожание рук, тремор головы. При попытке сделать точное движение амплитуда и частота движений нарастают с повышением концентрации на объекте. При некоторых формах (болезнь Паркинсона) наблюдается «тремор покоя» – дрожание возникает при статическом положении, а во время движения не проявляется.
Лицевой гемиспазм
Спазм половины лица, включая язык, глаз и шею. Этот вид может сопровождаться издаваемыми звуками наподобие смеха, плача, вскрикиваний.
Перечисленные виды экстрапирамидных расстройств чаще всего сочетаются друг с другом в разных комбинациях и входят в симптомокомплекс серьёзных заболеваний наследственного или приобретённого генеза.
Грубые нарушения обмена веществ и мозгового кровообращения, травмы, нейроинфекции приводят к мышечным спазмам и дистонии.
Любые изменения тонуса и потеря контроля над движениями могут быть проявлением тяжёлых нарушений мозга и требуют немедленного обращения к невропатологу.
Диагностика
Определение наличия и степени выраженности экстрапирамидных нарушений происходит в кабинете врача-невролога в ходе визуального осмотра и тестирования. Диагноз ставят на основании данных анамнеза и результатов инструментального обследования. Основные методы диагностики:
- Нейровизуализация (КТ, МРТ).
- Электроэнцефалография (исследование биоэлектрической активности мозга).
- Электронейромиография (исследование проводимости нервных импульсов в мышцах).
При болезни Паркинсона проводят сканирование зоны черной субстанции в формате ультразвукового исследования. Постановка диагноза чаще основана на клинических данных. Анализ крови позволяет определить концентрацию глюкозы, гормонов, тирозингидроксилазы и дофамина. При болезни Паркинсона анализ крови показывает нарушение активности митохондриального комплекса.
Симптомы экстрапирамидных расстройств
Симптомы экстрапирамидных расстройств в основном обладают подострым развитием, симметричностью проявлений, эндокринными нарушениями. Для них характерно непрогрессирующее течение, незначительная выраженность и отсутствие грубых постуральных нарушений.
- Синдром Паркинсонизма. Симптоматика включает в себя трудность начальных движений, поворотов, чрезмерная медленность, скованность и напряженность мышц. Не исключены признаки зубчатого колеса, заключающиеся в прерывистости и ступенчатости движений. Проявляет себя тремор конечностей, слюнотечение и маскообразное лицо. В случае если симптоматика достигает выраженной степени, может развиться акинезия. Иногда появляется мутизм и дисфагия. Типичный тремор отмечается редко, чаще встречается грубый генерализованный тремор, который проявляет себя как в состоянии покоя, так и при движении. В основном синдром Паркинсонизма отражается на психической сфере. Наступает эмоциональная индифферентность, отсутствие удовольствия от деятельности, ангедония, заторможенность мышления, трудности в концентрации внимания, снижение энергии. В некоторых случаях наблюдаются и вторичные признаки. Они заключаются в абулии, уплощении аффекта, бедности речи, ангедонии и эмоциональной отгороженности.
- Острая дистония. Для клинической картины проявлений характерно внезапное начало дистонических спазмов мышц головы и шеи. Неожиданно появляется тризм, высовывание языка, открывание рта, насильственные гримасы, кривошея с поворотом, стридор. У ряда пациентов наблюдаются окулогирные кризы, для которых характерны насильственные содружественные отведения глазных яблок. Длится этот процесс, может от нескольких минут, до часов. У некоторых пациентов возникает блефароспазм или расширение глазных щелей. Если вовлечена туловищная мускулатура, то появляется опистотонус, поясничный гиперлордоз, сколиоз. Что касается моторных нарушений, то они могут быть локальными или генерализованными. Симптоматика заключается в общем моторном возбуждении с аффектами страха, тревоги и вегетативными нарушениями. Дистонические спазмы выглядят отталкивающе. Перенести их сложно. Порой они настолько выражены, что могут привести к вывиху суставов.
- Акатизия. Представляет собой неприятное ощущение неусидчивости. Человеку постоянно нужно двигаться. Пациенты становятся суетливыми, вынужденными постоянно ходить. Они не могут находиться на одном месте. Движение частично облегчает беспокойство. Клиническая картина включает в себя сенсорный и моторный компонент. Первый вариант заключается в присутствии неприятных внутренних ощущений. Пациенты не знают, что с ними происходит, но вынуждены постоянно двигаться. Их переполняет тревога, внутреннее напряжение, раздражительность. Двигательный компонент имеет иные проявления. Человек может ёрзать на стуле, постоянно менять позу, закидывать ногу за ногу, стучать пальцами, застегивать и расстегивать пуговицы и т.д. Акатазия способна усугубить состояние больного. В данном случае экстрапирамидные симптомы носят более выраженный характер.









Добавить комментарий