Флегмона
Содержание:
- Флегмона — что это такое?
- Виды флегмон
- Лечение Флегмоны:
- Предрасполагающие факторы
- Флегмона – симптомы
- Диагностика патологии
- Флегмона лечение
- Классификация флегмоны
- Симптомы
- Лечение флегмоны челюстно-лицевой области
- Online-консультации врачей
- Что провоцирует / Причины Флегмоны:
- Аналоги
- Что необходимо в первую очередь для обработки швов и раны
Флегмона — что это такое?
Что такое флегмона? Это острое воспаление подкожной жировой клетчатки. В отличие от абсцесса или фурункула это разлитой, не ограниченный процесс — у флегмоны нет стержня.
В развитии флегмоны причины связаны с размножением в тканях бактерий. Патогены могут попасть в подкожные ткани разными путями:
- с током лимфы и крови из других воспаленных органов;
- при прорыве карбункула, абсцесса;
- через повреждения кожи и слизистых.
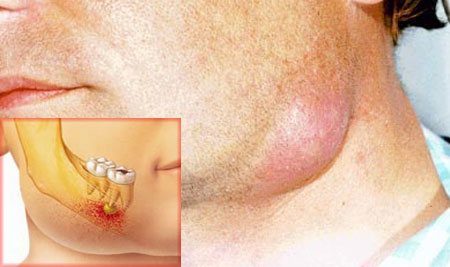
флегмона челюстно лицевой области фото
В большинстве случаев флегмону вызывает стафилококк. Второй по распространенности возбудитель — стрептококк, например, при флегмозной форме рожистого воспаления. Реже это гемофильная палочка и другие виды бактерий.
Заболевание поражает глубокие слои кожи — подкожную клетчатку и дерму. Эпидермальный слой не пропускает инфекцию наружу, поэтому закрытая флегмона незаразна.
Предрасполагающими факторами являются:
- пониженный иммунитет (ВИЧ, прием некоторых препаратов);
- сахарный диабет;
- наличие хронических воспалений;
- кариес;
- травмы мягких тканей.
Где возникает флегмона?
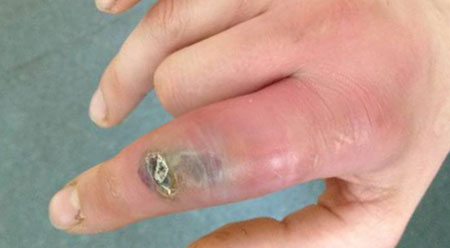
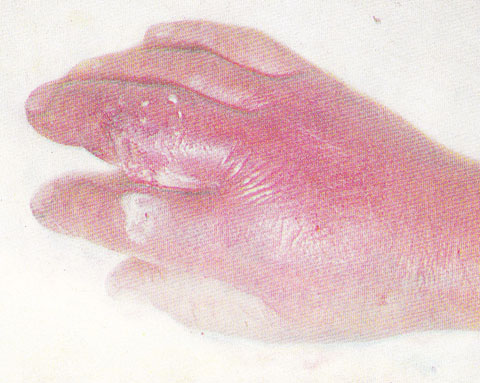
флегмона фото на руке (пальце)
Воспаление может быть локализовано около травмы, язвы или другого повреждения. Оно бывает осложнением после операционного вмешательства и появляется возле хирургического разреза.
Воспалительный процесс глубоких тканей часто начинается и там, где целостность кожного покрова не нарушена. Распространены флегмоны лица и шеи, бедра, стопы, голени, полости рта.
Флегмозное воспаление может затрагивать переднюю брюшную стенку, а также бывает околопочечным, межмышечным, подфасциальным и т. д.
Флегмона может развиваться в любой части организма, где есть жировая клетчатка.
Виды флегмон
Флегмоны челюстно-лицевой области в стоматологии классифицируются в зависимости от места локализации.
Основные виды патологии представлены в таблице ниже:
| Локализация | Характеристика |
| Флегмона височной области | Представляет собой воспалительное образование в подкожном слое в области виска. Сопровождается пульсирующими болями, интенсивность которых зависит от глубины расположения очага. При поверхностной флегмоне отмечается сильная опухлость. В некоторых случаях из-за височной флегмоны пациент не может нормально открывать рот. |
| Флегмона орбиты | Гнойно-воспалительный процесс протекает в жировой клетчатке глазницы. В большинстве случаев патология односторонняя. Сопровождается интенсивными головными болями, выраженным отеком век, конъюнктивы, выпячиванием глазного яблока. Движение глаза ограничивается. Возможно существенное понижение остроты зрения или его полное отсутствие. |
| Флегмона подвисочного пространства | Гнойно-некротический процесс, протекающий в подвисочной ямке. Возникает на фоне кариеса верхних зубов. Также возможно распространение флегмоны из области верхней челюсти, висков. У пациентов возникает боль выше верхней челюсти, которая отдает в ухо, висок или зубы. |
| Флегмона окологлоточного пространства | Флегмона в данной области возникает на фоне кариозного поражения нижних зубов, инфекционных заболеваний. Сопровождается умеренным болевым синдромом, носящим постоянный характер. Отмечаются увеличение местных лимфоузлов, затруднения при глотании и открывании рта. |
| Флегмона крыловидно-челюстного пространства | Патология локализуется в области крыловидно-челюстной складки. Флегмона возникает преимущественно на фоне кариозного поражения и других стоматологических заболеваний. Также возможно инфицирование при несоблюдении норм антисептики во время выполнения торусальной анестезии. Наблюдается выраженная асимметрия лица. У пациента не может нормально открывать рот и глотать пищу. Отмечается гиперемия слизистой оболочки. |
| Флегмона околоушной области | Возникает на фоне гнойной формы лимфаденита, наличия кариозных очагов в верхних молярах. Сопровождается опухлостью тканей околоушной области. При этом цвет кожи, как правило, не меняется. Отмечается болезненность при движении челюстью. |
| Флегмона поджевательной области | Локализуется в области жевательных мышц (щек). Сопровождается выраженным отеком, асимметрией лица, болевым синдромом. Движения ртом при жевании ограничены. |
| Флегмона дна ротовой полости | Расположена в подязычной или подчелюстной области. Сопровождается опухлостью под языком, болями. У пациента затрудняется дыхание, усиливается слюноотделение. Подвижность языка снижается из-за чего возникают речевые дефекты. Ткани под языком приобретают нездоровый блеск, краснеют. |
Флегмона челюстного пространства возникает на фоне кариозного поражения и других стоматологических заболеваний
Лечение Флегмоны:
Прежде всего, важно установить, действительно ли воспаление кожи вызвано инфекцией. Чаще всего, истории болезни и полного осмотра бывает достаточно для того, чтобы выяснить причину заболевания
Иногда возникает необходимость в подсчете лейкоцитов или бакпосеве.
Если сложно или невозможно выявить наличие или отсутствие связи воспаления с воздействием инфекции, доктор может приписать антибиотики на всякий случай. При отсутствии каких-либо позитивных изменений врачу следует обратиться к другим методам, которые применяют в тех случаях, когда воспаление вызвано неинфекционным путем. К примеру, если предполагают, что воспаление связано с аутоиммунным нарушением, лечение должно быть основано на применении кортикостероидов.
Антибиотики, такие как производные пенициллина или другие типы антибиотиков, являющихся эффективными в борьбе со стафилококками, используются для лечения флегмоны. Если причиной ее распространения окажутся другие бактерии, выявленные бакпосевом, или пациенты страдают аллергией на пенициллин, для лечения флегмоны следует использовать другие антибиотики.
Основным методом лечения флегмоны является хирургическая операция. Антибиотикотерапия, новокаиновые блокады, физиотерапевтическое лечение, введение препаратов, повышающих защитные силы организма больного, допустимы лишь в начальном периоде болезни. При отсутствии быстрого положительного эффекта (прекращение болей, нормализация температуры тела, улучшение общего самочувствия и показателей анализов крови), нарастании симптомов интоксикации показано экстренное оперативное вмешательство. Раннее оперативное вмешательство позволяет предотвратить значительное распространение гнойного процесса и развитие интоксикации.
В послеоперационном периоде необходимо активное воздействие на течение воспалительного процесса, что достигается введением в рану дренажей для длительного проточного промывания и активной аспирации экссудата, эффективно лечение в условиях абактериальной управляемой среды.
Предрасполагающие факторы
Сегодня вопрос образования флеболитов не вызывает споров у специалистов. Венный камень – результат кальцификации тромба, а значит, и причины его возникновения сходны с таковыми при тромбозах.
Предрасполагающими факторами к появлению флеболитов считают:
- Варикозное расширение вен с замедлением кровотока, венозной регургитацией, склонностью к тромбозам;
- Тромбофлебиты и тромбозы, когда кровяные свертки становятся матрицей для отложения извести;
- Наследственность;
- Поднятия тяжестей и малоподвижный образ жизни;
- Роды.
Как видно, к формированию камней в венах приводят также причины, которые способствуют венозному застою и варикозу.
Наиболее частой локализацией флеболитов являются сосуды нижних конечностей, полости таза, селезенки, гораздо реже эти образования возникают в венах рук, легких, печени. Своеобразной находкой в сосудистых опухолях (гемангиомах) также могут стать флеболиты.
Флегмона – симптомы
Специфическая клиническая картина воспаления соответствует его локализации. Общие признаки флегмоны:
- слабость;
- озноб;
- резкое повышение температуры до 39-40 градусов;
- жажда;
- интоксикация;
- тошнота;
- головная боль;
- покраснение и отек в зоне поражения;
- увеличение близлежащих лимфоузлов;
- болезненность при движениях и прощупывании;
- припухлость конечности;
- лоснящаяся кожа над местом скопления гноя.
Глубоким воспалительным процессам свойственно стремительное прогрессирование и более выраженная симптоматика:
- слабый учащенный пульс;
- одышка;
- низкое артериальное давление;
- снижение объема выделяемой мочи;
- интенсивная головная боль;
- желтушность кожи;
- посинение конечностей.
Флегмона шеи
Из-за особенностей строения фасций и наличия развитой лимфатической системы в этой области воспаление развивается быстро и с явными признаками. Симптомы флегмоны шеи:
- припухлость в районе подбородка, нижней челюсти, грудиноключично-сосцевидных мышц;
- покраснение и болезненность кожи;
- отек в зоне дна ротовой полости;
- дискомфорт при жевании, разговоре;
- иногда – поражение нервного пучка, что вынуждает держать голову наклоненной (интенсивная боль от движений).
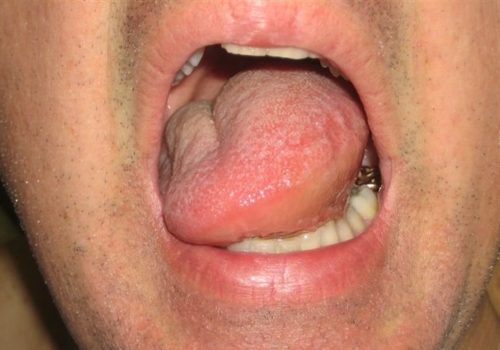
Флегмона полости рта
В этом случае воспалительный процесс является вторичным. Он возникает на фоне пародонтита, кариеса, остеомиелита, кист и других болезней зубов и десен. Флегмона дна полости рта сопровождается такими признаками:
- нарушение речевых функций;
- отек и ограничение подвижности языка;
- дискомфорт при жевании и глотании;
- обильное отделение слюны;
- неприятный запах изо рта;
- симптомы интоксикации;
- деформация лица;
- серо-коричневый налет на языке;
- отечность, боль в районе шеи, подбородка или нижней челюсти;
- высокая температура тела;
- недомогание.
Флегмона челюстно-лицевой области
Главной причиной воспаления в представленной зоне считается бактериальное поражение лимфоузлов, но спровоцировать патологию могу и болезни ротовой полости. Флегмона челюсти характеризуется такими симптомами:
- жар;
- интенсивная пульсирующая боль;
- бледность кожи лица;
- озноб;
- головная боль;
- общая слабость;
- заметная асимметрия лица;
- покраснение, неестественная гладкость и блеск кожи над гнойным очагом;
- затруднения дыхания;
- сложности с приемом пищи;
- нарушения речи.
Флегмона глаза
Еще одно название этой патологии – орбитальный целлюлит. При рассматриваемой локализации воспаления оно прогрессирует остро и очень быстро. Крайне редким и опасным заболеванием является флегмона орбиты, что это такое: гнойное расплавление жировой клетчатки глаза. В 70% случаев она представляет собой осложнение синуситов, в остальных ситуациях инфекция проникает из других близкорасположенных очагов. Флегмона орбиты глаза имеет следующие признаки:
- невыносимая пульсирующая боль;
- отечность, красно-фиолетовый цвет, напряженность век;
- неподвижность и смещение глазного яблока;
- резкое ухудшение зрения;
- выпячивание глаза;
- ущемление конъюнктивы;
- диплопия;
- недомогание;
- лихорадка;
- тошнота;
- головная боль.
Флегмона конечностей
Гнойному воспалению рук или ног свойственны ранее перечисленные стандартные симптомы. Флегмона стопы или кисти – это всегда явно выраженная патология, что сопровождается отечностью и припухлостью тканей, покраснением и нарывающей болью. Присутствуют и общие признаки: жар, недомогание, тошнота и другие клинические проявления интоксикации. Наглядно показывает, как выглядит флегмона, фото ниже. Иногда расплавлению подвергается кожа, и гной сочится наружу.
Забрюшинная флегмона
Внутренний воспалительный процесс сложно диагностировать на ранней стадии, потому что сначала специфических симптомов нет. Прогрессирующая брюшная флегмона сопровождается такой клиникой:
- повышение температуры до фебрильного уровня;
- слабость, сонливость;
- озноб;
- головокружение;
- тошнота;
- боли в животе или пояснице, усиливающиеся при смене положения тела;
- утолщение жировой клетчатки брюшного пространства;
- иногда это сглаженные контуры поясничной области.
Диагностика патологии
Предварительный диагноз ставится на основании внешнего осмотра и сбора анамнеза. Как правило, внешних проявлений патологии и жалоб пациента вполне достаточно для постановки диагноза «флегмона». К дополнительным методам диагностики врачи обычно прибегают для уточнения тяжести патологического процесса или для выявления точного местоположения гнойного экссудата.
При глубоких флегмонах назначаются УЗИ и компьютерная томография. Чтобы точно определить возбудителя воспаления делаются посевы гнойного экссудата в питательной среде. Это позволяет врачам подобрать наиболее чувствительный антибиотик.
Флегмона лечение
Флегмона считается тяжелым, порой опасным для жизни пациента заболеванием. При флегмоне обязательным условием считается госпитализация больного. В тактике лечения фигурирует строгое правило: если имеется гнойное содержимое, необходимо опорожнение пораженной флегмоной области. Потому, главным лечебным мероприятием определяется хирургическое вмешательство, заключающееся во вскрытии и последующем дренировании гнойно-воспалительного очага.
Исключением может являться начальный этап развития флегмоны (до появления инфильтрата). При таком случае хирургическое вмешательство не проводится. Больным с такой стадией назначают процедуры с воздействием тепла (грелки, соллюкс, прогревающие компрессы), УВЧ или повязки с желтой ртутной мазью.
Если у пациента имеется высокая температура и присутствует сформировавшийся инфильтрат, тогда прибегают к оперативному лечению флегмоны, даже если не имеется выраженной флюктуации в очаге воспаления. Вскрытие и дренирование пораженной области позволяет сократить напряжение мягких тканей, нормализовать тканевый обмен и сформировать условия для вывода воспалительной жидкости.
Оперативное вмешательство производят под общим наркозом. Хирургическое вскрытие флегмоны проводят с помощью широкого разреза. Потому, для обеспечения хорошего оттока гнойного содержимого, глубоко рассекают не только лишь поверхностные, но и глубжележащие мягкие ткани. После опорожнения гнойного экссудата раневая полость промывается и дренируется выпускниками резиновыми, полутрубками или трубками.
На раневую поверхность накладывают компрессы с водорастворимыми мазями (Левомиколь) и гипертоническим раствором. Мази типа Вишневского или Тетрациклиновой на ранних стадиях выздоровления не показаны, потому что они могут затруднять отток содержимого из раны.
Для ускорения отторжения некротизированных участков, применяют определенные некролитические средства — Террилитин, Ируксол, Химотрипсин, Трипсин, Химопсин.
После полного опорожнения раны накладывают мазевые повязки. Для ускорения регенерации тканей применяют Метилурациловую и Троксевазиновую мази; для иммунного поддержания грануляционной ткани от травматизации — мази на жировой основе; для профилактики повторного инфицирования — мази на водной основе.
При эпителизации и рубцевании тканей применяют лекарственный препарат Троксевазин, облепиховое и шиповниковое масла. При долго незаживающих раневых полостях и глубоких кожных дефектах выполняют дермопластику.
Помимо местной терапии проводится консервативное лечение флегмоны, которое направленно на выработку защитных сил организма для борьбы с инфекцией. Воспаленному участку придается возвышенное положение. Всем пациентам показана терапия антибактериальными средствами широкого спектра действия.
Классификация флегмоны
Классификация флегмоны производится следующим образом:
По образованию:
Первичная – формирование происходит из-за инфицирования организма напрямую, из внешней среды;
Вторичная – формирование происходит из других очагов инфекции, т.е. в качестве осложнения иных инфекционных заболеваний.
По течению:
Острая флегмона – характеризуется стремительным развитием воспалительного процесса со всеми характерными для флегмоны симптомами.
Хроническая флегмона – обычно развивается при небольшом инфицировании на фоне сильного иммунитета и характеризуется достаточно плотного, практически деревянистого инфильтрата с сопровождением слабовыраженной клинической картины. Кожа над пораженным участком становится синюшного оттенка.
По расположению:
Поверхностная – расположена в толще кожного покрова, что позволяет визуально определить ее наличие.
Глубокая – расположена на внутренних органах, что не позволяет визуально определить ее наличие.
По характеру поражения:
Серозная флегмона – является начальной стадией развития патологии, которая характеризуется скоплением в области воспаления экссудатом, при этом клетки жировой клетчатки пронизывается лейкоцитами. Клетчатка на вид становится студенистой и наполняется мутной водянистой жидкостью. Границы между пораженными и целыми тканями практически отсутствует. Далее, в зависимости от типа возбудителя и состояния иммунной системы, серозная форма флегмоны переходит в гнойную или гнилостную форму.
Гнойная флегмона – характеризуется расплавлением окружающих флегмону тканей (гистолиз) и преобразованием серозной жидкости в гнойный экссудат, с преобладанием беловатого, желтоватого или зеленоватого мутного цвета, что зависит от типа возбудителя. В данном случае, из-за гистолиза, часто наблюдаются такие явления, как – свищи, язвы и полости. Если патологический процесс не остановить, в патологический процесс вовлекаются окружающие части тела – мышцы, сухожилия, кости, кровеносные сосуды и т.д., что приводит к их разрушению.
Гнилостная флегмона – характеризуется преобразованием тканей в рыхлые, скользкие, полужидкие мажущиеся образования темно-зеленого или грязно-коричневого цвета с неприятным запахом. Весь процесс сопровождается тяжелой интоксикацией организма с тошнотой, приступами рвоты, головными болями, головокружениями, сильной болезненностью и бессилием.
Некротическая флегмона – характеризуется образованием некротических очагов, которые при развитии патологического процесса расплавляются или же отторгаются, оставляя по себе раневую поверхность. Если иммунитет и общее состояние здоровья хорошее, или применено квалифицированная медпомощь, флегмонозный очаг отдаляется от окружающих здоровых тканей лейкоцитарным, а далее и грануляционным барьером, что препятствует дальнейшему развитию патологии. После, на данном месте формируются абсцессы, которые самостоятельно или же хирургическим путем вскрываются и подлежат дренированию.
Анаэробная флегмона – характеризуется воспалительным процессов с образованием серозного, темно-серого экссудата со зловонным запахом, а также наличием обширных некротических участков и выделением из пораженных тканей пузырьков газа. Гиперемия отсутствует, однако окружающие ткани напоминают поваренную кожу. При пальпации ощущается мягкое похрустывание, свидетельствующее о наличии под кожей газовых пузырьков.
По локализации
- Подкожная;
- Подфасциальная;
- Забрюшинная;
- Межмышечные;
- Межорганные;
- Флегмоны клетчатки средостения;
- Флегмоны шеи, кисти, стопы и т.д.
Симптомы
Наиболее часто флегмона кисти имеет бактериальное происхождение, и этим фактом объясняется вся ведущая симптоматика патологии. При проникновении возбудителя в организм активизируются все силы иммунитета, на борьбу с ним направляются и специальные клетки-киллеры, и гуморальные комплексы сыворотки крови. В результате разворачивается активный воспалительный процесс, объясняющийся как разрушительной деятельностью инфекции, так и реакцией самого организма.
Температура тела значительно повышается на поздней стадии формирования флегмоны
Огромное количество бактерий требует для своей жизнедеятельности массу органического материала, для чего разрушается множество структур мягких тканей кисти. Клетки-киллеры, убивая микробов, погибают сами. В итоге гнойные массы, очень быстро образующиеся по мере формирования флегмоны, представляют собой смесь самых разнообразных компонентов. Это погибшие микробы и фрагменты их клеток, множество лейкоцитов и лимфоцитов, межтканевая жидкость, лимфа, эритроциты.
Также можете прочитать:Флегмона пальцев кисти и стопы
Наряду с образованием гнойного очага, происходит разрушение капилляров и лимфатических сосудов, а также повреждение нервных проводников. Сигналы о нарастающей деструкции в зоне кисти по нервным стволам поступают в спинной мозг и кору головного мозга. В спинном мозге формируется рефлекторная реакция, которая проявляется щажением кисти в виде вынужденного полусогнутого положения пальцев и ладони, а также непроизвольным отдергиванием руки при прикосновении. Кора головного мозга формирует осознанное ощущение боли, которая является достаточно выраженной и мучительной, нередко пульсирующей, усиливающейся при развитии воспаления.
Кроме субъективного болевого синдрома, разрастающийся гнойный очаг оказывает влияние и на кожный покров, формируя характерные местные симптомы флегмоны. Это выраженная отечность пальцев или ладони, которая по площади даже больше размеров самого очага, что объясняется инфильтрацией мягких тканей, распространяющейся по подкожным пространствам и по лимфатическим протокам. Зрительно определяется значительное покраснение кожного покрова, а на ощупь отмечается местное повышение температуры над проекцией очага воспаления.
Чем раньше будет диагностирована флегмона кисти, тем успешнее пройдет лечение
Все возбудители флегмоны, особенно стафилококк золотистый, отличаются наличием пирогенного эффекта. Это означает, что они активно воздействуют на центр в коре головного мозга, который отвечает за нормализацию и показатели температуры тела человека. Влияние микробов приводит к тому, что регуляция в коре мозга нарушается, и температура тела начинает повышаться, причем нередко до значительного уровня (39-40 градусов). В результате формируется выраженный интоксикационный синдром, который, наряду с лихорадкой, проявляется также сильной слабостью, головной болью, отсутствием аппетита, ознобом.
В целом, все признаки флегмоны кисти достаточно яркие и характерные, их можно представить так:
- наличие очага гиперемии (покраснения) и отечности в области кисти или пальцев;
- выраженный болевой синдром;
- ограничение или отсутствие подвижности пальцев и кисти;
- синдром интоксикации.
В редких, но встречающихся, случаях асептических флегмон клинические проявления несколько другие. Так, из-за отсутствия инфекционного агента не формируются гнойные массы, не нарушается терморегуляция и не наблюдается симптомов интоксикации. Но болевой синдром присутствует, и достаточно выраженный, так как происходит выход лимфатической жидкости в межтканевые пространства, что ведет к формированию значительного отека. Наличие боли как раз и объясняется сдавливанием кровеносных сосудов и нервных окончаний этим отеком.
Причем выраженная отечность может стать не менее опасной, чем наличие и распространение гнойного очага в случаях бактериальных флегмон. В результате сдавливания кровеносных сосудов резко ухудшается питание всех структур кисти и пальцев, что может привести к некрозу тканей и даже к инвалидизации пациента.
Лечение флегмоны челюстно-лицевой области
При обращении пациента к врачам на начальной стадии развития заболевания, доктора назначают терапевтическое лечение. Больному назначаются курсы антибактериальной терапии, инъекции хлорида кальция, полоскание рта и горла антисептическими растворами и физиотерапию. Само собой, терапевтическое лечение может быть назначено лишь после устранения основного источника инфекции: больного зуба, последствий травмы и т.д.
Стоит отметить, что терапия даже на начальном этапе болезни может быть неэффективной и признаки патологии будут только нарастать. В этом случае врачи меняют тактику и начинают использовать хирургические методы лечения.
В зависимости от общего состояния пациента, тяжести патологии и ее локализации назначается местная или общая анестезия. После обезболивания врач хирург вскрывает флегмону и удаляет все ее содержимое. Если это необходимо, врачи дополнительно удаляют мертвые и неспособные к дальнейшей жизни ткани. Затем рану промывают растворами антисептических и антибактериальных препаратов и ушивают с постановкой дренажа. Последний нужен для отвода вновь образующегося экссудата.
Для ускорения заживления применяются специализированные мази. Также прооперированным пациентам назначаются следующие лекарственные средства:
- Антибиотики: Пенициллин, Амоксициллин, Бисептол, Метронидазол.
- Обезболивающие и противовоспалительные средства.
- Тавегил, Супрастин.
- Препараты для стимуляции центральной нервной системы.
- Лекарства, усиливающие иммунитет.
- Витамины С и В.
При сильной интоксикации врачи могут назначить пациенту гемодиализ и лимфодиализ.
Поскольку у пациентов нарушены глотательные и жевательные процессы им назначают специальную диету. Всю пищу до момента выздоровления им придется принимать в жидком виде. Чаще всего рацион представлен такими продуктами, как:
- Сметана.
- Сливки.
- Куриный бульон.
- Свежие яйца.
Ежедневно несколько раз в день полость рта промывается Фурацилином, Хлоргексидином и другими препаратами.
В состав послеоперационной реабилитации входят физиотерапевтические процедуры. В остром периоде болезни физиотерапия помогает снизить остроту воспалительного процесса и стимулировать иммунные процессы организма. В подостром периоде физиотерапевтические процедуры ускоряют регенерацию тканей и восстанавливают их функционал.
Чаще всего пациентам назначают следующие виды физиолечения:
- УВЧ терапия.
- Ультрафиолетовое облучение.
- Светотерапия.
- Лазерное лечение.
- Ультразвуковая обработка раны.
При тяжелом течении заболевания может быть назначена Гипербаротерапия.
Online-консультации врачей
| Консультация ортопеда-травматолога |
| Консультация педиатра |
| Консультация педиатра-аллерголога |
| Консультация эндоскописта |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация общих вопросов |
| Консультация гинеколога |
| Консультация андролога-уролога |
| Консультация инфекциониста |
| Консультация гомеопата |
| Консультация невролога |
| Консультация кардиолога |
| Консультация аллерголога |
| Консультация уролога |
| Консультация хирурга |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Что провоцирует / Причины Флегмоны:
Золотистый стафилококк – наиболее распространенная бактерия, вызывающая флегмону.
Второе место по степени встречаемости среди бактерий, которые провоцируют появление флегмоны, занимает стрептококк. Форма поверхностной флегмоны, вызываемой золотистым стафилококком, называется рожистым воспалением; она характеризуется распространяющимся ярко-красным четко-очерченным участком кожи с резко приподнятыми границами. По факту, так называемая «плотоядная бактерия» также является штаммом стафилококка, который при тяжелых формах заболевания может разрушать ткань практически с такой же скоростью, с какой ее режет хирург.
Флегмону могут вызывать и другие бактерии. У детей в возрасте до шести лет развитие этого заболевания может провоцировать гемофильная бактерия. Особенно часто проявления флегмоны у детей заметны на коже лица, руках и верхней части туловища.
Флегмона, развивающаяся в результате укуса кота или собаки либо в связи с нанесением царапины, возникает под действием бактерии Pasturella multocida, которая имеет очень короткий инкубационный период, занимающий от 4 до 24 часов. Флегмона, появляющаяся в результате ранения, нанесенного морской рыбой или моллюском (укусом рыбы, уколом рыбьего плавника или клешнями краба), связана с активностью бактерии Erysipelothrix rhusiopathiae. Те же самые бактерии могут стать причиной флегмоны, возникающей в результате раны, полученной на ферме, особенно если это происходит в процессе работы со свиньями или домашней птицей.
Флегмона – это незаразное заболевание, так как инфекция поражает глубинные слои кожи – дерму и подкожную ткань, а верхний покров кожи (эпидермис) перекрывает ей доступ к распространению. В этом состоит главное отличие флегмоны от импетиго, характеризующегося поверхностным расположением инфекции, вследствие чего возможно заражение других людей.
Аналоги
Безрецептурный препарат «Флебофа» можно приобрести в любой аптеке города. Лекарственное средство имеет ряд аналогов, которые отличаются не только стоимостью, но и взаимодействием на организм.
Самостоятельно заменять назначенное врачом лекарство не рекомендуется, потому что аналогичный препарат может вызвать ряд нежелательных осложнений и не дать ожидаемого результата от проведенного лечения.
Принимать решение по поводу замены таблеток «Флебофа» следует со специалистом после исключения наличия возможных противопоказаний и непереносимости содержащихся в составе компонентов.
- Вазокет (цена 730-745 р.) – уменьшает растяжение и повышает тонус вен, улучшает лимфатический дренаж, уменьшая венозный застой. Эффективность его воздействия зависит от используемой дозировки.
- Флебодиа (цена 656-1022 р.) – предотвращает венозные застои, увеличивает функциональную плотность капилляров и обладает противовоспалительным эффектом. Усиливает действие адреналина, увеличивая его сосудосуживающие свойства.
- Диосмин (цена 420-480 р.) – обладает ангиопротекторным и венотонизирующим действием. Предотвращает растяжимость вен и уменьшает проницаемость капилляров. Улучшает лимфоток и микроциркуляцию в области нижних конечностей.
Редакция рекомендует — инструкция по применению и цена на Капотен. Сколько стоит и как принимать?
В статье (тут) все отзывы о Амлотопе.
Аналоги Корвитина! https://upheart.org/lechenie/ampuly/kardiozashchitnoe-sredstvo-korvitin.html
Что необходимо в первую очередь для обработки швов и раны
Залог успешного заживления послеоперационной раны – чистые, неинфицированные швы. При несоблюдении антисептики инфекция проникает в более глубокие слои кожи, что вызывает гнойные осложнения в виде флегмоны, абсцесса и некроза глубоких тканей.
Для перевязки понадобится антисептическое средство, вата или марлевые салфетки, ватные тампоны (можно заменить обычными ватными палочками), пинцет.
После очищения проводится непосредственная обработка:
- При использовании мази берётся марлевая салфетка, на поверхность которой наносится средство. Салфетка укладывается на раневую поверхность, сверху накладывается бинтовая повязка для фиксации.
- Если используется антисептик в форме раствора, берут ватный тампон и смачивают его в жидкости. Вместо тампона можно использовать обычный ватный или марлевый шарик, однако захватывать его руками нельзя, для захвата используют пинцет. Обрабатывают раневую поверхность тонким слоем, после чего ждут полного высыхания раствора.
До снятия швов проводят ежедневную смену повязки с растворами и мазями нитрата серебра, антибиотиков, перекисью водорода. Снимают швы преимущественно на 7 день после операции. Сразу после этого рубец прижигают раствором перманганата калия, перекисью водорода.
- Ежедневное промывание раны до исчезновения признаков отека и воспаления.
- Назначение парентерально или перорально антибактериальных препаратов.
- Общеукрепляющее и стимулирующее иммунитет лечение
- Симптоматическое лечение, включающее в себя анальгетики, сердечные средства, гипотензивные и пр.
Длительность послеоперационного периода при неосложненном течении флегмоны составляет около 10-14 дней.
Полезная информация о приеме хирурга в клинике:
Операция по поводу флегмоны стопы проводится по экстренным показаниям, так как процесс распространения инфекции может быть очень стремительным.
С целью предоперационной диагностики и подготовки проводятся следующие мероприятия:
- УЗИ артерий и вен нижних конечностей
- Рентгенография костей стопы
- ЭКГ, осмотр терапевта
- Общий анализ крови и мочи
- Биохимический анализ крови (мочевина, креатинин, общий белок)
- Катетеризация мочевого пузыря
- Установка эпидурального катетера для обезболивания
После выполнения всех этих обследований пациент подается в операционную.










Добавить комментарий