Как делают колоноскопию кишечника: видео без наркоза, отзывы прошедших процедуру
Содержание:
- Методика проведения
- Возможные осложнения колоноскопии
- Очищение кишечника – клизма или слабительное?
- Часто задаваемые вопросы
- От истоков колоноскопии до современности
- Подготовка к проведению колоноскопии
- Колоноскопия кишечника – что это такое?
- Что нужно для проведения обследования
- Как проходит процедура?
- Оборудование
- Проведение процедуры
- Показания
- Самый маленький промежуток между процедурами
- Противопоказания
Методика проведения
Колоноскопия проводится специальным аппаратом в процедурном кабинете или кабинете эндоскопии. Проводится процедура без анестезии, либо при болезненности в зоне прямой кишки и заднего прохода применима аппликация по поверхности кожи и на слизистые местными анестетиками.
У детей до 10-12 лет и у больных с тяжелыми деструктивными процессами в тонком кишечнике, при сильных спаечных процессах необходимо проведение исследования только под общим наркозом.
Процедура неприятная, поэтому от пациента требуется большое терпение, но врач будет предпринимать действия для того, чтобы максимально снизить проявления дискомфорта.
Необходимо раздеться ниже пояса, лечь на диагностический стол на левый бок и подтянуть коленки к себе, близко к грудной клетке. Колоноскоп (аппарат для исследования с тонкой гибкой трубкой) вставляется сзади, с зоны анального отверстия в прямую кишку и толстую кишку, плавно и неторопливо продвигается вперед, перед трубкой колоноскопа подается немного воздуха для того, чтобы расширить и расправить просвет кишки.
Во время исследования пациенту важно внимательно слушать указания врача, иногда будет необходимо повернуться на спину, а затем снова вернуться на левый бок. При выявлении патологических очагов проводится забор тканей для гистологического исследования (биопсия), это занимает не более пары минут
При проведении процедуры из-за введения воздуха могут возникать позывы к ложной дефекации, после окончания исследования газ будет откачан
При выявлении патологических очагов проводится забор тканей для гистологического исследования (биопсия), это занимает не более пары минут. При проведении процедуры из-за введения воздуха могут возникать позывы к ложной дефекации, после окончания исследования газ будет откачан.
Болевые ощущения не сильные, но неприятные симптомы могут быть из-за растяжения кишки воздухом.
Возможные осложнения колоноскопии
Во время исследования происходит закачивание воздуха в прямую кишку. По окончанию процедуры его отсасывают обратно. Но в это время пациент может почувствовать неприятное распирающее чувство. Чтобы избежать такого явления, врачи советуют принять активированный уголь. Для этого его нужно предварительно растворить в воде.
Сделать колоноскопию толстой кишки нужно в специализированном учреждении, где работают только опытные врачи. Лучше всего если это будет государственная клиника. Если все рекомендации будут соблюдены, то все пройдет без осложнений, а методика окажется безвредной.
В редких случаях при колоноскопии происходит ряд осложнений в виде:
- прободения кишечных стенок. Слизистая оболочка повреждается, вследствие чего может начаться гнойный процесс. Тогда больному в срочном порядке проводят оперативное вмешательство по восстановлению поврежденной ткани;
- кровоточивости из прямой кишки. Также может проявиться вследствие поврежденности слизистой оболочки или сосудов. Устраняется при помощи прижигания или введения адреналина;
- болезненных ощущений в области живота. Чаще всего проявляется на фоне удаления доброкачественных образований. Устранить неприятное чувство можно при помощи спазмолитических средств или анальгетиков.
При развитии неблагоприятных осложнений пациенту надо в срочном порядке обратиться к доктору
Особенно это важно, если симптоматика сопровождается тошнотой, рвотой, головокружением и ослабленностью. Также могут возникнуть и другие неприятные последствия в виде потери сознания, поноса с кровью, рвоты каловыми массами
Тогда требуется срочный вызов скорой помощи.
Очищение кишечника – клизма или слабительное?
Очищение кишечника – важный этап подготовки к колоноскопии. Каловые массы значительно затрудняют исследование кишечника, а иногда делают его невозможным. Поэтому их необходимо полностью удалить перед проведением процедуры. Это можно сделать двумя основными способами – проведя очистительную клизму вечером накануне и утром до исследования или принимая слабительные препараты. Оба этих метода имеют свои преимущества и недостатки.
Использование клизмы – наиболее старый и эффективный метод удаления каловых масс из кишечника. Процедура проводится 4 раза – 3 из них вечером, 1 утром того дня, когда проводится манипуляция. Данный способ подготовки применим только в стационаре. Первая клизма ставится примерно в 7 часов вечера. Вторая и третья ставятся с интервалом 1,5 часа. Утренняя клизма завершает процесс подготовки к колоноскопии.
Суть процедуры состоит в том, что пациенту вводится 1,5 литра тёплой воды во время каждой клизмы. Использование солевых растворов нежелательно, поскольку они оказывают раздражающее действие на слизистую кишечника. Кроме того, большое количество вводимой жидкости и сложность проведения манипуляции требует обязательной госпитализации пациента и создаёт риск разрывов слизистой, поэтому данный метод постепенно уступает свои позиции использованию слабительных средств.
Очищение кишечника с помощью слабительных препаратов можно провести в домашних условиях. Этот метод более безопасен для слизистой, не вызывает её повреждений и разрывов, которые могут грозить кровотечением после завершения процедуры. В аптеках можно купить несколько средств, предназначенных для подготовки к колоноскопии. Перед тем, как применять каждое из них, необходимо внимательно изучить инструкцию. Препараты, применяемые для подготовки к колоноскопии:
- Фортранс;
- Дюфалак;
- Флит.
Наиболее популярное средство – Фортранс. Он используется для подготовки пациентов к операциям и исследованиям на прямой кишке. Способ применения достаточно прост – несколько пакетиков препарата растворяют в большом количестве воды из расчёта 1 пакетик на 1л. Литр готового средства должен приходиться на 20кг массы тела пациента. Проще говоря, человеку весом 60кг требуется 3л готового раствора..
Принимать Фортранс можно постепенно в течение суток до процедуры или половину выпить вечером, вторую половину – утром. В этом случае проведение колоноскопии рекомендуется только через 3 часа после приёма лекарства. Слабительное действие раствора Фортранс обеспечивает постепенное удаление из кишечника каловых масс.
Ещё два популярных раствора для проведения подготовки к колоноскопии – Дюфалак и Флит. Дюфалак представляет собой лекарственный препарат в виде эмульсии во флаконе. Принимать его следует, разведя содержимое флакона в 2л воды. Его рекомендуется пить за сутки до колоноскопии, утром того же дня, когда проводится исследование, он не успеет оказать нужного эффекта.
Приём Флита несколько менее удобен. Препарат употребляется двумя дозами – утром и вечером (или наоборот, в зависимости от того, на какое время назначено проведение обследования). Кроме того, необходимо пить как можно больше жидкости, а диета становится ещё более строгой – после приёма Флита желательно только пить, а еду заменить бульоном.
Часто задаваемые вопросы
Как подготовиться к колоноскопии?
За 3 дня до исследования необходимо начать соблюдать бесшлаковую диету (легко усваиваемая, рафинированная пища, почти не содержащая неперевариваемых веществ): исключить из своего рациона хлеб, овощи, фрукты, зелень, овощные супы, алкогольные напитки, квас. Разрешается есть филе птицы, рыбное филе (нежирные сорта рыбы — треска, судак, щука, окунь), мясо, рис, гречку, омлеты, молочные продукты (нежирный творог, натуральный йогурт без добавок, сыры).В день накануне исследования допускается легкий завтрак и легкий обед (до 14-00). Через 2 часа после обеда нужно начать приём специального подготовительного препарата (например, Фортранс, Эндофальк, Лавакол или другие) соблюдая его инструкцию. Каждый пакет Фортранса (их четыре) растворяется в 1 литре воды, таким образом из 4 пакетов получается 4 литра раствора (нельзя уменьшать объем воды), затем полученный раствор принимается внутрь небольшими глотками по 1 литру в час (или по стакану в каждые 15 минут, но не быстрее!). Таким образом весь курс приема раствора растягивается на 4-5 часов (вне зависимости от веса и пола пациента). Параллельно с приемом раствора есть НЕЛЬЗЯ. Можно пить чай или негазированную воду.Вечер накануне колоноскопии, лучше всего провести дома, так как на фоне приема слабительного раствора будет частый безболезненный стул.В день проведения исследования с утра можно выпить чашку кофе или сладкого чая и съесть бутерброд, если это необходимо. Если исследование выполняется под наркозом, то с утра нельзя ни пить, ни есть – желудок должен быть полностью пустым!
После исследования под наркозом, садиться за руль автомобиля не разрешается в течение нескольких часов.Применение очистительных клизмы при подготовке к колоноскопии не требуется.
В некоторых случаях требуется индивидуальная подготовка к исследованию, поэтому необходимо заранее посоветоваться с лечащим врачом и выбрать оптимальный способ подготовки.
Как проводится колоноскопия под наркозом?
Мы проводим колоноскопию под медикаментозным сном: после введения снотворного препарата под постоянным наблюдением анестезиолога пациент засыпает на 15-20 минут, и во время сна проводится исследование. Современный щадящий внутривенный наркоз позволяет точно дозировать глубину медикаментозного сна и быстро вывести из него пациента сна без тошноты, и других каких-либо неприятных ощущений.
Несколько часов после наркоза вы можете провести в комфортабельной палате, пообедать и затем поехать домой. В день проведения исследования после наркоза нежелательно самостоятельно садиться за руль автомобиля.
Что включено в стоимость колоноскопии под наркозом?
В стоимость колоноскопии под наркозом входит оплата пребывания в дневном стационаре, консультаций терапевта и анестезиолога, анестезиологического пособия и самого исследования.
Можно ли вместо колоноскопии сделать кишечника?
КТ-колонография (также называемая «виртуальная колоноскопия») — рентгенологическое исследование толстой кишки, выполняемое с помощью мультиспирального томографа. Его также можно выполнить в ЦЭЛТ. К сожалению, это исследование имеет ряд недостатков — во время невозможно рассмотреть слизистую оболочку кишки так тщательно, как при колоноскопии, а также выполнить биопсию. Мелкие образования в кишке (менее 2 мм) при КТ можно не обнаружить. КТ-колонография иногда проводится как скрининговый метод, а не является полноценной альтернативой колоноскопии. В случае неоднозначных результатов необходимо все равно проводить колоноскопию.
Когда можно выполнить колоноскопию в ЦЭЛТ?
В нашем Центре колоноскопия проводится врачами-эндоскопистами в любой день недели, кроме воскресенья, с 10 до 13 часов. Для прохождения колоноскопии под наркозом («во сне») необходимо предварительно записаться, позвонив в лечебно-диагностическое отделение ЦЭЛТ через единую справочную службу ЦЭЛТ по телефону 8 (495) 788-33-88.
От истоков колоноскопии до современности
Ранее сложно было обнаружить даже серьезные проблемы, касающиеся толстого кишечника. Ведь он расположен анатомически так, что визуально не удастся диагностировать заболевания. Изначально пробовали оценивать состояние рентгеном. Но имеющиеся внутри полипы с иными новообразованиями, в том числе и раковыми, не отсвечивались на снимке.
Были еще ректосигмоидоскопы, которыми могли осматривать лишь часть кишки – ее 30 см, визуализируемые через задний проход. Лишь с наступлением 65 года стало возможным исследовать орган посредством гибкого фиброколоноскопа. А спустя еще год появилось изобретение, ставшее основой для всех последующих устройств. Тогда уже начали делать фотографирование, получать биоматериал в целях гистологического исследования.
Современный зонд оптический, он же фиброколоноскоп, имеет форму тонкого, гибкого и очень мягкого прибора. Длина зонда составляет 160 см, чего более чем достаточно для полного прохождения нижней, большей части человеческого кишечника. Он беспрепятственно преодолевает каждый из анатомических изгибов и не создает угроз целостности тонких стенок широкой кишки. На конце устройства вмонтирована камера, увеличивающая подлинную картину в несколько раз. Все это можно видеть на мониторе. Благодаря источнику холодного света, ожоги исследуемого органа недопустимы.
Подготовка к проведению колоноскопии
Подготовка начинается за 2 дня до проведения процедуры. Она заключается в назначении диеты, ограничивающей употребление продуктов, богатых клетчаткой (фруктов и овощей, а также черного хлеба). Последний прием пищи осуществляется примерно за 20 часов до осуществления процедуры.
Она проводится обычно с утра. Накануне вечером кишечник очищается от каловых масс и промывается. Для этого может быть использована клизма. Но чаще прибегают к употреблению слабительного средства «фортранс».
Для приготовления раствора берут 1 упаковку, в которой содержится 4 пачки такого препарата. Растворяют содержимое всех этих пачек в 4 л бутилированной воды без газа. Весь раствор выпивают в несколько приемов (примерно с 17.00 до 22.00 часов). Утром перед походом в больницу можно вместо завтрака выпить немного чаю или воды.
Проведение процедуры
Процедура чаще всего проводится без применения анестезии, хотя может сопровождаться неприятными ощущениями вздутия живота и небольшой болезненностью в момент продвижения трубки фиброскопа вглубь кишечника.
В некоторых случаях для уменьшения дискомфорта, возникающего при введении трубки в задний проход, используются местные анестетики в виде гелей, содержащих лидокаин. Возможно внутривенное введение обезболивающего препарата, а также осуществление процедуры под общим наркозом (например, при необходимости удалить полипы, а также при проведении колоноскопии детям). Записаться на процедуру в столице, а так же узнать стоимость можно со следующей страницы: колоноскопия под наркозом в москве.
После введения приспособления в кишечник врач проводит пальпацию живота, проверяя степень продвижения трубки. Процедура длится от 15 минут до получаса, после чего газ выводится из кишечника через канал колоноскопа
Затем трубка осторожно извлекается
Во время исследования врач обращает внимание на структуру поверхности, цвет и блеск слизистой оболочки, характер сосудистого рисунка
Заключение оформляется в виде протокола. Оно выдается пациенту или лечащему врачу примерно через четверть часа.
Осложнения при проведении колоноскопии возникают крайне редко. К ним относятся повреждение кишечной стенки, возникновение кровотечения, воспалительного процесса. Пациенту необходимо срочно обратиться к врачу, если в ближайшие дни после проведения колоноскопии у него наблюдаются такие симптомы, как повышение температуры тела, появление крови в фекалиях, вздутие и болезненность живота, тошнота, головокружение, слабость.
Особенности строения толстого кишечника
Толстая кишка представляет собой самый нижний отдел кишечника, где происходит всасывание основной части воды, поступающей в организм, а также витаминов, глюкозы и других полезных веществ. Именно здесь формируется бактериальная среда кишечника, подавляющая развитие условно-патогенных микроорганизмов. Толстый кишечник подразделяют на три отдела:
- Слепая кишка непосредственно граничит с тонким кишечником. Она играет роль обратного клапана, препятствуя забросу жидкого содержимого (химуса) в тонкую кишку. Длина всей слепой кишки составляет 3-8 см. У него имеется тупиковый придаток (аппендикс), в котором размножаются полезные бактерии, составляющие естественную микрофлору толстого кишечника.
- Ободочная кишка – это основная часть толстого кишечника (ее длина у взрослого человека составляет 1.5 м). Здесь из химуса формируются более твердые каловые массы, и происходит их продвижение к прямой кишке.
- Прямая кишка. Ее длина примерно 17 см. Она постепенно сужается и заканчивается анальным отверстием. В этой части кишечника каловые массы накапливаются. Складчатые стенки кишки при этом расправляются.
Противопоказания
Проведение такого обследования противопоказано больным, перенесшим инфаркт или инсульт. Колоноскопию не проводят при обнаружении симптомов прободения толстой кишки (тошноты, рвоты, резкой боли в животе, вздутия кишечника, повышения температуры). При таком состоянии требуется немедленное проведение полостной операции, так как возникновение перитонита является смертельно опасным осложнением.
Относительным противопоказанием к проведению колоноскопии является наличие язвенного колита в стадии обострения. Воспалительный процесс диагностируется по увеличению числа лейкоцитов в крови. Характерными признаками колита являются ноющая боль в животе, усиливающаяся после еды и ослабевающая после опорожнения кишечника, ложные позывы к дефекации, водянистый слизистый стул.
Колоноскопия кишечника – что это такое?
Колоноскопия — метод лечебно-диагностического исследования кишечника по всей его протяжённости. Манипуляцию проводят посредством специального оборудования — колоноскопа. Оборудование имеет несколько стволов для зонда и хирургического инструментария.
Во время исследования можно не только оценить состояние кишечника, но и провести ряд простых лечебных манипуляций:
- Удаление полипов и локальных патологических очагов;
- Купирование кровотечений;
- Устранение спаечных процессов;
- Забор биологического материала для гистологического исследования.
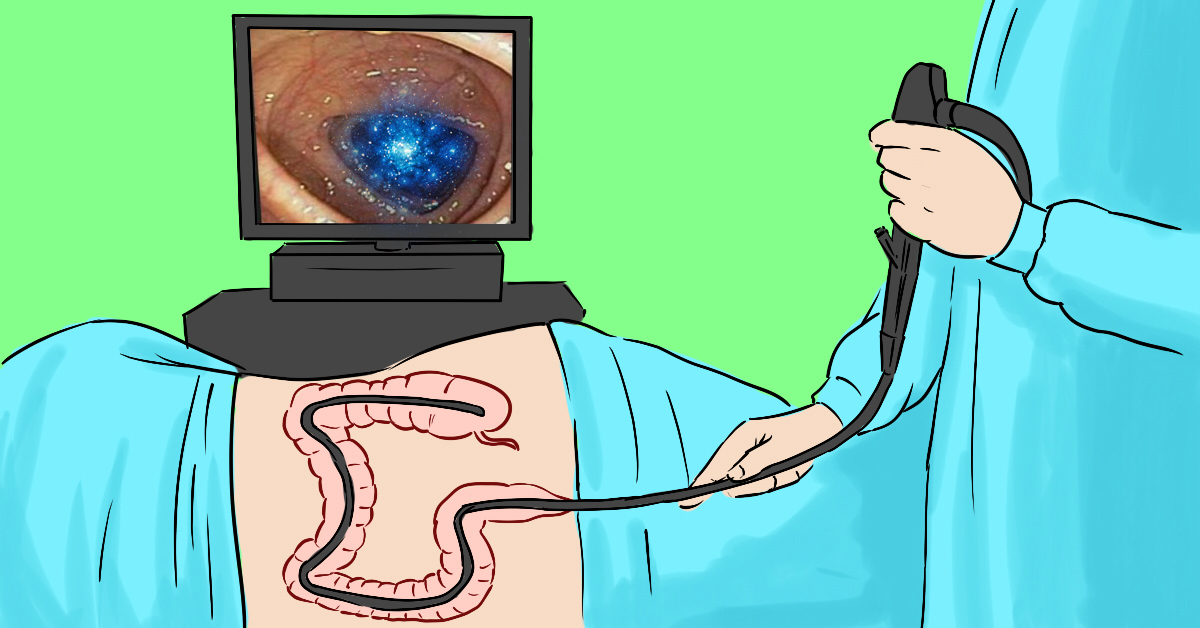
Современный колоноскоп оснащён оптическим прибором и освещением для улучшения визуализации. Полученное изображение передаётся на монитор компьютера, что позволяет врачу досконально изучить состояние патологических очагов, характер изменений слизистых оболочек, анатомические особенности кишечных отделов.
Что нужно для проведения обследования
Высокотехнологичное оборудование
Колоноскоп: гибкая прочная трубка длиной до 160 см, диаметром около 11—13 мм. Свободный конец трубки подвижен, на нём располагается видеокамера, источник света, отверстие для вводимых инструментов, отверстие для подаваемой воды и воздуха. На другом конце трубки располагается аппарат управления, который врач держит в своих руках. Здесь задаётся направление движения эндоскопа, осуществляется подача воды и воздуха, отсасывание жидкости. Внутри трубки колоноскопа есть канал, через который вводятся инструменты для биопсии (взятие участка стенки кишки на анализ) и удаления полипов при необходимости. Источник света на конце трубки не нагревается и не может обжечь слизистую.
Квалифицированный врач—эндоскопист
Перед началом практики врач проходит долгое и сложное обучение. Чаще всего в кабинете присутствует ассистент или медсестра, а также врач — анестезиолог, если процедура требует проведения наркоза.
Колоноскопия проводится в специально предназначенном для этого кабинете.
Как проходит процедура?
Процедура колоноскопического исследования проходит по определённому алгоритму. После дополнительных обследований назначают дату проведения манипуляции.
Учитывая характерный дискомфорт во время манипуляции, процедура предполагает обезболивание.
Выделяют несколько основных способов обезболивания во время процедуры:
- Местная анестезия — обработка анестетиком наконечника колоноскопа;
- Седация — лёгкий медикаментозный сон без глубокого угнетения сознания пациента (цена колоноскопии с седацией вот тут);
- Общий наркоз — абсолютное угнетение сознания и полная безболезненность (стоимость колоноскопии под наркозом прямо здесь).
Преимущественным для врача является местная анестезия, при которой сохраняется общение с пациентом, контроль над ходом всей процедуры. Однако, в отдельных случаях процедура возможна только с использованием общего наркоза или седации.
Чем делают колоноскопия кишечника?
Исследование проводят колоноскопом — оборудованием с несколькими хирургическими ходами, гибким шлангом в 1,5 м, осветительным и увеличительным прибором, камерой. Внешний вид оборудования может отличаться в зависимости от модификации, модели и функциональности.
Ежегодно медицинская инженерия позволяет оснащать колоноскопы новыми возможностями.
Алгоритм и техника проведения
Процедура проходит в специально оборудованном кабинете. В день обследования пациенту может быть показана дополнительная клизма. Больной входит в помещение, раздевается, переодевается в специальный больничный халат и укладывается на кушетку на бок с подогнутыми в коленях ногами.
Далее проводится ряд следующих манипуляций:
- Подготовка и настройка оборудования;
- Антисептическая обработка анального отверстия;
- Введение наркоза (или обработка наконечника колоноскопа);
- Введение наконечника на 3-4 см в ректальный канал для нагнетания воздушных атмосфер;
- Постепенное введение зонда по всей протяженности кишечника;
- Хирургические манипуляции (при необходимости);
- Извлечение зонда по завершению манипуляции;
- Выведение избыточного воздуха;
- Антисептическая обработка ануса.
Общая продолжительность типичного диагностического исследования обычно не превышает 15-30 минут. При необходимости оперативной коррекции время может быть увеличено до 60 минут.
Результаты колоноскопии кишечника
Описание результатов колоноскопического исследования обычно готово через 2-3 дня с момента прохождения манипуляции. Сроки могут быть увеличены, если в момент колоноскопии проведена биопсия (время на получение результатов гистологии), хирургические манипуляции (время для оценки заживления слизистых оболочек).
Если дополнительные данные необходимы для достоверной оценки состояния кишечника, то окончательные результаты можно получить спустя 10 дней с момента проведения процедуры.
Основу диагностических критериев составляют следующие тезисы:
- Состояние слизистых (оттенок, деформации, влажность);
- Анатомические структуры относительно нормы (расположение, размеры, изгибы кишечных отделов);
- Размеры и количественный состав опухолей, полипов;
- Наличие очагов кровотечений, геморроидальных узлов. Как делать колоноскопию, если есть геморрой подробнее здесь;
- Наличие воспалительных очагов, гноя;
- Чистота складок слизистых оболочек (каловые камни, слизь, экскременты);
- Возраст пациента и соответствие кишечных отделов этому критерию.
В заключении обязательно указывают проведенные дополнительные манипуляции, выдается диск с фото или изображением происходящего процесса. Полученную информацию пациенты передают профильному специалисту для определения дальнейшей тактики ведения пациента.
Оборудование
По своему техническому исполнению колоноскопия относится к сложным методам эндоскопического исследования. Методика проведения хорошо разработана, но индивидуальные особенности толстой кишки, а особенно патологические процессы в ней, создают трудности при обследовании
Поэтому важно, чтобы эта процедура проводилась специалистами высокого уровня на современном оборудовании.
Колоноскопия производится при помощи тонкого, мягкого и гибкого фиброколоноскопа или оптического зонда. Гибкость прибора позволяет при исследовании безболезненно проходить все анатомические изгибы кишечника.
Прибор оснащен миниатюрной видеокамерой, изображение передается на экран монитора в многократном увеличении, благодаря чему врач может детально рассмотреть кишечник пациента (поэтому часто ее называют видеоколоноскопией)
При этом колоноскоп обладает источником холодного света, что исключает ожог слизистой оболочки при обследовании кишечника.
Во многих клиниках колоноскопия проводится на современном эндоскопическом оборудовании производителя Pentax Medical (Япония). Отличие этого колоноскопа состоит в его минимальном диаметре и высокотехнологичной оптике. (ОнКлиник)
Тонкий и гибкий зонд существенно снижает дискомфорт пациента при проведении исследования. Качественная оптика позволяет опытному врачу гарантированно поставить точный диагноз и определить заболевание на ранних стадиях, а также провести процедуру без осложнений.
Другое оборудование высшего (экспертного) класса от компании Olympus (Япония) с возможностью цифрового увеличения и осмотра в узком спектре света, позволяющими увидеть ранний рак площадью от 1мм. Аппаратура обрабатывается после каждого пациента в специальных моечных машинах (также производства Olympus), что полностью исключает возможность передачи инфекции от одного пациента другому. Обработка в моечной машине считается золотым стандартом обработки эндоскопов, но приводит к повышению себестоимости исследования. Однако, ведущие клиники не экономят на безопасности пациентов (ЦКБ).
Проведение процедуры
У пациентов часто воображение работает в неправильном направлении и они совершенно неправильно представляют себе, как делают колоноскопию кишечника. Им кажется, что их ждут настоящие пытки, но медицина в этом плане давно шагнула вперед. При обследовании, как правило, используется обезболивание или седация.
Колоноскопия с местной анестезией
Для этих целей используются препараты, где активным действующим веществом выступает лидокаина (Луан гель, Дикаиновая мазь, Ксилокаин гель). Их наносят на насадку колоноскопа, вводимую в анус, или смазывают ими непосредственно слизистую. Кроме того, местная анестезия может быть достигнута парентеральным введением анестезирующих средств. Но ключевое здесь то, что пациент находится в сознании.
Седация
Еще один вариант премедикации. В этом случае человек находится в состоянии, напоминающим сон. Он находится в сознании, но при этом ему не больно и не дискомфортно. Для этого применяются Мидазолам, Пропофол.
Колоноскопия кишечника под общим наркозом
Этот способ предполагает парентеральное введение лекарств, отправляющих пациента в глубокий медикаментозный сон с полным отсутствием сознания. Колоноскопия, проводимая таким образом, особенно показана в детской практике, для людей с низким болевым порогом и наблюдающихся у психиатра.
Исследование кишечника проводится в специальном кабине для проктологических исследований. Пациента просят раздеться до пояса, взамен ему дают одноразовые диагностические трусики и укладывают его на кушетку на левый бок. Ноги при этом нужно согнуть в коленях и придвинуть к животу.Когда пациент получает подобранное для него обезболивание, начинается проведение самой процедуры.
Колоноскоп вводят в анальное отверстие, нагнетают воздух и начинают его аккуратно продвигать вперед. Для контроля врач одной рукой прощупывает переднюю стенку брюшины, чтобы понимать как трубка преодолевает изгибы кишечника. Все это время на экран монитора подается видео и врач внимательно изучает различные участки кишечника. В конце процедуры колоноскоп извлекается.
Если процедура проводилась под местной анестезией, то больного отпускают домой в этот же день. А если применялся общий наркоз, то пациент будет вынужден провести в стационаре несколько дней, и будет находиться под наблюдением специалистов. Процедура, как правило, длится не более получаса. Фото отдельных участков кишечника или видео колоноскопии может быть записано на цифровой носитель.
Показания
Колоноскопия показана людям старше 45-ти летнего рубежа и при наличии онкологии кишечника. Плановая диагностика проводится для больных с язвенным колитом или патологией Крона. Обследование следует делать людям, у родственников которых были найдены полипы или онкология толстой кишки. Также диагностика показана при:
- анемии;
- вздутии живота;
- чрезмерной утомляемости и резкой потере веса;
- общей слабости и отсутствии аппетита;
- диарее;
- болях в животе и кишечнике;
- выделениях из анального отверстия слизи;
- постоянных запорах;
- кровяных выделениях;
- полипах на стенках кишечника;
- генетической предрасположенности к раку.
При перечисленных показаниях диагностика может проводиться как с наркозом, так и без него. Анестезия необходима, если обследование делается маленьким детям до 12-ти лет, а также для:
- Больных, имеющих спайки кишечника. Они появляются после хирургических операций, во время перитонита, который был получен на фоне гинекологических патологий или как осложнение после оперативного вмешательства. Спайки мешают продвижению зонда. В результате болевой синдром значительно увеличивается.
- Людей, имеющих деструктивные изменения кишечника.
- Пациентов, у которых очень низкая чувствительность. У них даже слабая боль может спровоцировать потерю сознания и нарушить жизнедеятельность организма.
Наркоз показан при ряде заболеваний или появлении новообразований, локализация которых находится вблизи кишечника. В этом случае пациент без анестезии может ощущать сильные боли. Диагностика обязательно проводится людям, у которых была вырезана опухоль.
Обследование делается для предотвращения рецидива. После 50-ти лет колоноскопия осуществляется в плановом режиме. В этом возрасте риск появления различных заболеваний значительно увеличивается.
Самый маленький промежуток между процедурами
Врачи считают, что для восстановления после очищения кишечника препаратами, в результате удаления полипов, а также для реабилитации от использованной седации достаточно 6 месяцев. Примерно через такое же время есть смысл проверки на рецидив аденом или оценки результатов медикаментозного лечения колита или болезни Крона.
Повторную колоноскопию назначают в период от месяца до полугода при острых показаниях. Например, удалили образование, гистология подтвердила, что оно злокачественное, а на МРТ обнаружено, что остались фрагменты или опухоль имела корни в толще стенки.
Иногда процедуру назначают через 1-2 месяца, если к предыдущему обследованию пациент плохо подготовил кишечник, что помешало полноценному осмотру. Порой процедуру прерывают из-за сильной боли при колоноскопии без наркоза, тогда повторно диагностику делают с помощью седации через пару месяцев.
Противопоказания
Колоноскопия относится к малотравматичным методам диагностики, но она имеет ряд противопоказаний, при которых процедуру проводить нельзя.
К ним относят:
- Шоковое состояние с падением уровня артериального давления ниже 70 мм. рт. ст.
- Респираторные инфекции острого течения, воспаление органов дыхания, сопровождающиеся повышением температуры тела.
- Кишечные инфекции в острой фазе.
- Перитонит.
- Сердечная недостаточность.
- Нарушение свертываемости крови.
- Болезнь Крона, острая стадия колита с массивным поражением кишечника.
- Дивертикулит в фазе обострения.
- Выраженные нарушения самочувствия человека.
Кроме того, существуют относительные противопоказания к проведению процедуры:
- Массивное анальное кровотечение.
- Анальные трещины.
- Острая стадия геморроя.
- Парапроктит.
- Период вынашивания ребенка.
- Наличие крупной грыжи.
- Ранний восстановительный период после перенесенного хирургического вмешательства на брюшной полости.
- Дивертикулит.
- Плохо проведенная подготовка по очищению кишечника и пр.
Врачи должны серьезно оценить возможные риски от проведения колоноскопии, при наличии у пациента следующих заболеваний и состояний:
- Болезни сердца.
- Аллергия на лекарственные средства.
- Заболевания легких.
- Сахарный диабет.
- Лечение лекарственными средствами, которые сказываются на процессах свертываемости крови.
Врач должен быть осведомлен о тех медикаментах, который получает пациент. Возможно, от них придется отказаться, а после проведения процедуры возобновить их прием.












Добавить комментарий