Колоноскопия под наркозом
Содержание:
- Эндоскопическое исследование дпк
- Различия в подготовительных мероприятиях
- Результаты колоноскопии – норма
- Как проходит процедура
- Суть исследования и способы обезболивания
- Показания к проведению колоноскопии
- Соблюдать ли диету перед колоноскопией
- Этапы подготовки к колоноскопии Фортрансом
- Показания
- Колоноскопия без наркоза
- Кому не получится провести процедуру без наркоза?
- Возможные риски и осложнения
- Часто задаваемые вопросы
- Чем опасна седация при колоноскопии?
Эндоскопическое исследование дпк
Двенадцатиперстная кишка проверяется на ФЭГДС – эндоскопическая методика изучения состояния органа, позволяющая выявить патологические изменения в тонком отделе. Зачастую ФЭГДС назначают для проведения терапевтических манипуляций по предотвращению кровопотерь или удаление инородного тела.
Преимущества диагностики:
- хорошо переносится;
- быстро протекает;
- качественная информативность;
- безопасна;
- не инвазивна;
- доступна.
Недостатки ФЭГДС:
- дискомфортное введение зонда;
- неприятное чувство после отхода анестезирующего средства.
В ходе осмотра можно распознать наличие язвы, гастродуоденита, кровотечений, рака Фатерового соска, дуоденита, желудочного рефлюкса. Для проведения сеанса рекомендована трехдневная бесшлаковая диета как перед колоноскопией, запрет на прием любой пищи в день осмотра, ужин накануне эндоскопии разрешен не позднее шести часов вечера. По утру нельзя не только кушать, но и чистить зубы.
https://youtube.com/watch?v=lkwvbuR6mfI%3F
Исследование проводится в положении на левой стороне лежа с согнутыми коленками и прижатыми к грудной клетке. Врач вводит через ротовую полость зонд с микрокамерой. Перед сеансом проводится обезболивание для легкого перенесения процедуры больным. При осмотре запрещено говорить, глотать слюну можно, если специалист разрешает, кушать можно через 2,5 часа после сеанса.
ФГДЭС не проводится больным с:
ФГДЭС
- искривленным позвоночником;
- зобом;
- атеросклерозом;
- опухолями средостении;
- инсультом;
- гемофилией;
- циррозом;
- инфарктом
- суженным просветом;
- бронхиальной астмой.
К относительным ограничениям относятся: тяжелая гипертензия, стенокардия, лимфоаденопатия, острая ангина, психическое расстройство, воспаление горла, пищевода, глотки. Более досконально как проверить пациенту кишечник рассказывает терапевт.
Различия в подготовительных мероприятиях
Для получения качественного результата видеоколоноскопии, очень важную роль играет правильная и качественная подготовка пациента к процедуре. Исследование толстого кишечника предполагает соблюдение общих правил подготовки, распространяющихся как на диагностику под наркозом, так и на исследование без него. Она состоит из следующих мероприятий, проходящих в 3 этапа:
- Предварительная подготовка — за 5-7 дней до диагностики прекращается прием лекарственных средств антидиарейного действия, препаратов, в состав которых входит клетчатка и железою.
- Диета – за 3 дня до назначенного срока пациент переходит на специальное диетическое питание, направленное на максимальную разгрузку кишечника. В течение этого времени исключаются из рациона питания все белковые продукты (мясо) и дающие большое количество шлаков. Это все свежие овощи и фрукты, ржаной хлеб, грибы, бобовые, орехи, некоторые зерновые каши. За сутки до обследования рекомендован прием только жидкой пищи. Это нежирный йогурт, манная каша, вегетарианские супы с измельченными овощами. Обязателен прием воды до 1,5 литров в сутки. За 17 часов до назначенного исследования прием пищи прекращается полностью. То есть последний прием пищи в обед в виде небольшой порции супа или бульона. Разрешается употреблять только воду или слабой заварки чай до 23 часов.
- Очищение кишечника – проводится за 1 день до назначенной процедуры. Используется чаще всего препарат Фортранс, который начинают принимать с утра, согласно инструкции, через 2 часа после еды. Вечером накануне исследования проводится очистительная клизма кипяченой водой с помощью кружки Эсмарха. Если пациент страдает запорами, показан прием слабительных средств.
При наличии у больного сопутствующих заболеваний, требующих постоянного приема лекарственных средств, необходимо об этом обязательно поставить врача в известность.
Кишечник считается подготовленным к процедуре, если каловые массы сохраняют прозрачность. Если диагностика проводится под наркозом, пациенту в день исследования за 2 часа до ее начала, но не позже, разрешается принять небольшое количество воды, не более половины стакана.
При диагностике без применения наркоза возможно употребление 100 мл чая с ложкой сахара или меда непосредственно перед проведением исследования.
Результаты колоноскопии – норма
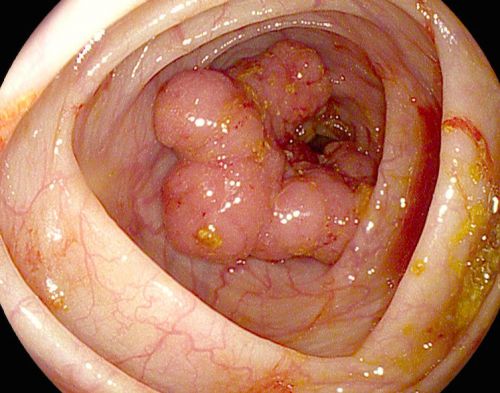
Метод позволяет объективно оценить состояние слизистой оболочки толстого кишечника на всем его протяжении. Достоверными эндоскопическими признаками неизмененной слизистой толстого кишечника являются следующие показатели:
- Цвет – в норме слизистая кишечника имеет бледно-розовую или бледно-желтую окраску. Эрозии, воспаления и др. патологии изменяют цвет слизистой.
- Блеск – в норме слизистая отражает свет, что и определяет ее блеск. Матовость слизистой говорит о недостаточном продуцировании слизи, что характерно для патологических изменений.
- Характер поверхности – поверхность должна быть гладкой и слегка исчерченной, без изъязвлений, выпячивания и бугорков.
- Сосудистый рисунок – должен быть равномерным без участков усиления или отсутствия сосудов.
- Наложения слизистой оболочки – связаны со скоплениями слизи и имеют вид светлых комочков, без уплотнений, примесей фибрина, гноя или некротических масс.
Любые отклонения от описанных вариантов нормы свидетельствуют об определенном заболевании.
Как проходит процедура
Сапунов В.В. – эндоскопист, врач высшей категории ОН КЛИНИК.
Колоноскопия — все о процедуре. Подготовка к колоноскопии, показания, как проводится процедура.
Несправедливо было бы сказать, что это совершенно безболезненная и очень комфортная процедура, в принципе. Однако в Международном медицинском центре ОН КЛИНИК мы прилагаем максимум усилий, чтобы это было именно так. Почему? Потому что наши специалисты проводят ее под «медикаментозным сном». Что это такое? Давайте разберемся по ходу дела.
Итак, Вы зайдете в кабинет специалиста.
Вам необходимо снять с себя одежду ниже пояса. Вместо нее предложат надеть специальные одноразовые шорты. Затем необходимо лечь на кушетку на бок, немного подтянув колени к груди. После чего начнется работа врача-анестезиолога. Он внутривенно введет необходимое количество вещества, действие которого погрузит Вас в поверхностный сон. В течение всей процедуры врач-анестезиолог будет присутствовать в кабинете и следить за состоянием. Параллельно с этим врач-колопроктолог выполняет свою работу. Колоноскоп вводят через задний проход и аккуратно продвигают вперед по кишечнику. После окончания Вы сразу же проснетесь. В отличие от общего наркоза, который используется для инвазивных хирургических вмешательств, «медикаментозный сон» не требует того, чтобы пациент отлеживался в палате. Поэтому сразу после окончания процедуры и получения результатов обследования Вы можете отправиться домой.
После проведения колоноскопии «во сне» Вы не будете чувствовать болезненных ощущений. Хотя легкий дискомфорт не исключен. Это объясняется тем, что для улучшения обзора в кишечник может подаваться немного воздуха – тогда появляется чувство наполнения, однако по ходу продвижения колоноскопа весь лишний воздух удаляется через прибор. Опыт специалиста и современные приборы от известных производителей позволяют свести все неприятные ощущения к минимуму.
Сразу хотим Вас успокоить: препараты, которые мы используем, абсолютно безвредны для здоровья. Уже через пару часов после исследование вещество полностью «выйдет» из организма.
Платная колоноскопия под наркозом на базе ОН КЛИНИК в Москве – это оперативность и комфортность выполнения, точные результаты и отсутствие страха.
Суть исследования и способы обезболивания
Колоноскопия под наркозом является комфортным методом проведения исследования, после которого у пациента не остается каких-либо неприятных впечатлений. Он отлично подойдет тем, кто боится болезненных ощущений.
При исследовании врач-эндоскопист использует гибкий шланг-колоноскоп, оснащенный оптической и осветительной системами. Более современные устройства оснащены и камерами, с помощью которых делаются снимки участков кишечника, имеющих какие-либо изменения. Сделанные снимки сохраняются на цифровом носителе и используются в дальнейшем при более подробном изучении и анализе развития заболевания. Именно так осуществляется колоноскопия кишечника, видео и описание передаются пациенту.
Перед колоноскопией необходимо обязательно подготовиться. За 2-3 дня до обследования следует отказаться от употребления «тяжелых» продуктов, а последний прием пищи должен за сутки до процедуры. Кроме того, потребуется очистить кишечник от каловых масс. Поэтому пациенту назначаются специальные препараты, способствующие быстрому опорожнению кишечника.
Обследование проводится следующим образом: пациент ложится на левый бок, согнув ноги в коленях, после чего в задний проход вставляется колоноскоп. Затем специалист с помощью устройства постепенно заполняет кишечник воздухом, что приводит к распрямлению складок слизистой и дальнейшему продвижению колоноскопа и позволяет более тщательно рассмотреть все участки кишечника.
Колоноскопия используется уже давно как самый информативный метод диагностики, но раньше ее применяли без наркоза и пациент испытывал неприятные болезненные ощущения, особенно при заполнении кишечника воздухом.
Сегодня колоноскопия проводится с обезболиванием. Для этого используется 3 способа:
Седатация — это обезболивание, вызывающее состояние сна. Пациент в это время не испытывает ни страха, ни тревоги, ощущения притупляются. Такое состояние достигается за счет применения таких препаратов, как Пропофол и Мидазолам. Каждый из этих препаратов имеет свои недостатки и преимущества. При приеме Мидазолама появление болезненных ощущений у обследуемого полностью исключается, но период выведения препарата длительный. При приеме Пропофола у пациента могут остаться неприятные воспоминания, но пробуждение будет быстрым.
При использовании местного наркоза на наконечник прибора наносится анестезирующее средство. Такое обезболивание не поможет полностью избавить от неприятных ощущений -боль уменьшит, но чувствительность останется.
При применении общего наркоза обследуемый крепко засыпает и совершенно ничего не чувствует, у него полностью теряется сознание, поэтому у пациента после исследования не остается никаких неприятных воспоминаний. Обследование под общим наркозом комфортно не только для обследуемого, но и для врача. Однако в этом случае имеется ряд неприятных последствий и возможных осложнений. Поэтому чтобы снизить риски, обследование должно проходить только в операционной комнате под контролем анестезиолога.
Многий пациентов интересует, сколько длится колоноскопия по времени. Обычно на ее проведение отводится от 30 до 60 минут, при применении седатации обследование проходит быстрее.
Показания к проведению колоноскопии
Показанием к может быть любое нарушение в работе кишечника, особенно, если Вас беспокоят следующие проблемы:
- анемии или аллергические реакции неясного происхождения;
- нарушения дефекации (хронические запоры, поносы), кровь в стуле;
- ощущение переполнения кишечника, склонность к частому вздутию живота, газообразованию.
Обследование необходимо, если:
- наблюдается необъяснимое похудение, утомляемость;
- возникло подозрение на заболевания или новообразования;
- присутствует повышение концентрации специфичных онкомаркеров в анализе крови;
- проводится подготовка к гинекологическим операциям при эндометриозе и новообразованиях, наличие полипов желудка, прямой кишки и др.;
- необходимо регулярное профилактическое наблюдение при наличии не удаленных полипов, в возрасте после 45 лет, при язвенном колите и болезни Крона, после перенесенной операции по поводу опухоли кишечника, при наличии опухолей кишки у близких родственников.
Важно: в целях профилактики рака необходимо делать колоноскопию раз в год, если Вам уже исполнилось 45 лет.
Соблюдать ли диету перед колоноскопией
Придерживаться специальной диеты перед колоноскопией кишечника не обязательно. Но есть некоторые ограничения в приеме определенных продуктов. Поэтому следует поинтересоваться у доктора, что можно есть перед колоноскопией кишечника, а что необходимо убрать из меню.
Для достижения наилучшего эффекта готовиться к процедуре следует заранее (за 3-4 дня). В этот отрезок времени запрещаются к употреблению сдобные мучные изделия, сладости, напитки с содержанием газа, жареные и острые продукты.
Учитывая особенности вашего организма, доктор даст конкретные рекомендации по поводу того, как правильно подготовиться к колоноскопии кишечника. Если нет никаких особых указаний, то придерживаются бесшлакового питания, начиная за несколько суток до начала обследования.
В меню при колоноскопии кишечника включаются небольшие порции:
- кисломолочной обезжиренной продукции – кефир, чистый йогурт без добавочных ингредиентов, сыр, молоко;
- фруктовых муссов из бананов, персиков, дыни;
- яиц;
- масла растительного и сливочного;
- мясной продукции – отваренные мясные продукты, котлеты, фрикадельки из телятины, говядины, куриного мяса;
- рыбы нежирных сортов – щуки, судака, трески;
- макаронные блюда (вермишель, лапша), крупяных блюд (манка, овсянка, рис);
- мучных изделий в виде крекеров, баранок, сушек без дополнительных посыпок (мак, кунжут);
- чая, слабого кофе, компотов, соков, киселей.
В рацион запрещается включать свежую фруктово-овощную, плодовую продукцию, зелень, каши из пшена и перловой крупы, соленья, маринады, консервацию, все виды бобовых, любые разновидности орехов, колбасные изделия, жирные виды мяса и рыбы.
За сутки перед выполнением медицинских манипуляций рекомендуют принимать исключительно жидкие продукты питания из прозрачных мясных, рыбных или овощных бульонов, негазированной минеральной воды, осветленных соков, киселей, чая. Принимать пищу прекращают за 2 ч. перед приемом очистительных средств. Перед проведением обследования в утреннее время можно выпить подслащенный чай (1 стакан), воду или прозрачный бульон.
Этапы подготовки к колоноскопии Фортрансом
Подготовка к колоноскопии посредством Фортранса должна начаться днем накануне, в случае если процедура будет утром. Последний прием пищи в обед, исключительно жидкого состава: бульон, чай, вода.
Поэтапная подготовка — главное требование перед процедурой.
Схема приема Фортранса в случае утреней колоноскопии следующая:
Готовится раствор: один пакетик порошка развести одним литром воды. Готовый напиток рассчитан на 15-20 кг веса, поэтому человеку весом 60 кг. следует выпить 3 литра аналогичного раствора;
Выпить легко сразу один литр раствора не получится, поэтому рекомендуется пить Фортранс каждые 15-20 минут по одному стакану, для уменьшения тошноты запивать соком, или заедать лимоном.
Когда начинать процедуру очищения засвистит от времени последнего приема пищи. Если обед был в 13:00, то первую дозу раствора следует принять через два часа.
Разрешено только пить некрепкий чай, сок, воду после начала приема Фортранса, кушать нельзя до утра
Утром перед колоноскопией допускается легкий завтрак.
Выпить все нужное количество Фортранса нужно за 3-4 часа.
Прием Фортранса должен быть закончен за 4 часа до начала процедуры обследования.
Важно принимать Фортранс правильно, согласно инструкции, для избегания нежелательных и неприятных эффектов.
Содействие диеты и слабительного.
Правильная подготовка к колоноскопии включает в себя переход за несколько дней до процедуры на специальную диету.
Диетическое меню подразумевает употребление и исключение определенного набора продуктов.
Разрешено кушать:
- Постные сорта мяса и рыбы: курица, телятина, окунь, треска;
- Крупы: гречневая, овсяная, рисовая;
- Кисломолочные продукты: творог, кефир, йогурт;
- Белый хлеб, макаронный изделия, картофель, яйца;
- Молочные: сыр, сливочное масло, молоко с низким процентом жирности;
Под запретом:
- Жирные сорта мяса и рыбы;
- Жареные, копченые, острые, соленые, наваристые блюда;
- Запрещено употреблять алкоголь, газированные напитки;
- Фрукты, ягоды, овощи, как в свежем, так и термически обработанном виде;
- Черный хлеб, грибы, бобовые культуры;
Верный тандем бесшлаковой диеты и прием Фортранса помогут эффективно, безболезненно очистить кишечник и приготовиться к фиброколоноскопии. Примерное меню на несколько дней перед процедурой ФКС.
Способ используют также для отбора биоптата для исследования и проведения лечебных манипуляций:
- для удаления обнаруженных доброкачественных опухолей;
- для полипотомии;
- для остановки внутрикишечных кровотечений;
- для удаления инородных тел;
- для реканализации внутрикишечных стенозов.
Процедура осуществляется посредством стекловолоконного зонда, который вводится в кишечник пациента непосредственно через анальное отверстие.
Показания
Поводом для назначения данной процедуры могут стать следующие симптомы:
• болевой синдром в области прямой кишки; • частая диарея или, наоборот, продолжительные запоры;• выделения из прямой кишки (кровяные, гнойные, слизистые).
При появлении любых из этих симптомов рекомендуется обратиться в наш медицинский центр в Москве. У нас присутствует все необходимое оборудование для проведения диагностики, а также штат укомплектован высококвалифицированными специалистами.
Анестезия во время колоноскопии
Следует признать, что, несмотря на высокую диагностическую эффективность данного исследования, сама процедура вызывает значительный дискомфорт и даже болевой синдром. Выполняется она с помощью колоноскопа, который имеет вид длинной, тонкой, гибкой трубки, оснащенной оптической системой и светодиодом. Вводится колоноскоп через анальное отверстие. Ранее процедура проводилась исключительно без наркоза. Но на сегодняшний день врачи нашли приемлемые способы обезболивания, что сделало процедуру значительно комфортней для пациентов. На сегодняшний день колоноскопия под наркозом в Москве проводится со следующими видами анестезии:
• местный наркоз; • общий наркоз;• седатация.
Выбор метода осуществляется врачом после предварительного обследования пациента и с учетом его общего состояния, а так же наличия сопутствующих заболеваний. Что касается общего наркоза, то он проводится обязательно в операционной и под наблюдением анестезиолога, поскольку данный вид анестезии может иметь осложнения или нежелательные последствия. С другой стороны, для пациента это оптимальный вариант, поскольку во время процедуры колоноскопии он находится в глубоком сне, не испытывает никаких ощущений или болевого синдрома. Местный наркоз лишь в определенной степени снижает болевые ощущения. Для достижения нужного эффекта анестезирующие вещества наносятся на кончик колоноскопа и при введении его в кишечник, данные препараты локально оказывают своё воздействие, притупляя неприятные ощущения. Использование седативных препаратов погружают пациента в состояние похожее на сон, когда притупляются все ощущения, замедляются рефлексы и реакции, уходит чувство тревоги и страха. Пациент достаточно спокойно при этом переносит процедуру и неприятных воспоминаний или ощущений не остается. В целом колоноскопия под наркозом в Москве занимает сравнительно непродолжительное время, и пациент в тот же день сможет покинуть клинику, после прекращения действия наркоза или седативных препаратов.
Показания и противопоказания к применению наркоза во время колоноскопии
Колоноскопия, как и многие другие серьезные диагностические методы, имеет свои показания и противопоказания. Когда речь идет об анестезии, то она выступает дополнительным фактором, оказывающим влияние на окончательное решение врача при выборе диагностического метода. Показанием для проведения данной процедуры под наркозом служат следующие параметры:
• когда в качестве пациентов выступают дети до 12 лет; • наличие у пациента спаек в брюшной полости; • низкий порог чувствительности у пациента;• обширный деструктивный процесс в брюшной полости с сильным болевым синдромом. Противопоказания для применения наркоза при данном методе стандартны. Поэтому предварительная консультация у анестезиолога обязательна.
Преимущества колоноскопии
Помимо высокой эффективности данного метода исследования, существуют и другие преимущества колоноскопии. В частности, речь идет о возможности одновременно проводить лечебные манипуляции. Например, врач может сразу удалить небольшие полипы или доброкачественное новообразование небольшого размера. Также берутся образцы пораженных тканей для дальнейших лабораторных исследований, что позволяет диагностировать онкологические заболевания. Во время процедуры можно удалять инородные тела из кишечника.
Колоноскопия без наркоза
Колоноскопия проводится без анестезии при невозможности выполнения любого медикаментозного обезболивания ввиду острых аллергических реакций, отягощённого клинического анамнеза в отношении жизненноважных органов и систем.
Выделяют следующие показания к необходимости проведения диагностической манипуляции без наркоза:
- Заболевания крови, включая нарушение свёртывающей способности;
- Психические расстройства, требующие применения серьёзных препаратов;
- Беременность и лактация;
- Эпилептические припадки;
- Острые аллергические реакции, вплоть до анафилактического шока;
- Заболевания сердечно-сосудистой системы (особенно, сердечная недостаточность, инсульты, инфаркт миокарда).
Для таких пациентов можно облегчить неприятные ощущения и боли местной анестезией, которая заключается в обработке наконечника колоноскопа средствами с лидокаином.
Больно ли делать колоноскопию без наркоза?
Страх сильных болей нередко провоцирует у пациентов подсознательную боязнь даже при использовании анестезии.
Для минимизации болезненных ощущений и облегчения манипуляции существует целая схема проведения исследования:
- Предварительная подготовка, очищение кишечника, диета;
- Особая поза во время манипуляции (поза на боку с подогнутыми ногами к животу);
- Обильное смазывание наконечника зонда вазелином или специальным гелем.
Колоноскоп обладает небольшими формами, сам наконечник имеет малый диаметр. Основной дискомфорт обусловлен нагнетанием воздуха и манипуляцией наконечника в просветах кишечника. При наличии спаек, воспаления, резкого сужения кишечного просвета боли могут усиливаться так, что процедуру переносят на другой день или предлагают общее обезболивание.
Немаловажным аспектом безболезненной колоноскопии является психологическая подготовленность пациента. При необходимости врач всегда может прервать обследование и нанести местный анестетик.
Чем опасно исследование?
Современные препараты практически исключают негативные последствия наркоза для организма при отсутствии у пациента особенных противопоказаний.
Основная опасность связана со следующими особенностями:
- Вероятность повреждения стенок кишечника;
- Длительное пробуждение от наркоза;
- Продолжительное угнетение сознания;
- Развитие непредсказуемых аллергических реакций;
- Сохранность симптомов интоксикации.
Повреждение кишечника обусловлено отсутствием абсолютно любых ощущений при наркозе и контакта с врачом-диагностом. В остальном, осложнения при наркозе скорее редкость. Обычно пациента тщательно обследуют, изучают клинический анамнез, оценивают потенциальные риски осложнений при введении наркоза.
Кому не получится провести процедуру без наркоза?
Существуют несколько категорий больных, которые вследствие тех или иных особенностей не смогут пройти обследование без применения обезболивающих препаратов. К таким пациентам относятся:
Дети до 12 лет – учитывая малый возраст и неспособность понять важность метода, малыши жутко боятся любого вмешательства в их организм, а так как процедуру, скорее всего, придется через время повторить, лучше избежать психических травм. Пациенты, страдающие спаечной болезнью – спайки будут препятствовать продвижению эндоскопа в кишечнике и при непосредственном контакте вызывать сильные боли
Люди, имеющие образование стриктур (сужения) в толстом кишечнике или анальном отверстии, что затруднит процесс прохождения трубки, и пациент будет испытывать довольно интенсивные боли. Больные с наличием воспалительных, инфекционных, язвенных и деструктивных процессов в кишечнике – жуткие боли в животе не дадут врачу провести осмотр и поставить диагноз.
Без применения наркоза не смогут пройти колоноскопию чересчур восприимчивые пациенты, у которых низкий порог чувствительности. Ведь для них любое, даже считающееся незначительным для обычных людей ощущение может стать поводом для паники, обморока и сердечного приступа. Поэтому врач, изначально зная психические особенности своего пациента, старается назначить ему процедуру с использованием анестетиков.
В случае если больному были назначены другие методы диагностики кишечника, такие как УЗИ или ирригоскопия, чтобы не проводить колоноскопию под наркозом из-за присутствия противопоказаний, но они были неинформативны, приходится назначать ФКС без наркоза. Опасение болевых ощущений — не повод отказываться от колоноскопии.
Возможные риски и осложнения
В подавляющем большинстве ситуаций проведение колоноскопии проходит без каких-либо осложнений. Пациент не испытывает дискомфорта, боли, вздутия живота или сильной слабости. Но в том случае, если сразу или через несколько часов после данной процедуры будут отмечены эти симптомы, если у пациента повысится температура и возникнет тошнота наряду с кровянистыми выделениями из прямой кишки, то следует немедленно обратиться за медицинской помощью.
К редким, но весьма опасным осложнениям относится повреждение стенок кишечника и остановка дыхания во время наркоза, разрыв селезенки и заражение пациента гепатитом В, а также другими инфекционными заболеваниями
По этой причине крайне важно с ответственностью подойти к выбору клиники, в которой планируется пройти колоноскопию. Отдавать предпочтение следует медицинскому учреждению, которое славится безупречной репутацией, большим опытом проведения данной манипуляции
Встречающиеся последствия:
- гепатит В;
- опасность деформации и повреждения толстого кишечника при прохождении изгибов;
- разрыв селезёнки;
- остановка дыхания во время наркоза.
Если обследование проводилось под общим наркозом, то за руль в этот день желательно не садиться. Лучше всего провести остаток этого дня в постели, прислушиваясь к своим ощущениям.
В целом риск развития осложнений при колоноскопии низкий, так как используется современное оборудование, специалисты-проктологи имеют высокую квалификацию, необходимый опыт. Но в некоторых случаях возможны осложнения:
- кровотечение в месте взятия материала для дальнейшего исследования или удаления полипа;
- инфицирование кишечника;
- перфорация стенки (сквозное повреждение);
- аллергическая реакция на применяемый лекарственный препарат;
- индивидуальная непереносимость лекарственных средств.
Проктолог сам решит, какой наркоз выбрать, чтобы результат был положительным, а последствия не носили негативного отпечатка. Пациенту надо довериться врачам, тщательно выполнять их рекомендации.
Разработанные методы анестезии помогают избежать боли во время эндоскопии, но это не означает, что после обследования у пациента не могут возникнуть осложнения. Некоторые клиники предлагают больным после окончания эндоскопии провести от 2-х до 5-ти дней под стационарным наблюдением. У пожилых людей риск возникновения осложнений повышается в связи с тем, что любой наркоз воздействует на функционирование жизненно важных органов.
Чтобы избежать побочных эффектов, необходимо тщательно выбрать клинику, проконсультироваться с несколькими проктологами, посоветоваться с терапевтом, следовать рекомендациям специалиста. К вероятным осложнениям при колоноскопии под наркозом относят:
- тошноту, рвоту, возникающие во время или после принятия пищи;
- проблемы с дефекацией, кровяные выделения;
- аллергии, красные пятна на коже;
- остановку дыхания во время или сразу после диагностики;
- повышение температуры, давления;
- заражение крови;
- повреждение стенок кишечника, селезенки;
- боли в животе, боку, спине;
- обострение заболеваний сердца, легких;
- гепатит В;
- инфекционные заболевания.
Сложное эндоскопическое исследование, в некоторых случаях не проходит без последствий, к которым можно отнести:
- вздутие живота из-за остатков нагнетённого в кишечник воздуха;
- болевые ощущения и спазматические сокращения после удаления разрастаний и опухолей;
- головные боли;
- неприятное чувство дискомфорта в эпигастрии;
- рвота;
- диарея;
- повышение температуры;
- болезненные ощущения из-за небольших повреждений слизистой в результате неаккуратного введения эндоскопа.
Помимо этого, проведение колоноскопического осмотра может вызвать серьёзные осложнения:
- Нарушение целостности стенок кишечника (прободение). Содержимое кишечника при этом вытекает в полость живота и может привести к гнойному воспалению. Ухудшение состояния после проведённого обследования является сигналом для незамедлительного обращения к врачу.
- Появление кровотечения. После терапевтической колоноскопии с целью удаления разрастаний и новообразований у пациента может произойти истечение крови. В группе риска, в первую очередь, дети и люди пожилого возраста из-за тонких стенок кишечника. Кровотечение может начаться сразу или на 5–7 дней после проведения процедуры.
В очень редких случаях возможны:
- нарушения функций дыхательной системы из-за неправильного наркоза;
- заражение различными заболеваниями (ВИЧ, гепатит);
- разрыв селезёнки.
Часто задаваемые вопросы
Как подготовиться к колоноскопии?
За 3 дня до исследования необходимо начать соблюдать бесшлаковую диету (легко усваиваемая, рафинированная пища, почти не содержащая неперевариваемых веществ): исключить из своего рациона хлеб, овощи, фрукты, зелень, овощные супы, алкогольные напитки, квас. Разрешается есть филе птицы, рыбное филе (нежирные сорта рыбы — треска, судак, щука, окунь), мясо, рис, гречку, омлеты, молочные продукты (нежирный творог, натуральный йогурт без добавок, сыры).В день накануне исследования допускается легкий завтрак и легкий обед (до 14-00). Через 2 часа после обеда нужно начать приём специального подготовительного препарата (например, Фортранс, Эндофальк, Лавакол или другие) соблюдая его инструкцию. Каждый пакет Фортранса (их четыре) растворяется в 1 литре воды, таким образом из 4 пакетов получается 4 литра раствора (нельзя уменьшать объем воды), затем полученный раствор принимается внутрь небольшими глотками по 1 литру в час (или по стакану в каждые 15 минут, но не быстрее!). Таким образом весь курс приема раствора растягивается на 4-5 часов (вне зависимости от веса и пола пациента). Параллельно с приемом раствора есть НЕЛЬЗЯ. Можно пить чай или негазированную воду.Вечер накануне колоноскопии, лучше всего провести дома, так как на фоне приема слабительного раствора будет частый безболезненный стул.В день проведения исследования с утра можно выпить чашку кофе или сладкого чая и съесть бутерброд, если это необходимо. Если исследование выполняется под наркозом, то с утра нельзя ни пить, ни есть – желудок должен быть полностью пустым!
После исследования под наркозом, садиться за руль автомобиля не разрешается в течение нескольких часов.Применение очистительных клизмы при подготовке к колоноскопии не требуется.
В некоторых случаях требуется индивидуальная подготовка к исследованию, поэтому необходимо заранее посоветоваться с лечащим врачом и выбрать оптимальный способ подготовки.
Как проводится колоноскопия под наркозом?
Мы проводим колоноскопию под медикаментозным сном: после введения снотворного препарата под постоянным наблюдением анестезиолога пациент засыпает на 15-20 минут, и во время сна проводится исследование. Современный щадящий внутривенный наркоз позволяет точно дозировать глубину медикаментозного сна и быстро вывести из него пациента сна без тошноты, и других каких-либо неприятных ощущений.
Несколько часов после наркоза вы можете провести в комфортабельной палате, пообедать и затем поехать домой. В день проведения исследования после наркоза нежелательно самостоятельно садиться за руль автомобиля.
Что включено в стоимость колоноскопии под наркозом?
В стоимость колоноскопии под наркозом входит оплата пребывания в дневном стационаре, консультаций терапевта и анестезиолога, анестезиологического пособия и самого исследования.
Можно ли вместо колоноскопии сделать кишечника?
КТ-колонография (также называемая «виртуальная колоноскопия») — рентгенологическое исследование толстой кишки, выполняемое с помощью мультиспирального томографа. Его также можно выполнить в ЦЭЛТ. К сожалению, это исследование имеет ряд недостатков — во время невозможно рассмотреть слизистую оболочку кишки так тщательно, как при колоноскопии, а также выполнить биопсию. Мелкие образования в кишке (менее 2 мм) при КТ можно не обнаружить. КТ-колонография иногда проводится как скрининговый метод, а не является полноценной альтернативой колоноскопии. В случае неоднозначных результатов необходимо все равно проводить колоноскопию.
Когда можно выполнить колоноскопию в ЦЭЛТ?
В нашем Центре колоноскопия проводится врачами-эндоскопистами в любой день недели, кроме воскресенья, с 10 до 13 часов. Для прохождения колоноскопии под наркозом («во сне») необходимо предварительно записаться, позвонив в лечебно-диагностическое отделение ЦЭЛТ через единую справочную службу ЦЭЛТ по телефону 8 (495) 788-33-88.
Чем опасна седация при колоноскопии?
Препараты для медикаментозного сна относительно безвредны. Они противопоказаны детям до месяца, беременным женщинам
Для пациентов с эпилепсией, тяжелыми патологиями сердца и почек, с низкой массой тела, гипотонией, с проблемами дыхательной функции седацию Пропофолом или другим подобным средством проводят с осторожностью. Также индивидуальные ограничения могут присутствовать при анемии, в пожилом возрасте, ослабленности организма
Теоретически при использовании такого наркоза существует риск критического понижения давления, отека легких, сердечного приступа. Поэтому во время процедуры и после нее пациент должен постоянно находиться под наблюдением анестезиолога.
В то же время предупреждается риск повреждения кишечной стенки прибором при использовании седации, так как пациент лежит спокойно и не дергается.










Добавить комментарий