Менингит: негативные последствия и методы их минимизации
Содержание:
- Меры реагирования в области глобального общественного здравоохранения: успешное введение конъюгированной вакцины против менингококковой инфекции серогруппы А в Африке
- Симптомы менингита
- Что такое менингит?
- Методы диагностики менингита
- Профилактика менингита
- Клинические проявления и виды менингита
- Туберкулезный менингит
- Причины менингита
- Подходы к лечению
Меры реагирования в области глобального общественного здравоохранения: успешное введение конъюгированной вакцины против менингококковой инфекции серогруппы А в Африке
ВОЗ содействует реализации стратегии, предусматривающей обеспечение готовности к эпидемиям, проведение профилактики и принятие ответных мер. В основе обеспечения готовности лежит эпиднадзор — от выявления случаев заболевания до их расследования и лабораторного подтверждения. Профилактика включает иммунизацию всех людей из возрастных групп, подверженных наибольшему риску инфицирования, конъюгированной вакциной против соответствующей серогруппы. Ответные меры включают безотлагательное и надлежащее ведение случаев заболевания, а также последующую массовую вакцинацию еще неохваченного населения.
Эпидемии менингита в африканском менингитном поясе ложатся тяжелым бременем на системы общественного здравоохранения. В декабре 2010 г. в Африке была проведена массовая кампания вакцинации новой конъюгированной вакциной против менингококка группы А для целевой группы в возрасте от одного года до 29 лет. По состоянию на ноябрь 2017 г. в 21 стране из менингитного пояса было вакцинировано свыше 280 миллионов человек.
Эта вакцина намного безопаснее и дешевле по сравнению с остальными вакцинами (примерно 0,60 долл. США за одну дозу; цена других менингококковых вакцин колеблется от 2,50 до 117,00 долл. США за одну дозу(1)). Кроме того, ее термостабильность позволяет использовать ее в условиях систем с регулируемой температурой (СТС). Вакцина продемонстрирована высокую эффективность с точки зрения сокращения заболеваемости и эпидемиологической опасности: на 58% сократилась заболеваемость менингитом и на 60% — риск возникновения эпидемий. В настоящее время данная вакцина используется при плановой иммунизации детей. Ожидается, что при сохранении широкого охвата вакцинации, эпидемии менингококковой инфекции А в этом регионе Африки будут ликвидированы. Однако другие менингококковые серогруппы, такие как W, X и C, продолжают вызывать эпидемии и около 30 000 случаев заболеваний ежегодно в менингитном поясе. ВОЗ намерена ликвидировать менингококковые заболевания как проблему общественного здравоохранения.
(1) Ориентировочные цены в государственном и частном секторах, согласно данным ЮНИСЕФ, ПАОЗ и Центров США по контролю и профилактике заболеваний.
Симптомы менингита
Лечение менингита нужно начинать в экстренном порядке, поскольку бактериальный менингит может привести к сепсису, а он, в свою очередь, к смерти больного.
Различить бактериальный и вирусный менингиты можно лишь на основании клинических анализов. Это невозможно сделать, руководствуясь лишь симптомами заболевания. Поэтому каждый случай подозрения на менингит нужно рассматривать как ситуацию, угрожающую здоровью и жизни.
Симптомы бактериального менингита
Бактериальный менингит — наиболее серьезная форма заболевания. Симптомы, как правило, развиваются внезапно и быстро прогрессируют. В случае подозрения на бактериальный менингит, необходимо немедленно вызвать скорую помощь — 03 со стационарного телефона, 112 или 911 — с мобильного. Вот несколько ранних признаков, которые должны настораживать в отношении менингита. Вы можете заметить их прежде, чем появятся более серьезные симптомы.
У бактериального менингита есть несколько ранних признаков, которые обычно появляются прежде остальных, это:
- боль в мышцах, суставах или конечностях;
- необычно холодные руки и ноги, дрожь;
- бледная кожа или появление на ней пятен, посиневшие губы.
К ситуации, когда высокая температура (лихорадка) сочетается с любым из вышеупомянутых признаков, нужно отнестись очень серьезно. Немедленно вызывайте скорую помощь — 03 со стационарного телефона, 112 или 911 — с мобильного.
Ранние симптомы бактериального менингита схожи с симптомами многих других заболеваний и включают:
- сильную головную боль;
- лихорадку;
- тошноту;
- рвоту;
- ощущение разбитости.
Лихорадка — это повышение температуры тела. В целом, под этим принято понимать повышение температуры более 38ºC как у взрослых, так и у детей. Также при лихорадке наблюдается:
- горячий на ощупь лоб и все лицо;
- покраснение кожи лица.
Ухудшение состояние больного может привести к следующим симптомам:
- сонливость;
- спутанность сознания;
- припадки или судороги;
- непереносимость яркого света (светобоязнь) — это менее распространено у маленьких детей;
- скованность мышц шеи — также не всегда наблюдается у маленьких детей;
- учащенное дыхание;
- пятнистая красная сыпь, не исчезающая при надавливании твердым предметом (например, стеклянным стаканом).
У младенцев и маленьких детей есть особенности в проявлениях бактериального менингита. Возможные симптомы включают:
- пассивность или безразличие к происходящему;
- оцепенение;
- возможны резкие, судорожные движения;
- раздражительность, боязнь прикосновений;
- необычный плач;
- рвота и отказ от кормления;
- бледная и пятнистая кожа;
- потеря аппетита;
- застывшее выражение лица;
- некоторые дети становятся очень сонными, и их трудно разбудить.
У некоторых младенцев развивается припухлость в мягкой части головы (в области родничка).
Симптомы вирусного менингита
У большинства людей с вирусным менингитом наблюдаются симптомы, схожие с симптомами гриппа, такие как:
- головная боль;
- лихорадка (см. выше);
- чувство разбитости.
В более серьезных случаях вирусного менингита симптомы могут включать:
- ригидность (скованность в движениях) шеи;
- мышечная или суставная боль;
- тошнота;
- рвота;
- диарея (частый неоформленный, жидкий стул);
- светобоязнь (непереносимость яркого света).
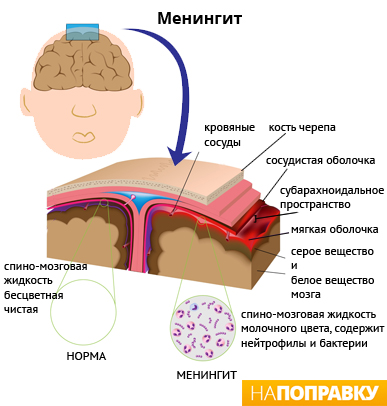
Что такое менингит?
Менингит – это тяжелое заболевание, сопровождающееся воспалением оболочек головного и/или спинного мозга. Оболочки покрывают ткани головного мозга и спинномозгового канала. Выделяют два типа оболочек: мягкие и твердые. В зависимости от того, какая разновидность поражается инфекцией, различают виды заболевания по локализации воспалительного процесса:
- лептоменингит, наиболее распространенная форма, при которой поражаются мягкие оболочки;
- пахименигит – воспаление твердой мозговой оболочки, встречается примерно в 2 из 100 случаях развития болезни;
- при поражении всех оболочек мозга диагностируется панменингит.
Фото: Shidlovski/Shutterstock.com
Как правило, в медицинском смысле при диагностике менингитов подразумевают воспаление исключительно мягких оболочек головного мозга. Менингит входит в число наиболее опасных заболеваний головного мозга, вызывая осложнения, провоцируя серьезные нарушения здоровья, стойкую нетрудоспособность, нарушения развития. Высок процент летальных исходов.
Описание симптомов менингита составлял Гиппократ, писали доктора и в средних веках. Долгое время причиной развития воспалительного процесса считался туберкулез или чахотка, эпидемии которого служили причиной смерти миллионов человек.
До открытия антибиотиков смертность от менингита составляла 95%. Открытие пенициллина позволило значительно снизить статистику фатальных исходов болезни.
Сегодня для лечения менингита существуют современные синтетические препараты, для профилактики большинства форм заболевания используется вакцинация от наиболее распространенных возбудителей – бактерий пневмококка, менингококка и гемофильной палочки.
Фото: Africa Studio/Shutterstock.com
Распространенность менингитов, сезонность заболевания, группы риска
Заболевание встречается во всем мире, однако существует выраженная корреляция между уровнем благосостояния государства и частотой менингитов в популяции. Так, в странах Африки, Юго-Восточной Азии, Центральной и Южной Америки менингит диагностируется в 40 раз чаще, чем у жителей европейских государств.
Статистическая частота заболеваемости менингитом в России и странах Европы на сегодняшний день составляет 3 случая на 100 тысяч населения для менингита бактериальной этиологии и 10 случаев на 100 тысяч населения при вирусном возбудителе менингита. Туберкулезная форма менингита зависит от количества больных и качества оказания медицинских услуг по терапии основного заболевания в стране, причем второй фактор превалирует по значимости над первым.
Отмечается сезонность и годовая цикличность вспышек заболевания. Наиболее характерным периодом для менингита является полугодие с ноября до апреля, что обусловлено колебаниями температуры воздуха, ограничением рациона питания и недостатком витаминов, скоплениями людей в помещениях с недостаточной вентиляцией из-за плохой погоды и т. п. Ученые утверждают, что менингит имеет годовую цикличность: отмечается рост заболеваемости 1 раз в каждые 10-15 лет. В группе риска из-за особенностей организма и социальных причин находятся дети в возрасте от рождения до 5 лет и мужчины 25-30 лет.
Методы диагностики менингита
Диагностика менингита – достаточно сложный и трудоемкий процесс
Ведь важно не только установить диагноз, но и выяснить степень развития, вид менингита, его локализацию и возбудителя, который стал причиной начала воспалительного процесса в оболочках головного мозга. К методам диагностики менингита относятся:
- Анализ жалоб пациента:
- как давно появились симптомы менингита;
- не отмечались ли в недавнем прошлом укусы клещей – некоторые виды этого насекомого являются разносчиками возбудителя менингита;
- не было ли пребывания пациента в странах, в которых имеются комары-разносчики менингококковой инфекции (например, страны Средней Азии).
- Осмотр больного по неврологическому состоянию:
пребывает ли пациент в сознании и на каком уровне оно находится – реагирует ли на обращенную к нему речь, а если нет реакции на оклик, то проверяют реакцию на болевое раздражение;
имеются ли признаки раздражения мозговых оболочек – к ним относятся напряжение затылочных мышц и головная боль с чувством распирания и светобоязнь;
присутствуют ли очаговые неврологические симптомы – речь идет о симптомах поражения конкретных участков головного мозга: припадки судорожного характера с прикусыванием языка, слабость в конечностях, речь нарушена, есть ассиметрия лица
Обратите внимание: подобные признаки свидетельствуют о распространении воспалительного процесса с мозговых оболочек непосредственно на головной мозг (энцефалит).
- Лабораторное исследование крови больного – анализ выявляет признаки воспалительного очага в организме: например, обязательно будет увеличена скорость оседания эритроцитов.
- Люмбальная пункция. Процедура проводится только специалистом и с использованием специальной длинной иглы – ею делается прокол через кожу спины на поясничном уровне (субарахноидальное пространство) и забирается для анализа немного ликвора (максимум 2 мл). В его составе может находиться гной или белок, что является признаком воспалительного процесса в мозговых оболочках.
- Компьютерная томография или магнитно-резонансная томография головы – врач может послойно изучить мозговые оболочки и выявить признаки их воспаления, к которым относятся расширение желудочков мозга и сужение субарахноидальных щелей.
- Полимеразная цепная реакция. Это анализ, в ходе которого исследуется ликвор или кровь, что дает возможность специалистам определить возбудителя болезни и подобрать действительно эффективное лечение.
Профилактика менингита
На сегодняшний день успешно применяется вакцинация против отдельных возбудителей менингита (вакцина против пневмококка, гемофильной палочки)
Важно учесть, что вакцинация дает довольно ощутимый эффект в вопросах защиты от менингита, однако не гарантирует стопроцентное предупреждение заражения. Впрочем, даже заразившись болезнью, человек, которому была сделана прививка, переболеет менингитом в намного более легкой форме
После прививки вакцина действует на протяжении трех лет.
Немаловажно в качестве методов профилактики менингита придерживаться основных правил каждодневной гигиены
Важно особое внимание обращать на регулярное мытье рук, личные предметы (помаду, посуду, зубную щетку и др.) не давать для использования посторонним людям. В случае тесного контакта с больным менингитом важно незамедлительно обращаться к врачу. Специалист может назначить прием определенных препаратов в целях профилактики
Специалист может назначить прием определенных препаратов в целях профилактики.
Клинические проявления и виды менингита
Характер течения заболевания и клинические проявления во многом зависят от возбудителя, вызвавшего заболевание. Поэтому отдельно выделяют следующие виды менингита:
- менингококковый вид – самый быстроразвивающийся тяжело протекающий вид;
- пневмококкоый вид менингита;
- гемофильный вид;
- стафилококковый вид;
- паротитный вид;
- туберкулезный вид;
- энтеровирусные виды менингита;
- другие виды менингита.
Несмотря на разные виды возбудителей, у всех видов менингита имеются общие клинические признаки. Для них характерны менингеальный синдром, воспалительные изменения в спинномозговой жидкости и общие симптомы инфекции.
Начальные признаки менингита у взрослых проявляются таким образом:
- резко поднимается температура тела
- больные жалуются на сильную головную боль по всей голове
- наблюдается ригидность мышц затылка (боли при наклонах головы, невозможно наклонить голову вперед);
- тошнота, чаще всего бывает рвота, которая не приносит облегчения;
- потеря аппетита;
- может быть диарея;
- в некоторых случаях появляется розовая или красноватая сыпь, при надавливании на высыпания наблюдается их исчезновение, но через несколько часов они проявляются в виде маленьких синяков;
- пациенты испытывают слабость;
- иногда возникают галлюцинации, возбужденное состояние или напротив – вялость.
Инфекционный процесс развивается очень быстро, и клиническая картина ухудшается. Только хронический менингит развивается постепенно, характеризуется размытым началом. Общие основные клинические симптомы менингита у взрослых характеризуются следующим образом.
Головная боль при менингите – основной клинический синдром. Она имеет нарастающий характер и локализуется по всей голове. Голова болит настолько сильно, что даже взрослый человек ее не может вытерпеть. Головная боль при менингите имеет свои отличительные черты от головных болей другой этиологии.
Боли постоянные, возникает чувство распирания внутри черепной коробки. Они усиливаются при наклонах головы в стороны. Яркий свет и громкие звуки вызывают усиление болей. Это происходит вследствие раздражения мозговых оболочек, действия токсических веществ, возрастания внутричерепного давления.
Проявляются такие симптомы как: лихорадка, повышение температуры тела до 40С°, озноб, мышечные боли, светобоязнь, боязнь звуков, боязнь тактильных прикосновений. Все это вызывает усиление мышечных и головных болей, спутанность сознания, бред, вялость, может наступить кома.
Из-за сильного воспалительного процесса наблюдается увеличение лимфатических узлов, при пальпации они болезненные. Может наблюдаться косоглазие при вовлечении в воспалительный процесс глазных нервов. Пальпация междубровного участка под глазами дает болезненные ощущения. Этот участок – место выхода тройничного нерва.
Положительные симптомы Брудзинского. Приведение головы к грудной клетке вызывает непроизвольное, рефлекторное сгибание нижних конечностей в коленях и тазобедренных суставах. Надавливание на лонное сочленение (лобковый симфиз) так же вызывает рефлекторное сгибание нижних конечностей в коленях и тазобедренных суставах.
Положительный симптом Кернига. При сгибании одной нижней конечности происходит рефлекторное сгибание второй нижней конечности из-за сильного напряжения мышц конечностей.
Положительная реакция при проверке симптома Пулатова. Постукивание по волосистой части головы вызывает болезненные ощущения.
Положительная реакция при проверке симптома Менделя. Болезненные ощущения при надавливании на область наружного слухового прохода.
В случаях, когда патологический процесс располагается у основания головного мозга, могут повредиться черепно-мозговые нервы. Рассмотрим, как проявляется менингит в таких случаях. Дополнительно к основным симптомам присоединяются жалобы:
- больные наблюдают, что у них резко ухудшилось зрение;
- вместе с этим может снизиться и слух;
- наблюдается нистагм – колебательные движения глазных яблок, колебания происходят непроизвольно;
- наблюдается опущение век – птоз;
- косоглазие;
- больные могут предъявлять жалобы на то, что у них двоится в глазах.
Далее воспалительный процесс может настигнуть само вещество головного мозга. Тогда у больных появляются парезы и параличи мимических мышц, путается сознание. Больные находятся в состоянии возбуждения, появляются галлюцинации.
Туберкулезный менингит
Данная форма менингита также преимущественно отмечается у детей, а в особенности у грудничков. Гораздо реже туберкулезный менингит появляется у взрослых. Порядка в 80% случаях актуальности данного заболевания у больных выявляются либо остаточные явления, ранее перенесенного ими туберкулеза, либо форма активного течения этого заболевания в иной области сосредоточения на момент выявления менингита.
В качестве возбудителей туберкулеза выступают специфического типа микробактерии, распространенные в воде и в почве, а также среди животных и людей. У людей туберкулез преимущественно развивается в результате заражения бычьим видом возбудителя или видом человеческим.
Туберкулезный менингит характеризуется тремя основными стадиями развития:
- продромальная стадия;
- стадия раздражения;
- стадия терминальная (сопровождающаяся парезами и параличами).
Продромальная стадия заболевания развивается постепенно. Изначально отмечаются проявления в виде головной боли и тошноты, головокружения и лихорадки. Рвота, как один из главных признаков менингита, появляться может лишь изредка. Помимо указанных симптомов может отмечаться задержка стула и мочи. Что касается температуры, то она в основном субфебрильная, высокие ее показатели отмечаются на данном этапе заболевания крайне редко.
Спустя порядка 8-14 дней с начала продромальной стадии заболевания развивается стадия следующая – стадия раздражения. Она в частности характеризуется резким усилением симптоматики и повышением температуры (до 39 градусов). Отмечается головная боль в затылочной и лобной областях.
Помимо этого появляется нарастание сонливости, больные становятся вялыми, сознание подвержено угнетению. Запоры характеризуются отсутствием вздутия. Больные не переносят света и шума, для них также актуальны расстройства вегетативно-сосудистого характера, проявляющиеся в форме внезапных красных пятен в области груди и лица, которые также быстро исчезают.
К 5-7 дню заболевания на этой стадии отмечается и менингеальный синдром (симптомы Кернига и Брудзинского, напряжение в области затылочных мышц).
Выраженная симптоматика отмечается в рамках второго этапа рассматриваемой стадии, проявления ее зависят от конкретной локализации туберкулезного воспалительного процесса.
Воспалению менингеальных оболочек сопутствует возникновение типичных симптомов заболевания: головных болей, ригидности мышц области затылка и тошнота. Накопление в основании головного мозга серозного экссудата может привести к раздражению краниальных нервов, что, в свою очередь, проявляется в ухудшении зрения, косоглазии, глухоте, неодинаковом расширении зрачков и в параличе века.
Развитие гидроцефалии в той или иной степени выраженности приводит к блокированию определенных мозговых цереброспинальных соединений, и именно гидроцефалия является основной причиной, провоцирующей симптом в виде потери сознания. В случае блокады спинного мозга двигательные нейроны испытывают слабость, может возникнуть паралич в области нижних конечностей.
Третьей стадией течения заболевания в этой форме является термальная стадия, характеризуемая возникновением парезов, параличей. Проявления симптоматики данного периода отмечаются к 15-24 дням заболевания.
Клиническая картина располагает в этом случае симптоматикой, свойственной энцефалиту: тахикардия, температура, дыхание Чейна-Стокса (то есть периодическое дыхание, в нем происходит постепенное углубление и учащение редких и поверхностных дыхательных движений при достижении максимума к 5-7 вдоху и последующем урежении/ослаблении, переходящим к паузе). Также повышается температура (до 40 градусов), появляются, как уже отмечено, параличи и парезы. Спинальная форма заболевания на 2-3 стадии сопровождается нередко крайне выраженными и сильными опоясывающими корешковыми болями, пролежнями и вялыми параличами.
Читать подробнее: туберкулезный менингит.
Причины менингита
Менингит может быть вызван бактериями или вирусами. Вакцинация помогла уменьшить количество различных типов бактерий, способных вызвать менингит. Однако в настоящее время остается несколько бактерий, против которых еще нет эффективных вакцин. Некоторые возбудители бактериального менингита описаны ниже.
Neisseria meningitidis часто упоминаются как менингококковые бактерии. Есть несколько различных типов менингококковых бактерий, обозначаемых группами A, B, C, W, X, Y и Z. В настоящее время существует вакцинация, которая обеспечивает защиту против менингококковых бактерий группы C. Также производится комплексная вакцина, обеспечивающая устойчивость к группам A, C, W и Y менингококковых бактерий.
Кроме того, некоторые случаи возникновения бактериального менингита обусловлены менингококковыми бактериями группы В. В настоящий момент (по состоянию на февраль 2014 г.) вакцина от менингита группы B еще не сертифицирована в России, поэтому пока не доступна для широкого применения.
Streptococcus pneumoniae называют пневмококковыми бактериями. Они часто являются причиной менингита у младенцев и маленьких детей, поскольку их иммунитет (защитная система организма) еще не приобрел устойчивости (невосприимчивости) к этим бактериям.
Пути распространения инфекции
Бактерии — возбудители менингита не могут жить долго вне тела человека поэтому заразиться менингитом можно только при длительном тесном контакте. Возможные способы передачи инфекции:
- чихание;
- кашель;
- поцелуи;
- пользование общей посудой, например, столовыми приборами;
- совместное использование индивидуальных предметов, например, зубной щетки, или сигареты.
Поскольку большинство людей (особенно взрослых, старше 25 лет) имеет естественный иммунитет к менингококковым бактериям, чаще всего случаи бактериального менингита носят локальный характер (единичные случаи). Однако существует вероятность небольших эпидемических вспышек (сразу несколько заболеваний), которые возникают в тех местах, где молодые люди близко друг от друга. Например:
- в школах-интернатах;
- в университетских городках;
- в казармах;
- в общежитиях.
Заразиться пневмококковыми бактериями намного легче, чем менингококковыми, поскольку они передаются через кашель и чихание. Однако в большинстве случаев этот возбудитель вызывает только легкую инфекцию, такую, как воспаление среднего уха (средний отит).
Вирусный менингит
Как и в случае с бактериальным менингитом, программы вакцинации успешно устранили вероятность заражения многими возбудителями, которые прежде вызывали вирусный менингит. Например, вакцина против эпидемического паротита обеспечивает детям иммунитет от свинки, которая когда-то была главной причиной развития вирусного менингита у ребенка.
Однако по-прежнему существует ряд вирусов, способных вызвать этот вид менингита. Они включают:
- энтеровирусы — группу вирусов, которые обычно вызывают лишь легкую кишечную инфекцию и распространяются через кашель, чихание или из-за несоблюдения правил личной гигиены (грязные руки);
- вирус простого герпеса — который может быть причиной генитального герпеса и обычного герпеса (на губах).
Развитие инфекционного менингита
Как правило, для развития менингита необходимо, чтобы возбудитель (бактерия или вирус) попали в кровь. Инфекция может начать развиваться в одном органе, например, горле или легких, прежде чем попадет через ткани в кровь. Мозг обычно защищен от инфекции гематоэнцефалическим (между кровеносной и нервной системой) барьером, представляющим собой толстую мембрану, которая отфильтровывает любые примеси из крови.
Однако по причинам, которые не полностью выяснены, у некоторых людей инфекция в состоянии пройти через гематоэнцефалический барьер и заразить мягкие мозговые оболочки (мозговую мембрану). В результате иммунной реакции, мозговая оболочка воспаляется и отекает (набухает), чтобы таким образом остановить распространение инфекции. Разбухшие мягкие мозговые оболочки могут повредить мозг и другие отделы нервной системы (нервы и спинной мозг).
Подходы к лечению
Пациенты с менингеальными симптомами нуждаются в госпитализации для проведения комплексной терапии. При выявлении любых менингеальных симптомов следует вызвать скорую медицинскую помощь. Лечение при менингите может иметь разный характер:
- этиотропный подход, направленный на устранение непосредственной причины патологии, т.е. ее возбудителя;
- патогенетическое лечение – препятствует прогрессированию болезни и развитию осложнений;
- симптоматические методы устраняют клинические проявления заболевания, например, головную боль, рвоту и др.
Больному назначают все три вида терапии. При этом он находится в полном двигательном покое. Пациент должен лежать в палате и не контактировать с другими больными, так как это может стать причиной их заражения. Болеть в домашних условиях недопустимо.
Лекарственные средства
Говоря о том, как лечить менингит, специалисты отмечают, что на первый план в терапии выходят лекарственные препараты. Используют медикаменты различных лекарственных групп:
- нестероидные противовоспалительные средства: Кеторол, Нимесулид и др. Уменьшают выраженность головной боли и оказывают слабую анестезию;
- Парацетамол и другие жаропонижающие препараты, используемые при температуре выше 38,5оС и у детей;
- диуретические средства, назначаемые при подозрении на отек головного мозга. Мочегонные таблетки (Фуросемид и аналоги) выводят излишки жидкости из организма пациента;
- дезинтоксикационная и регидратационная терапия, направленная на устранение признаков интоксикации и восстановление водно-солевого баланса.
Начинается терапия у подростков и взрослых с применения этиотропных средств. При бактериальной инфекции назначают антибиотики широкого спектра действия: Цефтриаксон, Амоксиклав и др. Они подавляют жизнедеятельность бактерий и ускоряют наступление выздоровления. Антибактериальные средства вводятся внутримышечно или внутривенно, а при тяжелом течении – в спинномозговой канал. После получения результатов микробиологического исследования антибиотик может быть заменен.
Вирусная инфекция является показанием к применению противовирусных препаратов. В случае герпетического поражения назначают Ацикловир и его аналоги. Они блокируют размножение вирусных частиц и останавливают прогрессирование серозного менингита. Также могут использоваться лекарства на основе интерферона и его индукторы: Полиоксидоний, Амиксин и др.










Добавить комментарий