Оценка неврологического статуса в условиях скорой помощи
Содержание:
- Клинические проявления
- Какие заболевания лечит невропатолог список
- Способы устранения неврологических проявлений
- Неврологические заболевания у новорожденных
- Симптоматика нервных заболеваний
- Общие проявления неврологического характера при остеохондрозе
- Список болезней нервной системы и их симптомы
- Причины, провоцирующие нарушения нервной системы
- Диагностика и лечение в нашей клинике
- Возрастные неврологические патологии
- Есть ли разница между неврологом и невропатологом?
- Симптомы, зависящие от стадии шейного остеохондроза
- Диагностика
- Дисциркуляторная энцефалопатия
- Домашние средства лечения
- Причины заболевания и факторы риска
Клинические проявления
Средний инкубационный период составляет пять дней (средний диапазон: 3–7, максимум 14 дней). Во время фазы репликации вируса, у пациентов могут наблюдаться легкие симптомы в результате воздействия вируса и врожденного иммунного ответа. Вовлечение нижних дыхательных путей происходит тогда, когда иммунная система не в состоянии остановить распространение и репликацию вируса, а респираторные симптомы возникают в результате цитопатического воздействия вируса на клетки легких.
Основными клиническими проявлениями COVID-19 являются лихорадка, сухой кашель, одышка и острый респираторный дистресс-синдром. Однако многие инфицированные субъекты могут протекать бессимптомно или иметь легкие симптомы, такие как головная боль, непродуктивный кашель, слабость, миалгия и аносмия.
Ниже показана частота симптомов 1099 госпитализированных пациентов с SARS-CoV-2 в Ухане. У некоторых пациентов тяжелый острый респираторный синдром может развиться через неделю после появления симптомов, что может привести к летальному исходу. Общая смертность оценивается в 8% и обусловлена дыхательной недостаточностью с гипоксией или полиорганной недостаточностью.
Приобретенная иммунная система действует во время второго заражения, и вирусная нагрузка SARS-CoV-2 снижается. Однако у некоторых пациентов наблюдался тяжелый синдром системного воспалительного ответа, возможно обусловленная высвобождением цитокинов, и напоминающая гемофагоцитарный лимфогистиоцитоз, вызванный другими вирусными инфекциями.
Наиболее уязвимой группой населения являются пожилые и тяжелобольные пациенты. Артериальная гипертензия (24%), сахарный диабет (16%), ишемическая болезнь сердца (6%), цереброваскулярная болезнь (2,3%) и хроническая обструктивная болезнь легких (3,5%) являются наиболее распространенными сопутствующими заболеваниями при тяжелых формах COVID-19.
Частота симптомов, ассоциированных с COVID-19 (n = 1099 пациентов):
- Кашель — 68%
- Боль в горле — 14%
- Слабость — 38%
- Озноб — 12%
- Отделение мокроты — 34%
- Заложенность носа — 5%
- Одышка — 19%
- Тошнота, рвота — 5%
- Миалгия/артралгия — 15%
- Понос — 4%
- Головная боль — 14%
- Гиперемия конъюнктивы — 1%
Какие заболевания лечит невропатолог список
Невролог
Неврология – это область медицинской науки, которая изучает причины и разрабатывает методы распознавания, лечения и предупреждения заболеваний нервной системы. Невролог специализируется на распознавании, лечении и предупреждении заболеваний нервной системы, не сопровождающихся изменением психики. Он ведет самостоятельный прием, а также консультирует врачей других специальностей, которые обращаются к нему, если у пациента обнаруживают симптомы этих болезней.
Неврологические нарушения у детей часто требуют особого подхода в лечении, а методики терапии отличаются от тех, которые применяются во взрослом возрасте. Детский невролог специализируется на диагностике и лечении заболеваний и дисфункций нервной системы. Наблюдая ребенка от периода новорожденности до 18 лет, врач может вовремя выявить различные тревожные симптомы и назначить адекватное лечение. На каждом возрастном этапе нервная система ребенка имеет свои особенности и задача специалиста – вовремя распознать минимальные отклонения от нормы.
Многие пациенты не знают, что лечит невролог у взрослых и детей, и путают его с психиатром или психотерапевтом.
Что лечит невролог у взрослых
К компетенции невролога относятся такие заболевания и патологические состояния:
- невралгия (боли по ходу нерва);
- неврит (воспаление нерва);
- нарушения мозгового кровообращения (головокружение, нарушение координации движений, потеря сознания, инсульты);
- хроническая головная боль, мигрень;
- последствия черепно-мозговых травм (сотрясение, ушиб головного мозга);
- остеохондроз и его последствия (повреждение и воспаление корешков спинномозговых нервов);
- сколиоз (боковое искривление позвоночника) с неврологическими проявлениями;
- межпозвоночные грыжи с повреждением спинномозговых нервов;
- хроническая усталость;
- нарушения сна;
- панические атаки и др.
Когда нужна консультация невролога
- онемение, покалывание и периодические боли в конечностях или спине;
- хронические или приступообразные головные боли;
- нарушения сна;
- снижение памяти и работоспособности;
- слабость общая или в отдельных конечностях;
- периодические головокружения и шум в ушах;
- потеря сознания по неизвестным причинам;
- периодически повторяющиеся приступы судорог.
Наличие хотя бы одного из этих признаков болезни говорит о том, что Вам необходимо обращаться к врачу.
С какими заболеваниями работают детские неврологи
Наиболее частыми поводами для обращения к детскому неврологу являются нарушения сна и поведения у ребенка, повышенная возбудимость, головные боли, систематическое отставание в учебе. Среди патологий, с которыми работает детский невролог такие заболевания, как:
- эпилепсия;
- родовые травмы и их последствия, метаболические нарушения;
- детские церебральные параличи;
- гидроцефалия;
- черепно-мозговые травмы и их последствия;
- общие расстройства (заикание, гиперкинетические состояния, энурез, различные неврозы);
- наследственные патологии, в том числе и хромосомные, а также болезни аминокислотного или углеводного обмена.
Органические заболевания нервной системы являются наиболее частой причиной инвалидизации детей, но при раннем их выявлении возможно проведение лечебно-профилактических мероприятий в полном объеме. Это помогает максимально адаптировать ребенка к социальной среде, предупредить развитие осложнений и достичь стабильного состояния.
Как работает врач-невролог
На приеме врач осматривает больного и выслушивает его жалобы. В течение приема он также проводит несколько тестов для проверки рефлексов и чувствительности кожи. После этого для постановки окончательного диагноза могут понадобиться обследования: лабораторная диагностика, ультразвуковое обследование с определением скорости кровотока в сосудах; при необходимости направит на дополнительные методы диагностики. Для лечения врач использует различные фармацевтические препараты. В курс лечения могут включаться услуги массажиста.
Способы устранения неврологических проявлений
При острой стадии остеохондроза на нервной почве основной целью для устранения синдрома болевых ощущений является постельный режим и прием препаратов, снимающих боль.
Хорошо помогают справиться с неврологией и воспалением смежного фактора курсы физиотерапии, которые призваны облегчить болевые ощущения:
- ультразвук;
- магнитное поле;
- УФ облучение;
- ЛФК;
- мануальная терапия;
- применение сосудорасширяющих препаратов.
При возникновении проявлений неврологии остеохондроз считается опасным заболеванием, которое может привести к появлению инвалидности. Если затягивать с консервативным лечением, поздние стадии этой болезни излечить будет невозможно.
Неврологические заболевания у новорожденных
Список этих патологий возглавляют самые распространенные, такие как:
- Гипертонус и гипотонус. Признаком первого считается напряжение в мышечной ткани, не проходящее после первой недели жизни малютки. Симптомы второго – верхние и нижние конечности разогнуты, при пассивном разгибании отсутствует сопротивление. Лечение заключается в проведении регулярной гимнастики и курсов массажа.
- Синдром нарушения центральной нервной системы. Предполагается, что такое состояние прослеживается у большого количества новорожденных. Причины его появления кроются в неблагоприятных влияниях внешних условий на нервную систему в период вынашивания, родоразрешения и в первые дни жизни малыша. При первых признаках болезни следует незамедлительно начать лечение, используя физиотерапевтические методы. Несвоевременная терапия впоследствии обернется мозговой дисфункцией.
- Внутричерепное давление. Оно может быть неустойчивым или повышаться и приводить к гипертензивно-гидроцефальному синдрому. Симптомы, которые должны насторожить молодую мамочку, проявляются в виде частого плача, срыгивания особенно при смене атмосферного давления, раздражительности или, наоборот, отмечается сонливость, вялость, отсутствие аппетита. На переносице, висках и черепе малютки проявляется рисунок из вен, который заметен невооруженным глазом. К началу второго месяца от роду возможно увеличение размеров головы малыша.
- Перинатальная мозговая гиповозбудимость. Она возникает периодически или может быть постоянной, имеет выраженность разной силы. У малыша проявляется пассивность, вялость, он не проявляет любознательности, мышечная активность снижена, основные рефлексы — глотание и сосание — снижены, низкая двигательная активность. Этот вид патологии характерен для недоношенных младенцев, а также тех, которые подверглись гипоксии или родовой травме.
Любой мамочке необходимо знать признаки неврологических заболеваний у детей, список которых перечислен выше, и при малейшем подозрении обращаться за квалифицированной помощью к докторам в медицинское учреждение.
Симптоматика нервных заболеваний
Для каждой формы поражения неврологических структур имеются свои определенные клинические проявления – очаговая симптоматика. Тем не менее, отдельные признаки присутствуют в жалобах всех людей, которые обращаются за медицинской помощью к невропатологу.
Характерные общемозговые неврологические симптомы:
- упорное головокружение и дезориентация – неуклонно нарастает, не ослабевает после хорошего отдыха;
- болевые ощущения в различных частях головы, тела – иногда человек точно указывает, где у него болит, либо же не может описать локализацию патологического процесса;
- тошнота, вплоть до частой рвоты, которая не приносит облегчения состояния;
- снижение остроты зрения – вначале пелена или мушки перед глазами, затем выпадение определенных участков изображения, вплоть до слепоты;
- ухудшение памяти – патологическая утрата воспоминаний;
- нарушение сна.
Отдельные симптомы неврологических заболеваний позволяют поставить врачу правильный диагноз уже на первом консультировании – к примеру, при эпилепсии у больного возникают неконтролируемые судорожные припадки. Лечебные рекомендации к ним постоянно обновляются. Тогда как чаще в неврологии симптомы приходится дифференцировать – периферический паралич/парез, иные сбои иннервации, могут возникать при множестве болезней. Остается загадкой и такая патология, как мигрень – о ней известно уже сотни лет, но действенного лекарства так инее разработано.
Общие проявления неврологического характера при остеохондрозе
Неврологические проявления остеохондроза позвоночника заключаются в болевых синдромах спины. У большинства людей они носят кратковременный характер. Но в некоторых случаях, заболевание способно перейти в хроническую форму. Это нередко вызывает полную потерю трудоспособности человека.
Современной медицине известно множество проявлений остеохондроза. Неврологические – самые распространенные из них:
- Болевые ощущения, которые имеют спазматический характер. Проявляются в виде внезапных приступов. Определить точную локализацию боли, как правило, не удается. В шейном отделе позвоночника возникают при разнообразных движениях головы. Причинами возникновения этого проявления нередко становятся чрезмерные перегрузы позвоночника (поднятие тяжелых предметов), перенапряжения и переохлаждения. Вполне частым явлением бывает усиление болевого ощущения при смене позиции. Продолжаться такой приступ может в среднем 4-5 дней. Терминологическое название такого явления – люмбаго.
- Люмбалгией называют неврологическое проявление при остеохондрозе, которому характерно постоянное присутствие болевого ощущения. Различие между люмбаго и люмбалгией заключается в интенсивности боли. При люмбалгии она не настолько выражена. Больной чувствует дискомфорт во время ходьбы, при неудобной позе и в случаях переохлаждения.
- Люмбоишиалгия это проявление остеохондроза неврологического характера, во время которого болевой синдром распространяется на область ягодиц и переходит на нижние конечности. Именно в ногах образуется локализация болевого ощущения.
- При подколенном синдроме (еще одном проявление остеохондроза в области неврологии) болезненность чувствуется в районе ямки под коленной чашечкой. Синдром возникает в форме судорог.
- Кокцигодинией принято обозначать болезненный симптом в районе копчика, в тазовом дне. Наблюдается постоянное напряжение этих отделов. Боли возникают внезапно, и так же могут исчезнуть. Возможно ощущение дискомфорта в области репродуктивных органов и анального отверстия. Данное явление нередко возникает при беременности на поздних сроках.
Симптомами начала остеохондроза зачастую выступают чувство зябкости, холода и посинение конечностей. Также больной может наблюдать жжение в области поражения. В большинстве случаев заболевания, у пациента наблюдается нарушение нормального состояния кожного покрова. У человека возникает синюшность кожи, ломаются ногти и отекают конечности.
Список болезней нервной системы и их симптомы
К наиболее распространенным болезням относятся:
- Инсульт — острое нарушение кровообращения мозга с последующим отмиранием нервных клеток.
- Атеросклероз — утолщение и снижение эластичности сосудистых стенок.
- Аневризма — истончение и выпячивание стенки артерии, приводящее к ее разрыву.
- Энцефалит — воспаление головного мозга вирусной и бактериальной природы.
- Менингит — воспаление оболочки головного или спинного мозга.
- Полиомиелит — вирусное поражение ЦНС, к которому наиболее восприимчивы дети до 4 лет.
- Нейросифилис — венерическое поражение всех отделов ЦНС, приводящее к изменениям спинномозговой жидкости.
- Эпилепсия — хроническое заболевание, сопровождающееся судорожными припадками и не подающееся лечению.
- Синдром Туретта — болезнь, проявляющаяся непроизвольными звуками и движениями.
- Спинальная мышечная атрофия — поражение спинномозговых нейронов, отвечающих за движение мышц.
- Энцефалопатия — диффузное поражение тканей головного мозга, вызванное гипоксией и нарушением кровообращения.
- Невралгия — поражение периферических нервов, проявляющееся болью.
- Болезнь Альцгеймера — нейродегенеративное заболевание мозга.
- Болезнь Паркинсона — патология, характеризующаяся постепенной гибелью двигательных нервных клеток.
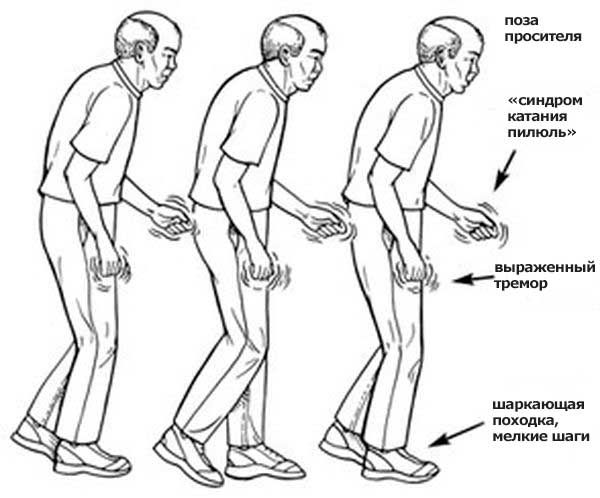
Хоть этот тип болезней относится к неврологии, симптомы заболеваний настолько многообразны, что их легко спутать с патологиями, причисляемыми к другим отраслям медицины.
Все признаки заболеваний нервной системы можно разделить на неврологические синдромы.
Вегетативный:
- учащенное сердцебиение;
- нарушения дыхания;
- перепады давления;
- головокружение.
Двигательный:
- дрожь, судороги;
- паралич;
- парезы;
- онемение частей тела.
Болевой:
- боль в голове и глазах;
- дискомфорт в сердце;
- невралгии нерва.
Общий:
- шум в ушах;
- расстройство речи;
- повышенная утомляемость и снижение работоспособности;
- нарушение координации и головокружение;
- трудности с засыпанием и ночные пробуждения;
- ухудшение памяти и концентрации;
- потеря сознания;
- расстройства стула;
- тошнота и рвота;
- снижение или полное отсутствие чувствительности;
- нарушения слуха и зрения;
- панические атаки и фобии;
- раздражительность, перепады настроения;
- лихорадка, интоксикация (при инфекционных поражениях).
Дети, страдающие патологиями ЦНС и ПНС, отстают в физическом и интеллектуальном развитии. У них наблюдается гипотрофия мышц, рефлекторные нарушения, зрительные и слуховые патологии.
Причины, провоцирующие нарушения нервной системы
Болезни неврологического характера бывают приобретенными и врожденными. Провокационными факторами, приводящими к нарушениям центральной нервной системы, являются:
- Травмы. Черепно-мозговое повреждение влечет развитие всевозможных неврологических расстройств.
- Болезни внутренних органов в хронической стадии.
- Наследственная предрасположенность. В этом случае проявление нарушений начинается с раннего возраста: это дефекты речи, тики, эпилептические приступы, нарушения двигательной функции, полная или частичная потеря чувствительности.
- Нарушения кровообращения сосудов головного мозга. Расстройства проявляются головокружением, дезориентацией, мигренью, а также спутанностью сознания.
- Истощение организма на нервной почве. Болезни, которые обусловлены этой причиной, отличаются психосоматическими признаками.
Диагностика и лечение в нашей клинике
Опытный невролог нашей клиники проанализирует жалобы пациента и выполнит детальный осмотр. Диагностика заболеваний ЦНС обязательно включает в себя оценку сознания пациента, его рефлексов, интеллекта и т.д.
Некоторые заболевания легко выявить по их симптоматическим проявлениям, но, как правило, постановка точного диагноза возможна только по результатам дополнительных исследований. В нашей практике мы используем самое современное диагностическое оборудование, позволяющее проводить такие высокоточные исследования, как:
- компьютерная томография головного мозга;
- ультразвуковые исследования;
- ангиография;
- электроэнцефалография;
- рентгенография;
- электромиография;
- люмбальная пункция и т.д.
Лечение каждого нарушения центральной нервной системы требует строго индивидуального и внимательного подхода. Терапию подбирает врач, но следует понимать, что некоторые нарушения не являются обратимыми, поэтому лечение может быть сугубо поддерживающим и симптоматическим.
Основной метод лечения заболеваний ЦНС – медикаментозный, но также хороший эффект оказывают физиотерапевтические процедуры, лечебная гимнастика и массаж. Хирургическое лечение может быть показано при выявлении кист, опухолевых новообразований. Как правило, все операции выполняются с использованием современной микрохирургической техники.
Возрастные неврологические патологии
Список неврологических заболеваний у людей старше 60 лет, которые неизлечимы: старческое слабоумие, рассеянный склероз (в настоящее время встречается и у более молодого поколения граждан), паркинсонизм, болезнь Альцгеймера, нарушение когнитивных функций. Причиной их развития считаются длительная артериальная гипертензия, не компенсированная лекарственной терапией, сбой метаболических процессов и недостаточное кровоснабжение головного мозга. Ниже представлен неполный список неврологических заболеваний (в таблице), связанных с нарушением памяти у людей пожилого возраста. Своевременное обращение за медицинской помощью улучшит качество жизни больного, позволит на какое-то время отодвинуть прогрессирование болезни.
Есть ли разница между неврологом и невропатологом?
Невролог и невропатолог – это названия одной и той же специальности. Специалист этой сферы занимается терапией патологий нервной системы (центральной и периферической). Разница заключается только в названии. Подобная путаница возникла по причине того, что во времена СССР медики, заканчивая институт, получали специальность «невропатолог».
Эти врачи занимались лечением исключительно патологий нервной системы. Однако с 1980 г. в медицинской практике появилась новая специализация – невролог. Непосредственно так именуют врача, занимающегося изучением отклонений в работе нервной системы, а также анализом возможных изменений, наличие которых не всегда приводит к патологии. Чтобы разобраться какие болезни лечит невролог и невропатолог выделим основные различия этих специальностей.
Кто такой невролог?
Невролог занимается наблюдением и лечением:
- опухоли мозга;
- невралгии;
- невриты;
- инсульты;
- энцефалиты;
- эпилепсия.
Кто такой невропатолог?
Невропатолог – медицинский работник той же специализации, что и невролог. Данный термин активно использовался ранее. Сегодня в поликлиниках практически не встречается кабинетов, на дверях которых указано «невропатолог». Однако сами пациенты, страдающие от нарушений нервной системы, по старой привычке называют так врачей. Им не понаслышке известно, кто такой невропатолог и что он лечит. Однако в современной номенклатуре медицинских специальностей присутствует только «невролог».
Невролог и невропатолог – разница
Зачастую даже самим медикам трудно сказать, чем отличается невролог от невропатолога. В большинстве стран СНГ это один и тот же врач-специалист, который занимается лечением нарушений нервной системы.
Однако, обратив внимание на термины, можно выделить коренное отличие. Оно заключается в том, что невропатолог:
- изучает возможные отклонения работы нервной системы;
- корректирует выявленные патологии;
- осуществляет профилактические мероприятия по предупреждению нарушений нервной системы.
Невролог – специалист, занимающийся лечением тех же нарушений, но не только во время заболеваний, а и в здоровом состоянии. Этот профиль врачей ориентирован на детальное изучение проблем нервной системы, которые зачастую не проявляются внешне. Такие пациенты считают себя абсолютно здоровыми, их практически ничего не беспокоит. Основная задача невролога – своевременно обнаружить отклонение и провести необходимую коррекцию. Это основное отличие невролога от невропатолога.
Симптомы, зависящие от стадии шейного остеохондроза
I стадия
Даже “запущенный” ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Начало дегенеративных процессов в хрящах позвоночных дисков. Симптоматика слабая, иногда может не наблюдаться совсем. Первые признаки остеохондроза шейного отдела позвоночника:
- дискомфорт в шее, руках, плечах, иногда переходящий в боль;
- головная боль;
- легкое ограничение двигательной активности шеи;
- быстро проходящие нарушения зрения;
- понижение чувствительности кожи воротниковой зоны.
Как правило, на первой стадии остеохондроза шейного отдела пациенты не обращаются к врачу, считая, что все симптомы связаны с усталостью, стрессом, возрастом, недосыпанием.
II стадия
На этом этапе началась протрузия позвоночных дисков, межпозвонковые щели сужаются, разрушается коллагеновое волокно фиброзного кольца диска. Появляются заметные болевые симптомы точечного характера из-за сдавления нервных стволов, усиливающиеся при движениях шеи и поворотах головы. Тут уже можно подозревать шейный остеохондроз, симптомы которого на второй стадии следующие:
- выраженные боли в шее, иногда с хрустом;
- кожа плеч и рук теряет чувствительность практически полностью;
- головные боли частые, долго не проходят;
- нарушения зрения с «мушками» в глазах;
- звон и шум в ушах;
- слабость мышц верхних конечностей;
- снижена четкость рефлексов сухожилий;
- боли стреляющего характера с отдачей под лопатку;
- ощущение комка в горле, проблемы с глотанием;
- нарушения сна, обычно бессонница.
Долгое удержание головы в одном положении приводит к сильным болям. На этой стадии развития болезни пациенты уже приходят к врачу за помощью.
III стадия
Фиброзное кольцо в диске разрушено, формируются грыжи. На третьей стадии наблюдается деформация позвоночника, смещения и вывихи позвонков из-за их слабой фиксации. Симптомы следующие:
- интенсивные, острые боли в шее, воротниковой зоне, области сердца;
- нарушена чувствительность кожи головы на затылке, в плечевой области, в руках, вплоть до полного отсутствия;
- грыжи шейного отдела позвоночника;
- парезы и параличи верхних конечностей;
- сухожильные рефлексы практически не наблюдаются.
Диагностика
Последовательность действий при диагностике причин болевого синдрома зависит от его расположения, характера и сопутствующих симптомов
При болях невыясненной локализации первоочередное внимание уделяют инструментальным методам – УЗИ, рентгенографии, МРТ, КТ, ЭКГ, гастродуоденоскопии и т.п. Список тестов и анализов назначает травматолог, терапевт, хирург или другой узкий специалист
Для оценки интенсивности болевого синдрома используют 2 системы градации – упрощенную и расширенную.
Упрощенная «шкала переносимости» включает 3 стадии:
- легкая боль – не мешает движению и выполнению повседневных дел;
- сильная боль – нарушает нормальный ритм жизни, не позволяет выполнять обычные действия;
- нестерпимая боль – спутывает сознание, способна спровоцировать обморок и шоковое состояние.
Расширенная градация подразумевает использование визуальной шкалы субъективной оценки – от 0 до 10, где «десятка» означает сильный болевой шок. В процессе обследования пациенту предлагают самому оценить интенсивность боли, потому результат может не соответствовать реальности.
Внимание! Интенсивность боли не всегда свидетельствует о тяжести патологического процесса, поэтому «прощаться с жизнью» при сильных болях, так же как и недооценивать легкую болезненность, не стоит. Только установив причину боли, ее интенсивность и характер, врач назначит подходящие обезболивающие препараты
Это связано с отличиями в механизме действия у разных групп анальгетиков – что подходит при ноцицептивном синдроме совершенно не эффективно при нейропатическом
Только установив причину боли, ее интенсивность и характер, врач назначит подходящие обезболивающие препараты. Это связано с отличиями в механизме действия у разных групп анальгетиков – что подходит при ноцицептивном синдроме совершенно не эффективно при нейропатическом.
Дисциркуляторная энцефалопатия
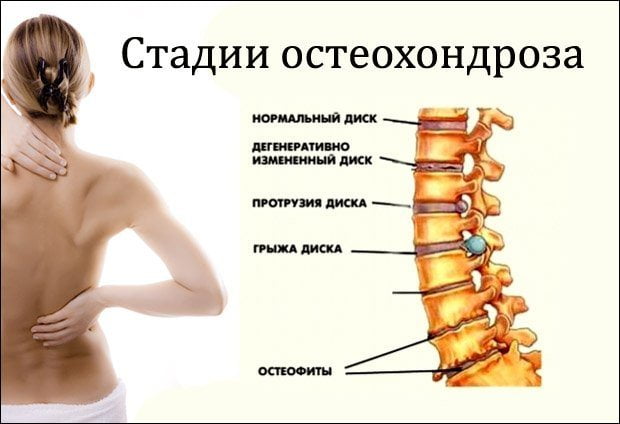
Данное заболевание развивается из-за неправильного кровообращения в головном мозге. Это может случиться по причине имеющегося у больного атеросклероза или гипертензии. Также болезнь головного мозга может развиться из-за остеохондроза, при котором деформируются позвоночные диски. Именно они сдавливают артерии, по которым происходит кровоснабжение мозга.
Симптомы заболевания носят неврологический характер. Начало данной болезни головы связано с обычной раздражительностью пациента, слабостью, нарушением сна. После этого развивается депрессия, агрессивное поведение без видимой причины. Затем происходит резкая смена повышенной возбудимости на апатию. Больной страдает от сильных головных болей и нарушения речи.
Домашние средства лечения
Как лечить невралгию в домашних условиях – направление самолечения, которое врачи могут порекомендовать для дополнения основной терапии. Народная медицина предлагает 3 раза в день принимать по полстакана отвара лекарственной ромашки. Она обладает противовоспалительными и успокаивающими свойствами при проблемах с тройничным нервом. Если беспокоит седалищный, можно прикладывать к больным местам листья свежего хрена. Для лучшего эффекта надо укутать теплым шарфом. Наряду с ромашкой можно принимать отвар мяты по 2 раза в день по полстакана. Возникшая левая межреберная невралгия быстрее пройдет, если выполнять самомассаж. Дополнить терапевтический эффект можно принятием ванн с шалфеем. Но помните, что подобные мероприятия необходимо согласовать с лечащим врачом.
Причины заболевания и факторы риска
Позвоночник человека представляет собой систему из 33-35 позвоночных костей сходной формы, но разных размеров. Они образуют единый столб, который способен не только постоянно поддерживать весь корпус человека, но и обеспечивать движения, а также гасить различные толчки при ходьбе и других движениях.
Поэтому основная физическая нагрузка ложится именно на эту систему. Причем в случаях поднятия и переноса тяжестей механическая нагрузка больше всего сказывается на поясничной области: вот почему невралгия поясницы – достаточно распространенная патология. Она связана с воспалительными процессами, протекающими в нервных волокнах спинного мозга, расположенных в пояснице и близлежащих областях спины.
Невралгия в основном проявляется как последствие других заболеваний, которые имеют различные причины:
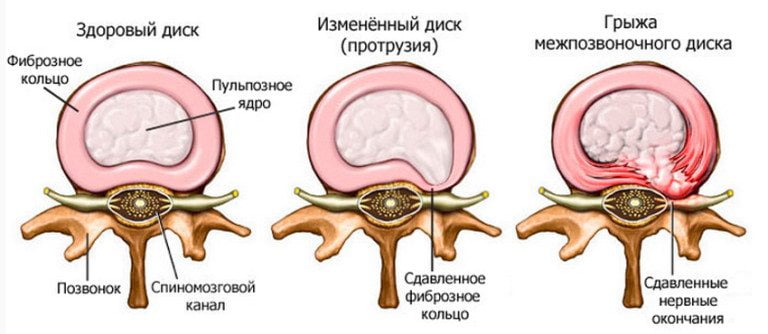
- остеохондроз поясничного отдела позвоночника симптомы которого могут длительное время себя никак не проявлять – разрушение костей идет постепенно, поэтому при первых же симптомах следует обратиться к врачу;
- протрузии и грыжи межпозвоночных дисков, в результате которых повреждаются нервные волокна и развивается невралгия позвоночника;
- воспалительные процессы в тканях, которые постепенно поражают нервные волокна;
- различные травмы (ушибы, переломы, смещения);
- спазмы и повышенное напряжение мышц в пояснице, в результате которого нервные волокна сдавливаются и воспаляются;
- гормональный дисбаланс (в особенности у женщин) приводит к недостаточному усвоению кальция костной тканью, из-за чего позвонки начинают постепенно разрушаться;
- развитие опухолей – как доброкачественных, так и онкологических: в данном случае симптомы и лечение заболевания будут достаточно специфическими в зависимости от причины формирования опухоли;
- обострение вируса герпеса – этот вирус встречается практически у всех людей, но его бурное развитие происходит нечасто, поэтому поясничная невралгия, порожденная этим фактором, встречается редко.
К факторам риска, которые сами по себе не являются самостоятельными причинами, но способствуют развитию патологии, относятся различные нарушения принципов здорового образа жизни и объективные причины:
- Часто невралгия поясничного отдела позвоночника развивается как результат нарушения метаболизма кальция – в организм поступает недостаточно веществ, которые способствую его усвоению, и самого кальция. К этому же фактору можно отнести злоупотребление алкоголем.
- Возрастной фактор – по мере старения организма все его кости становятся менее прочными из-за отложения неорганических солей.
- Нередко невралгия поясничного отдела позвоночника является следствием развития сахарного диабета.
- Длительное переохлаждение и постоянные стрессовые условия снижают иммунитет, в результате чего значительно увеличивается риск развития инфекционных заболеваний, которые плохо отражаются и на костях, и на здоровье нервной системы.
- Наконец, позвоночная невралгия может явиться следствием длительного нарушения осанки, особенно если у пациента с детства не сложились привычки постоянно следить за правильным положением своего тела.
ОБРАТИТЕ ВНИМАНИЕ
Невралгия пояснично крестцового отдела позвоночника всегда развивается очень медленно. Поэтому даже первые симптомы, проявляющие себя как дискомфорт в зоне поясницы и тем более болевые ощущения, следует рассматривать как первый сигнал и немедленно пройти диагностику. Тогда лечение будет наиболее эффективным.










Добавить комментарий