Методы эффективного лечения пансинусита
Содержание:
- Симптомы и диагностика пансинусита
- Полисинусит: что это такое и как возникает?
- Виды пансинусита
- Лечение пансинусита народными средствами
- Лечение
- Верхнечелюстной синусит
- Виды и классификация синуситов
- Каким может быть пансинусит?
- Хирургическое вмешательство
- Основные симптомы как проявляется заболевание
- Медикаментозная терапия пансинусита
- Причины возникновения заболевания
- Диагностика пансинусита
- Методы диагностики и расшифровка результатов
- Диагностика
- Разновидности пансинусита
- Лечение
- Меры профилактики
- Лечение заболевания
- Что такое пансинусит, каковы его причины, симптомы и лечение?
Симптомы и диагностика пансинусита
Существуют симптомы, которые присущи большинству воспалительных процессов, независимо от места их локации. К ним добавляются и другие, характерные для каждого заболевания в отдельности. Таким образом, формируется симптоматический комплекс, который при пансинусите выглядит так:
- выделения из носа (слизь или гной);
- повышение температуры тела (не всегда);
- лихорадка;
- озноб;
- головная боль;
- боль в области носовых пазух;
- потеря обоняния;
- бледность;
- отечность лица;
- сиплый, гнусавый голос;
- общая слабость организма.
Человек, страдающий пансинуситом, не может вести привычный образ жизни, любые физические нагрузки его быстро утомляют. Из-за слабости и болезненного состояния ему трудно учиться, работать, заниматься повседневными делами. Если речь идет о ребенке, то он становится капризным, теряет аппетит, плохо спит.
Врач в ходе диагностики определяет форму заболевания, после чего назначает лечение. Для этого применяются различные диагностические методы, например:
- рентгеновское исследование;
- магнитно-резонансная томография;
- эндоскопия;
- пункция;
- микробиологический анализ.
В первую очередь определяется пораженная пазуха, наличие отека и гнойных выделений, полипов. С помощью пункции осуществляется отделение слизи и гноя, промывание пазухи антисептическими растворами. Образец полученного материала отправляется на микробиологическое исследование. В результате определяется вид возбудителя, что позволяет назначить оптимальное для каждого случая лечение.
Полисинусит: что это такое и как возникает?
Представление о патологии сформировать просто. Нос — определенное звено дыхательной системы человека. Носовая полость – своеобразная система ходов, проходя которые вдыхаемый воздух согревается, параллельно очищается от примесей, попадающих при заборе.
Носовые каналы (соустья) очень узкие, соединяются с придаточными пазухами, находящимися в костях черепа. Путь от носа к придаточным пазухам «выстлан» слизистой оболочкой, постоянно выделяющей секрет. У здорового человека после забора воздух беспрепятственно проходит по этим лабиринтам.
Строение пазух носа
Когда в нос попадает инфекция, происходит отек слизистой оболочки, что провоцирует сужение, сжимание каналов. Соустья как бы закупориваются. Некоторый участок в носовых пазухах становится изолированным, что нарушает нормальные процессы жизнедеятельности, способствуя развитию синусита. Как только воспаление начинает охватывать сразу две и более пазух, синусит принимает следующую форму — полисинусит.
Виды пансинусита
Пансинусит бывает острым и хроническим. Острый пансинусит – это воспалительный процесс, который появился впервые в жизни. При адекватном лечении он больше не беспокоит, а если остался недолеченным или лечился нерационально, то переходит в хроническую стадию. Хронический пансинусит – это обострение заболевания как минимум трижды в год.
Пансинусит
И хроническая, и острая формы заболевания могут протекать в трех видах:
- Катаральный;
- Полипозный;
- Гнойный.
О катаральном процессе говорят при отсутствии гноя. Заболевание может завершиться на этой стадии или перейти в острую гнойную форму. Симптомы катарального пансинусита лечатся легко и быстро – таблетками, физиопроцедурами, народными средствами. Лечение может проходить в поликлинике.
Полипозный вид появляется в результате хронического воспаления. Отличается различными разрастаниями и утолщениями тканей. Полипозная, гиперпластическая, форма пансинусита может переходить в опухоль. Нередко полипы приходится удалять хирургическим путем.
Лечение пансинусита народными средствами
Лечение пансинусита должно проводиться только под наблюдение врача и со строгим соблюдением всех назначений. Если на заключительных этапах болезни или при катаральной форме на начальном этапе врач дает добро на лечение народными средствами, то можно воспользоваться некоторыми рецептами.
Это рецепты растворов для промывания носа. Опять же, только в условиях стационара или в поликлинике эти процедуры можно выполнить вакуумным методом и глубоко промыть пазухи. Каждый болеющий должен это понимать. Дома для промывания носа можно использовать настои, приготовленные из лекарственных трав ромашки, календулы, зверобоя. Травы завариваются на водяной бане. Для промывания и приготовления капель можно использовать сок каланхоэ и алоэ, спиртовую настойку хлорофилиппта. Все вышеперечисленные растительные средства оказывают противовоспалительный и противомикробный эффект.
Для выведения накопившихся во время болезни токсинов из организма рекомендовано обильное питье теплых чаев, витаминных настоев (шиповника, сухофруктов), свежеотжатых соков. Питье соков также будет способствовать укреплению жизненных сил организма.
Лечение
При легком течении этиотропная терапия заключается в подборе корректной антибиотикотерапии, если возбудителем заболевания являются бактерии. При вирусной инфекции используют интерфероны, синтетические нуклеозиды, а при грибковой этиологии болезни применяют фунгицидные средства.
Симптоматическая терапия необходима для облегчения общего состояния и профилактики побочных эффектов этиотропного лечения. Для устранения болей могут применяться нестероидные противовоспалительные средства, для купирования отека – антигистаминные препараты и воспаления глюкокортикоиды. Для стабилизации микрофлоры показан прием пробиотиков и пребиотиков.
Хирургическое лечение применяется при хронических и пролиферативных формах полисинусита, при невозможности восстановить консервативным путем проходимость отверстий пазух.
Верхнечелюстной синусит
Воспалительные заболевания пазух в наше время распространены как никогда и составляют 30% от всех ЛОР-больных. Чаще всего встречается верхнечелюстной синусит – воспаление верхнечелюстных придаточных пазух носа.
Классификация синуситов
По этиологии:
По течению:
При возбудителе вирусной этиологии наблюдается катаральное воспаление. При бактериальной – гнойное.
Причины развития
На развитие заболевания влияют общие и местные факторы. К общим причинам относятся:
- индивидуальная реактивность организма;
- конституция;
- состояние иммунитета;
- влияние внешней среды.
Местным фактором является нарушение оттока из пазухи и ухудшение ее вентиляции. Причины нарушения оттока также могут быть системными (аллергия) и местными (дефекты строения перегородки, полипы).
Сама инфекция проникает через носовые ходы, возникает вследствие травм или заносится током крови. При бактериологическом исследовании выделяют кокки, аденовирусы, грибки, реже палочки.
Симптомы
Заболевание начинается с появления таких симптомов, как:
- Интоксикация на фоне заложенности носа.
- Температура тела поднимается до 37,2-37,5 градусов.
- Характерны постоянные головные боли, которые могут усиливаться при наклоне головы вперед.
- Нажатие на область пазух будет болезненным.
- Нарушение дыхания носит периодический характер.
Верхнечелюстной синусит может быть как одно-, так и двухсторонним. Это зависит от того, какие пазухи оказываются вовлечены в процесс.
Выделения из носа при вирусной и бактериальной этиологии отличаются. При гнойном воспалении наблюдается выделение слизи желто-зеленого цвета. При катаральном процессе выделения более прозрачные.
Диагностика
При наружном осмотре наблюдается отечность со стороны поражения. Для точной диагностики верхенчелюстного синусита используется риноскопия. Диагноз будет подтвержден, если при исследовании носовых ходов будут обнаружены выделения, гиперемия, отечность слизистой оболочки.
Результаты клинического анализа крови будут типичны для воспалительного процесса. Назначается микробиологическое исследование для определения вида возбудителя и его чувствительности к препаратам.
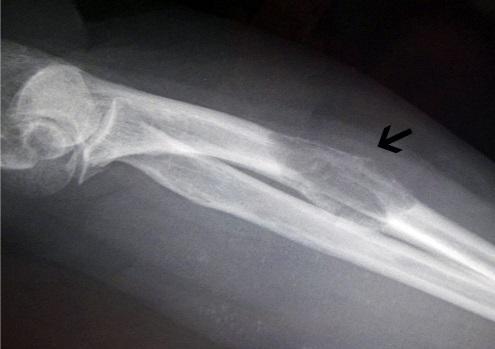
Информативно использование рентгеновского снимка в носоподбородочной проекции. При наличии верхнечелюстного синусита в пазухах будет определяться горизонтальный уровень жидкости.
При первых симптомах заболевания следует обратиться к врачу. Самолечение верхнечелюстного синусита или несвоевременная диагностика может привести к очень серьезным последствиям.
Лечение
При повышении температуры тела назначается постельный режим, обильное питье.
В нашей стране распространена методика лечения с помощью пункции. У этого способа есть несколько преимуществ. Быстрое удаление содержимого позволяет оперативно избавиться от гноя в полости пазухи, а лекарственные средства воздействуют непосредственно на слизистую оболочку. Показанием к данному методу является наличие слизисто-гнойного отделяемого.
Используют сосудосуживающие препараты, к ним относятся оксиметазолин, ксилометазолин, нафазолин и другие. Их недостатком является так называемый «синдром рикошета». Через 5-7 дней после начала использования они просто перестают помогать и начинают только усиливать отечность.
При наличии аллергической природы заболевания эффективно назначение антигистаминных препаратов.
После стихания гнойного воспаления применяют физиотерапевтические процедуры. Самими эффективными методами являются УВЧ-терапия и динамические токи.
Хронический верхнечелюстной синусит
Заболевание развивается на фоне регулярных эпидемий респираторных инфекций, которые ослабляют организм. Нельзя отрицать и влияние внешних неблагоприятных факторов, таких как пыль, газ и вредные выбросы в атмосфере.
При течении хронического верхнечелюстного синусита даже вне обострения присутствует заложенность носа. При обострении процесса появляется ощущение тяжести и боли в области пазух, появляется недомогание, субфебрильная температура тела.
Лечение аналогично острому процессу. Для ослабления симптомов заболевания нужно соблюдать несложные рекомендации. По возможности не переохлаждаться и меньше находиться на сквозняках. При первых признаках ОРЗ и ОРВИ общаться к врачу-терапевту. Соблюдение этих советов поможет избежать развития осложнений.
Профилактика
Главное направление профилактики верхнечелюстных синуситов – лечение ринита, насморка и острых респираторных заболеваний. При наличии анатомических предпосылок рекомендуется хирургическая коррекция.
Виды и классификация синуситов
В зависимости от того, какие именно пазухи поражены воспалительным процессом, различают такие виды синуситов:
- гайморит;
- фронтит;
- сфеноидит;
- этмоидит.
Гайморит — наиболее распространенный вид воспаления, который образуется в верхнечелюстных (гайморовых) пазухах носа. При фронтите возбудители заболеваний поражают слизистую оболочную лобных пазух, сфеноидит — название воспаления оболочки клиновидного синуса, этмоидитом называют воспалительный процесс, развивающийся в решетчатой кости носа.
По характеру течения заболевания синуситы делятся на острые и хронические: острое заболевание возникает внезапно, имеет ярко выраженные симптомы и может длиться не более 6-8 недель, хронические синуситы имеют менее яркие проявления, их лечение занимает более продолжительное время. Кроме того, хронические заболевания отмечаются частыми рецидивами.
Синусит — заболевание, которому подвержены как взрослые, так и дети. Детские синуситы отмечаются более острыми формами течения болезни и более сложной диагностикой.
По своей форме синуситы бывают:
- экссудативными (с выделениями слизи, гноя);
- продуктивными (с образованием наростов, тканей).
В первую группу входят:
- серозные;
- катаральные;
- гнойные синуситы.
Во вторую:
- пристеночно-гиперпластические;
- полипозные синуситы.
Катаральный и серозный синуситы характеризуются воспалением слизистых оболочек синусов с выделением большого количества прозрачной слизи без образования гноя. При гнойном заболевании в носоглотку выделяется гной зеленого или зелено-желтого оттенка, иногда со сгустками крови.
При развитии гиперпластического синусита в синусе разрастается ткань слизистой оболочки носовой пазухи. Даже если воспалительный процесс стихает, то канал, по которому слизь должна выходить в носоглотку, все равно остается сузившимся или полностью перекрытым. Полипозный синусит характеризуется разрастанием тканей слизистой оболочки в виде полипов, которые также затрудняют отток слизи из пазухи носа.
Существует классификация синуситов в зависимости от причины возникновения заболевания:
- травматический — причиной воспаления является травма костей лица;
- бактериальный — возбудителем воспалительного процесса стали бактерии (стафилококки, стрептококки);
- вирусный — возбудители — вирусы (ОРВИ, грипп);
- грибковый;
- аллергический — воспаление произошло в результате аллергической реакции;
- медикаментозный.
При инфекционной природе синусита имеет значение путь проникновения инфекции. Возбудитель заболевания может проникнуть в синусы с вдыхаемым воздухом, через кровь или корни больных зубов, если речь идет о гайморите.
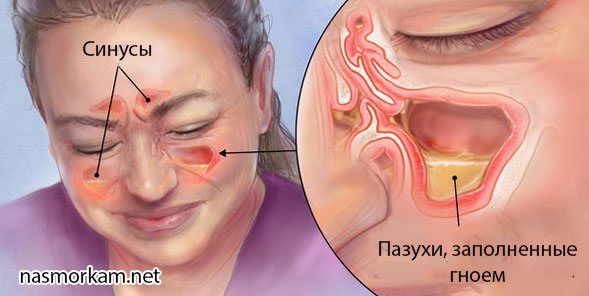
Воспалительный процесс может одновременно развиваться на слизистых оболочках носовых пазух и в носовой полости — такое воспаление называют риносинуситом. Если поражена группа носовых пазух с одной стороны лица — развивается гемисинусит, в случае, когда воспаление затронуло все синусы — пансинусит, опасное заболевание, характеризующееся тяжелым, нередко осложненным течением.
Каким может быть пансинусит?
Пансинусит можно условно разделить на два вида: хронический и острый. Однако, оба вида условно можно поделить еще на несколько форм:
- катаральную;
- полипозную;
- гнойную.
Полипозный тип пансинусита обычно характеризуется наличием мелких наростов – полипов, которые разрастаются в толще слизистой оболочки носа. Причина этого – постоянный отек, который не подвергается никакому лечению на протяжении длительного отрезка времени. Сначала слизистая оболочка носа незначительно утолщается, образуя мелкие бугорки, которые со временем перерастают в полипы. Побороть полипозный пансинусит намного сложнее, чем катаральную форму, однако, при правильно назначенном лечении он также со временем отступит. Самое главное условие – действовать строго по назначению врача.
Каждая из вышеописанных форм таит в себе скрытую опасность и является серьезным поводом для обращения в медицинское учреждение. Однако, часто бывает, что пациенты попросту игнорируют тревожные симптомы и запускают болезнь еще больше. Развивается хронический или острый гнойный пансинусит, лечить который можно исключительно под наблюдением лечащего врача.
Проходы носовых пазух вследствие отека сильно сужаются и не могут обеспечивать нормальный отток слизи. Как следствие, она начинает скапливаться в носовых пазухах и постепенно перерождаться в гной. В некоторых случаях обеспечить его беспрепятственный отток одними лишь терапевтическими методами не представляется возможным. Пациенту назначается целый комплекс физиотерапевтических процедур, позволяющих не только убрать видимые симптомы, но и быстрее вылечить пансинусит.
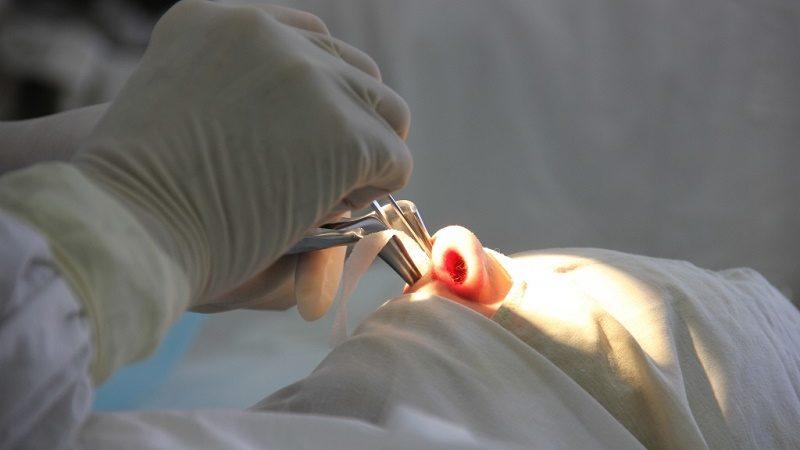
Хирургическое вмешательство
Устанавливать диагноз и подбирать лечение должен только врач. Например, распознать симптомы хронического пансинусита достаточно трудно, как и подобрать адекватное лечение. Самостоятельно определиться с выбором медикаментов не получится, ведь нужно учесть не только возможную реакцию организма не препарат, его взаимодействие с другими средствами, но и степень развития патологии. К тому же в некоторых случаях требуется хирургическое вмешательство.
Решение о необходимости операции принимает лечащий специалист в том случае, если медикаментозная терапия не помогает, гнойные скопления откачать естественным путем не получается, они уже продвигаются в сторону мозга. Также в том случае, если наросли полипы.
Современная медицина позволяет произвести удаление полипов из носа безболезненно
Основные симптомы как проявляется заболевание
В первую очередь это общеинтоксикационный синдром, связанный с тем, что в кровь поступает большое количество токсинов и идет воспалительный процесс.
У человека болит голова, поднимается температура, ломит суставы, теряется аппетит и появляется выраженная слабость.
Какие местные симптомы помогут заподозрить болезнь:
- Отделяемое из носа. Оно может быть слизистым, гнойным и даже с примесью крови.
- Заложенность, отсутствие обоняния, отек слизистой носа.
- Боль. При поражении нескольких пазух нет четкой локализации боли. Пациента беспокоит и дискомфорт в области верхней челюсти, и боли в области лба и переносицы, некоторые больные говорят о том, что болит и сжимает всю голову.
Важно! У конкретного человека симптомы могут отличаться. Так, у некоторых больных отекает область век, лба и щек
У других появляются опоясывающие головные боли, у некоторых снижается зрение и нарушается координация движений.
https://www.youtube.com/watch?v=https ://www.youtube.com/watch?v=c7bC4rnmQNk
Медикаментозная терапия пансинусита
К лечению болезни необходимо относиться очень серьезно. Вовремя не выявленная патология, неправильный медикаментозный курс, халатное отношение со стороны медиков и пациентов могут привести к смерти или, в лучшем случае, инвалидности. Оставив больного без должного внимания, возникает риск скопления гнойных масс в структурах головного мозга, что часто провоцирует потерю зрения.
Действия медиков концентрируются на:
- восстановлении правильного дыхания через нос;
- устранении боли и сопутствующей симптоматики.
Носовые пазухи промываются с использованием специального оборудования или в домашних условиях. Промывания основаны на методе Проетца, баллонной синусопластики и выполняются с использованием Ямик-катетера. Если приходится вскрывать лобную пазуху, необходима процедура трепанопункции. Также делаются проколы на забитых пазухах.
Промывание может выполняться с использованием:
- физраствора;
- морской воды;
- Фурацилина;
- пищевой соды;
- солевой воды;
- перекиси водорода.
Назначаются следующие назальные капли в нос, антибиотики:
- Нафтизин;
- Санорин;
- Лоратадин;
- Назин;
- Анаферон;
- Интерферон;
- Триамсинолон;
- Преднизолон;
- Дексаметазон;
- Эдем;
- Трихомицин;
- Нистатин.
Причины возникновения заболевания
Среди причин большое значение имеет состояние иммунной системы и наличие хронических очагов инфекции в организме. Обычно патогенные вирусы и бактерии попадают в синусы воздушно-капельным путем через естественные соустья.
То есть сначала микробы проникают на слизистую носа, а оттуда через каналы соединяющие нос и пазухи попадают и в сам синус. У детей нередко встречается гематогенный путь передачи инфекции (через кровь). Это бывает при тяжелом течении инфекционных болезней, таких как корь, скарлатина, коклюш и др.
Воспаление верхнечелюстной пазухи может быть связано с проблемными зубами, которые прилежат к ее нижней стенке.
В этих случаях патология отличается упорным рецидивирующим течением, а излечение заболевания невозможно без хирургической санации зуба.
Способствуют развитию проблемы:
- аденоиды в детском и взрослом возрасте;
- искривление перегородки, хронические риниты;
- наличие полипов;
- профессиональный вредности и суровый климат;
- снижение местной иммунной реактивности.
На самом деле пансинусит развивается не так часто, как считают многие пациенты. Для того чтобы у человека воспалились сразу все пазухи нужен целый ряд серьезных способствующих факторов, например, тяжелые болезни (сахарный диабет, гипотиреоз, сепсис) или резкое снижение иммунитета (ВИЧ, прием цитостатиков, химиотерапия).
Развитие патологии у относительно здорового человека может наблюдаться при длительном отсутствии лечения острой формы.
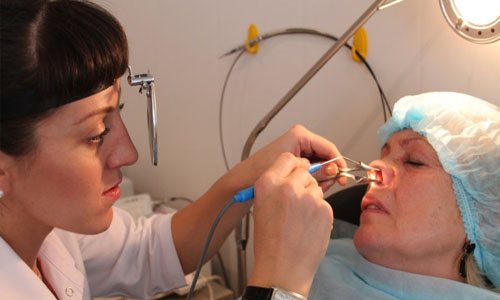
Диагностика пансинусита
Если у больного возник пансинусит, лечение необходимо начинать как можно быстрее. Для этого необходимо обратиться за помощью к специалисту. Основываясь на жалобах и симптоматики, он проведет осмотр и назначит обследование.
Все начинается с рентгеновского исследования. Этот метод позволит определить местонахождение слизи и утолщение слизистой оболочки. Если картина неясна, то доктор назначает компьютерную томограмму. Этот способ позволяет определить строение пазух, а также характер и степень болезни.
После этого проводится пункция диагностического характера. Для исследования из пазух берется немного содержимого. Это позволяет определить возбудителя и восприимчивость их к антибиотикам.
Также сдается анализ крови, по которому видно увеличение СОЭ и лейкоцитов.
Методы диагностики и расшифровка результатов
Затягивать с проведением диагностики при синусите не стоит. При промедлении можно нанести вред глазнице и головному мозгу. В случае возможности проведения компьютерной томографии, которая способна наиболее точно описать предполагаемый диагноз, врач назначает такое исследование. В основном данная процедура проводится при хроническом полисинусите. Рентген не способен предоставить достаточно сведений, а также выявить инородные тела и вирусы.
Сегодня эндоскопия — это самое точное исследование в лечении данного заболевания. Единственный недостаток — редкие случаи оборудования лечебных кабинетов подобным аппаратом.
Диагностика
Для диагностики заболевания используют целый ряд лабораторных и инструментальных исследований. На первом приеме доктор тщательно собирает анамнез, уточняет жалобы и осматривает больного.
1
При осмотре обращают внимание на выделения в носовых ходах, наличие аденоидов, гребней, шипов и искривлений на перегородке, а также на состояние зубов верхней челюсти. После проведения рентгенограммы в классической прямой проекции можно установить диагноз двусторонний гайморит или фронтит
После проведения рентгенограммы в классической прямой проекции можно установить диагноз двусторонний гайморит или фронтит.
2
Если доктор подозревает пансинусит, то необходимо проведение КТ или МРТ, потому что оценить состояние других пазух с помощью рентгена практически невозможно. По результатам КТ и выставляют этот диагноз.
3
Дополнительно назначают проведение общего анализа крови, который подтверждает наличие воспалительного процесса в организме. Кроме этого, специалист может взять посев из носа для установления микрофлоры и ее чувствительности к антибиотикам.
Разновидности пансинусита
Есть несколько разновидностей этого заболевания. Некоторые из них поддаются консервативному лечению, другие требуют проведения неотложной операции.
Катаральный
Катаральный пансинусит чаще всего имеет вирусное происхождение. При этом гнойное содержимое не накапливается в околоносовых пазухах. Слизистая отекает и разрастается, вызывая характерные для заболевания симптомы.
Полипозный
Такое заболевание возникает из-за полипов в полости носа или околоносовых пазух. Наросты частично или полностью закрывают соустья, за счет чего нарушается дренаж и аэрация носовых пазух.
Гнойный
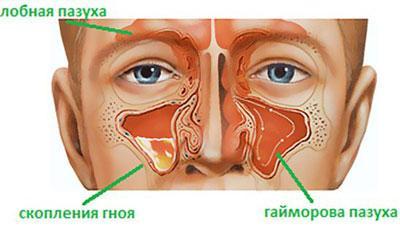
Гной, который присутствует в пазухах носа, может просачиваться сквозь стенки пазух в иные структуры, к которым относится и головной мозг. При гнойном пансинусите очень велик риск развития тяжелых осложнений, поэтому лечение всегда только хирургическое.
Лечение
При появлении первых симптомов острого пансинусита следует незамедлительно начинать лечение. Пансинусит – тяжелая патология, приводящая к развитию угрожающих жизни осложнений.
Специалисты проводят комплексную терапию, направленную на ликвидацию причин и устранение симптомов заболевания.
Медикаментозная терапия
- Этиотропное лечение пансинусита заключается в использовании антибактериальных и сульфаниламидных препаратов – «Азитромицина», «Амоксициллина», «Ципрофлоксацина». Длительность антибиотикотерапии — 7-10 дней. Системное антибактериальное лечение обычно дополняют местными антибиотиками в виде спреев для эндоназального введения – «Полидекса», «Изофра». Противогрибковые средства назначают больным, если пансинусит был вызван грибами рода Кандида – «Нистатин», «Флуконазол», «Кетоконазол». Если пансинусит возник на фоне гриппа или иной острой вирусной инфекции, назначают препараты интерферона, «Кагоцел», «Ингавирин».
- Патогенетическая терапия включает средства, разжижающие слизь и выводящие ее из пазух – «Синупрет», «Амброксол». Противоотечным действием обладают сосудосуживающие назальные капли и спреи – «Називин», «Тизин», «Ринонорм». Перед закапыванием носа его следует промыть с помощью физраствора или спреев «Аквамарис», «Долфин», «Аквалор».
- Симптоматическая терапия облегчает состояние больного, уменьшает головную боль и способствует оттоку гноя. Лихорадящим больным показан постельный режим, прием жаропонижающих средств – «Нурофена», «Парацетамола». Больным назначают противовоспалительные препараты – «Диклофенак» эффективный при остром воспалении и «Индометацин» эффективный при хроническом воспалении, а также антигистаминные средства – «Лоратодин», «Цетрин», «Супрастин».
- Гормональные местные препараты – «Фликсоназе», «Тафен».
- «Ринофлуимуцил» – комбинированный препарат, оказывающий сосудосуживающее, местное противовоспалительное и муколитическое действие. Спрей «Ринофлуимуцил» обеспечивает физиологическое очищение околоносовых пазух.
- Общеукрепляющее лечение — иммуностимуляторы, иммуномодуляторы, витаминно-минеральные комплексы.
Специальные методики, направленные на лечение пансинусита
Пункционные методики применяют в тех случаях, когда беспункционное лечение не дает положительных результатов и есть риск развития грозных осложнений — менингита, тромбоза, сепсиса, приводящих к инвалидизации и даже смерти больного. При гнойном пансинусите выполняют прокол одной из стенок пазухи для создания «коридора откачки» накопившихся масс застоявшейся слизи.
Беспункционное лечение синус-катетером ЯМИК
Беспункционные методики – перемещение лекарств или физраствора с созданием избыточного давления жидкости и синус-катетер ЯМИК. Больным назначают промывание пазух носа. Для этого используют антибактериальные растворы, которые улучшают вытекание гнойных масс и уничтожают микробы.
После стихания острых симптомов проводится физиотерапия — магнитотерапия, УВЧ, микроволновая терапия, электрофорез,ультразвук, ингаляции, грязелечение.
Полипозный пансинусит лечат хирургическим путем. Оперативное вмешательство направлено на восстановление нормального оттока слизи из околоносовых пазух. В настоящее время проводят эндоскопические операции при полипозном пансинусите. С помощью эндоскопов врачи удаляют разросшиеся соединительнотканные элементы с минимальной степенью инвазии. Преимущества такого хирургического вмешательства — безболезненность, малая инвазивность, точность разрезов, быстрая адаптация, видеомониторинг операции.
Народная медицина
В домашних условиях лечить пансинусит можно с помощью паровых ингаляций, промываний носа и использования средств, повышающих иммунитет.
- Паровые ингаляции уменьшают заложенность носа и способствуют разжижению и оттоку слизистого отделяемого.
- Промывать нос дома рекомендуют физраствором, который можно купить в аптеке или сделать самостоятельно. Для этого половину чайной ложки соли следует развести в стакане теплой воды.
- Для повышения иммунитета полезно употреблять в пищу много свежих овощей и фруктов, пить много жидкости, которая разжижает слизь и выводит токсины из организма. Полезно пить свежевыжатые соки, теплые травяные чаи, простую воду.
- Липовый чай или настой хорошо снимает головную боль, возникающую при пансинусите.
- Яблочный уксус и мед помогают справиться с патологией на начальной стадии ее развития.
- Из меда и сока алоэ готовят капли, которые закапывают в каждую ноздрю трижды в день.
- Прогревания пазух носа можно проводить в домашних условиях только после консультации со специалистом.
Меры профилактики
Специфической профилактики у данного заболевания нет, поэтому рекомендуется придерживаться здорового образа жизни, правильно питаться, при необходимости принимать витамины и тщательно отслеживать состояние своих слизистых оболочек. Первые признаки недуга должны послужить сигналом для обращения за медпомощью и дальнейшего прохождения противовирусной или антибактериальной терапии.
Также желательно пересмотреть свои привычки и отказаться от пагубных пристрастий, таких как курение и употребление алкоголя. К тому же не будет лишним полоскать носоглотку растворами морской соли во время непростой эпидемиологической обстановки.
Вдобавок важно помнить, что болезни ЛОР-органов по своей распространенности занимают первое место. К счастью, современная медицина с успехом научились их лечить
Если говорить о пансинусите, то эта патология встречается не реже гайморита. Но своевременная диагностика с последующим лечением легко устраняет эту проблему. Что же до профилактики, то она в первую очередь нацелена на активизацию внутренних защитных сил организма, что поможет избежать рецидива патологии.
Лечение заболевания
При ухудшении состояния здоровья необходимо немедленно обратиться к специалисту. Он сможет правильно оценить имеющиеся симптомы. Лечение будет зависеть от клинической картины и результатов проведенных исследований.
Для подтверждения диагноза больного направляют на рентгенографию придаточных пазух носа. Лечение начинают незамедлительно, как правило, больного госпитализируют. При своевременном обращении добиться выздоровления можно с помощью консервативной терапии. Однако, если момент был упущен или процесс перешел в хроническую форму, необходимо будет делать прокол придаточных пазух носа и пробивать каналы, чтобы откачать гной.
Лечение пансинусита должно быть комплексным. Оно направлено на устранение причины возникновения заболевания и снятие симптомов для облегчения состояния пациента.
Все виды заболевания, кроме катарального, в основном вызваны патогенными или условно-патогенными микроорганизмами, поэтому этиологическое лечение заболевания заключается в применении антибактериальных препаратов. В обязательном порядке отбирается материал для бактериологического исследования с целью определения возбудителя и его чувствительности к противомикробным средствам. Однако этот анализ делается довольно долго, поэтому лечение начинается незамедлительно. Выбранным препаратом является антибиотик широкого спектра действия. При отсутствии положительного результата в течение нескольких дней, принимается решение о необходимости его замены. Если к этому времени готовы результаты бактериального посева, то препарат выбирается на их основании. Противомикробное средство применяется в виде внутримышечных инъекций и дополняется использованием капель или спрея с антибиотиком.
Патогенетическая терапия направлена на облегчение носового дыхания больного, разжижение и выведение гноя из пазух. Для снятия отека слизистой оболочки используют сосудосуживающие капли или спреи — Називин, Тизин и др. Разжижить слизь или гной и вывести их из пазух помогут Синупрет или Амброксол. Перед использованием этих препаратов нос нужно обязательно промыть солевыми растворами: физиологическим раствором, Аква Марисом, Но-солем или др.
Острый гнойный пансинусит характеризуется повышением температуры тела до + 39…+40°С. В таком случае нужно обязательно применять жаропонижающие средства на основе Ибупрофена или Парацетамола в возрастных дозах. Кроме того, целесообразно использование препаратов из группы НПВС — они оказывают противовоспалительное, жаропонижающее, противоотечное и обезболивающее действие.
В сложных случаях используют и гормональные препараты — Фликсоназе, Ринофлуимуцил. Они обладают выраженным сосудосуживающим, противовоспалительным и муколитическим действием.
Параллельно применяются иммуностимуляторы, иммуномодуляторы и витамины с целью укрепления иммунитета.
Лечение народными средствами в случае возникновения пансинусита категорически запрещено. Их можно использовать в качестве вспомогательных средств и только по согласованию со специалистом. Иначе вместо выздоровления больного можно очень быстро добиться значительного ухудшения состояния его здоровья.
Что такое пансинусит, каковы его причины, симптомы и лечение?
Пансинусит, что это такое, не понаслышке знают все те, кто хотя бы раз в жизни сталкивался с этим неприятным заболеванием. Его суть заключается в том, что у пациента одновременно воспаляются все придаточные пазухи, доставляя огромный дискомфорт и негативно влияя на общее состояние. Несмотря на огромное количество неприятных ощущений, человек должен найти в себя силы, для того чтобы начать лечение. Ведь, если оно было произведено вовремя, очень скоро любые, даже самые сильные симптомы отступят.









Добавить комментарий