Лечение паратонзиллярного абсцесса
Содержание:
- Профилактика
- Осложнения
- Виды и причины паратонзиллита
- Симптомы паратонзиллярного абсцесса
- Диагностика
- Симптомы паратонзиллярного абсцесса
- Лечение абсцесса лёгкого
- Реабилитация
- Профилактика
- Характеристика проблемы
- Причины возникновения
- Разновидности
- Профилактика
- О заболевании
- Причины и механизмы развития
- Как лечить медикаментами
Профилактика
К сожалению, довольно часто пациенты попадают в стационары с уже сформировавшимися запущенными формами нагноительных осложнений. Это свидетельствует о позднем обращении к врачу для лечения основного заболевания. Необходимо помнить:
- Все воспалительные, особенно гнойные процессы в области лица, носа и горла очень опасны.
- Не следует затягивать с обращением за медицинской помощью при ангинах, затянувшемся насморке, фурункулах, травмах носа и горла.
- Выполнять строго все рекомендации, являться к врачу для наблюдения, особенно при гнойных ангинах.
- Не заниматься самолечением.
- Желательно провести радикальное лечение при хронических заболеваниях ЛОР-органов (тонзилэктомия при хроническом тонзиллите, санирующие операции на пазухах носа при хроническом синусите).
uhonos.ru
Осложнения
Обычно течение паратонзиллярного абсцесса заканчивается выздоровлением, однако при высокой вирулентности патогенной флоры и ослаблении защитных сил организма может развиться такое грозное осложнение, как флегмона парафарингеального пространства, она сопровождается такими нарушениями:
- интоксикация организма;
- пациент испытывает сильное слюноотделение;
- сложность при открывании рта;
- высокая температура тела;
- больному становится сложно дышать, и он практически не может глотать.
Особенно опасен переход флегмона в гнойный медиастинит, что приводит к следующим последствиям паратонзиллярного абсцесса:
- тромбофлебит;
- кровотечения шейных сосудов;
- септические процессы;
- инфекционно-токсический шок;
- некроз тканей.
Виды и причины паратонзиллита
Существует определенная классификация заболевания по форме и области локализации воспалительного процесса. Паратонзиллит по месту расположения бывает:
- передним (распространенная форма патологии, поражающая небную миндалину, обычно в передне-верхней области);
- задним (выраженная гиперемия тканей локализуется между дужкой и миндалиной);
- боковым (редкая форма, иногда наблюдается внешнее проявление односторонней отечности боковой части шеи);
- нижним (поражение тканей нижней области мягкого неба, отечность вызывает интенсивные болевые ощущения).
Определение формы патологии поможет установить диагноз и назначить эффективное лечение. Различают основные стадии болезни:
- Отечный паратонзиллит. Редкой форме патологии характерна односторонняя отечность мягкого неба и дужек. Сопутствующими признаками выступает гиперемия язычка, побледнение слизистой оболочки. Выраженная отечность затрудняет определение локализации поражения.
- Инфильтративный паратонзиллит. Наблюдается интенсивная гиперемия. Ткани окружающие небную миндалину приобретают насыщенный ярко-красный цвет. Возле очага воспаления образуется с одной стороны выбухание. Мягкое небо становится несимметричным. Отсутствие своевременной терапии может спровоцировать переход стадии в гнойный абсцесс.
- Паратонзиллярный абсцесс. Симптомы носят интенсивный болевой характер. В области воспаления образуется гнойник, в котором при нажатии заметно содержимое. Опасность состояния заключается в высокой вероятности распространения инфекции по всему организму.
Паратонзилярный абсцесс, не подразумевает лечение в домашних условиях, ввиду возможных осложнений и стремительного ухудшения состояния пациента. Причинами тонзиллита могут выступить:
- Ангина, вызванная стрептококковой инфекцией. Нарушение рекомендаций врача лора, с преждевременным завершением курса лечения, часто становится причиной скрытых патологических процессов. Провоцирующим фактором может выступить простое переохлаждение при ангине.
- Хронический тонзиллит. Очагом распространения инфекции является миндалина.
- Частичное удаление миндалины. После операции возможно развитие паратонзиллита при неполном иссечении гланд.
- Кариес. Выраженные поражения зубов нижней челюсти могут выступить источником инфекции.
- Заболевания, связанные со снижением иммунных свойств организма (СПИД, синуситы, диабет).
- Внешние факторы. Вредные привычки, неблагоприятные условия жизни, способствуют развитию патологии.
Вылечить гнойниковый абсцесс, в острой форме, такой как паратонзиллярный тонзиллит, довольно трудно. Потребуется хирургическое вмешательство и терапия в условиях стационара. Паратонзиллярный абсцесс не заразен, являясь гнойным воспалительным осложнением острой, или хронической формы ангины. Угрозу для окружающих могут нести тонзиллиты, выступающие источником распространения инфекции.
Симптомы паратонзиллярного абсцесса
В случае возникновения паратонзиллярного абсцесса симптомы очень похожи на проявления ангины. Первым тревожным признаком является сильная боль в горле. Тем не менее, при открытии рта мы видим опухшие горло с изменениями, похожими на язвочки.
Симптомы паратонзиллярного абсцесса чаще всего развиваются в следующей последовательности:
- температура тела резко повышается до 38–39 °C;
- трудности с глотанием;
- боль в горле, как правило, односторонняя (но не исключено двухстороннее развитие абсцесса);
- при глотании боль может отдавать в ухо, зубы или затылок с той стороны, с которой болит горло;
- боль резко усиливается при попытке открыть рот;
- полностью открыть рот невозможно из-за спазмов жевательных мышц;
- слабость, боль в мышцах;
- состояние больного при отсутствии лечения быстро ухудшается, наблюдаются признаки микробной интоксикации: головная боль,
- тошнота, головокружение, диарея;
- увеличение лимфатических узлов под нижней челюстью, на затылке.
Паратонзиллярный абсцесс, если его не лечить, может привести к очень серьезным последствиям — затрудненное дыхание, инфицирование соседних органов, пневмония. Поэтому, если вы увидите признаки, указывающие именно на абсцесс, вы должны срочно принять меры.
Диагностика
Диагноз паратонзиллярного абсцесса выставляется при визуальном осмотре, сопоставлении клинических и лабораторных данных.
При осмотре наблюдается следующая картина:
- Гиперемия (покраснение) зева. Слизистая рыхлая, без бликов.
- Миндалины увеличены (гипертрофированы). Различают 3 степени. Для чего надо мысленно разделить зев на две половины. В центре язычок. От которого в стороны до миндалин расстояние так же делится на 3 половины. 1 степень выставляется при незначительном увеличении миндалин – их размер не превышает 1/3 до язычка. При 2 степени размер не более 2/3. 3 степень выставляется в случае касания миндалинами(ой) язычка.
- Больной не может открывать рот или только приоткрывает его. Из-за чего речь нечеткая.
Также при осмотре выявляется лихорадка до 39-40 °C, одутловатость (сглаженность контуров) шеи. При ее пальпации резкая болезненность в области миндалин.
Если имеется односторонний абсцесс (он встречается в 9 из 10 случаев), то миндалина со стороны поражения вывернута в сторону язычка и вперед. Так, при левостороннем абсцессе вышеописанные признаки слева. Так же и при правостороннем.Анализы крови имеют воспалительный характер:
- Лейкоцитоз со сдвигом влево. Количество белых кровяных телец в несколько раз превышает норму. Больше всего палочкоядерных нейтрофилов — лейкоциты, участвующие в гнойном воспалении.
- СОЭ ускорено в несколько раз.
- C-реактивный белок выше нормы.
Симптомы паратонзиллярного абсцесса
Инкубационный период обычно составляет 3-5 суток после острой ангины или обострения хронического тонзиллита. У лиц с ослабленным иммунитетом/пожилых людей абсцесс может сформироваться в течение суток. Клинически абсцесс горла (паратонзиллярный абсцесс) проявляется характерным симптомокомплексом (боли в горле, тризм жевательной мускулатуры, гнусавость речи), однако уровень их выраженности и наличие других местных и общих симптомов зависит от стадии воспаления и локализации абсцесса.
Передневерхний паратонзиллярный абсцесс
В большинстве (90% случаев) встречается передневерхний паратонзиллярный абсцесс. Практически сразу появляются и нарастают общие симптомы интоксикации, обусловленные реакцией организма. Как правило, резко повышается температура тела до 38-39°С, появляется озноб, головная боль, общая слабость, увеличиваются региональные лимфатические узлы, которые при пальпации становятся болезненными, в анализах крови появляются воспалительные изменения. Пациенты жалуются на сильные боли в горле, чаще, с одной стороны, иррадиирущие в ухо, тризм жевательной мускулатуры, обусловленный вовлечением в патологический процесс глоточных мышц/связок, привкус гноя при глотании, откашливаются пахнущие гнойные комочки, обильную саливацию.
Часто отмечается нарушение функции мягкого неба, что проявляется гнусавостью. В редких случаях абсцесс такой локализации может самостоятельно вскрыться, что проявляется резким улучшением общего состояния, снижением тризма и появлением в слюне примеси гноя и дальнейшее течение может быть без температуры. При осложненном/затяжном течении прорыв гнойника происходит чаще на 14-18 сутки, а при распространении гноя в окологлоточное пространство гнойника самостоятельно может не вскрыться вообще, при этом состояние пациента прогрессивно ухудшается.
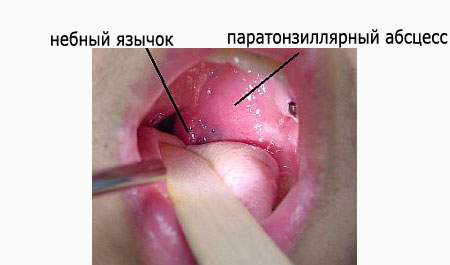
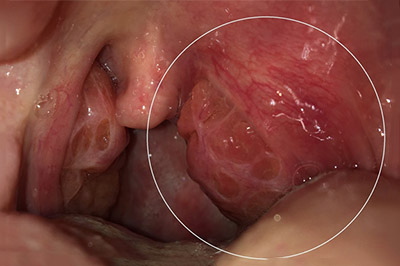
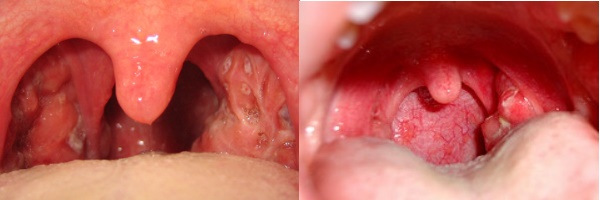
На фоне выраженного болевого синдрома пациенты зачастую принимают вынужденное характерное положение с наклоном головы в больную сторону и вперед. При мезофарингоскопии определяется асимметрия зева, воспалительная инфильтрация, гиперемия, гнойники на гландах, представляющие собой гнойные шарики, отек язычка, небных дужек и мягкого неба, медиальное смещение миндалины со стороны абсцесса, ограничение при открывании рта. Белые гнойники в горле — на гландах не являются характерным признаком абсцесса. Ниже приведено фото паратонзиллярного абсцесса.
Задний паратонзиллярный абсцесс
Гораздо реже (5-8% случаев) гнойник в горле локализуется в задней части (задний паратонзиллярный абсцесс). При этом клинические проявления в части общих симптомов во многом сходны с абсцессом передневерхней локализации, а местные симптомы имеют характерные особенности. Тризм, как правило, отсутствует, локализация гнойника в горле ограничена задней небной дужкой, что создает высокий риск развития отека гортани и последующего стеноза гортани.
Нижний паратонзиллярный абсцесс
Достаточно редкая локализация (0,5-0,8% случаев) и его развитие связано преимущественно с одонтогенной причиной. Паратонзиллярный абсцесс локализуется между язычной и небной миндалиной (за нижней третью небной дужки). При фарингоскопии — ассиметрия зева, обусловленная инфильтрацией нижнего полюса миндалины/небно-язычной дужки, при этом практически интактными остаются верхние отделы. Характерным симптомом является резкая боль при надавливании на корень языка. Иногда происходит реактивный отек гортани с вовлечением в воспалительный процесс язычной поверхности надгортанника.
Следует отметить, что типичные симптомы у взрослых не развивается при сниженной реактивности организма, например, на фоне приема антибиотиков, при сопутствующих системных заболеваниях. В частности, болевой синдром в горле присутствует, однако он менее выражен и не препятствуют процессу глотания жидкости, воспаление в ротоглотке нерезко выражено относительно здоровой стороны.
Инфильтрация и гиперемия миндалин/дужек приобретают часто цианотический (застойный) оттенок. Регионарные лимфоузлы незначительно увеличены. При таких формах воспаления может наблюдаться субфебрилитет или даже протекать без температуры, а изменения в крови могут быть минимальными и даже в пределах нормы.
Лечение абсцесса лёгкого
Терапия подбирается в зависимости от характера течения (острый/хронический), причины заболевания, инфекционного агента, ставшего причиной воспалительного процесса, чувствительности к антибиотикам и наличия сопутствующей патологии у пациента.
Доктора
специализация: Пульмонолог / Терапевт / Хирург
Мамедов Руслан Эльдарович
2 отзываЗаписаться
Подобрать врача и записаться на прием
Лекарства
Сульфадимезин
Эритромицин
Трихопол
Эуфиллин
Левомицетин
После проведения антиботикочувствительности назначается наиболее эффективный препарат: Левомицетин, Эритромицин, Морфоциклин, Олеандомицин и т.д.;
Эффективно проведение бронхоскопии с удалением, отсасыванием гнойного содержимого из полости с последующим введением туда антибиотика, подобранного по антибиотикограмме.
Хорошо себя зарекомендовала комбинация антибиотиков с сульфаниламидами (Сульфадимезин, Сульфадиметоксин, Норсульфазол). Применяются отхаркивающие средства
Важно обеспечить эффективный дренаж за счёт придания пациенту правильного положения тела.
При центрально расположенных или множественных двусторонних абсцессах, осложнённых кровотечением дополнительно в лёгочную вену вводят антибактериальную инфузионную терапию. Основой для приготовления раствора выступает хлорид натрия, куда добавляют витамин С, гидрокортизон и гепарин
Инфузия проводится непрерывно капельно со скоростью 12-15 капель в минуту.
Общеукрепляющее лечение, которое включает повторное переливание крови, соблюдение высококалорийной диеты и введение витаминов (А, С, группы В).
При отсутствии эффекта от консервативной терапии в течение 1,5-2-х месяцев поднимают вопрос о целесообразности проведения оперативного вмешательства.
Процедуры и операции
Хирургическое вмешательство проводится для полного удаления гноя и иссечения некротизированной ткани лёгкого. Операция может проводиться двумя методами:
- резекция лёгкого;
- дренирование абсцесса (торакотомия, торакоцентез, пневмотомия).
Поэтапный процесс операции
- При проведении обычной торакотомии пациенту дают интрахеальный наркоз; пациента кладут на валик на здоровый бок. Больному можно придать полубоковое положение, чтобы избежать затекания гнойного содержимого в здоровое лёгкое.
- Разрез производится по ходу рёберной дуги в заранее отмеченной точке. Поднадкостнично удаляется 1-2 ребра. В зависимости от давности процесса и размеров гнойной полости разрез может достигать 4-6 см. При большом диаметре абсцесса объём операции значительно увеличивается.
- После удаления межрёберных мышц и самих рёбер оценивают плевральную полость (свободна/заращена) по состоянию пристеночной плевры.
- Нормальная или малоизменённая плевра свидетельствует об отсутствии сращений с висцеральной плеврой, а утолщенная и плотная париетальная плевра указывает на срастание и вовлечение в воспалительный процесс висцеральной плевры. Иногда через тонкостенную париетальную плевру можно увидеть движущееся при дыхании лёгкое.
- Если плевральная полость свободна, то производится пневмотомия либо оперативное вмешательство разделяется на 2 этапа.
- При проведении одноэтапной операции плевральную полость вскрывают, лёгкое захватывается и фиксируется по всей окружности предполагаемой пневмотомии к париетальной плевре. Такая операция проводится, если есть неотложные показания из-за тяжёлого гангренозного, нагноительного процесса, когда потеря времени угрожает жизни пациента. Риск развития гнойного плеврита отходит на второй план.
- При проведении двухэтапной операции на обнажённую плевру накладывается тампон, рана наглухо зашивается. Через 8-10 дней проводят второй этап операции: швы снимаются, рана разводится, удаляются тампоны и производится пневмотомия.
При одно- и двухэтапной пневмотомии перед разрезом проводится пункция лёгкого при помощи толстой иглы для поиска полости. Вскрытие гнойника производится по ходу неизвлечённой иглы. При поверхностном или большом очаге операция считается простой, а при глубоком расположении небольшого абсцесса – сложной.
Реабилитация

В период реабилитации пациенту назначается медикаментозная терапия, куда входят следующие группы препаратов:
- Антибактериальные средства в виде внутримышечных инъекций, например «Цефтриаксон» или «Пенициллин». Выбор препарата будет зависеть от возбудителя инфекции.
- Введение «Гемодеза» с целью детоксикации организма.
- Полоскание горла антисептическими растворами.
- Профилактика развития кандидоза при употреблении антибиотиков.
- Антигистаминные средства.
- НПВС для устранения болевого синдрома и воспалительного процесса.
Обычно все препараты назначают в виде инъекций из-за наличия у пациента острой боли в горле. Выздоровление наступает через три недели. При развитии осложнений прогноз ухудшается, возможен смертельный исход.
Профилактика
- В результате исследований было обнаружено, что выгоды от лечения ангины антибиотиками являются умеренными и что многие пациенты нуждаются в лечении для предотвращения возникновения гнойного тонзиллита. В результате канадского исследования было обнаружено, что 30% пациентов с острой болью в горле нуждаются в лечении антибиотиками.
- 50% снижение назначения антибиотиков детям не сопровождается увеличением числа госпитализаций с паратонзиллярным абсцессом.
- О применении антибиотиков при тонзиллите вы можете узнать здесь – Антибиотики при тонзиллите. Какие нужны и стоит ли их принимать.
Характеристика проблемы
Паратонзиллярный абсцесс – воспаление клетчатки миндалин гнойного характера, последняя стадия паратонзиллита, что выступает одной из самых тяжелых форм поражения глотки. В 80 % случаев причиной развития заболевания выступает хронический тонзиллит. Болезнь чаще всего развивается осенью или весной. При отсутствии лечения она провоцирует развитие таких осложнений, как флегмона шеи, медиастинит, сепсис.
Возбудителями болезни выступают стрептококки, пневмококки или грибы Candida. При поражении миндалин их углубления наполняются гноем, обычно очаг воспаления односторонний. После регулярных острых воспалений ткань миндалин покрывается рубцами, которые способствуют нарушению оттока гнойного отделяемого из больших углублений, поэтому она полностью не очищается.
Абсцесс имеет вид круглого образования красного цвета, через поверхность которого просвечивается желтое содержимое. При пальпации некоторый участок образования будет мягким из-за содержания в нем гноя. Зев при этом смещен в противоположную абсцессу сторону.
Причины возникновения
Причины образования абсцесса
Главной причиной образование полости и накопления в ней гноя является попадание болезнетворных микроорганизмов в ткани, которые окружают небные миндалины. Как правило, данный абсцесс практически не диагностируется, как самостоятельное заболевание, скорее оно представляет собой осложнение какого-либо патологического воспалительного процесса, протекающего в глотке или ротовой полости.
Болезни десен и зубов способствуют развитию патологии
Предрасполагающими факторами, которые могут спровоцировать образование паратонзиллярного абсцесса, являются:
- Заболевания глотки бактериальной природы – в большинстве случаев абсцесс тканей, окружающих небные миндалины, образуется на фоне тяжелого течения тонзиллита, фарингита или ангины. Если эти воспалительные процессы не долечивать или игнорировать, то патогенная флора быстро и активно размножается, распространяюсь на ткани ротоглотки и опускаясь в дыхательные пути.
- Болезни зубов и десен – при поражении зубной эмали или тканей десны, длительно не леченных кариозных полостях и хроническом пародонтозе в ротовой полости образуется очаг постоянной инфекции, от которого болезнетворные микроорганизмы свободно распространяются на миндалины, глотку, ткани, окружающие миндалины. Если иммунитет человека снижен, то патогенные бактерии вполне могут стать причиной развития патологии.
- Травмы горла – нередко причиной развития абсцесса тканей расположенных вокруг миндалин является повреждение слизистой оболочки, через которое в глубокие слои попали бактерии и начали активное размножение. Часто случайные травмы горла возникают при неудачно проведенных диагностических манипуляциях (гастроскопии, бронхоскопии, биопсии), когда пациент ведет себя беспокойно и мешает врачу выполнить все аккуратно.
Наиболее склонны к развитию патологии лица, которые часто болеют, страдают хроническим тонзиллитом, длительно принимают антибиотики и имеют ослабленный иммунитет.
Разновидности
Некоторые симптомы паратонзиллита различаются при разных видах или формах заболеваниях. Выделяют несколько классификаций болезни:
- По форме и тяжести различают несколько видов паратонзиллита (их еще можно назвать стадиями заболевания, хотя не обязательно легкие формы переходят в тяжелые):
- Отечный паратонзиллит – редкая, но возможная форма болезни. Характеризуется эта форма паратонзиллита отечностью мягкого неба и небных дужек с одной стороны, увеличением в размерах маленького язычка, изменением цвета слизистой оболочки (обычно она бледнеет или становится прозрачной). Из-за большого отека присутствуют сложности с локализацией места воспаления.
- Инфильтративный паратонзиллит – форма заболевания, которая через три-пять дней при отсутствии лечения переходит в самую тяжелую гнойную форму – паратонзиллярный абсцесс. На этой стадии ткани, которые окружают миндалину, становятся ярко-красного цвета, а в месте воспаления (ниже, выше или сбоку от миндалины) появляется выбухание. При осмотре видно, что мягкое небо имеет несимметричную форму.
- Паратонзиллярный абсцесс – самая последняя стадия паратонзиллита. Место воспаления выделяется проявившимся гнойником или абсцессом. Внутри него видно светлый гной, а при нажатии инструментом наблюдается колебание содержимого гнойника.
- По локализации воспаления выделяют следующие виды паратонзиллита:
- передний паратонзиллит, его еще называют передне-верхним: инфекция распространяется от верхней части миндалины вверх; это самая частая локализация,
- задний паратонзиллит: отек наблюдается на задней небной дужке,
- нижний паратонзиллит: воспаляются ткани ниже миндалины, внешние признаки выражены не столь явно, но может болеть язык на воспаленной стороне,
- боковой или наружный паратонзиллит: воспаление наблюдается снаружи от миндалины, иногда наблюдаются отек и боль в шее на воспаленной стороне, а при развитии здесь паратонзиллярного абсцесса возможно наличие тризма мышц; это самая редкая локализация.
Профилактика
Чтобы не лечить паратонзиллит, лучше предупредить его появление. В целях его профилактики необходимо:
укреплять иммунитет (сюда включено все: общее закаливание организма и непосредственно закаливание горла, регулярная физическая активность, водные и воздушные процедуры),
лечить хронические заболевания носа и носоглотки (например, синусит, аденоиды),
лечить заболевания горла и полости рта – хронический тонзиллит, кариес; особое внимание стоит уделить ангине (закончить лечение антибиотиками, даже если кажется, что болезнь уже отступила),
корректировать свое состояние при сахарном диабете или СПИДе,
отказаться от вредных привычек (курение, прием алкоголя).
Паратонзиллит – очень серьезное заболевание, но и оно поддается лечению, если серьезно к этому отнестись. Вовремя обратившись к врачу, можно избежать развития более сложных форм паратонзиллита и вылечиться без хирургического вмешательства.
В программе Елены Малышевой подробно рассказывается про паратонзилит, а так же чем он опасен и как его лечить:
О заболевании
Паратонзиллярным абсцессом называют гнойный процесс в околоминдаликовой клетчатке, в которой возникает сначала воспаление (паратонзиллит), а затем формируется полость, наполненная гноем. В большинстве случаев он развивается, как осложнение ангины и хронического тонзиллита и чаще локализуется с одной стороны. Это одно из самых распространенных инфекционно-воспалительных заболеваний глотки. Чаще всего встречается у людей с хроническим тонзиллитом и лиц с ослабленным иммунитетом.
При поздней диагностике или отсутствии адекватного лечения может повлечь за собой сепсис, инфекционно-токсический шок, гнойный медиастинит, кровотечение из сосудов шеи и другие опасные для жизни осложнения.
В зависимости от локализации процесса принято выделять следующие виды паратонзиллярного абсцесса: передний, задний, нижний, наружный — по отношению к нёбной миндалине. В 90% случаев наблюдается передне-верхнее расположение гнойника, что связано с затрудненным оттоком гноя с верхнего полюса миндалин.
Причины и механизмы развития
Паратонзиллит никогда не возникает на фоне полного здоровья. Обязательным условием для его развития является проникновение вирулентных (болезнетворных) микроорганизмов в паратонзиллярное пространство из различных гнойных очагов. Чаще всего этот процесс сопровождает течение ангины или хронического тонзиллита.
В последнем случае распространению инфекции способствует наличие крипт, глубоко пронизывающих ткань миндалины и рубцовых сращений (в результате повторного воспаления), которые затрудняют их дренаж. В таких условиях при снижении иммунной защиты происходит быстрое размножение патогенных бактерий. Кроме того, при хроническом тонзиллите могут поражаться слизистые железы, расположенные в зоне верхней части миндалины. При накоплении в них микробов они быстро обсеменяют окружающие ткани, включая паратонзиллярную клетчатку.
Иногда паратонзиллит диагностируется у лиц с отсутствием небных миндалин (после тонзилэктомии). Это возможно при наличии добавочной дольки в надминдаликовом пространстве, которая часто остается незамеченной во время операции и в дальнейшем создает условия для формирования абсцесса.
Существуют также другие причины и пути проникновения инфекции в клетчатку вокруг миндалин.
- Заболевание может быть связано с кариозным процессом зубов нижней челюсти и воспалением надкостницы ее альвеолярного отростка.
- В редких случаях инфекция проникает в паратонзиллярную клетчатку из полости среднего уха или распространяется с током крови из других возможных патологических очагов.
В качестве возбудителей болезни могут выступать различные микроорганизмы. Чаще всего гнойное воспаление в этой области вызывают:
Также в патологическом процессе могут участвовать условно-патогенные микроорганизмы, которые активизируются при снижении иммунитета и действии неблагоприятных факторов.
При паратонзиллите воспалительные изменения в околоминдаликовой клетчатке могут быть на разной стадии развития. В связи с этим принято выделять три клинические формы:
Из них первые две выявляются редко, на долю последней приходится около 80-85 % случаев. Но, по сути, все они являются стадиями одного процесса.
Если заболеванию предшествует патология миндалин, то первые жалобы появляются у человека по истечении нескольких дней после стихания воспаления.
Основными симптомами болезни являются:
- интенсивная односторонняя (в 10 % случаев двухсторонняя) боль в горле, усиливающаяся при глотании и отдающая в ухо и зубы;
- ухудшение общего состояние – повышение температуры тела до фебрильных цифр, головная боль, слабость, недомогание;
- обильное слюноотделение (из-за боли пациент не сглатывает слюну и она вытекает из угла рта);
- резкий и неприятный запах изо рта;
- невнятная речь;
- невозможность полностью открыть рот (судорожное сокращение жевательной мускулатуры, которое свидетельствует о созревании абсцесса);
- боль при повороте шеи и головы (поражение шейных мышц и глотки);
- нарушение глотания (поперхивание при попытке проглотить жидкую пищу).
По мере прогрессирования заболевания усиливается интоксикация и боль в горле, нарушается сон. Больной занимает вынужденное положение, пытаясь хоть немного облегчить свое состояние (полусидя с наклоненной вниз и в сторону головой или лежа на боку). Из-за мучительной боли он голодает.
Если абсцесс вскрывается самостоятельно (на 4-6 сутки), то общее состояние может улучшаться. Но в связи с глубоким залеганием очага гной не всегда выходит наружу, а может распространяться в клетчаточные пространства шеи. При затяжном течении прорыв гноя может наступать только через 14 и более дней от начала болезни.
Как лечить медикаментами
Паратонзиллярный абсцесс нуждается в длительном медикаментозном лечении, основу которого составляют антибиотики. К консервативному лечению прибегают только на начальной стадии заболевания.
Можно ли лечить паратонзиллярный абсцесс бисептолом? Бисептол – противомикробный препарат, который не относится к группе антибиотиков. Это лекарственное средство используют уже несколько десятков лет, поэтому многие бактерии не реагируют на него. Бисептол менее токсичен, но и менее эффективен в лечении абсцессов. Принимать решение о целесообразности использования препарата в лечении флегмонозной ангины может только врач.
Без квалифицированной медицинской помощи возможны следующие осложнения:
- Флегмона шеи – заболевание характеризуется быстрым распространением некроза, поражением нервных пучков и сосудов в шее. Гной начинает спускаться в пространство за грудиной, что может привести к нарушению в работе легких и сердца.
- Ангина Людвига – характеризуется широким распространением гнойных выделений. Заболевание развивается на фоне проникновения анаэробных микробов, которые отличаются повышенной агрессивностью. При патологии происходит увеличение шеи в размерах на фоне скопления газа в отмерших тканях.
- Сепсис – с кровотоком патогенные микробы разносятся по всему организму.
- Инфекционно-токсический шок – сильная интоксикация на фоне отравления организма продуктами распада мертвых тканей. Без своевременной медицинской помощи, возможно, наступление коматозного состояния.
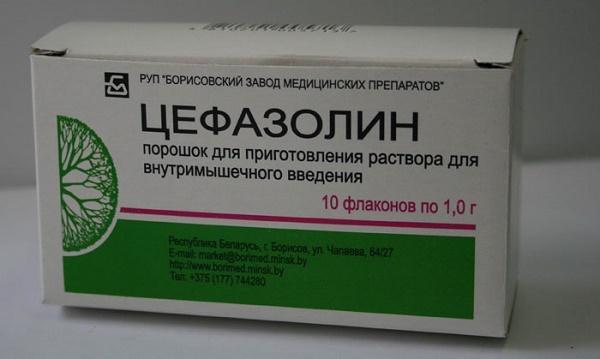
Для эффективного лечения используют антибактериальные средства на основе амоксициллина, макролиды, цефалоспорины последних поколений – Цефазолин, Цефураксим, Амиксацин.
Дополнительно назначают обезболивающие средства, иммуномодуляторы, витаминные комплексы. Обязательно необходимо полоскать горло растворами, которые содержат антисептические и антибактериальные вещества – фурацилин, мирамистин.
Биопарокс – наиболее эффективный препарат для лечения флегмонозной ангины. С его помощью удается приостановить активный рост патогенных микроорганизмов, уменьшить очаги воспалений. Лекарство имеет ярко выраженное антибактериальное и противовоспалительное действие.











Добавить комментарий