Поллиноз
Содержание:
Поллиноз — сезонный аллергический насморк
Некоторые маленькие аллергики мучаются от недуга практически на протяжении всего года — начиная с весны и до поздней осени.
Сезонность
Имеется четкая взаимосвязь возникновения симптомов недуга с периодом цветения определенных растений. Пыльца растений и споры плесневых грибов попадают в дыхательные пути, вызывая развитие заболевания.
Проявления
Возникает зуд в носу (ребенок трет нос) и чихание, затрудняется дыхание через нос, нередко возникает светобоязнь и слезотечение. Симптомы могут сопровождаться кашлем и удушьем.
Общее состояние обычно не нарушается — отличительный признак от ОРВИ.
Проявления недуга усиливаются при ветреной и жаркой погоде, за городом или в лесопарковой зоне — обусловлено увеличением концентрации пыльцы (аллергенов) в воздухе.
Четыре волны поллиноза — по периоду цветения и опыления растений
Сроки появления симптомов зависят от климатической зоны, но в целом общая тенденция сохраняется.
Первая волна — весеннее обострение
Обычно приходится на апрель-май, вызывается пыльцой деревьев в период цветения: тополя, березы, клена, дуба, ольхи и других.
Вторая волна — летний сезон
Весенне-летний период с пиком в июне-июле. Обусловлено цветением дикорастущих растений и злаков (кукуруза, рожь). Пыльца мелкая и с потоком воздуха легко переносится на расстояния до 500 км.
Третья волна — в преддверье осени
Летне-осенний период с пиком в августе-сентябре. Аллергенами выступает пыльца сорных трав (лебеды, полыни, амброзии), подсолнечника и других.
Четвертая волна — начало отопительного сезона
В помещениях воздух пересушивается и раздражает слизистые оболочки дыхательных путей, провоцируя обострение недуга.
Диагностика
При первых симптомах аллергического риноконъюнктивита необходимо обратиться к врачу. Во-первых, что убедиться в том, что он именно аллергический. Ведь похожие симптомы сопровождают многие вирусные инфекции, например, тот же грипп. Во-вторых, чтобы выявить аллерген и приступить к лечению.
Во время обострения поллиноза проводится осмотр слизистой оболочки носа, конъюнктив глаз. При необходимости проводится исследование слизистых выделений и рентген пазух носа, чтобы определить их состояние. Также назначается анализ крови.
Во время ремиссии важно выявить аллерген, которым вызывается поллиноз. Для этого врач-аллерголог проводит кожные тесты с пыльцевыми и иными веществами
Возможные аллергены наносят на специальный пластырь и помещают на предплечье пациента. Через несколько часов возникает реакция, на основании которой врач делает заключение.
Этиология
Причиной Поллиноза являются аллергены пыльцы ветроопыляемых растений. Выделены три основные группы растений с аллергенными свойствами. В первую входят деревья и кустарники (дуб, платан, орех, вяз, ясень, береза, тополь, клен, орешник, ольха, карагач, весьма редко сосна, ель). Пыльца их вызывает весенний пик заболеваемости П. Вторая группа включает дикорастущие (мятлик, пырей, костер, овсяницу, ежу, лисохвост) и перекрестноопыляемые культивируемые (рожь и кукурузу) злаки, которые вызывают весенне-летнее увеличение концентрации пыльцы в воздухе. Пыльца злаковых трав обладает более выраженными аллергенными свойствами, чем пыльца деревьев. Третью группу составляют растения с наиболее высокой аллергенной активностью — сорные травы (сорняки), напр, различные виды амброзии (см.), полыни (см. Лекарственные растения), представители семейства марьевых, лебеды, сорной конопли, дурнишниколистной циклахены. Местные пыльцевые аллергены играют ограниченную роль, напр, грецкий орех, сирийские розы, мальвы, хлопчатник в Узбекистане, шелковица в Грузии, саксаул черный, портулак крупноцветковый, опунция буро-колючковая, роза индийская в Туркмении.
Предполагают, что пыльцевые аллергены представляют собой комплекс белков с углеводами или пигментами пыльцы. Кроме того, без-белковые азотсодержащие фракции — полипептиды с различным мол. весом — сохраняют аллергенные детерминанты. Из пыльцы деревьев, полыни, лебеды, конопли выделено от 3 до 6 антигенных компонентов, обладающих разной активностью, из пыльцы злаковых трав — от 4 до 15. Аллергены присутствуют не только в пыльце, но и в других частях растения, напр, в семенах, листьях. С помощью реакции преципитации в геле (см. Иммунодиффузия) обнаружены общие антигены в пыльце родственных растений, напр, таких злаковых, как тимофеевка, райграсе, овсяница, мятлик; общие антигенные свойства имеются у карагача и вяза, тополя и осины, амброзии и подсолнечника, циклахены и амброзии. При повышенной чувствительности к пыльце злаковых трав может наблюдаться перекрестная чувствительность к продуктам, содержащим хлебные злаки. Возможно хроническое течение П. без отчетливой сезонности, т. к. хлебные злаки входят в состав многих продуктов, которые употребляются в пищу постоянно. У больных с амброзийным поллинозом или с П. от пыльцы подсолнечника возможно обострение заболевания при употреблении в пищу семян подсолнечника или продуктов, получаемых из них. Общие аллергенные свойства с пыльцой сложноцветных имеют такие продукты, как репа, редис, редька, лук, турнепс, горчица, морковь, капуста и др. Резкое обострение Поллиноза может быть вызвано травами, напр. тысячелистником, ромашкой, назначаемыми с лечебной целью.
Для определения вида пыльцы в аллергологии (см.) используют упрощенные схемы и атласы, в основу к-рых положены признаки строения аллергенной пыльцы. Большая часть пыльцы выбрасывается растением в утренние часы. Для развития П. необходимо достаточное содержание пыльцы в воздухе. Пыльца растений обладает фактором проницаемости, благодаря к-рому она может проходить через эпителий слизистой оболочки носа. В носовом секрете здоровых людей обнаружено вещество белковой природы, тормозящее активность фактора проницаемости пыльцы.
У 50—60% больных выявлено наследственное предрасположение к аллергии (см.); среди больных преобладают работники умственного труда, Более высокой заболеваемости в городе способствует общее загрязнение атмосферы промышленными и выхлопными газами, хим. аллергенами и др.
Как проявляется сезонная аллергия?
Поллиноз вначале напоминает вирусное или простудное заболевание и сопровождается насморком, слезотечением, кашлем и чиханием. Спустя некоторое время начинают развиваться симптомы, которые можно разделить на два этапа.
- Этап.
Появляется зуд в носовой области, горле, ушах и трахее. Появляется отек век, а конъюнктива краснеет и воспаляется. Появляются слизистые выделения из носа в процессе частого изматывающего чихания. Глаза болят от света, вследствие чего возникает светобоязнь. Человек чувствует «песок» в глазах, постоянное слезотечение.
- Этап.
Усиливается дальнейшее воспаление. В глазах скапливается гной. Возможно повышение температуры, особенно это распространено среди взрослых людей, а также появление крапивницы. Пациентам с бронхиальной астмой становится трудно дышать.
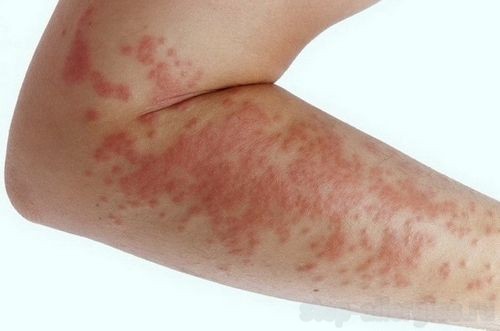
Крайняя степень интоксикации организма характеризуется отеком Квинке, контактным и атопическим дерматитами, циститом, а также воспалением наружных половых органов.
Острая форма поллиноза способна вызвать осложнения, а именно, ухудшение аппетита, раздражительность, депрессию и головные боли. Кроме того, проглатывание пыльцы губительно отражается на органах ЖКТ, вызывая тошноту, рвоту и острые боли в животе.
Симптомы аллергии присутствуют от двух недель до пяти месяцев. Иногда симптомы проходят самостоятельно, но обычно требуют лечения, и его отсутствие усиливает симптомы. Осложнение сезонной аллергии представляет собой бронхиальную астму.
Основной провокатор поллиноза пыльца цветущих растений, однако заболевание могут также спровоцировать резкая смена температуры и повышенный холод.
Народные способы лечения
Симптомы аллергического ринита можно лечить с помощью нетрадиционной медицины: соком сельдерея. Сельдерей – это кладезь полезных веществ, витаминов и минералов.
Принимать его следует внутрь: детям 3-4 чайные ложки, взрослым 5-7 ложек на протяжении 10-15 дней.
Так же, можно проводить стоун-терапию (лечение плоскими камнями): достаточно двух камней, которые охлаждаются в морозильной камере, а затем прикладываются к гайморовым пазухам до полного согревания самого камня. Данный способ терапии снимает покраснения глаз и уменьшает выделения из носа.
Симптоматика этого заболевания может возникнуть в считанные секунды, среди признаков поллиноза, как правило, наиболее распространёнными являются проблемы с дыхательной системой:
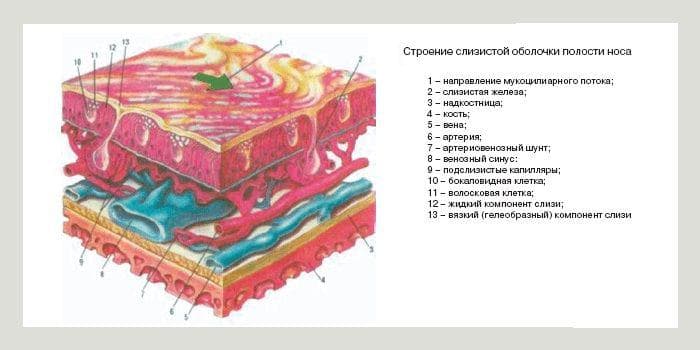
- заложенный нос, слизь из носовой полости, чихание, жжение в носу (проявляется аллергический ринит – воспаляется слизистая оболочка полости носа);
- покрасневшие глаза, слезоточивость или сухость слизистых оболочек глаз (возникает аллергический конъюнктивит – воспаляется слизистая оболочка глаз);
- появляется кашель, в горле начинает першить (таким образом, проявляется аллергический фарингит – воспаляется слизистая оболочка глотки);
- затрудняется дыхательная способность, приступы могут вызвать удушье (развивается бронхиальная астма – нарушается прохождение воздуха в по дыхательным путям);
- сыпь на кожных покровах, называемая обычно крапивницей (это волдыри, которые по внешнему виду идентичны тем, что остаются от соприкосновения с крапивой, атопический дерматит;
- ребёнок капризничает, бывает вялым, слабым, раздражительным.
Диагностика аллергии на пыльцу у ребёнка
Чтобы диагностировать заболевание, врач-аллерголог изучает анамнез болезни, выслушивает жалобы со слов родителей и осматривает ребёнка. Для более точной диагностики может понадобиться помощь педиатра, лора, офтальмолога.
К лабораторным исследованиям при подозрении на поллиноз относятся:
- Анализ крови на наличие иммуноглобулинов класса Е, которые отвечают за борьбу с аллергическим процессом.
- Кожные пробы на аллергию. Это тестирование предусматривает выполнение на коже насечек с тем, чтобы потом, обработав их аллергенами, наблюдать за реакцией. Насечки осуществляются путём царапания кожи посредством скарификаторов, либо аллерген вводится при помощи неглубоких уколов. малышам, чей возраст не достиг 5 лет, подобный анализ обычно не делается.
- Выяснение концентрации аллерген-специфических IgE в сыворотке крови. Такое исследование применяется тогда, когда кожные пробы сделать не удаётся (включая категорию детей младше пяти лет). Тест даёт возможность обнаружить гиперчувствительность организма ребёнка к пыльце того или иного растения.
- Сдача общего анализа крови. Это необходимо для выявления эозинофилии, увеличенной концентрации эозинофилов.
- Анализ секреции (отделяемой) из носовой полости — выявляется увеличенное число эозинофилов.
Как лечить поллиноз у детей?
Лечение поллиноза у детей включает в себя три этапа:
- лечение острого периода;
- противорецидивная терапия;
- аллерген-специфическая иммунотерапия.
Лечение острого периоданапример, аллергического ринита, ангионевротического отека (отека Квинке) или крапивницы
| Фармакологическая группа | Наименование препарата | Механизм лечебного действия | Способ применения и дозы |
| Антигистаминные препараты | Кларитин | Подавляя деятельность гистамина, препятствуют развитию аллергии. Снимают спазм гладкой мускулатуры и предупреждают развитие отеков. Также обладают противозудным и антиэкссудативным действием. | Детям старше двенадцати лет препарат следует принимать внутрь, по одной таблетке (10 мг) или по две чайных ложки сиропа один раз в день. Детям в возрасте от двух до двенадцати лет доза препарата составляет одну чайную ложку сиропа (5 мл) один раз в день. |
| Зодак | Детям старше двенадцати лет препарат необходимо принимать внутрь, по две мерных ложки (в сумме составляет 10 мл) сиропа один раз в день. Детям с шести до двенадцати лет препарат назначается по одной мерной ложке (5 мл) сиропа два раза в сутки. Детям с одного года до шести лет доза препарата составляет половину мерной ложки (2,5 мл) сиропа два раза в день, утром и вечером. | ||
| Сосудосуживающие средства | Назол | Обладают сосудосуживающим действием. Уменьшают покраснение слизистой оболочки носа. Снимают отечность и способствуют облегчению носового дыхания. | Детям старше двенадцати лет препарат следует вспрыскивать в каждый носовой ход по два – три раза, два раза в день. Детям в возрасте от шести до двенадцати лет доза препарата составляет по одному вспрыскиванию в каждый носовой ход, два раза в день. Интервал между применениями должен составлять не менее двенадцати часов. |
| Нафтизин | Детям старше пятнадцати лет препарат назначается по одной – три капли 0, 05 – 0,1% раствора в каждый носовой ход, три – четыре раза в день. Для детей в возрасте от шести до пятнадцати лет доза препарата составляет две капли 0,05% раствора в каждый носовой ход, два – три раз в день. Курс лечения сосудосуживающими средствами на должен превышать трех дней. |
| Продукты питания, которые необходимо исключить из рациона | Продукты питания, которые рекомендуется включить в меню |
|
|
Противорецидивная терапияАллерген-специфическая иммунотерапиячерез рот
Причины поллиноза
Обычно любое аллергическое заболевание, которое развивается в случае сенсибилизации, то есть повышения чувствительности, осуществляется под воздействием фактора окружающей среды. В случае развития поллиноза таким фактором может выступать пыльца трав, цветов или деревьев. Если пыльца мелкая (размер которой не превышает 50 микрон), то она оседает, как правило, на коже и слизистых оболочках, тем самым вызывая ответную реакцию организма.
Обычно время обострения поллиноза совпадает с периодом, когда начинается цветение трав и деревьев. Если люди страдают от аллергии на пыльцу дуба, ольхи, орешника, то неблагоприятным периодом для них считается апрель-май. Если говорить об июне-июле, то в это время возникает аллергия на лисохвостку, пырей, тимофеевку, то есть на злаковые. Август-сентябрь — плохой период для тех, кто чувствителен к амброзии, полыни и лебеде.
Безусловно, сама выраженность клинических проявлений будет зависеть от погодных условий. Если погода ветреная, то концентрация пыльцы в воздухе часто может повышаться, тогда и симптомы будут усиливаться. Если погода дождливая и сырая, то в воздухе сосредоточено незначительное количество пыльцы, а значит, проявляющаяся болезнь менее выражена.
Диагностика поллинозов
Обследованием и лечением пациента занимается аллерголог-иммунолог.
Первый этап диагностики – выявление факта сенсибилизации организма. Врач выслушивает пациента, собирает анамнез (наследственность, периодичность инфекционных заболеваний, наличие аллергии в прошлом), сопоставляет симптомы с временем года и периодом цветения растений.
Второй этап – подтверждение диагноза и уточнение состава аллергенов. Аллерголог делает местные и провокационные тесты; дополнительно проверяет наличие отклонений в лабораторных анализах.
Третий этап – проверка результатов назначенного лечения.
На заметку! Чаще всего поллиноз диагностируют у женщин и детей. В ряде случаев поллинозы достаточно тяжело проявляют себя во время беременности. Это связано с повышенной иммунной нагрузкой на организм и запретом на прием большинства антигистаминных препаратов.
Местные и провокационные тесты
Кожная проба – блиц-тест позволяет в короткие сроки проверить чувствительность организма к целой панели аллергенов (до 15-ти за 1 раз). Для этого на кожу предплечья наносят капли с контрольной жидкостью и экзоаллергенами, после чего ее целостность нарушают специальными скарификаторами или иглой. Через 15 минут оценивают результаты. Предварительно, для проверки реактивности (чувствительности) кожи, делают тест на гистамин.
Внутрикожные пробы проводят, если кожные пробы оказались отрицательными. В данном случае раздражители вводят внутрикожно с помощью иглы в объеме 0,02 мл. Результаты проверяют через 20 минут.
Назальный тест делают при симптомах аллергического ринита. Методика выполнения:
- в одну ноздрю капают 2-3 капли контрольной гипоаллергенной жидкости; если появляется реакция, тест считают ложноположительным;
- если раздражительная реакция на контрольную жидкость отсутствует, через 10-15 минут закапывают 2-3 капли жидкости с аллергеном (используют минимальную концентрацию, на которую организм отвечал при внутрикожных пробах);
- если через 10-15 минут реакция на раздражитель не проявляется, дозу увеличивают; тест считается положительным, если в ответ появляется зуд в носу, чихание, затрудненное дыхание, выделения из носа.
Конъюнктивальный тест проводят при подозрении на аллергический конъюнктивит. Методика исполнения сходна с предыдущей:
- под веко глаза (в конъюнктивальный мешок) капают несколько капель контрольной жидкости; основное тестирование начинают при отсутствии реакции на контроль;
- в другой глаз капают несколько капель аллергена в 10-кратном разведении от пороговой нормы (определяют по кожным пробам); если через 15 минут ответ со стороны слизистой оболочки глаза отсутствует, концентрацию повышают.
Ингаляционный тест используют для подтверждения пыльцевой бронхиальной астмы. Методика выполнения требует особого внимания:
- проверяют состояние пациента, делают спирограмму с определением объема легких; дают вдохнуть тест-контроль;
- через 20 минут проверяют объем легких с оценкой общего состояния; если состояние не изменилось, переходят к исследованию «под нагрузкой»;
- в течение 2-х минут дают вдыхать воздух с пыльцевым раздражителем в низкой концентрации; при первых заметных симптомах аллергии процедуру прерывают;
- состояние пациента (спирография с общей оценкой самочувствия) проверяют каждые 5 минут после ингаляции в течение получаса; на основании полученных данных вычисляют коэффициент бронхоспазма.
Если объем вдыхаемого воздуха не меняется, дозу аллергена повышают. Если бронхоспазм более 20%, ингаляционный тест положителен.
Внимание! Острая стадия заболевания – основное противопоказание к тестированию. Все исследования проводят в период ремиссии
Методы лабораторной диагностики
Основной материал для исследования – венозная кровь. Список тестов:
- общий анализ крови – проверяют уровень эозинофилов;
- иммунограмма (по показаниям врача);
- специфические IgE – для определения вида экзоаллергена.
При необходимости проводят аппаратную диагностику – спирографию на предмет наличия бронхоспазмов, рентгеновское исследование отечности гайморовых и лобных пазух.
Некоторые виды пыльцы имеют сходные белковые структуры с белками пищевых продуктов и бытовых раздражителей. Это может спровоцировать перекрестную реактивность, то есть организм будет проявлять аллергическую реакцию не только на пыльцу, но и связанные с ней по составу продукты. Так, при аллергии на цветение орешника может проявляться реакция на фундук, при злаковых поллинозах – на крупы, хлебобулочные изделия, чувствительность к пыльце березы или полыни автоматически распространяется на яблоки.
Лечение поллиноза
Аллергиюна пыльцу растений полностью вылечить нельзя.
Все меры по лечению поллиноза сводятся к облегчению симптомов заболевания или недопущению его проявления.
Для облегчения зуда и насморка пациентам с поллинозом назначаются антигистаминные средства. При этом нужно понимать, что отек они не снимают, а оказывают на человека седативное действие.
В настоящее время в лечении поллиноза используют такие антигистаминные препараты, как дезлоратадин, цетиризин, лоратадин.
Для снятия отека в носу пациентам могут быть рекомендованы различные противоотечные средства в виде капель в нос, которые сужают кровеносные сосуды в носу. Но действуют они достаточно непродолжительное время и могут применяться не более двух недель.
Обычно противоотечные и антигистаминные средства назначаются в комплексе.
Если регулярно принимать противоаллергические средства, то они препятствуют продукции гистамина и прочих медиаторов. Но начинать их прием нужно еще до начала приступа сезонной аллергии. Больные поллинозом, связанным с цветением трав, должны начинать принимать данные препараты в начале мая, а пациенты, имеющие аллергию на пыльцу деревьев – в феврале.
Для лечения поллиноза у детей применяются те же лекарственные средства.
Если лечение антигистаминами препаратами не приносит нужного эффекта, то в лечении поллиноза применяют кортикостероиды, которые оказывают действие на образование отека и выделение слизи, уменьшая проявления заболевания. Кортикостероиды также необходимо начинать принимать до начала периода цветения трав и деревьев.
В лечении данного заболевания также используют аллергенспецифическую иммунотерапию, которая предполагает введение в организм пациента вакцины, созданной из пыльцы растений, провоцирующих аллергическую реакцию. Постепенно дозу вакцины повышают, вызывая своего рода «привыкание» к аллергену. Данный вид терапии должен применяться на протяжении нескольких лет. Вакцинация проводится в периоды, когда еще не началось цветение растений.
В настоящее время это один из наиболее результативных способов добиться длительной ремиссии заболевания.
В лечении поллиноза также применяется и климатотерапия, которая заключается в том, чтобы больные поллинозом на период цветения покидали свою климатическую зону для того, чтобы предупредить контакт с аллергеном.
Симптомы и проявления поллиноза
Основными проявлениями заболевания являются, соответственно, аллергический ринит (АР) и аллергический конъюнктивит (АК). Реже поллиноз у детей проявляется пыльцевой бронхиальной астмой и различными кожными аллергическими явлениями — крапивницей, отеком Квинке, дерматитом.
Аллергический конъюнктивит начинается с зуда в углу глаз, позднее распространяющегося на веки. Наблюдается покраснение век, слезотечение, болезненность в области надбровных дуг.
Аллерический ринит характеризуется наличием водянистых выделений из носа (ринореей), чиханием, часто носящим приступообразный характер, заложенностью носа и зудом в носовой полости. О беспокоящем ребенке зуде в носу может свидетельствовать симптом так называемого «аллергического салюта». Он характеризуется постоянным почесыванием кончика носа ладошкой движением снизу вверх. У некоторых детей от таких движений может появляться на носу характерная поперечная складка.
Хроническая заложенность носа при АР вынуждает ребенка дышать ртом. Это можно заметить по постоянно открытому рту больного — симптому «аллергических ворот». Еще одним характерным проявлением АР может быть симптом «аллергического сияния», характеризующийся наличием темных кругов под глазами.
Не всегда синдрому АР у ребенка оказывается должное внимание со стороны родителей и педиатров. Безобидный, на первый взгляд, синдром приносит существенные неудобства ребенку и может вызвать ряд серьезных осложнений
Он сопровождается снижением аппетита, повышенной утомляемостью, слабостью, головной болью.
У ребенка с АР нарушается сон, постоянные недосыпания являются причиной дневной сонливости. При отсутствии адекватной терапии АР может стать причиной развития синусита, воспаления среднего уха с последующим ухудшением слухового восприятия, прогрессирования астмы и нарушения развития лицевого скелета. На фоне АР часто наблюдается отставание в психофизическом развитии, и ребенок может испытывать трудности в усвоении знаний.











Добавить комментарий