Гидраденит (сучье вымя под мышкой)
Содержание:
- Содержание статьи
- Симптоматика и клиническая картина сучьего вымени
- Гидраденит – что это?
- Диагностика
- Может ли сучье вымя возникнуть после бритья подмышек? Личная гигиена
- Симптомы появления сучьего вымени
- Стандартные методы лечения
- Что нельзя делать во время болезни?
- Симптомы гидраденита
- Хирургическое вмешательство
- Провоцирующие факторы
- Локализация гидраденита: под мышкой, в паху и др.
- Что делать если у меня гидраденит? Современные рекомендации по лечению
- Симптомы патологии
- Меры профилактики
- Как лечить «сучье вымя»?
- Мазь на основе трав
- Причины развития
Содержание статьи
- Как без операции вылечить «сучье вымя»
- Как передается волчанка
- Гидраденит: симптомы и лечение
Во время жаркой погоды человек начинает активно потеть. Такая функция организма является очень полезной, так как позволяет избежать перегрева тела. Однако у нее есть и обратная сторона – во время выделения пота происходит активное размножение микробов. Этот процесс нередко приводит к возникновению такого заболевания, как гидраденит. Его в простонародье называют «сучьем выменем». Локализуется оно в большинстве случаев в подмышечных впадинах, реже наблюдается в паху и на коже головы.
Симптоматика и клиническая картина сучьего вымени
Медики обращают внимание, что болезнь чаще носит односторонний характер. Но, как и в любом правиле, есть исключения
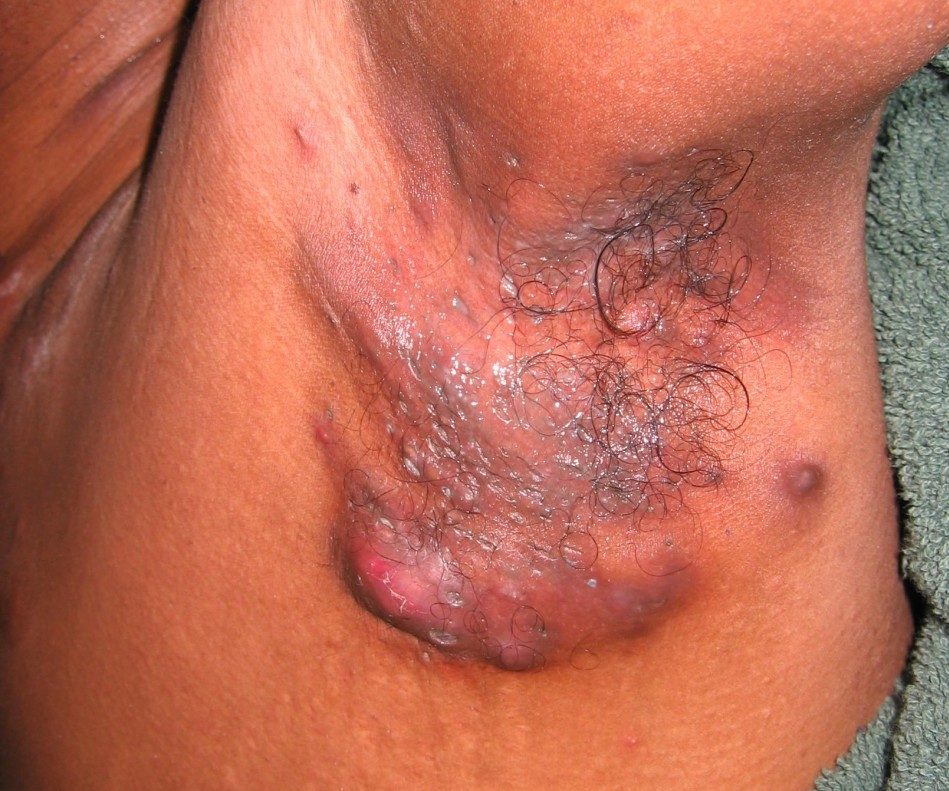
Гнойный гидраденит начинается в областях расположения апокриновых желез, отвечающих за вывод и очищение организма от пота. При двухстороннем протекании на коже могут появиться плотные неприятные узлы. Они вызывают зуд и раздражение. Узлы начинают развиваться, увеличиваясь в размерах. Появляются болевые ощущения. Причем они чувствуются не только, когда пациент двигается. Даже статическое положение не убирает боль. Резкая боль возникает при надавливании на узлы. Размеры узелков доходят до 1,5 см. Форма узла – грушевидная. Вокруг уплотнений изменяется цвет кожи. Он становится неприятным, болезненно-синим или ярко-красным. Узлы отекают, начинают свисать над здоровыми участками. Узелковые поражения, близкие друг к другу, постепенно сливаются в один. Такое спаянное соединение узлов напоминает диск. Плотность постепенно теряется. Узлы становятся мягче. В центральной части открывается гнойная рана. Чаще выходит жидкость, сопровождаемая кровью. Гидраденит сложно спутать с фурункулом. Сучье вымя имеет внутри стержень некротического характера. Гной гуще, чем в фурункуле. Он похож на густую сметану. Гидраденит – это воспаление. Поэтому клиническая картина близка к таким процессам. Вскрытие узла происходит примерно через 7 дней после его первого проявления, но не обнаружения. Выход гноя улучшает состояние больного. Проходят болевые ощущения. На месте вскрытия раны появляется язва, при правильном лечении она затянется. Останутся следы – рубцы от поражения и раскола кожных покровов. Для них потребуется другая система терапии.
Гидраденит симптомы
Болезненные симптомы не проявляются в детстве и у людей пожилого возраста. Объясняется этот факт недостаточностью функционирования потовых желез. Большее количество случаев диагностирования болезни зафиксировано у женщин. Возраст пациенток, находящихся в группе риска, от 15 до 55 лет. Статистические данные приводят цифру — 85% от всех зарегистрированных медиками патологий.
Симптомы:
- появление болезненных узелков;
- повышение температуры тела;
- развитие в узлах гнойников;
- общая слабость организма;
- чувство недомогания.
Гнойное воспаление потовых желез предполагает прохождение через полный цикл развития. В среднем он составляет 14 дней. Одни раны заживают, другие только начинают образовываться. Воспаление развивается по телу, поражая пациента все больше. Если лечение гидраденита не начинать, оно перейдет в хроническую стадию развития. Иногда больные замечают временную остановку в появлении новых патологий. Они расценивают это как выздоровление. Чаще всего через некоторое время происходит рецидив. Медицинские данные приводят примеры протекания заболеваний, когда вирус обостряется до 10 раз. Лечение сучьего вымени не терпит опозданий и ошибок в выборе средств.
Ухудшить состояние больного может несоблюдение гигиенических процедур и сопутствующие патологические процессы.
Осложнения болезни
Обычно причиной осложнений является сниженный уровень защитного барьера – иммунитета. Болезнь усиливается при неправильно выбранной системе, использовании самостоятельных рецептов и средств.
Возможные осложнения:
- распространение на рядом расположенные ткани;
- абсцесс;
- флегмона;
- инфицирование крови;
- сепсис.
Методы и формы обследования патологических поражений
Лечение гидраденита начинается с процедуры диагностирования. При первом подозрении на неправильную работу потовой железы посещают специалиста.
Потребуется сдать несколько важных анализов и проверок:
- Содержание крови. Проверяется скорость движения СОЭ (норма или присутствует заметное ускорение). Устанавливается уровень и количество лейкоцитных клеток.
- Назначается прием сильных медицинских препаратов, заглушающих очаг инфекции, антибиотиков.
- Берется посев из выделений на кожу потовыми железами.
- Проводится иммунограмма.
Антибиотики назначают после изучения содержания посева. Исследования направлены на изучение восприимчивости к антивоспалительным препаратам. Лечащий врач выберет вариант, как лечить гидраденит по индивидуальным особенностям пациента.
Иммунограмма назначается при тяжелых формах протекания, переходе болезни в опасную стадию или отсутствии своевременного медицинского воздействия.
Гидраденит – что это?
Гидраденит – это воспаление апокриновых потовых желез, которые расположены в различных участках тела. Большая их концентрация наблюдается в подмышечной области, вокруг сосков, в паху, на больших половых губах и мошонке. Однако заболеванию преимущественно подвергаются подмышечные железы, паховый гидраденит встречается редко. Развитие патологии частично обусловлено особенностями их строения.
Клетки апокриновых желез расположены на верхушке выводного протока, они постоянно разрушаются и смешиваются с выделяемым наружу потом. В секрете присутствует большое количество жира, что повышает густоту пота и придает ему своеобразный запах. Железы в подмышечной впадине имеют больший размер, извилистые ходы, что в несколько раз повышает риск воспаления.
Гидраденит – причины
Из-за характерного внешнего вида, который приобретает подмышечная впадина при гидрадените, болезнь в народе именуют «сучье вымя». Впервые услышав о таком заболевании, многие интересуются, от чего появляется сучье вымя и как оно проявляется. В большинстве случаев возбудителем выступает патогенная микрофлора:
- стрептококк;
- стафилококк;
- кишечная палочка.
Сучье вымя под мышкой провоцирует ряд следующих факторов:
- повышенное потоотделение;
- избыточная масса тела;
- заболевания кожных покровов – экзема, опрелости;
- патологии эндокринной системы (сахарный диабет);
- нарушение правил гигиены;
- постоянное применение антиперспирантов;
- плохие условия труда – работа в пыльных условиях, контакт с вредными веществами;
- снижение защитных сил организма;
- грубая депиляция;
- наличие в организме хронического очага инфекции;
- частые стрессовые ситуации;
- индивидуальные особенности строения апокриновых желез.
Чем опасен гидраденит?
Длительно присутствующее сучье вымя, отсутствие терапии, должного ухода за кожей чревато развитием осложнений. На поверхности загрязненной, мокнущей кожи происходит быстрое развитие инфекции с захватом новых участков. Это может привести к развитию абсцесса. Подобное наблюдается, когда воспаление потовых желез в подмышечной впадине затрагивает несколько расположенных рядом структур. Гнойники сливаются, разрушая подкожную клетчатку, в некоторых случаях патология достигает даже мышечных волокон.
Отсутствие лечения на данном этапе приводит к формированию флегмоны – разлитое, гнойное воспаление потовых желез. Оно не имеет четких границ и распространяется по подкожной клетчатке. Подобные состояния в редких случаях могут приводить к сепсису – заражению крови, которое нередко заканчивается летальным исходом.
Диагностика
К какому доктору обращаться в случае развития гидраденита?
На первых этапах развития болезни лечением гидраденита занимается дерматолог. Если консервативное лечение оказалось неэффективным, и внутри нарыва образовался гной, то обращаются к хирургу. Он вскроет полость и поставит дренаж для удаления ее содержимого.
На приеме у доктора
Опрос.
Врач проводит сбор жалоб, чтобы отличить гидраденит от фурункула, кисты сальной железы, флегмоны, туберкулеза кожи:
- как давно появилось уплотнение;
- сопровождалось ли его появление болью и зудом;
- как быстро увеличивался узел;
- повышена ли температура;
- каково общее состояние;
- бывали ли раньше случаи гидраденита.
Также врач расспрашивает о сопутствующих заболеваниях, которые могут вызвать снижение иммунитета. Для определения наследственной предрасположенности специалист узнает, были в семье случаи фурункулеза и гидраденита.
Осмотр поражения.
Врач осматривает пораженный участок кожи
При этом он обращает внимание на такие симптомы гидраденита:
- нарыв в форме груши или соска;
- красновато-синюшный оттенок кожи над нарывом,
- кожа отечная, горячая, напряженная;
- уплотнение кожи вокруг нарыва – инфильтрат;
- наличие уплотнений на окружающем участке, бугристая кожа. Это может свидетельствовать, что инфекция распространилась на другие железы;
- флюктуация, которая сопровождает размягчение узла – колебания гноя внутри полости;
- отсутствие некротического стержня;
- язва, которая образовалась на месте вскрытия полости;
- отек конечности в результате сдавливания лимфатических узлов и нарушения оттока лимфы.
Когда назначается бактериологическое обследование?
Диагноз ставится по характерной клинической картине. Дифференцируют с фурункулом, колликватив-ным туберкулезом.
Учитывая специфичность клинических проявлений и своеобразность мест расположения гнойно-воспалительного процесса, установка диагноза не представляет затруднений. Его ставят после физикального обследования и получения подтверждающих заболевание результатов лабораторных исследований.
Необходимы:
- Клинический анализ крови, выявляющий показатели воспаления: лейкоцитоз, ускоренное СОЭ.
- Бактериологический посев гнойного отделяемого для идентификации возбудителя и определения его чувствительности к антибиотикам. Анализ необходим в лечении для подбора антибактериального средства, губительно действующего на инфекционный агент.
- Иммунограмма. Помогает оценить общее состояние иммунной системы, выявить, какие конкретно ее компоненты нужно привести в норму. Анализ показан при хроническом течении с многократными рецидивами.
Дифференциальная диагностика заключается в исключении фурункулеза, фелиноза, туберкулеза лимфоузлов подмышек, лимфогранулематоза или лимфаденита. У каждого из заболеваний существуют свои особенности.
Правильным решением будет пойти к врачу при самостоятельном подозрении на гидраденит. 2 критерия, которые врач использует для постановки диагноза:
- Основной
Из опроса пациента выяснено, что периодические болезненные и нагнаивающиеся высыпания появляются более 2 раз за 6 месяцев.
Как выглядит поражение: узелки, свищевые ходы, рубцы. Где поражение: все те места, где апокриновые потовые железы.
- Дополнительный
Из опроса пациента — в семье есть больные гидраденитом.
В выделениях из узелка не обнаружено бактерий либо обнаружены те полезные бактерии, о которых мы говорили раньше.
Редко, но иногда необходимо, взять биопсию ткани (взятие маленького кусочка ткани, чтобы потом его тщательно исследовать). Биопсия может понадобиться для правильного дифференциального диагноза.
Диагностика гидраденита сводится к исследованию крови больного (наблюдается повышенная СОЭ, лейкоцитоз), а также внешнего осмотра пациента.
Диагностика гидраденита не является сложной, так как установить диагноз можно уже во время визуального осмотра пациента. Для того чтобы точно его подтвердить, назначаются клинические анализы. Как правило, в них отмечается повышение уровня лейкоцитов, снижение эритроцитов, а также повышение СОЭ. Все это говорит о том, что в организме человека развивается воспалительный процесс.
Если заболевание протекает в хронической форме, то в таком случае проводится забор содержимого из образования с целью определения чувствительности возбудителя к определённым антибиотикам.
Может ли сучье вымя возникнуть после бритья подмышек? Личная гигиена
Гидраденит – воспаление потовой железы, наиболее часто встречающееся в подмышечных впадинах. Инфекция попадает в травмированную кожу и подкожную клетчатку при микротравмах – потертости от одежды или микропорезы, возникающие при бритье подмышек. Сучье вымя
развивается у людей со сниженным иммунитетом, не достаточно тщательно соблюдающих гигиенические требования.

Заболевание рецидивирует до тех пор, пока у пациента не восстановится нормальный иммунитет. Особенно часто гидраденит развивается у больных сахарным диабетом и иммунодефицитом.
Правила гигиены, которые необходимо соблюдать для профилактики и при лечении гидраденита.
- Ношение просторной одежды из натуральных материалов: хлопка, льна, шерсти, шелка. Такая одежда помогает избегать излишней потливости, перегревания организма.
- Принимайте каждый день душ.
- Хорошо использовать бактерицидное мыло или гель – они снижают количество микроорганизмов на коже, помогая избежать воспаления.
- Аккуратно брейтесь с использованием специальных средств для бритья, уменьшающих возможность появления порезов.
- Пользуйтесь отдельным полотенцем для каждого члена семьи.
- Если человек сильно потеет, ему желательно пользоваться детской присыпкой.
Если человек уже заболел, то меры гигиены усиливаются.
- Не принимайте ванн, чтобы избежать инфицирования других участков.
- Пользуйтесь душем, предварительно заклеив нарыв лейкопластырем.
- Нарыв промывайте цитеалом, а после душа – слабым раствором марганцовки.
- Постельное и нательное белье стирайте ежедневно в очень горячей воде. После просушки белье гладится горячим утюгом.
- До выздоровления откажитесь от депиляции и бритья.
- После каждой процедуры нужно мыть руки, обрабатывать их спиртом.
Симптомы появления сучьего вымени
Признаки появления сучьего вымени проявляются по нарастающей. В самом начале воспалительного процесса, как правило, никаких ярко выраженных симптомов не отмечается, в связи с чем, обнаружить заболевание в самом начале его развития не удается никогда.
Первым делом всегда проявляется легкий зуд в области подмышек, после чего пациент может обнаружить небольшие уплотнения в указанном месте. При внимательном рассмотрении можно увидеть небольшую припухлость подмышечной впадины. Уплотнения первое время не выделяются, так как находятся достаточно глубоко в слоях кожи. Внешне образования представляют собой узловые, достаточно плотные холмообразные участки.
Если на данном этапе не предпринимать никаких мер по лечению, то с течением времени уплотнения будут становиться больше, вследствие чего начнут приносить пациенту неприятные болезненные ощущения. Данный период характеризуется тем, что узлы начинают соединяться с кожей, из-за чего постепенно приобретают грушевидную форму.
Также со временем можно обнаружить на коже выпирающие участки, которые внешне очень похожи на соски. Собственно, из-за таких необычных образований в виде сосков заболевание и носит название «сучье вымя». Со временем цвет образовавшихся сосков меняется на коричнево-багровый, а вокруг них появляется небольшой отек.
Далее в области воспаления, в самом центре соска образуется небольшое отверстие, из которого начинает вытекать гной и малый объем крови. Густота жидкости средняя, напоминает сметану. Течение происходит непроизвольно, что доставляет массу неудобств пациенту. Образование и вытекание гнойного вещества может сопровождаться общим недомоганием организма, увеличением температуры тела, сонливостью, ощущением озноба и общей слабостью.
Трудность лечения заболевания отражается в том, что довольно часто возникают рецидивы, в результате чего терапия требует значительно большего времени. Чаще всего сучье вымя воспаляется только под одной мышкой, однако, порой встречается и двустороннее образование. В среднем длительность лечения составляет порядка 10-15 дней.
- Данные параметры являются средними, при постановке диагноза и определении длительности лечения нужно обязательно учитывать индивидуальные особенности пациента.
- К примеру, если больной имеет избыточный вес и тучное телосложение, при этом не достаточно ухаживает за собой и плохо соблюдает правила личной гигиены, вероятнее всего, потребуется намного больше времени для лечения.
- Кроме того, повлиять на длительность лечения способны сахарный диабет и гипергидроз.
Болезнь «сучье вымя» нельзя оставлять без внимания и лечения, поскольку в более запущенной форме недуг начинает поражать и другие органы, а также отделы, которые несут ответственность за выделение пота. Заболевание может параллельно сопровождаться осложнениями в воспалительном процессе, такими как сепсис и абсцесс. По этой причине специалисты рекомендуют начинать лечение сразу после появления первых признаков.
Стандартные методы лечения
Какого либо специфического метода лечения гнойного гидраденита нет. Лечение зависит от того, на каком клиническом этапе находится пациент, и от степени тяжести его состояния. Кроме того, то, что работает для одного пациента, может не работать для другого. Легкие случаи заболевания обычно можно лечить с помощью домашних средств, таких как:
- применение теплых компрессов;
- хорошая гигиена;
- использование антибактериального мыла;
- применение антисептиков и противовоспалительных препаратов;
- ношение свободной одежды.
Для пациентов с болезнью также важно поддерживать здоровый вес и не курить. Люди с избыточным весом испытывают большее трение на своем теле, которое раздражает кожу
Они также более склонны к чрезмерному потоотделению. Оба помогают в раздражении кожи, вызывая вспышку гнойного гидраденита.
Многие пациенты с расстройством испытывают трудности с правильным поддержанием своего веса, потому что физические нагрузки вызывают у них боль
Оставаться здоровым очень важно для замедления прогрессирования заболевания, поэтому необходимо приложить все усилия, чтобы найти силы для упражнений. Многие пациенты сообщают, что плавание не только отлично подходит для поддержания формы, но и обеспечивает временное облегчение при болезненных поражениях
Умеренные и тяжелые случаи гнойного гидраденита могут потребовать лекарств. Возможные препараты включают:
- антибиотики;
- пероральные ретиноидные препараты;
- противовоспалительные препараты;
- кортикостероиды;
- гормоны и ингибиторы альфа-фактора некроза опухолей.
Другие виды лечения, которые, как было показано, приносят некоторую пользу, включают:
- лазерную терапию углекислым газом;
- лазерное удаление волос;
- лучевую терапию;
- хирургическое вмешательство.
В 2015 году Хумира (адалимумаб) был одобрен для лечения гнойного и умеренного гидраденита. Это первый и единственный FDA-одобренный препарат для лечения взрослых с гнойным гидраденитом.
Хирургическое удаление поражений и пересадка кожи пораженных участков могут быть необходимы в случаях обширных, постоянных рубцовых тканей. Эта операция является обширной, поскольку необходимо удалить не только кожу, содержащую поражения, но и широкие края вокруг пораженного участка. Хирургия долгое время считалась лекарством от этой болезни, но конкретные исследования показали обратное. В идеале, болезнь исчезнет в областях, в которые была пересажена кожа; тем не менее, показатели повторяемости могут быть высокими, особенно если брать только узкие поля. Более ограниченное хирургическое вмешательство, состоящее из вскрытия абсцессов и синусовых путей, может быть полезным для смягчения симптомов, но эти поражения почти всегда повторяются.
Что нельзя делать во время болезни?
При гидрадените нельзя принимать ванну, брить пах и подмышки, делать эпиляцию. Нежелательно пить спиртные напитки и курить. Из рациона исключаются продукты, являющиеся пищевыми аллергенами. Нежелательно употребление сахара и сдобной выпечки, энергетических напитков и алкоголя. Запрещается носить тесную одежду из синтетических материалов. Нельзя посещать бассейны, сауны, парные, тереть нарыв мочалкой или полотенцем.
Строго запрещено самостоятельно вскрывать или выдавливать нарыв. Это , сепсису, стать причиной летального исхода. По этой же причине запрещено прогревать нарыв. Прогревание приводит к распространению гноя через кровоток, инфицированию печени, почек, селезенки, головного мозга. Нельзя пользоваться во время болезни косметическими и парфюмерными средствами.
Симптомы гидраденита
После того, как возбудитель гидраденита попадает в потовую железу, он начинает быстро расти, размножаться и захватывать новые участки: подкожную жировую клетчатку и соседние железы. Внешне это выглядит так: в подмышечной области появляется небольшой одиночный быстрорастущий узел. Наступает стадия инфильтрации. Кожа над узлом отекает и краснеет. При движении рукой у пациента возникает легкая болезненность, особенно при надавливании. Рост узлов также может сопровождаться зудом. За короткий промежуток времени, буквально несколько дней, микробы способны переселиться в новые потовые железы. На этих участках происходит образование холмообразных узлов в толще кожи и под ней, которые быстро растут, плотно спаиваясь с кожным покровом. На этой стадии развития гидраденита узлы по внешнему виду напоминают грушевидные выпячивания или соски. Именно поэтому заболевание получило свое второе название — «сучье вымя».
Далее образования могут сливаться в единое целое и размягчаться. Кожа над ними синеет и сильно отекает, при этом усиливается боль. Она беспокоит пациента даже в состоянии покоя. Примерно через две недели после начала воспалительного процесса в узлах может определиться так называемое зыбление, или флюктуация. Она служит верным признаком того, что под кожей образовался жидкий гной. Дальше происходит самопроизвольное вскрытие и выделение гноя, напоминающего сметанообразную жидкость с примесью крови.
Иногда при гидрадените может возникать разлитой плотный инфильтрат, и признаки заболевания напоминают флегмону (гнойное воспаление жировой клетчатки с острым течением). При этом гнойный гидраденит сопровождается ухудшением самочувствия:
- слабостью;
- повышением температуры;
- головными болями.
Данная клиническая картина соответствует следующей стадии — созреванию гидраденита.
После вскрытия узлов напряжение и отек кожи ослабевают, боль постепенно уменьшается и исчезает совсем. Начинается процесс рубцевания, длящийся в течение нескольких дней. Для рассасывания инфильтрата может потребоваться больше времени. Полный цикл развития заболевания протекает две недели. Однако гидраденит может поражать всё новые и новые потовые железы, тогда течение заболевания растягивается на несколько месяцев. Чаще всего это наблюдается при неправильном или несвоевременном лечении, несоблюдении правил личной гигиены или при сопутствующих заболеваниях, снижающих иммунитет.
Если адекватное дренирование гнойного очага отсутствует, то процесс распространяется на окружающие мягкие ткани и приводит к образованию абсцесса. При далеко зашедших стадиях гидраденита инфекция способна попасть в кровоток, разнестись по всему организму и привести к сепсису.
При возникновении гидраденита в области половых органов или заднего прохода осложнения проявляются в виде свищей мочевого пузыря, мочеиспускательного канала или прямой кишки.
Хирургическое вмешательство
Если не удается приостановить патологию медикаментами, а назревший гнойник сильно увеличился в объемах, тоже уже не избежать проведения операции. Гнойный гидраденит устранить медикаментами практически невозможно.
Сначала пациентам будут введены обезболивающие препараты, далее:
- делается небольшой надрез скальпелем;
- вскрывается папула;
- иссекается воспаленная клетчатка и инфекционный очаг совместно с близлежащими пораженными участками тканей;
- откачивается гнойный экссудат;
- очищенная полость дренируется и обрабатывается антисептиками;
- проводится подшивание кожного участка.
Процедура – недлительная, поэтому пациентам, как правило, не назначается стационарное лечение. Будет предложено залечивать раны амбулаторно путем наложений место антисептических повязок.
Инновационным решением сегодня стала лазерная операция, поскольку безболезненная, не оставляет неприятные шрамы и рубцы на теле, не нуждается в предварительной подготовке, также реабилитационный срок сокращает в разы. Пациенты быстро идут на поправку и уже через 2 возвращаются к привычному образу жизни.
Провоцирующие факторы
Интенсивный гипергидроз может стать причиной гидраденита
Основные причины гидраденита заключаются в следующем:
- нарушение целостности кожных покровов;
- избыточный гипергидроз;
- внутренние патологии;
- ослабленный иммунитет.
Во время бриться кожные покровы часто подвергаются нарушению целостности, что в дальнейшем и ведет к проникновению бактерий. Избыточный гипергидроз ведет к снижению местного иммунного ответа, что становится причиной развития болезни.
При таких внутренних патологиях, как сахарный диабет, эндокринные нарушения и избыточный вес, защитные функции организма страдают, поэтому бактерии беспрепятственно проникают сквозь поры кожи.
Сучье вымя причины появления, которого могут быть разнообразны, должно вовремя лечиться, так как болезнь грозит дальнейшими осложнениями.
Локализация гидраденита: под мышкой, в паху и др.
«Сучье вымя» локализуется в местах скопления апокриновых желез. Их больше всего в области подмышек, поэтому подмышечный гидраденит является самым распространенным заболеванием.
К тому же эти участки тела постоянно подвергаются негативному воздействию – это и травмирующая депиляция, и трение тесной одеждой, и неподходящие дезодоранты.
Некоторые и просто пренебрегают элементарной гигиеной мест, которые отличаются повышенным потоотделением.
Где еще локализуется гидраденит:
- в паховой области;
- в зоне промежности, вокруг анального отверстия;
- у мужчин – на мошонке;
- у женщин – на половой губе;
- в складках под грудью;
- на грудной железе – в зоне пигментации вокруг сосков;
- редко гидраденит появляется в волосистой части головы.
Чтобы инфекция не распространилась по всему телу, при появлении единичного очага, например, шишки на лобке, следует сразу же начинать антисептическую обработку этого места.
Что делать если у меня гидраденит? Современные рекомендации по лечению
Ниже мы приводим описание только тех методов лечения гнойного гидраденита, эффективность которых (высокая или частичная) была доказана в ходе клинических исследований.
Для того чтобы понять, какое лечение может использоваться в вашем случае, выберите ситуацию, которая точнее всего описывает вашу проблему.
Если гидраденит образовался у вас в первый раз или повторяется очень редко (первая стадия развития гидраденита по классификации Hurley), оптимальным выбором будет лечение топическими препаратами Клиндамицина (мази, кремы) с концентрацией 1%. Препарат нужно наносить на кожу в области нарыва 1 раз в день.
По данным клинических наблюдений топическое лечение Клиндамицином значительно уменьшает болезненность нарывов и ускоряет их заживление. Лечение препаратами Клиндамицина эффективнее лечения препаратами других антибиотиков.
По мнению многих специалистов продолжительность лечения должна составлять не менее 3 месяцев. Такое длительное лечение необходимо для того чтобы предотвратить повторное образование гидраденита на месте зажившего нарыва.
В ходе нескольких исследований было показано, что при наличии одного нарыва или очень редком образовании нарывов может быть весьма эффективным лечение лазером Nd:YAG с частотой 1 сеанс в месяц.
Другие предложенные на данный момент методы лечения одиночных или редко повторяющихся нарывов при гидрадените (Изотретиноин в виде таблеток для приема внутрь, Дапсон, Финастерид) либо малоизученны, либо малоэффективны в связи с чем их нельзя рекомендовать в качестве основного лечения.
Время от времени (несколько раз в год или раз в несколько лет) у меня образуется один или несколько нарывов под кожей, между которыми образуются фистулы и которые оставляют шрамы
Симптомы патологии
ранних стадиях
Первыми клиническими признаками заболевания являются:
- появление зуда на пораженном участке;
- формирование плотной, болезненной припухлости диаметром в несколько миллиметров;
- усиление болей при пальпации воспаленного участка.
В дальнейшем припухлость увеличивается в размерах, трансформируясь в крупный грушевидный узел. Кожа в области поражения приобретает лиловый или багровый оттенок. С течением времени одиночные узлы сливаются, формируя инфильтрат в форме диска. Развитие патологического процесса сопровождается существенным усилением болевых ощущений и лихорадкой.
Спустя 7-9 суток узлы самопроизвольно вскрываются с выделением гнойной массы, содержащей кровянистые примеси и имеющей консистенцию сметаны. Этот процесс сопровождается ослаблением болей и улучшением состояния больного. На месте гнойника появляется язвенное образование, после заживления которого на коже остается заметный рубец.При отсутствии лечения гидраденит под мышкой или в промежности переходит в хроническую рецидивирующую форму
. При этом обострения болезни могут развиваться несколько раз в течение месяца.
Меры профилактики
Специалисты уверяют, что можно в 2 – 4 раза сократить вероятность появления сучьего вымени, если всегда следовать профилактическим мерам:
- каждый день принимать душ;
- никогда не пользоваться дезодорантами для подмышечных впадин, если у них истек срок годности или они приводят к кожному зуду, жжению и иным проблемам;
- не надевать одежду, которая мешает нормально двигаться или натирает;
- каждый день менять нательное белье;
- для бритья использовать острые лезвия, а также следить, чтоб станок всегда был чистый;
- никогда не использовать чужие станки для бритья;
- спать в удобной одежде и исключительно из хлопчатобумажных материалов;
- избегать перегрева тела;
- перед спортивными тренировками не наносить в подмышечные впадины дезодоранты, что не происходило засорение потовых желез.
Примечание: после тренировки важно принимать душ и переодеваться.
Также дополнительно к вышеперечисленным профилактическим мерам нужно не злоупотреблять вредной едой и алкоголем.
По многим причинам у человека может начать развиваться гидраденит или сучье вымя. Такая патология требует обязательного обращения к дерматологу, проведения обследования, а в последующем прохождения лечения.
Оно может включать не только курс мазей или прием антибиотиков, но физиотерапевтические процедуры, а также народные средства.
Блиц – советы:
- если появившаяся припухлость не спадает больше двух суток, то срочно надо ехать к врачу;
- когда человек приступил к лечению и начал отмечать ухудшение состояния, то следует связаться с дерматологом и записаться на повторный прием;
- никогда не прибегать к лечению, в том числе народными способами, если их не прописал врач.
Как лечить «сучье вымя»?
- Часто прописываются Тавегил или Цетрин, снимающие отечность и зуд и Преднизон (ликвидирует воспаление).
- Также могут использоваться и другие препараты: сульфаниламиды, нитрофураны, а также средства, входящие в аутогемотерапию.
- Если наблюдаются повторные случаи проявления болезни, дополнительно проводится коррекция иммунной защиты организма (Антифагин или Анатоксин.).
Для получения более быстрого эффекта также дополнительно применяют и другие средства, направленные на устранение непосредственно самих образований. В качестве средств местной терапии используют сухое тепло, ихтиоловые лепешки, терапию ультрафиолетом и лучами солнца.
Кроме того, в домашних условиях можно использовать настоянные смеси на основе арники, софоры и спирта, отвар из травы зверобоя, сок каланхоэ, масла на основе облепихи и эвкалипта.
Если болезнь протекает с осложнениями, то есть уже имеется образовавшийся абсцесс, для лечения придется прибегать к хирургическим методам, так как гнойник нужно будет вскрывать при помощи небольшого разреза. Делать это самостоятельно ни в коем случае нельзя, нужно обязательно обратиться в медицинское учреждение.
Мазь на основе трав
При возникновении гидраденита в подмышках и его прогрессировании можно лечить заболевание мазью на основе трав. Вначале необходимо сделать масло календулы: цветки календулы (полтора стакана) заливаются растительным маслом (стакан) температурой от 80 до 100 градусов, после чего перемешиваются. Нужно настаивать средство 40 дней в темноте и процедить. Лечение гидраденита мазью проводится с давних времен.
Рецепт мази: две части свежих цветов календулы, две части тысячелистника, одна часть донника, две части корней одуванчика, одна часть корней щавеля конского, одна часть соцветий пижмы. Все травы нужно вымыть и прокрутить через мясорубку. К травяной кашице добавляется мазь Вишневского и ихтиоловая мазь (по одной части). Вся смесь разбавляется маслом календулы, которое было приготовлено ранее, для получения эластичной однородной массы.
Во время лечения гидраденита нужно протирать спиртовым раствором (спиртом, одеколоном или настойкой трав) воспаленный участок. После этого прикладывается мазь на целый день, а вечером манипуляция повторяется. Результат заметен через сутки: увеличение нарывов под мышкой, появление белых головок. Весь гной на третий-четвертый день начинает выходить наружу.
Причины развития
Возбудители гидраденита — стафилококки, синегнойная палочка, стрептококки и иные патогенные или условно-патогенные микроорганизмы. Болезнетворная микрофлора проникает внутрь потовой железы сквозь ее проток или через лимфатические сосуды при повреждении верхних слоев кожи. Эпителиальные ткани могут травмироваться при расчесывании зудящего участка или при удалении нежелательных волос.
Факторами, повышающими риск развития сучьего вымени, являются:
- ослабление иммунитета;
- поверхностное отношение к соблюдению гигиенических требований;
- повышенная потливость;
- ожирение;
- эндокринные сбои;
- хронические очаги воспаления в организме;
- постоянное ношение стесняющей движения одежды и белья из синтетики;
- использование некачественных кремов для депиляции, дезодорантов;
- гормональные сбои.
Помимо этого, гидраденит под мышкой или в промежности может возникать на фоне неблагоприятной наследственности.









Добавить комментарий