Лимфома
Содержание:
- Лечение
- О причинах возникновения разных стадий заболеваний
- Причины
- Что может привести к онкологии
- Группа риска
- Виды крупноклеточной лимфомы
- Признаки
- Диагностика
- Классификация крупноклеточных лимфом
- Почему развивается Т-клеточная лимфома кожи
- Виды Т-клеточных лимфом кожи и их стадии
- Диагностика неходжкинских лимфом
- Диагностика лимфомы желудка
- Общие сведения
- Общая характеристика и причины возникновения патологии
- Общая характеристика и причины возникновения патологии
Лечение
В-клеточная лимфома тяжело поддается терапии, поскольку на ранних стадиях развития диагностируется очень редко. Лечение рака лимфатической системы проводится комплексно и включает в себя химиотерапию, лучевую терапию, лечение мононуклеальными антителами, а также трансплантацию периферических стволовых клеток. Самый эффективный метод лечения при В-клеточной лимфоме – химическая терапия цитостатиками.
Проводиться химиотерапия может отдельно от других методов или перед пересадкой стволовых клеток. Проводится такой метод несколькими курсами и обладает негативным воздействием не только на раковые клетки, но и на весь организм, однако без применения цитостатических препаратов добиться хорошего результата невозможно. После химиотерапии профилактика тошноты, а также других побочных эффектов осуществляется специальными препаратами.
Облучение, в основном, идет дополнением к предыдущему методу. Лучи воздействуют непосредственно на пораженную группу лимфатических узлов, что сокращает количество побочных реакций организма, однако если применить лучевую терапию, как самостоятельный способ лечения, даже на первой стадии остается большой риск рецидива. Моноклоальные антитела, которые нейтрализуют деятельность опухоли, воспроизводятся в лаборатории и могут применяться для лечения в комплексе с предыдущими методами, так и самостоятельно при нечувствительности новообразования к химическим препаратам.
Пересадка костного мозга со стволовыми клетками необходима, если после проведенного лечения химическими препаратами и рентгеновским облучением возник рецидив. Для трансплантации берется костный мозг донора, однако операция дорогостоящая, и пациентам часто приходится длительное время стоять в очереди на стволовые клетки. В связи с этим, большинство больных погибает, так и не дождавшись хирургического вмешательства. Если врачам удалось добиться ремиссии, то она, как правило, длится от пяти до десяти лет, после чего возможен рецидив. После лечения химией и облучением больным назначается прием интерферона. После трансплантации спинного мозга, доктора препаратами угнетают иммунную систему пациента, чтобы не произошло отторжение.
О причинах возникновения разных стадий заболеваний
Если говорить о лимфомах Ходжкина. то о них знают немного, лишь только, то, что появляются они у людей, как в зрелом, так и в молодом возрасте. А откуда заболевания появились никто не знает. Существуют группы риска, которые подверждены заболеванию. Это те люди, у которых:
- слабая иммунная система;
- инфицирование (вирусы Эпштейна-Барра, мононуклеоза).
Не относящаяся к болезни ходжкинской диффузная. В крупноклеточная лимфома обнаружена с тремя подвидами.
- С индолентными. Люди болеют продолжительно, но прогноз всегда благоприятный. Здесь терапия не нужна. Необходимо только постоянно наблюдаться в клинике.
- С агрессивными. Эта болезнь противоположная первой. Она агрессивная, стремительная. Необходимы быстрые меры лечения.
- С экстронадальными. Здесь поражение распространяется не только на лимфоузлы, но и на другие органы: селезенку. желудок, головной мозг, легкие.
Эти формы распространены среди людей уже преклонного возраста. Редкие случаи возникновения болезни существуют у детей.
Такая болезнь диффузная В крупноклеточная лимфома очень коварная, потому что быстро передвигается по организму. В этом случае лечение должно быть оперативным, иначе прогноз будет неутешительным.
Рекомендуем посмотреть видео о диффузной В-крупноклеточной лимфоме.
Причины
Современная наука в области онкологии пока не располагает точными знаниями о причинах того, почему может возникать лимфома крупноклеточная. Однако к наиболее вероятным факторам, которые могут спровоцировать крупноклеточную лимфому, относят:
- наследственность — передача атипичных генов возможна по родственной линии;
- иммунодефицитные болезни, например, ВИЧ-инфицирование или заболевания крови;
- наличие в организме других злокачественных образований;
- воздействие на организм ионизирующего излучения, постепенно вызывающего системные мутации на клеточном уровне;
- неблагоприятное экологическое окружение по месту жительства;
- профессиональная деятельность, предполагающая регулярный контакт с химическими и канцерогенными веществами.
Что может привести к онкологии
Причины, которые могут привести к развитию неходжкинской диффузной в-крупноклеточной лимфомы (данная онкология относится именно к этой группе), в настоящее время до конца не изучены. При этом ряд потенциально опасных факторов, которые могут спровоцировать аномалию, медики выделили. К ним относят:
- генетическую предрасположенность;
- возрастные изменения;
- вирусы (Эпштейна-Барр, иммунодефицита и другие);
- ожирение;
- радиационные излучения;
- последствие перенесенного лечения злокачественных опухолей другой локализации;
- слабый иммунитет, аутоиммунные заболевания;
- воспалительные процессы;
- вредные органические соединения (инсектициды, бензол);
- канцерогены;
- некоторые инфекции (например, бактерии Helicobacter).
Группа риска
Неходжкинские лимфомы диагностируются всё чаще. Новообразование может возникнуть у людей любого возраста. Чаще диагностируется у пожилых пациентов. Пик заболеваемости приходится на 65 лет.
Данная лимфома способна поражать любые внутренние органы. Агрессивный характер патологии вызывает недостаточность жизненно-важных систем. При отсутствии лечения шанс на выживание равен нулю. Химиотерапия способна вылечить болезнь и ввести человека в стойкую ремиссию, увеличив срок жизни.
Лимфома Ходжкина состоит из макрофагальных и моноцитарных клеток. Болезнь представляет лимфогранулематоз. Клеточный состав является главным отличием болезни от неходжкинских патологий.
Гистология лимфомы Ходжкина
Виды крупноклеточной лимфомы
Выделяют несколько видов крупноклеточной лимфомы. Стоит рассмотреть лишь те, которые имеют наибольшее распространение.
Медиастинальная форма
Данный вид новообразования может поразить любой орган в грудном отделе. Происхождение заболевания связано с аномальным делением клеток и их перерождением. Мутирующие клетки формируют ткани, которые формирую онкологические новообразования. Они имеют свойство разрастаться в довольно быстром течение и агрессивный характер. Метастазируя, процесс расходится по расположенным вблизи органам и системам, нарушая их деятельность на ранних стадиях.
Анапластическая форма
В образовании лимфомы в этом случае участвуют белые кровяные тельца, которые должны бороться с инфекцией.
Данная форма представляет всего 2% всех лимфом, но при этом 12% – у детей. Поэтому наибольший риск возникновения у более молодых людей, до 30 лет. Причем более подвержены мужчины.
Прогрессирование происходит довольно быстро уже в начальных стадиях. Но более чем явные признаки заболевания способствуют обнаружению опухоли на начальных стадиях.
Поражение происходит не только в лимфатической системе, оно касается также кожи, легких, печени, мягких тканей. Часто поражения локализуются в лицевой части, что приводит к уродствам и неисправимым патологиям.
Лечение довольно длительно и часто происходят рецидивы.
Маргинальная форма
Название формы говорит как раз о месте расположения опухоли. Маргинальная зона располагается в селезенке, где находится граница красной и белой пульпой, сосредоточение большого количества лимфоцитов и макрофагов. Этот вид относится к вялотекущим.
Наибольшая симптоматика в этом случае исходит со стороны пищеварительной системы. Возникают приступы, похожие на панкреатит, что может сбить с толку неопытного врача. Но первичные признаки, воспаление лимфоузлов, проявляют клиническую каротину.
Основными симптомами маргинальной лимфомы являются болевые ощущения в области живота, образования узлов в пищеварительной системе. При принятии пищи происходит быстрое насыщение. При этом в основном заболевание протекает бессимптомно.
Из клеток мантийной зоны
Эта форма характеризуется быстрым ростом раковых клеток, образованием хромосомных мутаций. Симптоматика скрытая и обнаружение происходит на дальних стадиях заболевания. Наиболее подвержены ему мужчины пожилого возраста. Факторы риска и причины заболевания определяются индивидуально, но в основном они идентичны с остальными. Относится к медленно развивающимся, но при этом прогрессирующим. Хотя может напротив быстро развиваться и быть агрессивного характера.
Полного излечения от данного вида еще не придумали, можно получить длительную ремиссию. В настоящее время продолжительность жизни с данным диагнозом составляет в среднем 6 лет. Ранее не достигали трех.
Основные органы поражения: селезенка, костный мозг, периферическая кровь, экстранодальные области.
По первичным признакам ее также можно определить достаточно быстро. Вторичные – это боли в животе, суставах, костях. Также могут быть костные деформации конечностей и позвоночника.
Анализ крови позволяет выявить клеточный состав крови
Признаки
В-клеточная лимфома имеет сходную клиническую картину со всеми злокачественными заболеваниями. Обязательно присутствуют общие неспецифические симптомы, такие как:
- немотивированная потеря массы тела;
- длительный субфебрилитет (температура около 37°С);
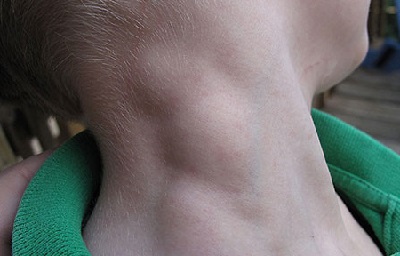
- увеличение нескольких групп лимфатических узлов;
- снижение работоспособности, утомляемость, слабость;
- потливость в ночное время;
- анемия, тромбоцитопения, проявляющиеся бледностью кожи и повышенной кровоточивостью.
При поражении костей или внутренних органов появляется боль в соответствующих областях, а также характерные симптомы:
- кашель, одышка (вовлечение в процесс легких);
- нарушение пищеварения, рвота (повреждение кишечника);
- головокружение, головная боль, нарушения зрения (при диссеминации в головной мозг).
Диагностика

Биопсия предполагает осуществление забора лимфоидной ткани из пораженного узла для дальнейшего анализа
Чтобы поставить точный диагноз, врачу необходимо провести комплексное обследование пациента. Обычно оно предполагает определенный алгоритм:
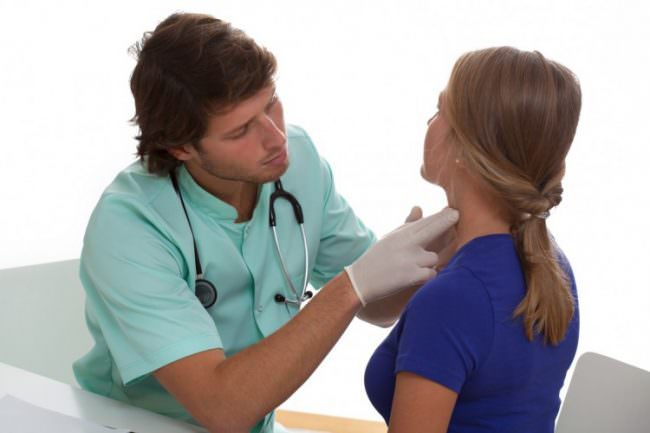
- Осмотр пациента. Врач выслушивает жалобы, уточняет анамнез и проводит пальпацию пораженных мест.
- Лабораторная диагностика. Для подтверждения подозрений на развитие крупноклеточной лимфомы необходимо сдать кровь на биохимический и клинический анализы. Последний позволяет выявить количество лимфоцитов, а также скорость оседания эритроцитов. Посредством биохимического анализа определяется содержание в крови пациента мочевины, глюкозы, общих липидов и прочих параметров. Благодаря данной процедуре удается выявить наличие в организме функциональных нарушений.
- Биопсия. Основной этап диагностики. Процедура предполагает осуществление забора лимфоидной ткани из пораженного узла, что необходимо для последующего проведения гистологического исследования. Результат позволяет определить наличие в организме злокачественных клеток.
- Лучевая диагностика. Речь идет как о стандартной процедуре рентгенографии, так и о более точных методиках: КТ и МРТ. При помощи лучевой диагностики специалисту удается выявить стадию развития недуга и определить наличие злокачественных новообразований.
- Дополнительные исследования. В зависимости от степени и характера патологии пациенту может быть назначено молекулярно-генетическое или иммуногистохимическое исследование.
По результатам вышеописанных процедур врач ставит окончательный диагноз и разрабатывает для пациента индивидуальный лечебный план.
Классификация крупноклеточных лимфом
В зависимости от области поражения, данный вид опухолей подразделяют на несколько разновидностей, в частности:
- внутрисосудистую клеточную неходжкинскую лимфому, при которой мутировавшие лейкоциты концентрируются внутри сосудов пациента;
- первичную лимфому средостения. Это – самый «молодой» подтип, часто диагностируемый у женщин 20-30 лет. Зато и единственный, не склонный к агрессивному лавинообразному прогрессированию;
- разновидность, ориентированную на поражение Т-лимфоцитов и гистоцитов;
- форму, которая развивается на фоне хронических воспалительных процессов либо инфекционного мононуклеоза;
- клеточную кожную лимфому, которая, как правило, локализуется на коже конечностей.
Почему развивается Т-клеточная лимфома кожи
Возникновение Т-клеточной лимфомы связано с мутацией зрелых Т-лимфоцитов, что приводит к их бесконтрольному размножению, миграции в кожу и ее инфильтрации. Что именно вызывает мутацию, неизвестно. Предполагается, что она может быть спровоцирована стимуляцией антигенами в результате сбоя работы иммунной системы.
Спровоцировать сбой иммунной системы могут следующие факторы:
- Вирусные инфекции: вирус Эпштейн-Барра, цитомегаловирус, вирус простого герпеса, ретровирусы, лимфотропный вирус человека и др.
- Некоторые химические вещества, которые используются в промышленности, сельском хозяйстве, строительстве и др.
- Ионизирующее излучение, в том числе лучевая терапия в анамнезе.
- Избыточное воздействие УФ-лучей на кожу.
Т-клеточная лимфома кожи может быть первичной и вторичной. Первичные формы начинаются с поражения кожи. При вторичных сначала поражается лимфоидный орган (например, лимфоузлы), в результате чего в нем происходит размножение и накопление лимфоцитов, потом они мигрируют в кожу и инфильтрируют ее.
Виды Т-клеточных лимфом кожи и их стадии
Выделяют следующие виды Т-клеточной лимфомы кожи:
- Грибовидный микоз.
- Синдром Сезари.
- CD30+ Т-клеточные лимфомы — лимфатоидный папулез (ЛП) и кожная анапластическая крупноклеточная лимфома (КАКЛ).
- Панникулитоподобная Т-клеточная лимфома подкожной клетчатки.
- Первичная кожная агрессивная эпидермотропная CD8+ Т-клеточная лимфома.
- Первичная кожная мелко/среднеклеточная CD4+ Т-клеточная лимфома.
Наиболее часто встречаемые первые 2 типа опухоли. При их стадировании заболевания учитываются следующие факторы:
- Степень поражения кожных покровов.
- Вовлеченность в процесс лимфатических узлов.
- Лимфоидное поражение внутренних органов.
- Поражение системы кроветворения.
Их стадирование происходит согласно следующей схеме:
- 1А стадия. Имеются кожные поражения в виде пятен, которые занимают менее 10% кожного покрова, лимфоузлы не увеличены, в крови обнаруживается незначительное количество атипичных клеток Сезари.
- 1В стадия. Помимо пятен на коже, образуются бляшки, но объем высыпаний не превышает 10% от кожного покрова. Остальные признаки такие же, как на 1А стадии.
- 2А стадия. К вышеперечисленным симптомам добавляется поражение лимфатических узлов.
- 2В стадия. На коже появляются узлы.
- 3 стадия. Кожные проявления генерализуются, образуют сливающуюся эритему и покрывают более 90% поверхности тела.
- При 4 стадии, в крови обнаруживается большое количество атипичных клеток Сезари (более 1000 на микролитр), плюс присоединяется лимфоидное поражение внутренних органов.
Пациентов с синдромом Сезари изначально относят к 4 стадии заболевания, поскольку у них имеется обширная эритродермия и большое количество атипичных лимфоцитов в крови.
Остальные нозологии Т-клеточных лимфом, не являющиеся грибовидным микозом и синдромом Сезари, стадируются на основании следующих признаков:
Поражение кожи:
- Т1А — имеется единичный очаг поражения не превышающий 5 см.
- Т1В — единичный очаг поражения, превышающий 5 см.
- Т2 — имеются множественные высыпания кожи, не выходящие за пределы 1-2 зон
- Т2А — зона поражения не превышает 15 см.
- Т2В — зона поражения не превышает 30 см.
- Т2С — высыпания распространяются более чем на 30 см.
- Т3 — имеется поражение кожи, затрагивающее не рядом расположенные зоны, либо высыпания занимают более 3 зон.
Поражение лимфатических узлов:
- N0 — нет увеличения лимфоузлов, ни центральных, ни периферических.
- N1 — поражена 1 группа периферических ЛУ, которые осуществляют лимфодренаж от пораженного участка кожи.
- N2 — поражено более 1 группы ЛУ, липо есть признаки поражения ЛУ, не осуществляющих дренаж вовлеченной области кожи.
- N3 имеются данные за поражение центральных ЛУ.
Поражение внутренних органов:
- М0 — поражения внутренних органов не обнаружено.
- М1 — есть данные за поражение внутренних органов (требуется морфологическое подтверждение).
Диагностика неходжкинских лимфом
Любая диагностика начинается с опроса больного, сбора анамнеза, в том числе семейного и профессионального, для выявления генетической предрасположенности или контакта с химическими канцерогенами. Выявляются общие симптомы интоксикации, о которых больной должен сообщить врачу. Проводится осмотр, на котором могут быть выявлены увеличенные лимфатические узлы. Кроме увеличенных периферических лимфоузлов, одним из первых настораживающих признаков часто бывает расширение средостения, выявленное при рентгенографии.
Кроме рутинных методов обследования, таких как общий анализ крови, биохимия крови, рентгенография органов грудной клетки необходимо выполнить следующий комплекс диагностических процедур:
- Ультразвуковое исследование (УЗИ) органов брюшной полости, которое позволяет исследовать печень, селезенку, внутрибрюшные лимфоузлы, почки
- Компьютерная томография при локализации опухоли в области головы, шеи, в грудной клетке, брюшной полости, малом тазу
- МРТ (магнитно-резонансная томография) применяется при локализации опухоли в головном и спинном мозге.
- Биопсия, то есть изъятие фрагмента опухоли для гистологического исследования. Этот метод является окончательным для установления точного диагноза.
- Иммуногистохимическое, молекулярно-генетическое, цитогенетическое исследования для определения типа лимфомы, с целью уточнения прогноза и назначения адекватного лечения.
- Исследование костного мозга посредством пункции или биопсии, для того, что бы выяснить, не затронут ли он, в опухолевом процессе.
- Спинномозговая пункция, позволяет обнаружить клетки опухоли в спинномозговой жидкости
- Радионуклидное сканирование, для выяснения поражения внутренних органов и костей.
После полного обследования, которое включает в себя все вышеуказанные методы, устанавливается стадия заболевания. Если установлен диагноз неходжкинская лимфома, прогноз для жизни, вероятность излечения и скорость развития болезни определяется по международному прогностическому индексу (МПИ), который включает в себя следующие пять факторов: общее состояние больного, возраст пациента, стадию болезни, наличие поражения внутренних органов, уровень ЛДГ в крови.
К благоприятным признакам относят:
- Первая и вторая стадии процесса в момент начала лечения.
- Возраст пациента до 60 лет.
- Интактность внутренних органов.
- Хорошее общее самочувствие.
- Нормальный уровень ЛДГ.
А к неблагоприятным следующие:
- Стадии третья и четвертая.
- Возраст старше 60 лет.
- Распространенное поражение лимфоузлов и внутренних органов.
- Плохое самочувствие пациента.
- Высокий уровень ЛДГ.
Диагностика лимфомы желудка
Диагностика лимфомы на первом этапе не отличается от выявления других злокачественных процессов желудка: эндоскопия с биопсией, УЗИ, КТ брюшной полости, КТ грудной клетки.
Как при всех злокачественных процессах крови и лимфатической ткани обязательно выполняется трепанобиопсия костного мозга.
После морфологической верификации проводится уточняющая терапию диагностика:
- тесты на выявление в желудочном содержимом Helicobacter Pylori;
- определяется чувствительность хеликобактера к антибиотикам;
- цитогенетический анализ на обнаружения переноса участка t(11;18) с одной хромосомы на другую, при выявлении транслокации проводится уточняющий FISH-анализ.

Общие сведения
Что же происходит с организмом во время развития неходжинских болезней? Дело в том, что они имеют свои степени, которые и поражают организм в разное время.
Низкая степень характеризуется типом:
- лимфоцитарным, диффузным. Малые лимфоциты тотально разрастаются, тем самым стирая нормальный рисунок лимфоузлов за счет их инфильтрирования (просачивания) в стенки кровеносных сосудов;
- пролимфоцитарным, нодулярным. Здесь может поражаться селезенка, печень, костный мозг; Разрастаются клетки больших размеров. Имеют ядра неправильной и округлой форм
- лимфоплазмоцитарным.
Промежуточная степень заболевания определяется следующими типами:
- пролимфоцитарными-лимфобластными, нодулярными;
- пролимфоцитарными, диффузными;
- пролимфоцитарными-лимфобластными, диффузными;
Высокая степень кроется в типе:
- иммуннообластном диффузном. Наблюдается массивное разрастание крупных с одним или несколькими ядрами клеток;
- лимфообластном (макро и микро, скрученными и нескрученными ядрами). В этом случае поражается: брюшная полость, забрюшенные лимфоузлы, кости и мягкие ткани. К тому же здесь вовлекаются в процесс смежные группы лимфатических узлов;
- диффузном. Клеточном заболевании В;
- опухоли беркитта. Для этой болезни характерны мономорфные пролиферации (типичное разрастание ткани организма из-за деления клеток и их последующего размножения) незрелых клеток, они еще имеют название бластных.
Болезнь проявляется в виде крупных маркофагов (“звездного неба”). Локализация таких пожирателей – мононуклеарных фагоцитов первичная и экстранодальная.
Общая характеристика и причины возникновения патологии
Международная классификация болезней 10 пересмотра (мкб 10) присваивает лимфоме код C85.1- B-клеточная лимфома неуточненная.
Бета – клетками лимфоцитами обеспечивается иммуномодулирующая функция организма. При патологическом процессе в клетках – предшественниках бета – лимфоцитов и нарушении их функционирования происходит сбой в защитной системе организма. По этой причине в него начинаютпроникать различного рода бактерии, паразиты, грибки и другие патогенные микроорганизмы, что является причиной для развития многих заболеваний.
По данным многочисленных исследований в некоторых странах именно клеточная (крупноклеточная) лимфома – заболевание, которое приобрело масштабы эпидемии. Основная причина такого явления – увеличение случаев приобретенного и врожденного иммунодефицита.
За счет быстрой прогрессии симптомов недуга может произойти стремительное развитие недостаточности любого внутреннего органа, особенно при несвоевременном начале терапии. Благодаря препаратам – цитостатикам, которые появились на рынке сравнительно недавно, можно значительно увеличить шансы на благоприятный прогноз.
Несмотря на недостаточное изучение причин, способствующих возникновению такого злокачественного новообразования, как лимфома, можно выделить предрасполагающие к патологии факторы:
- развитие в организме синдрома приобретенного иммунодефицита (СПИД, ВИЧ);
- присутствие вирусной инфекции, провоцирующей развитие такого заболевания, как гепатит;
- развитие аутоиммунного тиреоидита;
- развитие генетической патологии, например, синдрома Клайнфельтера;
- воздействие на организм химического агрессивного вещества или радиации;
- неблагоприятные экологические условия, в которых проживает человек;
- развитие иммунной патологии врожденного характера;
- возрастной фактор;
- развитие ревматоидного артрита;
- лишний вес;
- проведение радиотерапии или химиотерапии для устранения онкологического заболевания.
Общая характеристика и причины возникновения патологии
Международная классификация болезней 10 пересмотра (мкб 10) присваивает лимфоме код C85.1- B-клеточная лимфома неуточненная.
Бета – клетками лимфоцитами обеспечивается иммуномодулирующая функция организма. При патологическом процессе в клетках – предшественниках бета – лимфоцитов и нарушении их функционирования происходит сбой в защитной системе организма. По этой причине в него начинаютпроникать различного рода бактерии, паразиты, грибки и другие патогенные микроорганизмы, что является причиной для развития многих заболеваний.
По данным многочисленных исследований в некоторых странах именно клеточная (крупноклеточная) лимфома – заболевание, которое приобрело масштабы эпидемии. Основная причина такого явления – увеличение случаев приобретенного и врожденного иммунодефицита.
За счет быстрой прогрессии симптомов недуга может произойти стремительное развитие недостаточности любого внутреннего органа, особенно при несвоевременном начале терапии. Благодаря препаратам – цитостатикам, которые появились на рынке сравнительно недавно, можно значительно увеличить шансы на благоприятный прогноз.
Несмотря на недостаточное изучение причин, способствующих возникновению такого злокачественного новообразования, как лимфома, можно выделить предрасполагающие к патологии факторы:
- развитие в организме синдрома приобретенного иммунодефицита (СПИД, ВИЧ);
- присутствие вирусной инфекции, провоцирующей развитие такого заболевания, как гепатит;
- развитие аутоиммунного тиреоидита;
- развитие генетической патологии, например, синдрома Клайнфельтера;
- воздействие на организм химического агрессивного вещества или радиации;
- неблагоприятные экологические условия, в которых проживает человек;
- развитие иммунной патологии врожденного характера;
- возрастной фактор;
- развитие ревматоидного артрита;
- лишний вес;
- проведение радиотерапии или химиотерапии для устранения онкологического заболевания.








Добавить комментарий