Воспаление желчного пузыря. симптомы и принципы лечения
Содержание:
Клинические проявления
На начальном этапе появляется дискомфорт и схваткообразные ощущения в проекции желчного пузыря. С нарастанием воспаления присоединяется основной признак патологии – интенсивная боль в правом подреберье (колика). Она бывает 2-х видов:
- Пузырная – локализуется в области печени с иррадиацией под лопатку и ключицу справа. Возникает при перекрытии шейки желчного пузыря камнем, сгустком слизи, билиарным сладжем, гельминтами.
- Холедохеальная – боль концентрируется над пупком слева, вызывается обтурацией общего желчного протока (холедоха) конкрементом, сладжем, описторхами. Колика сопровождается ознобом, потемнением мочи.

Неосложненное течение острого холецистита вызывает незначительную интоксикацию. Температура тела поднимается до 38 градусов, при тяжелой форме – до 40 градусов. Больного знобит, появляется жажда, рвота, язык обложен, подвижность брюшной стенки ограничена. При полной закупорке желчных путей кожа окрашивается в желтый цвет, больной жалуется на отрыжку, метеоризм, тошноту, тяжесть «под ложечкой».
Лечение народными средствами
Можно ли лечить холецистит методами нетрадиционной медицины? Народные средства хорошо помогают предотвратить воспаление желчного пузыря и его протоков, снизить риск образования камней, избежать рецидивов заболевания в домашних условиях. Но рассматривать их нужно только в качестве вспомогательного метода терапии. Предварительно следует проконсультироваться с лечащим врачом.
В терапии холецистита применяют следующие рецепты:
- Хорошо вымыть, почистить и натереть на мелкой терке свеклу среднего размера, массу залить водой, жидкость должна находиться на 3–4 см выше измельченного овоща. Смесь варить на минимальном огне до получения однородного пюре, употреблять по 50 г перед каждым приемом пищи.
- Ежедневно в сезон выпивать по 50 мл сока из спелых ягод рябины.
- Смешать по 200 мл сока черной редьки, моркови, свеклы, лимона и хрена, добавить 125 мл спирта. Убрать смесь на 10 суток в темное место, принимать по 15 мл перед едой трижды в день.
- Вымыть и высушить 30 листьев лавра обыкновенного, измельчить в порошок, залить 200 мл нерафинированного подсолнечного масла, настаивать неделю, отфильтровать. Добавлять в чай, молоко или кефир по 15 капель лекарства трижды в день.
- При обострении холецистита необходимо приготовить смесь из 150 мл масла оливы, 50 мл ментола, 100 мл коньяка. Пить по 15 мл в день, предварительно нужно сделать теплый компресс на область правого подреберья.
Признаки обострения
Если внешние или внутренние факторы негативно повлияют на холецистит, обострение проявляется стремительно
Главное, вовремя обратить внимание на симптомы и принять меры. При этом самостоятельное лечение и постановка диагноза могут существенно ухудшить состояние больного
Главные признаки и симптомы обострения холецистита – боль и диспепсические нарушения.
Боль
Основным признаком обострения заболевания является болевой синдром. Его интенсивность, локализация и длительность зависят от течения холецистита:
- Вид дискинезии желчевыводящих путей – отключение органа, слабая моторика, гипердинамика;
- осложнения воспаления желчного пузыря;
- сопутствующие заболевания ЖКТ.
Боль сосредотачивается с правой стороны брюшной полости, под ребрами, часто иррадиирует под лопатку, в плечо. Она может быть постоянная, ноющего типа. Такие ощущения характерны для сниженной активности желчного пузыря.
Если моторика органа повышена или приступ был спровоцирован миграцией камня, признаком становится желчная колика. В этом случае обострение проявляется болью справа, сильной, схваткообразной, которая хорошо снимается грелкой или горячей водой. После приступов рвоты интенсивность болевых ощущений усиливается до мучительного спазма.
Осложнения заболевания до деструктивных форм усугубляют симптомы обострения холецистита. Колика приобретает опоясывающий характер, усиливается при движении (взмахи правой рукой, наклон туловища, приседание). Чувствуется сильный дискомфорт в области сердца, в плече, подреберье. По мере распространения воспаления боль становится жгучей, невыносимой.
Диарея
При остром холецистите расстройство желудочно-кишечного тракта – классический симптом. Жидкий стул, метеоризм, частые отрыжки чередуются с полной остановкой функции ЖКТ. Диарея и невозможность освободить кишечник приводят к обезвоживанию, интоксикации организма.
Тошнота
Реакция отравленного инфекционной желчью организма естественная – рвота и тошнота. Анаболия не приносит облегчения, наоборот, усугубляет болевой синдром. Рвотные массы темно-желтого цвета, с большим количеством слизи, имеют характерный запах желчи. Диспепсические расстройства необходимо стабилизировать в короткие сроки. В противном случае интоксикация может перейти в критическую стадию.
Температура
Вялотекущий воспалительный процесс в желчном пузыре влияет на общую температуру тела, повышая её до субфебрильных показателей в 37,1-37,3°С. При возникновении гнойных очагов клиническая картина холецистита включает в себя:
- лихорадочное состояние;
- повышение температуры в пределах 39-41°С;
- озноб;
- бредовое состояние;
- ломота в суставах;
- некоторое помутнение сознания.
Горечь в ротовой полости
Нарушенная циркуляция желчи проявляется характерным для холецистита признаком – ощущением горечи во рту. Чаще всего симптом возникает по утрам, когда организм только вступает в активную стадию метаболизма. Неприятный привкус проходит сразу после приема пищи.
Аллергия
Концентрация желчи в желудочно-кишечном тракте приводит к её накоплению в тканях внутренних органов и коже. Агрессивная жидкость, попадая в лимфатическую и кровеносную системы, вызывает аллергические реакции. Они проявляются высыпаниями красного цвета, жжением и зудом кожных покровов. Симптом косвенно указывает на тяжелую форму обострения и требует немедленной медицинской помощи.
Ухудшение общего состояния организма
На фоне обострения холецистита и угнетения иммунной системы в негативный процесс неизбежно втягивается ЦНС. Больной ощущает подавленное состояние, идентичное со стрессовым, раздражительность, нервозность. Часто наблюдаются бессонница и головные боли.
Симптомы воспаления в желчном пузыре
Ранее уже было отмечено, что симптомы будут зависеть от формы заболевания и поэтому целесообразно разделить перечень основных признаков по группам.
Холецистит в острой форме будет проявляться следующим образом:
- боли под правым ребром по типу приступов (резкая боль обусловлена закупоркой – обструкцией желчных протоков камнем или плотным сгустком желчи);
- потеря аппетита, человек худеет;
- кожные покровы окрашиваются в лимонный цвет;
- во время проведения диагностики доктор констатирует расширение желчных путей;
- озноб;
- температура повышается до отметки 38°-39°;
- человека тошнить;
- периодически случается рвота с примесью желчи и без нее;
- стул нестабилен (в основном возникает длительный запор);
- повышенное газообразование;
- в тяжелых случаях может пожелтеть кожа и слизистые оболочки глаз.
Калькулезный холецистит в обостренной форме почти всегда протекает тяжело. Осложнения такой болезни всегда небезобидны.
К примеру, может развиться абсцесс в печени (в печени развивается очаг воспаления с гнойной капсулой), перитонит, панкреатит – воспаление поджелудочной железы на фоне инфекции и холангит.
Для тех, кто не знает, что такое холангит поясняем, что это воспаление желчных протоков. Все описанные формы осложнений требуют безотлагательного обращения в медицинское учреждение и при необходимости размещения пациента в больницу.
Хронический холецистит:
- жжение или тянущие боли под реберной дугой справа (в области печени);
- иногда может болеть живот, в основном его верхняя часть;
- болевой синдром может отдавать в область крестца в поясничном отделе;
- болеть может и левая сторона, там, где расположена сердечная мышца (в медицине есть термин «холецистокардиальный синдром»), при этом ритмы сердца становятся нестабильными. Нарушения со стороны сердечной системы возникают по вине длительного токсичного воздействия в результате инфекции, развивающейся в желчном пузыре.
Если больной долгое время не обращается к докторам, то хронический холецистит может стать причиной солярного синдрома (боль локализуется в области солнечного сплетения). Основным отличительным признаком такого синдрома – это нестерпимая жгучая боль, которая отдает в пупок и/или спину.
Болевые спазмы при таком течении заболевания возникают и усиливаются после приема пищи, во время тяжелого физического труда, в стрессовых ситуациях, при злоупотреблении крепкими алкогольными напитками.
Острый холецистит всегда имеет признаки отравления (интоксикации) – температура резко поднимается, начинает болеть голова, появляется ломота в суставах, человек становится вялым, чувствует разбитость во всем теле, при этом отмечается резкое похудание.
Воспаление желчного пузыря симптомы, характерные для всех больных холециститом:
- часто возникающая отрыжка воздухом;
- привкус горечи во рту;
- вздутие живота;
- нарушается пищеварение (диспепсический синдром – поносы, запоры, тошнота, рвота);
- подкожный зуд (это явление возникает из-за воздействия на рецепторы кожи желчных кислот, которые накапливаются в крови при воспалительных процессах в желчном пузыре);
- рефлекторная рвота, которая чаще всего возникает при погрешностях в питании и при приеме алкоголя.
Также для многих пациентов, страдающих воспалением желчного пузыря, характерно ярко выраженное проявление вегето-сосудистой дистонии – повышенная потливость, сильное сердцебиение (тахикардия), частые головные боли, сон беспокойный и нарушенный.
А людей, которые страдают аллергией, может развиться самая опасная реакция, из всех имеющихся у аллергиков, – отек Квинке.
Следует также отметить, что хронический холецистит нередко зарождается в молодом возрасте. Особенно часто это заболевание возникает в подростковом периоде и при этом долгое время никак себя не проявляет, пока в печени и в желчном не разовьется серьезный воспалительный процесс.
Признаки воспаления желчного пузыря, характерные для женщин:
- нередко развивается так называемый синдром предменструального напряжения;
- до менструации, примерно за неделю или чуть больше, появляются головные боли;
- настроение становится переменчивым;
- нередко возникает пастозность нижних конечностей – небольшой отек кожи, сопровождающийся почти неразличимой припухлостью, при этом кожные покровы становятся бледными и похожими на тесто, отсюда и термин.
Так как желчный пузырь напрямую связан с печенью желчными протоками, то все, что было перечислено выше может означать, что у больного, кроме воспаления пузыря, существует и воспалительный процесс в печени.
Как проявляется дискинезия?
Дискинезия желчного пузыря симптомы и лечение имеет разное, поскольку её виды отличаются механизмом возникновения.
Гипотоническая
Гипотоническая дискинезия желчного пузыря вызвана недостаточной способностью стенок к сокращениям. Этот тип встречается у пациентов с повышенным тонусом симпатических нервов в дневное время. Происходит снижение двигательной активности ЖКТ и тонуса желчных органов.
Для гипомоторной формы болезни пузыря и желчных путей симптомы следующие:
- тянущие и распирающие боли;
- появление отрыжки с запахом;
- желчная рвота и/или постоянная тошнота;
- метеоризм и чувство распирания живота;
- диарея (довольно редкий симптом);
- отсутствие аппетита;
- ожирение и лишний вес в любом количестве;
- запоры;
- проблемы с работой головного мозга и вегетативной нервной системы.
Гипертоническая
Гипермоторная дискинезия желчного пузыря возникает при избыточном сокращении билиарных органов. У пациентов с гипертонусом парасимпатической нервной системы отмечается возрастание моторики ЖКТ и тонуса билиарного органа, его протоков. Встречается у детей и подростков.
Признаки гипермоторной формы заболевания:
- болевой синдром в виде колик или схваток в правом подреберье. Возникает после нарушения диеты, остром стрессе, интенсивной нагрузке. Боль продолжается около получаса, затем стихает, но возвращается в течение суток. Отмечается иррадиация в лопатку, сердце или руку. Между приступами присутствует тяжесть в животе справа;
- отсутствие аппетита;
- резкое снижение массы тела из-за снижения жирового слоя под кожей, снижение мышечной массы;
- рвота и тошнота только в момент колики, при отсутствии приступа проявлений нет;
- частые поносы после употребления еды или в моменты приступа;
- сбой работы вегетативной нервной системы, слабость и потливость, частое сердцебиение и высокое давление. Без приступа ноющие боли в сердце, повышенная утомляемость и проблемы со сном.
Гипотонически-гиперкинетическая
Смешанный тип дискинезии обнаруживает симптомы обеих форм. Выраженность зависит от преобладания одного из типов.
Симптомы смешанной дискинезии:
- проявление желтухи в склерах глаз и на коже. Кал становится бесцветным, а урина – темной. Часто указывает на обструкцию или обтурацию желчного протока камнем или сгустком;
- появляется устойчивый налет на языке. Отличается желтоватым оттенком при рефлюксе желчи. Если налет очень сильный, то больной испытывает ограничение чувствительности и дискомфорт в ротовой полости.
Методы лечения холангита
Выбор терапии зависит от состояния пациента, симптомов, а также данных диагностических исследований. При острой и многих хронических формах болезни выполняется госпитализация. Лечение холангита – сложный многоэтапный процесс, включающий оказание неотложной помощи, при необходимости оперативное вмешательство, а также длительную восстановительную терапию.
Медикаментозная терапия
Входит в состав консервативного лечения. Цель – освободить желчевыводящие протоки, снять воспаление. Преимущественный состав лекарственных средств – антибиотики, которые принимают не менее 10 дней. Точный подбор препаратов выполняют после посева желчи. Дополнительно пациенту требуется:
- Восстановить реологические свойства крови. Для этого вводят Реополиглюкин или Пентоксифиллин.
- Повысить показатели центральной гемодинамики. Могут использовать плазму, кардиотонические средства, электролитные растворы и т.д.
- Устранить интоксикацию. Вводят инфузионные растворы, выполняют форсированный диурез.
- Восстановить клетки печени. Подбирают витаминный комплекс, а также назначают Эссенциале.
Для снятия болевых симптомов прописывают анальгетики, а для улучшения пищеварения – ферментные препараты.
Физиотерапевтическое лечение
Неотъемлемая часть консервативного лечения и восстановительной терапии. Лечащий врач индивидуально назначает процедуры – диатермию, УВЧ, парафиновые или озокеритовые аппликации на область печени, лечебную физкультуру, санаторно-курортное лечение.
Хорошие результаты показало пребывание в специализированных санаториях Кавказских Минеральных Вод, а также в Трускавце.
После завершения восстановительной терапии требуется на протяжении нескольких лет для закрепления результата строго придерживаться предписанной гастроэнтерологом диеты.
Хирургическое вмешательство
Оперативное лечение показано при симптомах нарушения оттока желчи, если проведенные до этого консервативные методы не дали должного результата. Предпочтение отдается эндоскопической хирургии как наименее травматичной для пациента. С ее помощью удается выполнить дренирование желчных протоков, удалить имеющиеся камни и конкременты. Кровопотеря при такой операции минимальна, а восстановительный период сокращается до минимума. А цена операции на данный момент приблизилась к традиционной лапаротомии. К полостным операциям прибегают, только если имеет место гнойный холангит.
Народная медицина
При хронических формах холангита у взрослых лечение под контролем врача может включать применение травяных сборов, устраняющих типичные симптомы застоя желчи. Рецептов довольно много, все они относятся к желчегонным.
| Тысячелистник, календула, спорыш в равных пропорциях | 2 ст. л. смеси настаивают 1 час в 0,5 л кипятка (в термосе). Отфильтрованный настой пьют 3 раза в сутки за 20 мин. до еды на протяжении 30 дней. |
| Мята, вахта трехлистная, кориандр, бессмертник | Помогает снять болевой синдром, улучшить отток желчи, стимулирует работу печени. Смесь в равных пропорциях в количестве 1 ст. л. заваривают 200 мл кипятка и настаивают 1 час. Процеженный настой принимают по 2 ст. л. натощак за 20 мин. до еды на протяжении 3 недель. |
| Пижма | 1 ст. л. сухой травы с цветками настаивают в 200 мл кипятка в течение 1 часа. Выпивают по 1 ст. л. перед едой. Средство улучшает отток желчи и оказывает антисептическое воздействие на воспаленные протоки. |
Строго не рекомендуется принимать стимулирующие выделение желчи средства без консультации с лечащим врачом. Ошибочно подобранный сбор может ухудшить состояние.
Лечение
Восстановительный курс должен быть полноценным, поэтому длится он долго. Лечение рекомендуется проводить сразу по нескольким направлениям. Это могут быть лекарственные средства, диета и даже хирургическая операция.
Медикаменты
В рамках терапии воспаления желчного пузыря применяют препараты, которые помогают снимать болезненные ощущения, спазмы и даже колики. Речь идет об использовании спазмолитиков и анальгетиков. В числе первых выделяют Мебеверин, Но-шпу, вторых – Анальгин, Баралгин или Кетонал. Это эффективные средства, однако их не рекомендуется применять самостоятельно, без предварительной консультации специалиста.
В перечне разрешенных к применению медикаментов находятся:
- Препараты, которые нормализуют деятельность желчного пузыря. Это может быть Сорбит, Ксилит, Холосас.
- Желчегонные составы. Специалисты назначают Дигестал, Холензим. Реже используют Аллохол и его аналоги. Во время беременности настоятельно рекомендуется выпивать минимальные дозировки и отказаться от самолечения.
- Антибиотики. Используют Ципрофлоксацин или ингибиторы МАО, например, Фуразолидон.
- Гепатопротекторы. Применяют такие таблетки, как Эссенциале или Гепабене. Еще один медикамент из представленного ряда – Карсил.
Во время лечение рекомендуется пить и литолитики. В этом случае речь идет о препаратах, которые растворяют камни в пузыре. Используют Урсофальк, Урсосан, Эксхол
Для того чтобы медикаментозный курс оказался полноценным, важно использовать препараты на всем протяжении терапии, строго придерживаясь дозировки, назначенной специалистом
Хирургия
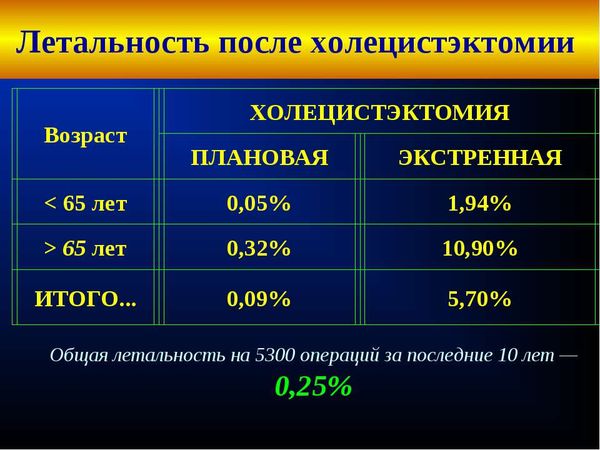
Как снять и вылечить воспаление желчного пузыря в самом сложном случае? Для этого применяют холецистэктомию, которая является неотложной операцией. Метод назначают при наиболее остро выраженной форме. Другие показания: подозрение на воспаление брюшины, присоединение симптомов гнойной интоксикации. Еще одна распространенная причина – многочисленные конкременты, которую затрудняют отток желчи, провоцируют ее застой или загиб самого пузыря.
При холецистэктомии проводится полное удаление желчного пузыря. После этого больному необходим длительный восстановительный курс, пожизненная коррекция рациона с многочисленными ограничениями.
Диета
Если диагностировано воспаление желчного пузыря, лечение – это еще и исправление меню. Во время усугубления общего состояния больного помещают в условия стационара или соответствующее гастроэнтерологическое отделение. При этом:
В первое время откорректированное питание предполагает употребление воды в небольшом количестве. Можно есть сухарики без добавок и дополнительных ингредиентов
Важно нормализовать питьевой режим – употребляют разбавленный и слегка подслащенный чай, натуральные неконцентрированные соки.
Расширять список и вводить в него новые продукты допустимо исключительно после стихания болей и нормализации общего состояния. Улучшение должно подтверждаться результатами диагностики.
Огромное значение в лечении отводится ограничению любых перегрузок
Недопустимо употреблять все слишком горячее или холодное, химически активное – любые красители и консерванты вредны.
Из меню убирают все жареное, острое и жирное. Нельзя пить спиртные напитки, даже слабоалкогольные.
Отказываются от сладостей, сдобы и шоколада.
Рекомендованы к употреблению овощные и крупяные супы – они могут употребляться исключительно в протертом виде. Также гастроэнтерологи настаивают на пользе:
- овсяной или гречневой каши – в полужидком виде;
- творога с минимальной жирностью;
- натуральных муссов и киселей;
- вареной рыбы, которая относится к нежирным сортам;
- отварном или перетертом диетическом мясе – крольчатина, курятина, индюшатина.
Разнообразить меню можно полезными паровыми котлетами, белыми сухарями, приготовленными в духовке. Рекомендуются кисломолочные продукты, но лишь в том случае, если у них понижены показатели жирности.
Полезны для почек и печени сезонные овощи и фрукты. Их допустимо кушать ежедневно в свежем или запеченном виде. Питаться нужно небольшими порциями, не более шести раз в течение 24 часов.
Гастроэнтерологи рекомендуют составлять таблицы питания, в которые будут заноситься данные о диете. В ней нужно фиксировать меню на каждый день, с точным указанием порций и примерным обозначением количества калорий. Эта информация может оказаться ценной при назначении восстановительного курса.
Лечение острого холецистита
Если врач предполагает, что у вас острый холецистит, вас скорее всего положат для лечения в больницу. Сначала вам в вену введут антибиотики. Используются антибиотики широкого спектра действия, которые могут убивать большой спектр различных бактерий. Как только ваше состояние стабилизируется, вас могут выписать из больницы домой и назначить дату возвращения для проведения операции (см. ниже).
Однако если болезнь протекает особенно тяжело или присутствует высокий риск осложнений, операция вам может быть назначена через несколько дней после лечения антибиотиками. Наиболее распространённый тип операции при остром холецистите — холецистэктомия (удаление желчного пузыря).
Хирургическое лечение острого холецистита
Холецистэктомия — это удаление желчного пузыря хирургическим путём. Существуют два типа холецистэктомии:
- лапароскопическая холецистэктомия;
- полостная холецистэктомия.
Оба типа операции описаны ниже.
Лапароскопическая холецистэктомия — это современный метод операции, при котором вместо больших разрезов делаются только небольшие отверстия. Лапароскопическая холецистэктомия проводится под общей анестезией — это значит, что во время операции вы будете спать и не почувствуете никакой боли.
При лапароскопической холецистэктомии хирург делает четыре небольших разреза — каждый не длиннее 1 см в стенке живота. Один разрез делается рядом с пупком, а три других — в верхней части живота.
Затем через эти отверстия живот наполняется углекислым газом. Это делается для того, чтобы хирург мог лучше видеть внутренние органы и чтобы у него было больше места для работы.
В один из разрезов хирург вставляет инструмент, называемый лапароскоп. Лапароскоп — это тонкая жёсткая трубка, у которой на одном конце закреплены источник света и камера. Камера передаёт изображение брюшной полости на телевизионный экран.
Затем хирург вводит другие инструменты через остальные разрезы, чтобы удалить желчный пузырь и желчные камни, если они есть. После удаления желчного пузыря разрезы зашивают.
Так как при таком способе делаются только маленькие разрезы в стенке живота, после операции вы не будете испытывать сильных болей и быстро восстановитесь. Большинство пациентов возвращаются домой или сразу в день операции, или на следующий день.
Полостная холецистэктомия. В большинстве случаев лапароскопическая холецистэктомия лучше, чем полостная. Однако существует ситуации, в которых ее проведение не рекомендуется:
- беременным женщинам в третьем триместре;
- некоторым людям с циррозом печени (рубцевание печени).
В таком случае рекомендуется проведение полостной холецистэктомии. Полостная холецистэктомия может также проводиться, если плановая лапароскопическая холекцистэктомия не была успешна.
Как и лапароскопическая, полостная холецистэктомия проводится под общим наркозом, так что вы не будете чувствовать боль во время этой процедуры. Хирург сделает большой разрез на животе, чтобы удалить желчный пузырь.
Полостная холецистэктомия — эффективный способ лечения острого холецистита, однако восстановительный период после неё длиннее, чем после лапароскопической. Большинство пациентов после полостной холецистэктомии восстанавливаются примерно шесть недель.
Перкутанная холецистэктомия. Если у вас болезнь проявляется очень тяжело или общее состояние вашего здоровья неудовлетворительно, врачи могут решить, что немедленное проведение операции слишком рискованно.
В таком случае в качестве временных мер может проводиться перкутанная холецистэктомия. Она может проводиться под местной анестезией, которая лишает чувствительности живот пациента. Это означает, что во время операции вы будете бодрствовать.
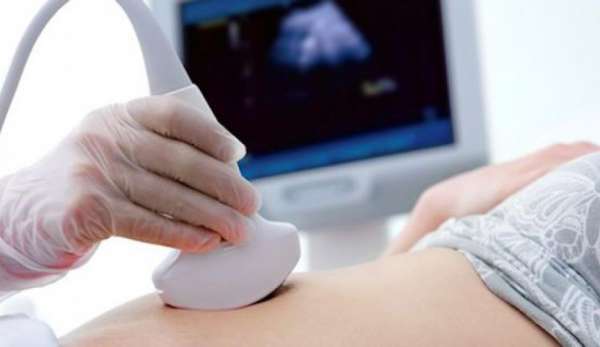
При помощи УЗИ хирург сможет ввести иглу в ваш желчный пузырь. Затем по этой игле будет осуществляться отвод желчи из желчного пузыря, что приведёт к ослаблению воспаления (распухания). Когда острые симптомы пройдут, желчный пузырь можно будет удалить хирургическим путём.
Жизнь без желчного пузыря
Без желчного пузыря можно вести совершенно нормальный образ жизни. Это полезный орган, но не жизненно необходимый. Ваша печень по-прежнему будет производить желчь для переваривания пищи. Правда, у некоторых людей после удаления желчного пузыря наблюдается вздутие живота и понос после поглощения жирной или острой пищи. Если какая-то пища вызывает у вас такие симптомы, то возможно, вам стоит избегать её в будущем.









Добавить комментарий