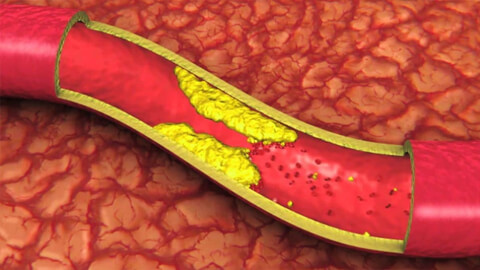
Лечение атеросклероза сосудов ног
Содержание:
- Принципы лечения
- Облитерирующий атеросклероз нижних конечностей лечение
- Симптомы атеросклероза сосудов ног
- Консервативное лечение
- Причины атеросклероза
- Диагностика
- Причины атеросклероза в артериях конечностей
- Основные причины сужения сосудов ног
- Причины возникновения
- Лечение облитерирующего (окклюзирующего) атеросклероза нижних конечностей
Принципы лечения

Лицам с начальной степенью ишемии нижних конечностей показано консервативное лечение, в случае неэффективности которого им, а также тем, у кого уже развились трофические язвы или гангрена конечности, к сожалению, не удается миновать операции.
Консервативное лечение
Оно включает в себя мероприятия по коррекции образа жизни, минимизации дальнейшего воздействия на организм факторов риска в сочетании с приемом ряда лекарственных средств и различных физиопроцедур.
Немедикаментозное лечение состоит в следующем:
- полный отказ от курения (это очень важный момент, поскольку именно эта вредная привычка является существенным фактором риска);
- предотвращение переохлаждения ног;
- контроль над артериальным давлением, своевременный регулярный прием назначенных терапевтом или кардиологом гипотензивных препаратов);
- контроль над уровнем сахара в крови, поддержание его в пределах возрастной нормы;
- регулярные физические нагрузки, дозированная ходьба в течение получаса ежедневно.
Больному могут быть назначены лекарственные средства следующих фармакологических групп:
- препараты, нормализующие баланс липидов в крови (гиполипидемические) – холестирамин, статины (аторвастатин), фибраты (ципрофибрат);
- сосудорасширяющие средства, улучшающие периферический кровоток – никотиновая кислота, пентоксифиллин, дипиридамол и прочие;
- средства, улучшающие процессы обмена веществ в сосудистой стенке – актовегин;
- препараты, снижающие риск появления тромбов (дезагреганты) – ацетилсалициловая кислота;
- спазмолитики – дротаверин (Но-Шпа), папаверин и прочие;
- обезболивающие средства – анальгин;
- антикоагулянты – гепарин;
- тромболитики – урокиназа, стрептокиназа;
- инфузионная терапия – внутривенное введение декстрана, реополиглюкина.
Положительные эффекты окажут следующие процедуры:
- электрофорез;
- магнитотерапия;
- УВЧ;
- гипербарическая оксигенация;
- озонотерапия;
- лечебные ванны (радоновые, хвойные, сероводородные);
- внутривенное лазерное облучение крови.
Хирургическое лечение
В зависимости от тяжести патологического процесса, уровня окклюзии артерии, наличия сопутствующих заболеваний больному может быть рекомендован один из методов эндоваскулярной хирургии или же открытое вмешательство на пораженной конечности.
Применяют:
- эндартерэктомию (иссечение бляшки с частью стенки пораженного сосуда);
- стентирование (расширение суженного участка артерии и установка в эту область механической сетки – стента, препятствующего сужению просвета);
- тромбоэмболэктомию (удаление тромба или эмбола, закупорившего просвет сосуда, нарушившего кровоток);
- шунтирование (наложение анастомоза, установка связей между сосудами, не имеющими их изначально – с целью оптимизации кровотока);
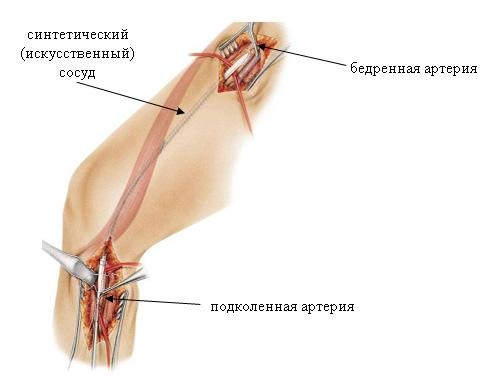
- протезирование (удаление пораженной части сосуда, замещение ее синтетическим протезом или собственной веной больного).
Радикальное хирургическое лечение заключается в ампутации пораженной части конечности. Если кровоток нарушен бесповоротно и имеются необратимые изменения тканей, продукты обмена которых отравляют организм, консервативное лечение не приведет к значимому положительному результату, процесс будет лишь усугубляться. Ампутация конечности спасет жизнь такому больному.
Если по какой-либо причине другие операции провести невозможно, пациенту назначают паллиативное вмешательство, которое на короткий период времени предотвратит прогрессирование болезни и улучшит состояние человека. К таковым относятся:
- реваскуляризирующая остеотрепанация (создание в кости отверстий с целью активизации коллатерального кровотока);
- поясничная симпатэктомия (удаление симпатических узлов поясничного отдела);
- периартериальная симпатэктомия (удаление части оболочки артерии вместе с нервными волокнами, которые проходят вдоль нее).
Облитерирующий атеросклероз нижних конечностей лечение
Лечение облитерирующего атеросклероза магистральных артерий ног это комплекс немедикаментозных мероприятий и медикаментозная терапия.
К немедикаментозным методам лечения относятся:
- Откорректированное диетическое питание,
- Отказ от пагубных привычек алкоголя и никотина,
- Постепенное наращивание нагрузки на организм и повышение активности,
- Физиотерапевтические процедуры электрофорез с препаратом новокаин, озонотерапия сосудов нижних конечностей, воздействие на артерии ног магнитным полем,
- Витаминные и минеральные комплексы для улучшения общего состояния организма,
- Препараты с Омега-3,
- Применение местного лечения для заживления язв,
- Рецепты народной медицины.
Диета при облитерирующем атеросклерозе артерий ног
На начальном этапе развития патологии применяется противохолестериновая диета, которая способна снизить индекс в крови холестерина и приостановить развитие облитерирующего атеросклероза в артериях конечностей.
Принципы данной диеты такие:
- Исключить употребление животных жиров яйца можно 2 штуки в неделю, мясо необходимо использовать нежирное (молодая телятина, куриц, индюшка),
- Кисломолочные продукты должны быть обезжирены. Запрещено есть жирные сорта сыра и масло коровье сливочное,
- Не употреблять белый хлеб и мучные изделия, а также дрожжевую выпечку,
- Не употреблять сахар и сладости, а также алкоголь,
- Кушать много свежей зелени, овощей, ягод и фруктов, а также использовать растительные масла оливковое, кунжутное,
- Не реже 2-х раз в неделю есть рыбу,
- Ежедневно в меню должны быть каши из злаков, или бобов,
- Продукты должны быть приготовлены методом тушения, отваривания, или запекания, можно воспользоваться приготовлением в пароварке.
Не реже 2-х раз в неделю есть рыбу
Средства народной медицины
Необходимо запомнить каждому пациенту, что рецепты народных целителей могут быть вспомогательным лечением для медикаментозной терапии:
| растения | терапевтический эффект | как готовить средство |
|---|---|---|
| боярышник, плоды брусники и трава бессмертник | понижают индекс холестерина | всех растений необходимо взять по 1 столовой ложке и залить 1000,0 миллилитров кипячёной воды. Дать постоять 3 — 4 часа в термосе. После фильтрации принимать по 200,0 миллилитров в сутки. |
| каштан (конский) | улучшает кровоток, снимает воспаление и укрепляет оболочки сосудов | 20,0 грамм оболочек плодов каштана, или его соцветий. Залить 1000,0 миллилитров воды и 30 минут проварить на пароводяной бане. Долить кипячёной воды до первоначального объема и принимать по 50 грамм в сутки. |
Медикаментозное лечение
Медикаментозная терапия помогает приостановить прогрессирование атеросклероза на начальных стадиях патологии, а также применяется после оперативного лечения и медикаменты необходимо пить пожизненно:
| группа препаратов | терапевтический эффект | наименование препаратов |
|---|---|---|
| группа статинов | снижает индекс холестерина в составе крови | препарат Розувастатин |
| спазмолитические средства | · снимают артериальные спазмы, | препарат Но-шпа |
| · расширяют сосудистые оболочки, | ||
| · снижают индекс АД, | ||
| · улучшают кровоток в магистральных артериях и в капиллярах периферии конечностей. | ||
| Антикоагулянты и антиагреганты | · снижают свёртываемость плазмы крови, | препарат Гепарин, медикамент Аспирин |
| · предотвращают образованию тромбов. | ||
| обезболивающие препараты | · снимают болезненность, | препарат Новокаин |
| · снижают воспалительный процесс. | ||
| группа Антиоксидантов | на уровне клеточных мембран защищают артериальные оболочки от разрушения | кислота аскорбиновая |
Медикаментозное лечение
Оперативное лечение
Для лечения облитерирующего атеросклероза на артериях нижних конечностях применяются такие хирургические методики:
- Ангиопластика при помощи введения в артерию баллона. Это малоинвазивный метод введение баллона в артерию, чтобы расширить просвет магистрального русла на поражённом месте,
- Шунтирование данный метод заключается в построении объездного русла на месте поражения артерии,
- Метод стентирования. Вводится в магистраль стенд, который расширяет просвет и предотвращает разрыв артерии,
- Аутодермопластика делается на больших участках поражения трофической язвой,
- Артериальное протезирование замена поражённых артерий на новые. Это оперативное лечение на поздних стадиях развития атеросклероза,
- Эндартерэктомия артерии происходит рассечение артерии и из нее удаляется атеросклеротическая бляшка,
- Ампутация конечности при гангрене.
Течение болезни строго индивидуально, поэтому и методики лечения подбираются также индивидуально.
Ангиопластика при помощи введения в артерию баллона
Симптомы атеросклероза сосудов ног
Развитие заболевания происходит постепенно и на первых этапах может себя ничем не выдавать. В дальнейшем у больного появляется болезненность в нижних конечностях, особенно при длительной ходьбе, чувство онемения стоп. На ногах ощущается снижение температуры, видна бледность и синюшность, возникают судороги. С течением времени у человека формируется перемежающаяся хромота и возникают трофические изменения в виде расслаивания ногтей и формирования язв на пальцах и пятках.
- при атеросклерозе больной может ощущать и наблюдать у себя следующее:
- мышечные боли в ногах, на поздних стадиях болят даже стопы, и боль нельзя снять обезболивающими;
- ограничение подвижности пораженной ноги;
- боль по ходу пораженной артерии – сначала при физических нагрузках, потом и в покое;
- перемежающаяся хромота – пройдя какое-то расстояние, человек вынужден встать и дать ногам отдохнуть, а потом он идет дальше до следующего приступа слабости;
- покалывание, онемение в области поражения;
- утолщение ногтей;
- выпадение или замедленный рост волос на ногах;
- побледнение при подъеме ног и резкое покраснение при опускании;
- быстрое замерзание ног;
- язвочки на коже;
- багровый цвет пальцев;
- отсутствие пульсации в пораженной артерии;
- участки потемнения на коже – признаки начала гангрены на запущенных стадиях;
- похолодание кожного покрова ноги;
- снижение массы и объема мышц бедер и голеней.
В начале заболевания, как правило, страдает одна конечность, затем процесс приобретает симметричность – это сигнал к тому, что поражены артерии уже с обеих сторон. При объективном осмотре отмечается отсутствие пульсации в подколенной ямке, на бедре и лодыжке.
Консервативное лечение
Больному могут назначаться различные лекарственные препараты:
- препятствующие появлению тромбов, профилактирующие инсульт и инфаркт;
- увеличивающие физическую активность, улучшающие кровоток в нижних конечностях;
- антитромбоцитарные средства, снижающие уровень холестерина в крови;
- антикоагулянты, которые препятствуют свертываемости крови в сосудах и профилактируют тромбы;
- спазмолитики для снятия боли и спазмов;
- антимикробные мази, которыми нужно обрабатывать трофические язвы;
- лекарства, способствующие лучшему питанию тканей;
- сосудорасширяющие;
- витамины.
Также в рамках консервативной терапии проводится физиотерапия – электрофорез с новокаином, дарсонвализация, гипербарическая оксигенация.
Причины атеросклероза
Считается, что с возрастом ваши артерии теряют эластичность, а в их просвете постепенно образуются атеросклеротические бляшки, что приводит к нарушению кровообращения. Однако выраженность и скорость этого процесса может быть различной. Есть ряд факторов, которые ускоряют развитие атеросклероза. Они описаны ниже.
Неправильное питание — как фактор риска атеросклероза
Холестерин — это жироподобное вещество, которое жизненно необходимо для работы организма человека. Он защищает нервные окончания и является строительным элементом для клеточных мембран (стенок) и гормонов. Холестерин находится в крови в комплексе с особыми транспортными молекулами — липопротеидами, среди которых выделяют 2 основных типа:
- Липопротеиды низкой плотности (ЛПНП) состоят в основном из жира и небольшого количества белка. Холестерин в составе ЛПНП способствует отложению атеросклеротических бляшек и закупорке сосудов, его часто называют «плохой холестерин».
- Липопротеиды высокой плотности (ЛПВП) состоят в основном из белка и небольшого количества жира. Холестерин в составе ЛПВП, напротив, полезен для сосудов и способен замедлить развитие атеросклероза, поэтому его часто называют «хороший холестерин».
Большая часть холестерина, необходимого организму, вырабатывается печенью. Однако употребление в пищу продуктов, богатых насыщенными жирами, приводит к тому, что в крови повышается количество ЛПНП — «плохого холестерина».
Продукты с высоким содержанием насыщенных жиров:
- выпечка;
- торты, пирожные;
- ветчина;
- сосиски;
- мясопродукты;
- масло;
- сливки.
Помимо жирной пищи, отсутствие физических упражнений, лишний вес и злоупотребление алкоголем также могут повысить уровень холестерина в составе ЛПНП в крови. Медицинский термин для повышенного содержания холестерина — гиперлипидемия.
Вредные привычки и окружающая среда
Курение повышает ломкость стенок артерий. Если артерии повреждены, кровяные тельца, которые называются тромбоциты, будут собираться в месте повреждения, образуя тромб. Это может привести к уменьшению просвета артерий. Курение также приводит к ухудшению снабжения организма кислородом, содержащимся в крови, что повышает вероятность формирования тромба.
Чрезмерное употребление алкоголя может вызвать высокое кровяное давление (гипертонию) и повышенное содержание холестерина в крови, увеличивая вероятность появления атеросклероза и ССЗ.
Согласно последним исследованиям, загрязнение воздуха (в частности, выхлопные газы) может вызвать незначительное повышение уровня заболеваемости атеросклерозом. Исследователи установили, что люди, живущие в пределах 50 метров от крупных автодорог, болеют атеросклерозом чаще, чем ожидалось.
Хронические заболевания, повышающие риск атеросклероза
Если у вас высокое кровяное давление (гипертония), оно будет приводить к повреждению артерий таким же способом, как и сигаретный дым. Артерии предназначены для того, чтобы прокачивать кровь под определенным давлением. Если давление выше, чем нужно, это может привести к повреждению стенок артерий.
Высокое кровяное давление может быть вызвано следующими факторами:
- избыточный вес;
- чрезмерное употребление алкоголя;
- стресс;
- курение;
- отсутствие физических упражнений.
Прочитайте подробнее о высоком кровяном давлении.
Если у вас диабет 1 или 2 типа и вы недостаточно контролируете уровень глюкозы в крови, то избыток глюкозы в крови может привести к повреждению стенок артерий. Прочитайте подробнее о диабете 1 тип и диабете 2 типа.
Лишний вес и ожирение напрямую не увеличивают риск развития атеросклероза и сердечно-сосудистых заболеваний (ССЗ), но могут вызывать смежные факторы риска, которые увеличивают вероятность данных заболеваний. В частности, у людей с лишним весом и ожирением:
- повышен риск высокого кровяного давления;
- зачастую повышен уровень холестерина из-за употребления жирной пищи;
- повышен риск появления диабета 2 типа.
Читайте подробнее про развитие ожирения.
Диагностика
Диагностировать атеросклероз можно по специфическим симптомам. Вспомогательные обследования нужны врачу, чтобы определить локализацию бляшек, их размер, количество, тяжесть нарушений кровотока. Это поможет ему выбрать оптимальный метод лечения.
Во время осмотра врач может провести одну или несколько функциональных проб, помогающих грубо оценить степень нарушения кровообращения.
Коленный феномен Панченко. Сидящего больного просят закинуть больную ногу поверх колена здоровой. Если нарушение кровообращения есть, через некоторое время человек начинает жаловать на боль в икроножных мышцах, чувство онемения, ощущения ползанья мурашек по кончикам пальцев.
Проба Гольдмана, Самюэлса. Пациент ложиться на спину, ноги приподняты над кроватью. Его просят сгибать-разгибать голеностопные суставы. При недостаточном кровотоке уже через 10-20 секунд человек испытывает боль.
Более точные данные можно получить благодаря инструментальному обследованию:
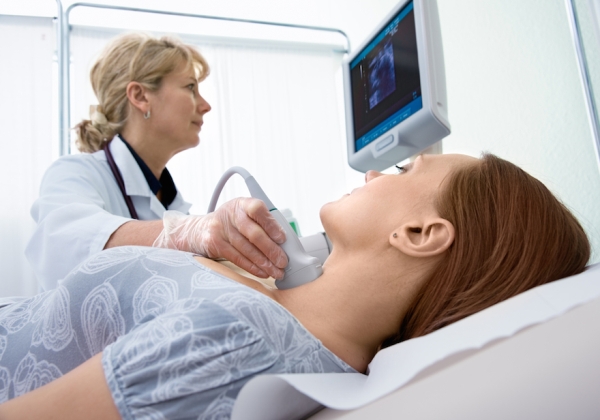
- Ультразвуковая допплерография. При помощи специфического УЗИ-аппарата врач определяет скорость кровотока различных участков артерий. Зоны отложения характеризуется замедленным движением крови.
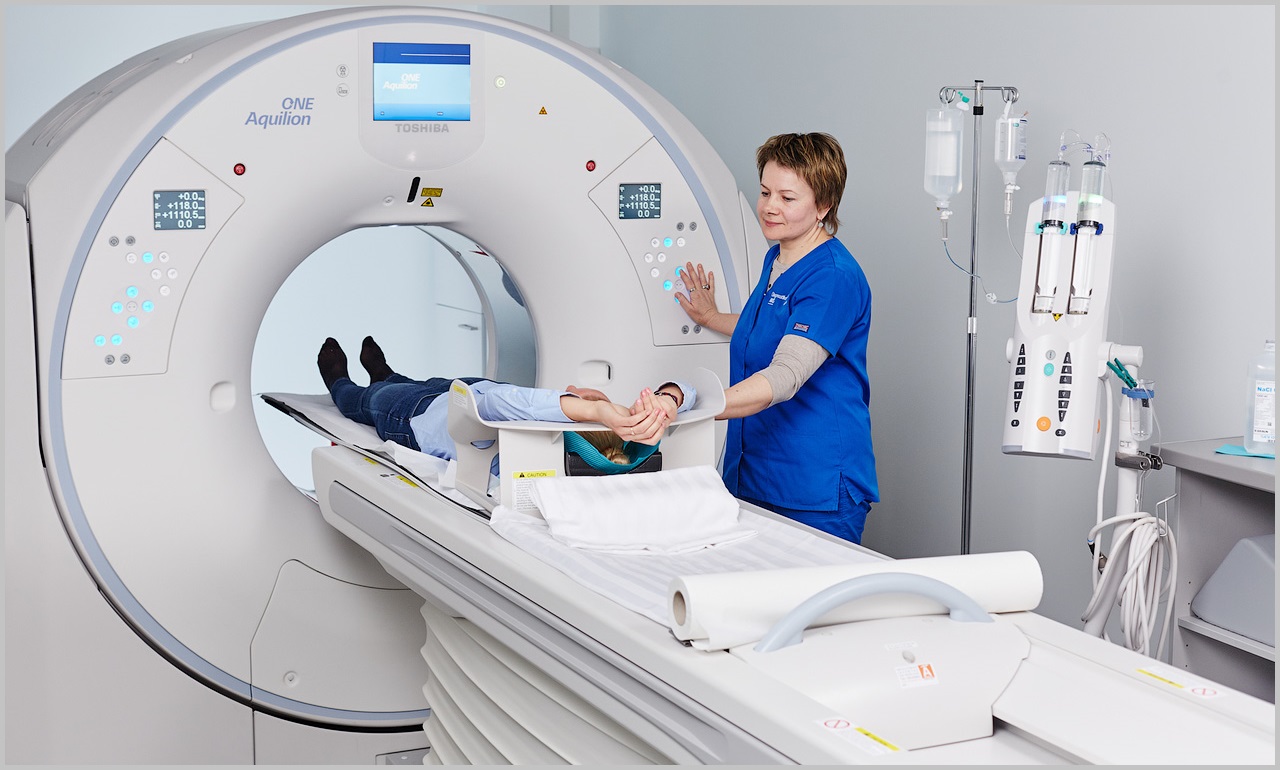
- Ангиография позволяет визуализировать повреждение. Чтобы сделать сосуды видимыми, в артерию вводится контрастное вещество. Для классической ангиографии используют рентгеновский аппарат, более новые методы исследования – МРТ, КТ.
Причины атеросклероза в артериях конечностей
Стенозирующий тип атеросклероза артерий магистрали в нижних конечностях возникает и развивается под влиянием различных факторов-провокаторов.
Существуют причины, которые зависят от образа жизни человека и от его хронических заболеваний, а также существуют факторы-провокаторы атеросклероза конечностей, происходящих вне зависимости от того, как человек живёт, его питание и наличие вредных и пагубных привычек:
- Наследственная генетическая предрасположенность. С генетическим кодом, человеку передается и расположенность организма к накапливанию холестерина, по причине нарушения в липидном обмене, также строение сосудистых оболочек. Под воздействием генетики формируется гормональный фон человека и функциональность его иммунной системы. Все это приводит атеросклерозу;
- Пагубные привычки — никотиновая и алкогольная зависимость. Никотин имеет свойства вызывать спазмы сосудистых оболочек, что затрудняет кровоток в магистралях и приводит к застою крови. В застойной крови задерживаются на стенках холестериновые молекулы. Алкогольные напитки, а также наркотические вещества довольно быстро меняют структуру интимы сосудистой оболочки, в ней появляются микротрещины, а также места ее отслаивания от мембраны артериальной стенке, что становится благоприятным местом для локализации липидного пятна, что в последствии переходит в атеросклеротическую бляшку;
- Воспалительный процесс в оболочках артерий, также может спровоцировать атеросклероз в конечностях, по причине нарушения кровотока в воспалённом участке артериальной магистрали, приводя к откладыванию на интиме липопротеидов низкой плотности;
- Факторы-провокаторы — это психоэмоциональные стрессовые ситуации, которые длятся на протяжении длительного периода. При постоянном напряжении происходит артериальный спазм, приводя к тому, что стенки артерий теряют эластичность и в них развивается атеросклероз;
- Гиподинамия, а также ожирение. Эти две патологии взаимосвязаны друг с другом и провоцируют накопление жировых клеток в застойном кровотоке. При слабом движении крови происходит попадание липидных пятен под мелкие микротрещины сосудистой мембраны, провоцируя накопления в данном месте липопротеидов, к которым впоследствии присоединяются кристаллы кальция, и формируется атеросклероз данного отдела артерии.
Риск развития патологии атеросклероз артерий возникает в зависимости с возрастной категорией человека, а также с тем количеством пагубных привычек, какие имеет больной.
Никотин имеет свойства вызывать спазмы сосудистых оболочек, что затрудняет кровоток в магистралях и приводит к застою крови
Хронические заболевания
Заболевания, что смогут быть провокаторами склерозирования оболочек сосудов нижних конечностей:
- Патология липидного обмена — дислипидемия. Приводит к тому, что в молекуле холестерина преобладают липопротеиды низкой плотности и молекулы триглицеридов. Происходит постоянное снижение % в холестериновой молекуле высокомолекулярных липопротеидов. Такая низкомолекулярная структура холестерина не справляется со своим транспортным предназначением и оседает на артериальных мембранах, провоцируя атеросклероз периферического отдела конечностей;
- Заболевание эндокринной системы — сахарный диабет. Гипергликемия разрушает артериальную мембрану оболочек. Теряется целостность внутреннего слоя сосуда. При повышенном накоплении холестерина, оседают бляшки на артериях;
- Гипертоническая болезнь, провоцирует сужение сосудистых оболочек, что приводит к замедлению кровотока в магистральном русле, а это может быть причиной атеросклероза периферических конечностей;
- Инфекционные и вирусные вторжения в организм, также способны вызвать нарушение обмена липидов в организме, и спровоцировать склерозирование оболочек артерий.
Основные причины сужения сосудов ног
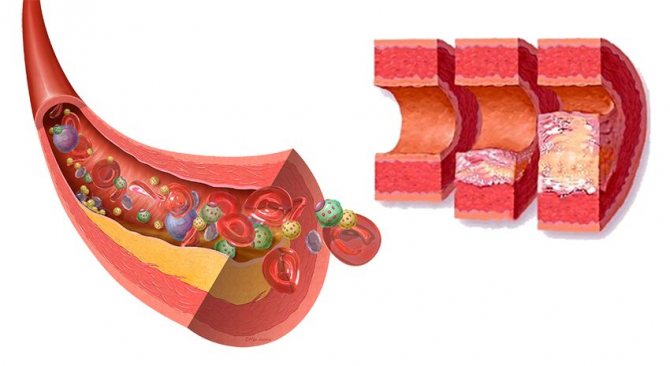
В основе патологического сужения сосудов в первую очередь лежат возрастные изменения, которые негативным образом сказываются на целостности артерий и вен, ускоряя развитие в них атеросклероза. Закупоривание повреждений лейкоцитами и другими веществами, входящими в состав крови, приводит к формированию плотных сгустков, которые становятся основой для накопления отложений и разрастания атеросклеротических бляшек.
Кроме атеросклеротической болезни имеются и другие причины сужения сосудов:
- нарушение защитных свойств гладкомышечного эндотелия артерий и вен, формирование патологических клонов клеток;
- вирусное повреждение сосудов (цитомегаловирус, герпес);
- поражение стенок сосудов хламидиями;
- нарушения гормонального баланса;
- сосудистые спазмы, развивающиеся вследствие курения и злоупотребления алкоголем;
- поражение организма инфекционными и воспалительными заболеваниями, протекание в нём онкологических процессов;
- врождённые отклонения в развитии сосудов:
- нарушение нормального свёртывания крови;
- застой массы крови.
Разрастание соединительной ткани стенок сосудов приводит не только к сужению их внутреннего просвета, но и деформации кровеносного русла в целом, что значительно затрудняет кровоток и вызывает развитие ишемии – недостаточное снабжение кровью.
Причины возникновения
Это довольно распространенное заболевание, чаще всего возникающее у пожилых людей. Его появлению также предшествуют проблемы с сосудами, развитие патологических процессов в других органах и появление хронических заболеваний. Все это вкупе ослабляет организм, а также препятствует нормальным функциям кровоснабжения.
Сейчас заболевание значительно «помолодело», и может быть диагностировано уже с сорока лет и ранее. Этому способствует ряд факторов, о которых рассказано далее.
Основные причины возникновения облитерирующего атеросклероза:
- Большая масса тела. Нагрузка на нижние конечности в этом случае слишком велика.
- Неправильное питание. Употребление большого количества жиров способствует возникновению бляшек в сосудах.
- Варикозное расширение вен. Сопутствующее заболевание, также осложняющее кровоснабжение ног.
- Патологии органов малого таза. Это также может привести к развитию заболевания.
- Возрастные изменения. «Официальный» рубеж этого заболевания наступает после сорока лет.
- Травмы и обморожение конечностей. В этом случае еще имеются патологические нарушения строения сосудов и артерий.
- Повышенная физическая нагрузка. К этому фактору можно отнести и постоянную работу «на ногах».
- Недостаточная физическая нагрузка. Сидячий образ жизни также провоцирует патологии сосудов.
- Наследственные факторы. В этом случае есть предрасположенность, если прямой родственник также сталкивался с этим недугом.
- Стрессовые ситуации. Атеросклероз не может возникнуть «на ровном месте», но нервное напряжение комплексно ослабляет организм, поэтому уже имеющиеся незначительные проблемы могут перерасти в серьезную патологию.
- Гормональные сбои. Понижение выработки некоторых гормонов могут спровоцировать отложения бляшек в сосудах.
- Некоторые заболевания, в частности сахарный диабет, способны спровоцировать непроходимость сосудов и артерий.
- Переохлаждение также относится к провоцирующим факторам, при этом болезненные ощущения станут заметны намного позже, что затрудняет диагностику и дальнейшее лечение.
- Курение способствует появлению проблем с эластичностью сосудистых стенок.
Варикозное расширение вен
Переохлаждение нижних конечностей
Стрессовые ситуации
Сахарный диабет
Повышенная физическая нагрузка Неправильное питание
Гормональные сбои Недостаточная физическая нагрузка
Курение
Последствия этого заболевания более чем трагические, ведь в отдельных случаях необходима ампутация конечности. Это одна из главных причин инвалидности в нашей стране, поэтому не стоит запускать и игнорировать симптомы болезни.
Лечение облитерирующего (окклюзирующего) атеросклероза нижних конечностей
Терапия, проводимая при данной патологии, должна быть комплексной и непрерывной.
1. Консервативная терапия:
- отказ от курения;
- постоянный прием препаратов, стабилизирующих уровень холестерина и липидных фракций, — статинов («Аторвастатин», «Симвастатин», «Крестор»);
- постоянный прием дезагрегантов («Кардиомагнил», «Аспирин кардио»);
- курсы сосудорасширяющей терапии в стационаре не реже 2-х раз в год с применением «Реополиглюкина» 400 мл + «Тренталома» 5 мл — внутривенно капельно №10, «Ксантинола никотината» 2 мл — внутримышечно №10, «Папаверина» 2%, 2 мл — 2 раза в день №10, витамины группы В.
2. Хирургическое лечение. Показано на 3-й стадии заболевания, когда появляются боли в покое, и при образовании трофических расстройств. Суть операции заключается в формировании обходного шунта, который вшивается выше и ниже места закупорки артерии. Выполняется ряд шунтирующих операций в зависимости от локализации процесса: аорто-бедренное шунтирование, подвздошно-бедренное шунтирование, бедренно-подколенное шунтирование и другие модификации.
3. Эндоваскулярное лечение. В последнее время эндоскопические методы лечения получили широкое применение, а именно ангиопластика и стентирование при наличии стеноза в просвете артерий. Через небольшое отверстие в артерии вводится проводник, и в месте сужения сосуда устанавливается стент, который расширяет просвет и восстанавливает кровоток. Но обязательным условием является прием препаратов, разжижающих кровь, в течение 1–2 лет для профилактики тромбирования имплантированного стента.
Лечение назначается только после подтверждения диагноза врачом-специалистом.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Клопидогрел (антиагрегантный препарат). Режим дозирования: внутрь, в дозе 75 мг 1 раз в сутки.
- Рамиприл (гипотензивное, вазодилатирующее средство). Режим дозирования: внутрь, в дозе 10 мг/сут. в 2 приема.
- Цилостазол (антиагрегантный препарат). Режим дозирования: внутрь, до еды, в дозе 100 мг 2 раза в день.
- Нафтидрофурил (ангиопротекторное, вазодилатирующее средство). Режим дозирования: внутрь, в дозе 600 мг/сут. в 3 приема. Курс лечения длительный.







Добавить комментарий