Аорта (анатомия)
Содержание:
- Аневризма и ее последствия
- Показания
- Признаки и симптомы
- УЗИ сосудов брюшной стенки
- Симптомы
- Непарные висцеральные ветви брюшной аорты.
- Классификация аневризм брюшного отдела
- Как вылечить болезнь, и насколько это возможно
- Лечение
- Полезные сведения из анатомии
- Анатомия и физиология
- Причины возникновения
- Что покажет УЗДГ брюшной аорты
Аневризма и ее последствия
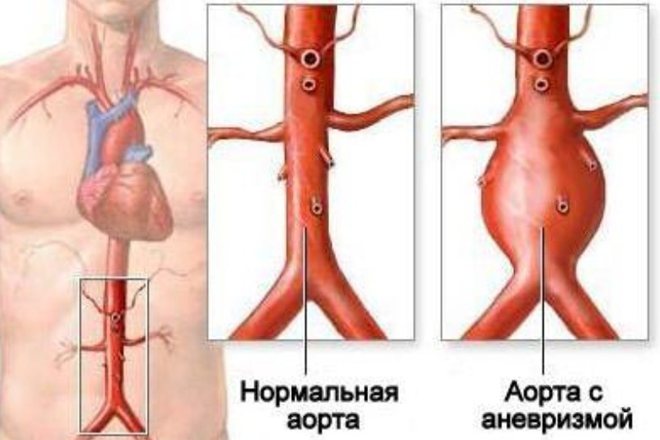
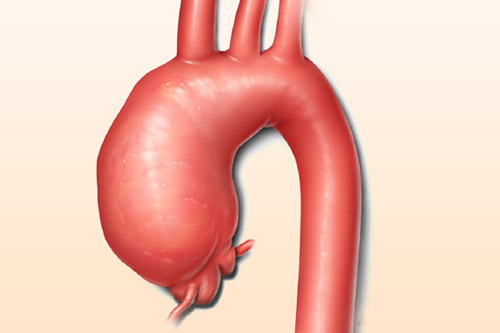
Аневризмой аорты и других крупных артерий принято называть участок, на котором сосуд претерпевает патологическое изменение формы и размера. На этом участке образуется необычное расширение с увеличение просвета артериального сосуда. Диагноз аневризмы ставят в случае увеличения просвета сосуда в 2 и более раз.
Различают веретенообразные и мешотчатые аневризмы. О веретенообразной форме говорят, когда наблюдается диффузное выпячивание стенок артерии по всему ее диаметру. Мешотчатая форма аневризмы характеризуется появлением такого выпячивания на ограниченном участке сосуда и его форма напоминает мешочек, выпирающий сбоку артерии.
Аорта, как и все кровеносные сосуды, имеет трехслойную стенку. Под давлением крови при наличии факторов риска повреждения аорты могут разорваться как отдельные слои сосуда, так и все 3 слоя. В первом случае говорят о расслаивании аорты. Обычно такая ситуация наблюдается на месте аневризмы и аневризму называют расслаивающейся.
Аневризма – это патологическое выпячивание стенок аорты, которое может быть как приобретенным, так и врожденным. Причинами приобретенной аневризмы становятся:
- воспалительные патологии сосудистой стенки, вызванные инфекционным фактором (аортит, который развивается на фоне сифилиса, туберкулеза, послеоперационных инфекций),
- дегенеративные изменения тканей аорты (атеросклероз сосудов, дефекты строения аортальной стенки, возникшие после операций на сосудах),
- медионекроз аорты (патология, причины которой неизвестны, проявляется в образовании кистозных полостей (некротические очаги) во внутреннем слое аортальной стенки),
- механические повреждения и травмы крупнейшего кровеносного сосуда
Врожденные аневризмы могут возникать при таких наследственных патологиях, как синдром Марфана, синдром Элерса-Данлоса, врожденный дефицит эластина и других патологиях соединительной ткани, из которой и состоят кровеносные сосуды.
Нужно сказать, что риск появления аневризмы выше у людей с повышенным артериальным давлением (артериальной гипертензией) и наследственной предрасположенностью. В группе риска находятся курильщики, поклонники спиртных напитков. Что касается половых предпочтений, то данная патология более свойственна мужчинам. И чаще всего обнаруживается у людей старшего возраста (60 и более лет).
Сама по себе аневризма небольших размеров может не напоминать о себе, пока она не увеличится и начнет сдавливать близлежащие органы. Тогда человек начинает испытывать боли разной интенсивности плюс появляются симптомы, указывающие на сбои в работе сдавливаемых органов. Если аневризма располагается в грудной области, появляются кашель и затрудненное дыхание, голос становится сиплым, а боль имеет локализацию в области грудины, спины, шеи. При брюшном расположении аневризмы человек ощущает боли в области эпигастрии, а также ощущение сильного вздутия живота, тошноту. Его могут мучить отрыжка, нарушения мочеиспускания, запоры.
Это неприятное, но не самое опасное состояние. Наибольшую опасность представляет разрыв аневризмы аорты. А ведь в этом месте стенки сосуда оказываются наименее прочными, поэтому нарушение целостности аорты происходит обычно именно на таких участках. Это осложнение аневризмы считается смертельно опасным и лечится строго хирургическим путем.
Считается, что разрыву аорты в области грудной клетки предшествует расслоение стенок сосудов, когда разрыву подвергаются лишь внутренние слои. А вот в брюшной части аорты разрывы в большинстве случаев происходят неожиданно, при этом повреждаются все 3 слоя аортальной стенки. При этом происходит сильное кровотечение, и пациенты в подавляющем большинстве случаев умирают. Можно сказать, что аневризма брюшной аорты потенциально очень опасное состояние, которое требует лечения даже не ранних стадиях развития.
Показания
УЗДГ аорты и ее ветвей назначают в следующих ситуациях:
- при сильных головных болях неясного происхождения;
- часто возникающие головокружения и случаи потери сознания;
- если пациент жалуется на чувство пульсации или распирания в затылке или висках, возникающих постоянно;
- мелькание мушек перед глазами при резкой смене положения тела или повороте головы;
- если пациент жалуется на снижение памяти и внимания;
- больным с измененным артериальным давлением: высоким или низким;
- имеющим в анамнезе случаи острого нарушения кровообращения, это может быть перенесенный инсульт, транзиторные атаки и другие проявления патологии;
- проявление эпилептических припадков впервые или в качестве оценки состояния при поставленном диагнозе.
Показанием к УЗИ сосудов брюшной полости также является пожилой возраст, особенно у людей, злоупотребляющих табачными изделиями или имеющих профессиональные вредности по группе сердечно-сосудистых заболеваний.
Признаки и симптомы

Практически все пациенты с расслоением аорты жалуются на боль — обычно внезапную, нестерпимую, которую они часто описывают как рвущую или режущую. Некоторые могут упасть в обморок от боли. Чаще всего боль локализуется в области груди, но также может ощущаться в спине между лопатками. Боль часто мигрирует от места первичного надрыва по ходу расслоения стенки аорты. Таким образом, при блокаде брыжеечных артерий, кровоснабжающих кишечник, могут возникнуть боли в животе или в пояснице.
При дальнейшем прогрессировании расслоения вдоль аорты оно может достигнуть участков отхождения одной или нескольких артерий от аорты, блокируя поток крови через эти артерии. Последствия зависят от того, какие артерии блокируются.
Осложнения расслоения аорты
Осложнения включают:
- инсульт (если блокируются церебральные артерии, кровоснабжающие головной мозг);
- инфаркт миокарда (если блокируются венечные артерии, кровоснабжающие сердечную мышцу);
- почечную недостаточность (если блокируются почечные артерии, кровоснабжающие почки);
- поражение нерва и/или спинного мозга, которое вызывает покалывание или невозможность движения в конечности (если блокируются спинномозговые артерии).
Может происходить утечка крови из участка расслоения, и она может скапливаться в грудной клетке. Просачивающаяся из участка расслоения возле сердца кровь может попасть в перикардиальное пространство (между двумя слоями оболочки, окружающей сердце), препятствуя должному заполнению сердца кровью и вызывая тампонаду сердца — угрожающее жизни состояние.
Расслоение, затрагивающее первые несколько дюймов прилежащего к сердцу участка аорты (восходящей аорты), может нарушать прикрепление аортального клапана — сердечного клапана, который препятствует обратному току крови в сердце. При ослаблении крепления аортального клапана может развиваться утечка крови, приводящая к сердечной недостаточности.
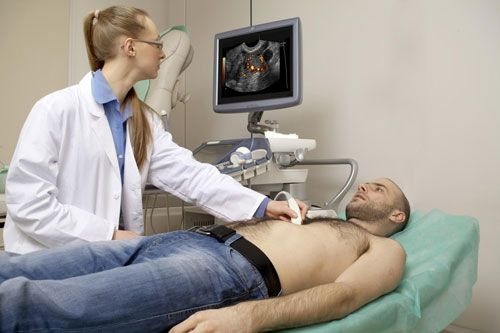
УЗИ сосудов брюшной стенки
Врачом может быть проведено комплексное обследование при помощи новых и более безопасных методов.
Допплерография
При данном методе ультразвук, который отражается от эритроцитов крови, преобразуется после получения сигнала датчиком в электрические импульсы. На мониторе можно увидеть изображение в виде графиков. Они позволяют получить данные о том, как проходит через сосуды кровь в настоящее время.
Дуплексное сканирование
Такой тип исследования включает в себя обычное ультразвуковое и допплерографическое. Оно позволяет получить визуализированные данные о состоянии аорты, сосудов и ветвей.
Цветовое допплеровское сканирование (ЦДС)
Представляет собой обычное допплеровское сканирование, включающее в себя ЦДК (цветное картирование). С его помощью производится визуализация и оценка эхоструктуры, анализ размеров сосудов и их стенок.
Симптомы
Фото: lechenie-simptomy.ru
Симптомы аневризмы брюшной аорты
Чаще всего такая патология возникает в брюшной полости. И подвержены заболеванию в основном курящие мужчины в возрасте от 60 лет. В сложных случаях образуются множественные аневризмы брюшного отдела аорты. Симптомы в этом случае бывают более выраженными.
Что же может чувствовать пациент при выпячивании стенок сосуда Вздутие живота, запоры и расстройства пищеварения, снижение веса. При больших размерах аневризмы можно нащупать в эпигастральной области пульсирующее образование.
Когда расширение давит на окружающие нервы и ткани, могут появляться отеки, нарушение функций мочевыводящих путей и даже парез ног. Но чаще всего при аневризме брюшной аорты первым сигналом являются приступы боли.Они возникают неожиданно, часто отдают в поясницу, паховую область или ноги. Боль продолжается несколько часов и плохо поддается воздействию лекарств. При воспалении аневризмы может подняться температура. Иногда наблюдается посинение и похолодание пальцев.
Симптомы аневризмы грудной аорты
Легче всего диагностировать заболевание, если расширение сосуда локализовано в области дуги аорты. Симптомы при этом бывают более выраженными.
Чаще всего пациенты жалуются на ноющие пульсирующие боли в области груди и в спине. В зависимости от места расширения аорты боль может отдаваться в шею, плечи или верхнюю часть живота. Причем обычные обезболивающие препараты не помогают ее снять.
Наблюдается также одышка и сухой кашель, если аневризма давит на бронхи. Иногда расширение сосуда давит на нервные корешки. Тогда чувствуется боль при глотании, появляется храп и охриплость голоса.
Из-за расширения аорты и замедления тока крови при аневризме восходящего отдела аорты часто наблюдается протодиастолический шум.
При крупной аневризме расширение можно заметить даже при визуальном осмотре. Наблюдается небольшая пульсирующая опухоль в области грудины. Могут также набухать вены на шее.
Симптомы аневризмы аорты сердца
Патология артерии в этом месте может длительное время никак себя не проявлять. Больной чувствует нечастые боли в сердце, которые снимает таблетками. Другие симптомы: одышка, кашель и затрудненное дыхание также могут приниматься за проявления сердечной недостаточности. Часто заболевание диагностируется только после сильного приступа стенокардии при проведении ЭКГ.
Симптомы аневризмы аорты головного мозга
Расширения маленьких размеров никак себя не проявляют. Могут иметь место головные боли, но с подобными симптомами пациенты редко обращаются к врачу. Обнаружить заболевание можно при крупной аневризме, когда она давит на окружающие нервы и ткани. При этом больной испытывает следующие ощущения:
боли локализуются не только в голове, но и в глазных яблоках;
может наблюдаться помутнение зрения;
иногда развивается потеря чувствительности кожи лица.
Признаки расслоения или разрыва аневризмы
Во многих случаях заболевание диагностируется только при появлении осложнений. В случае больших веретенообразных расширений случается расслоение аневризмы. Такое чаще бывает в брюшном отделе аорты. Маленькие мешотчатые аневризмы при увеличении давления крови могут разорваться. Какие же симптомы наблюдаются при таких осложнениях?
Первый признак – это резкая боль. Она разливается постепенно от одного места по всей голове или по брюшной полости. При аневризме грудного отдела боль часто принимают за проявления инфаркта.
У пациента резко снижается давление. Наблюдаются признаки шокового состояния: человек бледнеет, теряет ориентацию, не реагирует на вопросы, начинает задыхаться.
Разрыв аневризмы может случиться у больного в любой момент. И при отсутствии своевременной медицинской помощи это состояние часто заканчивается смертью пациента. Потому любое ухудшение самочувствия и тревожащие симптомы не должны оставаться без внимания.
Непарные висцеральные ветви брюшной аорты.
Непарных ветвей
три: чревный
ствол, верхняя брыжеечная артерия,
нижняя брыжеечная артерия
ЧРЕВНЫЙ СТВОЛ
отходит от самого начала брюшной аорты,
делится на:
левую желудочную
артериюобщую печеночную
артериюселезеночную
артерию
Левая желудочная
артерия идет по малой кривизне желудка
и участвует в его кровоснабжении, она
анастомозирует с правой желудочной
артерией.
От общей
печеночной артерии
отходят:
Желудочно-12-перстная
артерияСобственная
печеночная артерия,
от неё отходит желчнопузырная
артерияПравая желудочная
артерия
От селезеночной
артерии
отходят панкреатическая
и желудочно – сальниковая артерии.
Чревный ствол
кровоснабжает непарные органы верхнего
отдела брюшной полости: желудок, печень,
желчный пузырь, селезенку, поджелудочную
и частично 12 -типерстную кишку.
ВЕРХНЯЯ
БРЫЖЕЕЧНАЯ АРТЕРИЯ
отходит
от брюшной аорты на уровне 1-го поясничного
позвонка,
входит в корень брыжейки тонкой кишки,
где делится
на ветви:
нижняя
поджелудочно-12-перстная артерия-
кровоснабжает
поджелудочную железу, частично 12
перстную кишкудо 20 кишечных
артерий –
к петлям тонкой кишки,подвздошно-ободочная
артерия –
к слепой кишкевосходящая
ободочная артерия
– к восходящей ободочной кишкепоперечная
ободочная артерия
– к поперечной ободочной кишке
НИЖНЯЯ
БРЫЖЕЕЧНАЯ АРТЕРИЯ
берет начало от брюшной
аорты
на уровне 3-го поясничного позвонка,
проходит в брыжейке
сигмовидной кишки, делится на ветви:
левая ободочная
артерия –
к нисходящей ободной кишкесигмовидная
артерия –
к сигмовидной кишкеверхняя
прямокишечная артерия
– к верхней части прямой кишки
Классификация аневризм брюшного отдела
Проводится по группе критериев. Основной интерес для врачей представляет локализация патологического процесса.
- Ниже почечных артерий. Носит изолированный характер, поскольку не вовлекает сторонние ответвления сосудов. Отличается сравнительно малую сложность в плане техники оперативного вмешательства. Вероятность благоприятного исхода близится к 90-100%.
- Выше почечных артерий. Более опасная разновидность, требует четкой, проработанной тактики терапии. Необходимо искать грамотного, опытного специалиста. Операция представляет значительные трудности. При квалифицированном подходе вероятность полного восстановления идентична.
Другое основание — характер отклонения.
- Мешкообразные. Или очаговые аневризмы. Определяются стеночным выпячиванием с одной стороны. Лечится проще, поскольку поражен строго отграниченный участок сосуда.
- Диффузные, веретенообразные. Происходит расширение структуры по всему диаметру. Методика терапии иная.
Наконец, аневризмы бывают первичными. Развиваются в результате собственно пороков сосуда, обычно врожденного характера.
И приобретенные. Основная масса отклонений. Появляются как итог перенесенных воспалительных, инфекционных, грибковых и прочих заболеваний, которые вызывают деструкцию стенок, снижение механической сопротивляемости.
Как вылечить болезнь, и насколько это возможно
Достоверно диагностированная аневризма брюшной аорты – серьезный повод для консультации и пожизненного наблюдения у сосудистого хирурга или кардиохирурга. Единственный радикальный метод лечения – это операция. Но даже она не всегда может быть выполнена (лишь в 50–60%). Это связано с:
- большой травматичностью и технической сложностью вмешательства;
- высокой степенью операционного риска, частотой послеоперационных осложнений и смертности;
- преимущественно старшей возрастной группой больных и наличием тяжелых сопутствующих заболевания (сердца, мозга, внутренних органов);
- практически 95–99% летальностью больных с разорвавшимися аневризмами;
- высокой стоимостью операции.
Главное в лечении – выбрать правильную тактику и не навредить своими действиями. Общие советы по этому поводу такие:
- Малые аневризмы (до 5 см), которые по данным УЗИ или других методов исследования не увеличиваются, или увеличение не превышает 0,3 см за 6 месяцев можно не оперировать. Проводится постоянное наблюдение.
- Большие (6–10 см и более) и аневризмы брюшной аорты, увеличивающиеся со скоростью 0,5 см за 6 месяцев желательно оперировать как можно быстрее. Высокий риск разрыва.
- Аневризматические расширения, расположенные выше почечных артерий лучше не оперировать без существенных показаний (быстрое увеличение аневризмы у молодых и людей до 55–65 лет без сопутствующей патологии).
- Людей в возрасте старше 70–75 лет, особенно при наличии тяжелых сопутствующих заболеваний оперировать очень опасно при любых аневризмах. Более целесообразна консервативно-наблюдательная тактика.
Суть операции
Классическая методика предполагает разрез живота, иссечение аневризмы, замещение образовавшегося дефекта искусственным протезом. При невозможности выполнения такого объема вмешательства выполняют:
- укрепление аорты протезом извне в области аневризмы без ее иссечения;
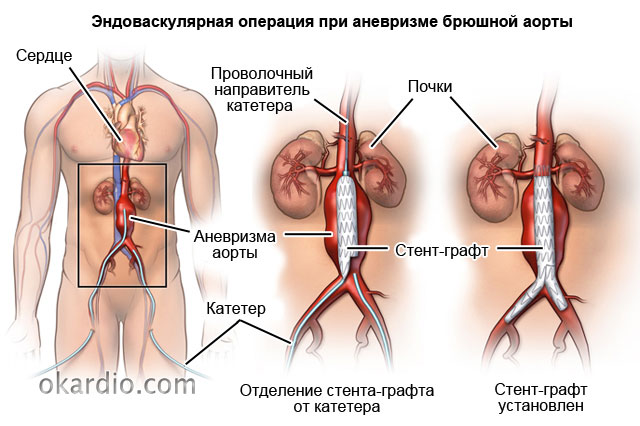
- укрепление протезом внутренней поверхности аорты со стороны ее просвета. такая эндоваскулярная (внутрисосудистая) операция менее травматичная и имеет больше показаний.
Общие лечебные рекомендации
При наличии прооперированной или неоперированной аневризмы аорты в брюшной полости:
- исключите тяжелый физический труд и стрессы;
- спите не менее 8 часов в сутки, побольше отдыхайте;
- контролируйте артериальное давление, не допускайте его повышения;
- исключите из рациона соль, животные жиры, ограничьте жидкость;
- принимайте препараты против атеросклероза (аторис) и для разжижения крови (варфарин, плестазол, клопидогрель);
- посещайте специалиста, проводите УЗИ каждые 3 месяца.
Лечение
Для лечения аневризмы аорты больному необходимо обратиться к сосудистому хирургу или кардиохирургу. Определение его тактики зависит от скорости роста, места локализации и размеров аневризмы, которые определяются в ходе динамического наблюдения и постоянного рентгенологического контроля. При необходимости, для снижения риска развития возможных осложнений или подготовки больного к хирургическому лечению, проводится антикоагулянтная, антиагрегантная, гипотензивная и антихолестеринемическая медикаментозная терапия.
Решение о выполнении планового хирургического лечения принимается в таких клинических случаях:
- аневризма брюшного отдела аорты с диаметром более 4 см;
- аневризма грудной аорты с диаметром более 5,5-6 см;
- постоянное увеличение размера небольшой аневризмы на 0,5 см и более в течении полугода.
Экстренная хирургическая операция проводится в максимально короткие сроки, т. к. при массивном или длительном кровотечении больной умирает в короткие сроки. Показаниями к ней могут стать такие терминальные ситуации:
- эмболизация периферических артерий;
- расслоение или разрыв аорты.
Для устранения аневризмы проводятся операции, цель которых направлена на иссечение и ушивание или замещение протезом поврежденного участка аорты. При присутствии аортальной недостаточности, во время резекции грудной части сосуда выполняется замена клапана аорты.
Одним из малоинвазивных вариантов хирургического лечения может становиться эндоваскулярное протезирование с последующей установкой стента или сосудистого протеза. При невозможности выполнения таких операций проводятся традиционные вмешательства с открытым доступом к месту локализации по резекции:
- аневризмы брюшного отдела;
- аневризмы грудного отдела при левожелудочковом обходе;
- аневризмы грудного отдела при искусственном кровообращении;
- аневризмы дуги аорты при искусственном кровообращении;
- аневризмы аорты брюшного отдела;
- аневризмы аорты брюшного отдела с искусственным кровообращением;
- аневризмы подпочечного отдела аорты.
После завершения хиуругического лечения больной переводится в отделение кардиореанимации, а при восстановлении всех жизненно важных функций – в сосудистое отделение или кардиологический центр. В послеоперационном периоде больному назначается обезболивающая терапия и симптоматическое лечение.
Прогноз при аневризме аорты будет определяться ее размерами, темпом прогрессирования и сопутствующими патологиями сердечно-сосудистой и других систем организма. При отсутствии лечения исход заболевания крайне неблагоприятен, т. к. из-за разрыва аневризмы или развития тромбоэмболий у больного наступает летальный исход. По данным статистики, в течение первых трех лет погибает около 95% больных. Это объясняется частым скрытым течением болезни и высоким риском разрыва аневризм, диаметр которых достигает 6 см. По данным статистики, с такими аортальными патологиями погибает около 50% больных в год.
При раннем выявлении и плановом хирургическом лечении аневризм аорты послеоперационный прогноз становится более благоприятным, и летальный исход составляет не более 5%. Именно поэтому для профилактики и своевременного обнаружения этого заболевания рекомендуется постоянно контролировать уровень артериального давления, вести здоровый образ жизни, проходить регулярные плановые профилактические осмотры и все назначения врача по медикаментозной терапии сопутствующих заболеваний.
Медицинская анимация на тему «Аневризма аорты»:
Телепередача «Будьте здоровы» на тему «Аневризма аорты»:
Полезные сведения из анатомии
В связи с вышесказанным выражение «разрыв аорты или образовавшейся на ней аневризмы» звучит устрашающе. Поэтому неудивительно, если читателя заинтересует вопрос, где находится аорта, что она собой представляет, а также что такое аневризма и какие факторы могут спровоцировать ее разрыв.
Кровеносная система человека берет свое начало ритмично сокращающемся полом мышечном органе, действующем по принципу насоса. Этот орган был назван сердцем и его назначением является обеспечение беспрерывной циркуляции крови, которая доставляет кислород и питательные вещества ко всем органам человека.
Крупные кровеносные сосуды, сообщающиеся с сердцем, делятся на артерии и вены. Первые отводят кровь от сердца, вторые ответственны за подачу крови в центральный орган кровеносной системы. Самой крупной человеческой артерией считается аорта, входящая в состав большого круга кровообращения, который снабжает кровью весь организм, в то время как малый ответственен лишь за кровоснабжение легочной системы.
Аорту, выходящая из левого желудочка сердца и являющаяся своеобразным его продолжением, можно сравнить со шлангом насоса. Эта крупная артерия имеет большую длину и простирается вдоль всего тела человека.
Принято различать 3 основных отдела аорты:
- восходящий (берет свое начало в левом желудочке сердца и дебютирует с расширенной части, называемой луковицей),
- дуга аорты (начинается где-то на седьмом сантиметре сосуда, имеет выгнутую форму),
- нисходящий (в районе 4 грудного позвонка дуга переходит в прямую линию).
Восходящий отдел аорты спрятан за легочным стволом – артерией, начинающей малый (легочный) круг кровообращения, и покрыт околосердечной сумкой (перикардом). Диаметр артерии в этой части порядка 2,5-3 см.
В области соединения второго реберного хряща и грудины (основная кость грудной клетки) аорта сужается до 2 см и приобретает вид дуги, поворачивая немного влево и назад. Доходя до четвертого грудного позвонка она оббразует небольшой перешеек, после чего ее расположение становится практически вертикальным.
Нисходящая часть аорты в свою очередь делится на 2 отдела:
- грудной отдел, который расположен в грудной полости в заднем средостении,
- брюшной отдел, который считается продолжением грудного и начинается на уровне 12 грудного позвонка.
Начальный отдел грудной аорты находится в передне-левом расположении от пищевода. Далее в области 8 позвонка она огибает пищевод с левой стороны и устремляется вниз вдоль задней стенки пищевода.
Началом брюшного отдела считается аортальное отверстие диафрагмы. Ныряя в это отверстие аорта тянется до 4 поясничного позвонка.
По ходу пролегания аорты от нее отходят ветви различной величины – артерии. В восходящем отделе это правая и левая венечные артерии. В области дуги аорты берут свое начало:
- плечеголовый ствол, который в свою очередь делится на правые сонную и подключичную артерии,
- левые общая сонная и подключичная артерии.
Нисходящая часть делится на грудной отдел, в котором начинаются межреберные, трахеальные и многие другие виды артерий, и брюшной. Из брюшного отдела выходят:
- чревной ствол, который спустя пару сантиметров делится на левую желудочную, общую печеночную и селезеночную артерии,
- брыжеечные кровеносные сосуды, отвечающие за кровоснабжение кишечника и поджелудочной железы,
- низкая диафрагмальная артерия, питающую диафрагму и надпочечники,
- надпочечниковая артерия,
- поясничные артерии,
- почечная артерия.
В области 4-5 поясничного позвонка брюшная часть аорты делится на 2 части (происходит ее бифуркация): правую и левую общие подвздошные артерии, продолжением которых является бедренные артерии.
Ослабление стенок крупных кровеносных сосудов, испытывающих максимальное давление крови, может произойти на любом из участков аорты или отходящих от нее артерий. Перерастяжение стенок аорты приводит к тому, что в этом месте они становятся более слабыми и склонными к разрыву. Разрыв аневризмы аорты или отходящих от нее артерий опасен в любом случае. Но прогноз в этом случае зависит от множества факторов: расположения аневризмы, ее формы и размера, степени повреждения артериальных стенок.
Анатомия и физиология
Брюшная аорта проходит вдоль позвоночного столба левее срединной линии. В норме она имеет четко определяемую стенку, ровные границы и незначительно суживается ниже области почечных артерий. У взрослых ее максимальный диаметр на этом уровне составляет около 2 см. Незначительно величина может меняться в зависимости от возраста, расы, размера тела. С другой стороны проходит нижняя полая вена. Во время УЗ-диагностики необходимо учитывать такое расположение, чтобы не перепутать сосуды.
Чревный ствол – это верхняя аортальная ветвь между диафрагмальными ножками. На расстоянии 1-3 см от своего начала он делится на селезеночную и общую печеночную артерии. Они хорошо визуализируются во время исследования. От чревного ствола отходит также левая желудочная артерия. Обычно она не просматривается.
Такое деление встречается в 93% УЗ-диагностики. Реже отходит 1 и более ветвей чревного ствола. В отдельных случаях он берет свое начало вместе с верхней брыжеечной артерией (ВБА).
Висцеральная часть аорты кровоснабжает двенадцатиперстную, тонкую и толстую кишку, проксимальный отдел прямой кишки и брюшину. Между ВБА и НБА есть коллатеральная сеть кровотока.
Картинка 2:
Причины возникновения
К врожденным причинам прежде всего относятся генетические заболевания соединительной ткани:
синдром Марфана;
- синдром Элерса-Данлоса;
- болезнь Эрдхайма;
- врожденная недостаточность эластина.
Однако чаще всего данная патология имеет приобретенный характер – вследствие нарушения обмена веществ, инфекционных, воспалительных, аутоиммунных заболеваний или травм:
- атеросклероз;
- аортит вследствие бактериальных или грибковых заболеваний (сепсис, пневмония, туберкулез, сифилис, перикардит);
- аутоиммунные заболевания соединительной ткани (гранулематозВегенера, артериит Такаясу, гигантоклеточный артериит);
- механические повреждения (например, при ДТП или вследствие хирургического вмешательства).
Существует также немало факторов риска, которые значительно повышают риск появления данного заболевания:
- возраст (чаще пожилой, от 55-60 лет);
- пол (в 5 раз чаще у мужчин);
- артериальная гипертензия;
- злоупотребление алкоголем и курение;
- ожирение;
- гиподинамия;
- гиперхолестеринемия, гиперлипидемия.
Что покажет УЗДГ брюшной аорты
Дуплексное сканирование брюшной аорты и её ветвей позволяет оценить кровоток организма, а также определить очаги патологии, препятствующие нормальному питанию органов.
- Облитерирующий атеросклероз – это заболевание системного характера, при котором свойственно образование холестериновых бляшек на стенках сосудов.
- Аневризма представляет собой расширение стенок в крупных сосудах, сопровождающееся её истончением, что является угрозой для жизни больного.
- УЗИ чревного ствола определяет его стеноз, приводящий к нарушению кровоснабжения печени и желудка.
- Окклюзия – это закупорка сосуда атеросклеротической бляшкой, определяется при дуплексном сканировании аорты.
- Тромбоз на УЗИ брюшного отдела аорты определяется как частичная закупорка сосуда тромбом, которая при дальнейшем развитии приводит к окклюзии.
- Врожденные аномалии строения брюшной аорты могут выражаться в удлинении и сужении, а также патологическом разветвление сосудистой сети. Данная патология снижает уровень питания органа из-за затруднения кровотока.
- Расслоение аневризмы диагностируется при процессе, локализованном в среднем слое сосуда, без поражения наружного и внутреннего, требует оперативного лечения.
При патологии сосудистой системы повышенная нагрузка может дать толчок к разрыву аорты, что ставит жизнь больного под угрозу, малейшее подозрение на подобные нарушения служит основанием к назначению УЗДГ ветвей дуги аорты.
Дуплексное сканирование аорты и ее ветвей позволяет определить степень опасности здоровью исследуемого при недостаточности аортального клапана. Визуализация процессов, происходящих в сосудистой сети в режиме реального времени, позволяет оценить состояние не только в покое, но и при нагрузке.









Добавить комментарий