Матка: строение, анатомия, фото. анатомия матки, маточных труб и придатков
Содержание:
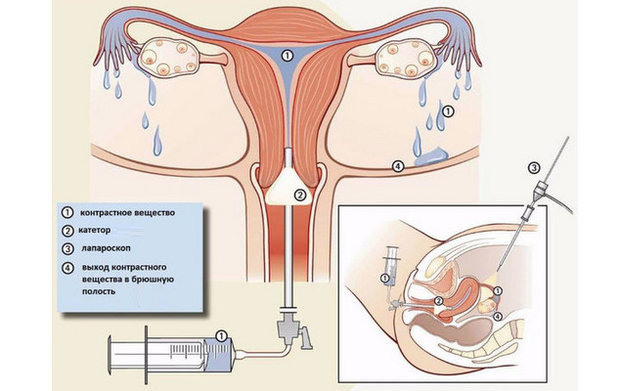
- Как проводится процедура
- Болезни матки – список
- Симптомы и признаки наботовых кист
- Диагностика миомы шейки матки
- Причины возникновения миом шейки матки
- Патологии
- Что такое шейка матки: функции
- Причины и классификация
- Как и почему возникают рубцы на шейке матки
- Какова профилактика рака шейки матки?
- Диагностика эрозии шейки матки
Как проводится процедура
Лечение патологий шейки матки с помощью радионожа проводится в первую половину менструального цикла – чаще сразу после окончания критических дней. В этом случае гораздо ниже риск возникновения очагов эндометриоза, а слизистая сможет зажить до следующей менструации.
Выбор метода и объёма вмешательства зависит от заболевания и размера очага. Радиоволновые аппараты снабжены различными электродами, что позволяет выбрать оптимальный вариант для каждого клинического случая.
Поскольку шейка матки не имеет нервных окончаний, в большинстве случаев удается обойтись без анестезии. Однако при удалении больших патологических очагов или появившихся болевых ощущениях пациентке проводится анестезия. В большинстве случаев это местное обезболивание с помощью наружных средств или анестетиков, вводимых в шеечные ткани.
Широкую конизацию с удалением большого количества тканей часто проводят под общим внутривенным обезболиванием. Для этого применяются лекарства, не вызывающие постнаркозного состояния – тошноты, рвоты, плохого самочувствия.
Процедура проводится на гинекологическом кресле. Пассивный электрод помещают под ягодицу пациентке, а активным служит инструмент, с помощью которого осуществляется радиоволновое воздействие. Каждое заболевание имеет свои особенности проведения процедуры.
При лечении эктопии (псевдоэрозии) шейку обнажают и фиксируют пулевыми щипцами. Подбирается электрод, который входит в тканевые структуры, как нож в теплое масло. Глубину воздействия можно регулировать.
При проведении биопсии кусочек ткани отрезают с помощью петлевого электрода, позволяющего получать фрагменты, не изменившие структуру из-за нагрева и других воздействий. Одновременно радионож запаивает сосуды. Это позволяет избежать кровотечений и максимально сократить время процедуры.
Кисты шейки матки удаляют с помощью электродов, напоминающих иглу. Они прокалывают кистозную оболочку и выпаривают находящуюся внутри жидкость. Крупные кистозные образования вырезают. Электронож оставляет аккуратные разрезы, которые срастаются без образования рубцов.
При лечении лейкоплакии врач выскабливает цервикальный канал, а затем аккуратно срезает измененную слизистую с захватом небольшого объема здоровой ткани. Полученные образцы отправляют на гистологию для исключения рака.
Участки эндометриоза удаляют с одновременным запаиванием (коагуляцией) сосудов. Тканевый образец отправляется на гистологию для подтверждения диагноза.
Эктропион – выворот слизистой цервикального канала лечится с помощью расширенной конизации – конусообразного срезания большого объема тканей. После заживления на шейке появляется чистый плоский эпителий. При обнаружении рубцов проводится их иссечение с запаиванием кровоточащих сосудов.
С помощью радионожа лечат дисплазию – поражение шейки матки, вызванное папилломавирусом. При этом заболевании на шеечной ткани образуются беловатые очаги, содержащие измененные клетки. Лечение зависит от степени дисплазии. При легких формах достаточно удаления очагов, а при тяжелых – проводится конизация – радиоволновое иссечение большого объема тканей вокруг цервикального канала.
Продолжительность радиоволновых процедур небольшая – примерно 5-6 минут. После этого пациентка уходит домой.
Болезни матки – список
Болезни матки у женщин могут возникнуть в любом возрасте. Однако, согласно наблюдениям врачей, зачастую пусковым механизмом для их развития являются гормональные перестройки организма. Это подтверждает большую частоту развития патологий репродуктивной системы в период полового созревания, после родов и во время климакса. Большинство патологий матки составляют воспалительные и инфекционные процессы в детородном органе. Среди распространенных заболеваний этого органа можно выделить:
- Воспалительные процессы: метрит, эндометрит, аднексит.
- Патологии маточной шейки: эрозии, эктопия, дисплазия, рак шейки.
- Острые состояния, связанные с маткой: внематочная беременность, апоплексия яичника, самопроизвольный аборт.
- Опухолевидные процессы: миома, фиброма.
Врожденные патологии матки
Болезни матки, возникающие на этапе эмбрионального развития репродуктивной системы, закладки половых органов, получили название врожденных. Среди частых патологий этого рода необходимо отметить следующие:
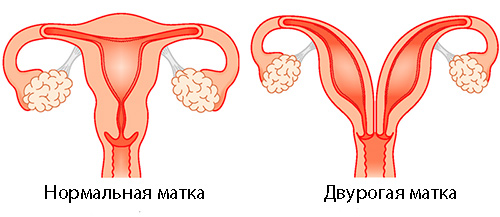
- Двурогая матка – образуется в результате не слияния частей мюллеровых каналов. При этом различают разновидности патологии:
- Седловидная – случай, когда разделяется исключительно дно органа.
- Матка с неполной или полной перегородкой – форма внешне не изменяется, однако в полости появляется перегородка, частично или полностью разделяющая ее.
- Раздельное тело с общей шейкой – формируется при слиянии мюллеровых ходов в области шейки.
- Удвоение матки – разделено не только тело матки, но и шейка.
Инфекционные болезни матки
Инфекционные женские заболевания матки являются самым распространенным видом патологии этого органа. Возникать они могут при банальном несоблюдении правил интимной гигиены. Нередко распространение инфекционного агента происходит при половом контакте, поэтому чаще заболеваниям подвергаются женщины репродуктивного возраста. Патология практически всегда сопровождается изменением микрофлоры, поэтому появляется дополнительная симптоматика, позволяющая выявить нарушение (зуд, жжение в области промежности, гиперемия). Среди распространенных инфекций у женщин:
- кандидоз;
- гарднереллез;
- хламидиоз;
- уреаплазмоз;
- генитальный герпес;
- вирус папилломы.
Онкологические заболевания матки
Женские болезни матки, сопровождающиеся опухолевидными процессами, стоят отдельно от всех патологий репродуктивной системы. В большинстве случаев провоцирующим фактором для их развития являются хронические воспалительные и инфекционные процессы, нарушения гормонального фона. Сложность диагностики данных патологий заключается в отсутствии явной клинической картины, вялом, скрытом течении. Зачастую опухоль обнаруживается при случайном обследовании. Среди возможных опухолевидных заболеваний матки необходимо выделить:
- миому;
- фиброму;
- рак эндометрия;
- поликистоз.
Опущение женской матки
С возрастом женские половые органы, матка могут изменять свое расположение. Нередко у женщин старшего возраста фиксируется опущение матки, вызванное нарушением связочного аппарата, возрастными изменениями. В большинстве случаев орган смещается книзу, в направлении влагалища. Заболевание сопровождается специфической симптоматикой:
- ощущение давления;
- дискомфорт в области паха;
- боли внизу живота;
- расстройство мочеиспускания (учащенное, недержание мочи).
Опасность патологии заключается в возможности осложнения выпадением матки из влагалища. Такая ситуация требует экстренной медицинской помощи, поэтому при появлении первых симптомов необходимо обратиться к врачу. Лечение заключается в хирургическом восстановлении целостности связочного аппарата тазового дна, ушивании мышц влагалища.
Симптомы и признаки наботовых кист
У каждой десятой женщины репродуктивного возраста (чаще у рожавших), на шейке обнаруживаются наботовы кисты, однако клинически они проявляются не всегда.
Так как стенка выводного протока наботовой железы не может растягиваться слишком сильно, крупные (свыше 2 см) наботовы кисты встречаются нечасто. В большинстве случаев на шейке присутствует не одна, а несколько наботовых кист небольшой (менее 1 см) величины. Нередко они долгие годы бессимптомно присутствуют на шейке и диагностируются случайно. Неосложненные мелкие наботовы кисты абсолютно безвредны, поэтому многие специалисты считают их присутствие на шейке вариантом нормы и не рекомендуют специального лечения.
Наличие или отсутствие клинической картины при наботовых кистах напрямую зависит от причины их развития. Если кисты сформировались вследствие инфекционного воспаления, у пациентки присутствуют типичные проявления кольпита и/или эндоцервицита: обильные серозные или серозно-гнойные бели с непривычным неприятным запахом, дискомфорт во влагалище в виде жжения, умеренной болезненности и/или зуда.
Сочетание наботовых кист и эктопии проявляется клинически только при сопутствующем воспалительном процессе, а в его отсутствии диагностируется лишь при осмотре.
Диагностика наботовых кист чрезвычайно проста. Как правило, чаще на шейке при визуальном осмотре обнаруживаются парацервикально расположенные множественные мелкие, плотные полусферические образования с тонкой стенкой, сквозь которую просвечивает желтоватое содержимое. При сопутствующем инфекционном воспалении визуализируется гиперемия слизистых, их отечность и большое количество патологических выделений.
Псевдоэрозия выглядит как расположенное вокруг цервикального канала яркое пятно красного цвета, хорошо выделяющееся на бледно-розовом фоне неизмененной слизистой шейки матки.
Несмотря на хорошую внешнюю визуализацию наботовых кист, всем пациенткам необходима кольпоскопия, чтобы изучить состояние шеечного эпителия и обнаружить причину развития наботовых кист. При большом увеличении более детально рассматриваются воспалительные изменения, а также определяется тип псевдоэрозии (если она присутствует). В процессе кольпоскопии со слизистых шейки берется материал (мазок) для цитологического исследования.
Помимо кольпоскопии диагностический перечень включает изучение микробного состава влагалища. Согласно результатам лабораторного исследования (мазки, бакпосевы) решается вопрос о необходимости противовоспалительной терапии и ее особенностях.
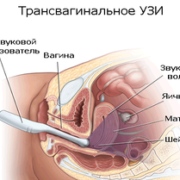
Иногда кисты локализуются за пределами видимости – кнутри от наружного зева. Обнаружить их позволяет ультразвуковое сканирование с вагинальным датчиком. Нередко множественные кисты в цервикальной полости провоцируют увеличение размеров шейки матки и воспалительный процесс.
Среди пациенток распространено ошибочное мнение о тесной связи наботовых кист и бесплодия. Действительно, множественные кисты, располагающиеся возле или внутри просвета цервикального канала могут частично перекрывать его и препятствовать продвижению спермы, однако такая ситуация случается крайне редко. Как правило, появление бесплодия и наботовых кист имеет общую причину – инфекционный процесс.
Диагностика миомы шейки матки
Новообразование выявляется на гинекологическом осмотре. При этой патологии шейка увеличена, а наружное отверстие цервикального канала, идущего в маточную полость, смещено в сторону, противоположную опухоли. Врач может пропальпировать (прощупать) новообразования, которые не видны при осмотре.
При миоме шейки женщинам назначаются:
- УЗИ-диагностика матки, во время которой видны опухолевые узлы, их размеры, локализация, положение относительно соседних органов. Миома на экране выглядит как темное, хорошо отграниченное образование снаружи или в толще тканей шейки матки. Обследование позволяет врачу не только обнаружить новообразование, но и подобрать наиболее подходящий метод его удаления. Во время исследования часто выявляются и другие узлы, расположенные в маточной полости или снаружи от нее.
- ЦДК – цветовое допплеровское картирование. УЗ-процедура позволяет оценить кровоток в области миомы и в малом тазу. Исследование показывает сосуды, питающие миому, а также выявляет признаки венозного застоя и варикоза. Эти сведения нужны для дальнейшего планирования операции.
- Для уточнения характера опухоли и исключения злокачественных процессов проводится биопсия – взятие кусочка ткани новообразования на клеточный анализ.
Причины возникновения миом шейки матки
От чего конкретно появляются миомы шейки матки, до сих пор неизвестно. Но выяснено, что болезнь провоцируют:
- Гормональный дисбаланс – у большинства пациенток наблюдается сбой выработки гормонов, регулирующих менструальный цикл, – лютеинизирующего (ЛГ) и фолликулостимулирующего (ФСГ).
- Наличие воспалительных процессов шейки матки – цервицита и эндоцервицита. Новообразования, как и другие гинекологические заболевания, редко образуются на здоровых тканях.
- Аборты на поздних сроках, сопровождающиеся расширением цервикального канала для введения инструментов в полость матки. В этом случае сочетаются механические факторы – повреждение тканей – и гормональный сбой.
- Наследственность – миомы часто диагностируются у прямых родственниц. Известны семейные случаи заболевания.
Вероятность возникновения опухолей увеличивают воспалительные процессы тазовых органов, менструальная дисфункция, ожирение, иммунные нарушения.
Патологии
Аномалии развития
- Аплазия (Агенезия) матки — крайне редко матка может отсутствовать совсем. Может иметь место маленькая инфантильная матка, обычно с выраженным передним загибом.
- Удвоение тела матки — дефект развития матки, который характеризуется удвоением матки или её тела, что происходит вследствие неполного слияния двух мюллеровых протоков на этапе раннего эмбрионального развития. Как результат у женщины с двойной маткой могут быть одна или две шейки матки и одно влагалище. При полном неслиянии этих протоков развиваются и две матки с двумя шейками и двумя влагалищами.
- Внутриматочная перегородка — неполное слияние эмбриональных зачатков матки в различных вариантах, может приводить к наличию в матке перегородки — «двурогой» матке с хорошо заметным сагиттальным углублением на дне или «седловидной» матке без перегородки в полости, но с выемкой на дне. При двурогой матке один из рогов может быть очень маленьким, рудиментарным, а иногда и отшнурованным.
- Гипоплазия — недоразвитие данного органа у женщины. В этом случае матка имеет меньшие размеры, чем должно быть в норме.
Что такое шейка матки: функции
Шейка матки – это не отдельный орган, а нижняя часть матки, выгнутая во влагалище.
Основная функция шейки матки – соединение матки и влагалища. Для этого служит цервикальный канал. Хотя небольшое кольцо мышц, образующих канал, обычно закрыто, оно пропускает менструальную кровь и отслоившуюся в результате менструального цикла слизистую оболочку. Также через цервикальный канал из влагалища в матку свободно проходят сперматозоиды.
Строение шейки матки
До оплодотворения и развития ребенка шейка матки под влиянием менструального цикла претерпевает гормональные изменения. В бесплодной фазе она плотная и закрытая. По мере приближения овуляции, отверстие открывается, вагинальный отдел становится мягче и поднимается. В течение этого времени железы в шейке матки вырабатывают фертильную слизь (эластичную, скользкую), которая питает сперму и облегчает ее попадание в матку.
После овуляции шейка возвращается в состояние, предшествующее овуляции. Наблюдения за расположением шейки матки и цервикальной слизью позволяют определить фертильную и бесплодную фазы менструального цикла и используются в естественных методах планирования семьи.
Внешний зев шейки матки у нерожавшей и рожавшей женщины
Важные задачи шейки матки:
- Защита от инфекций. Шейка матки играет ключевую роль в защите матки, маточных труб и яичников от восходящей инфекции (через влагалище). Густая слизь, вырабатываемая внутри канала шейки, является барьером для бактериальной флоры. Она защищает внутренние половые органы от инфекций.
- Содействие оплодотворению. Сперматозоиды, в отличие от патогенных микроорганизмов, могут беспрепятственно проникать к яйцеклеткам в течение фертильного периода. Шейка матки обеспечивает временное размещение сперматозоидов: в таких условиях они могут оставаться жизнеспособными до 5 дней.
- Участие в родах. Шейка действует как сфинктер, закрывающий полость матки во время беременности, а во время родов она помогает плоду выйти наружу.
- Защита плода. Наиболее важная функция шейки матки — выработка слизи во время беременности для защиты плода от инфекций.
Причины и классификация
Шейка матки – это самая узкая ее часть, она сообщается с влагалищем. Шейка имеет форму цилиндра и пронизана насквозь узким цервикальным каналом, который является как бы продолжением полости матки. В норме он закрыт плотной слизистой пробкой, предохраняющей вышележащие половые органы от проникновения в них микроорганизмов из внешней среды. Вырабатывают ее клетки слизистого слоя цервикального канала.
Строение женской репродуктивной системы
Они являются гормонзависимыми, поэтому вязкость слизи зависит от фазы менструального цикла. Во время овуляции их секрет разжижается, чтобы сперматозоидам было легче проникнуть из влагалища в матку. Соответственно, в это же время повышается и риск инфицирования выжележащих женских половых органов.
Под слизистым слоем располагается мышечный – он довольно мощный, так как в период беременности на нем лежит задача удерживать растущий плод в полости матки. Отделяет шейку матки от других органов плотная серозная оболочка. В шейке матки выделяют две части:
- Эктоцервикс – его видит гинеколог во влагалище при осмотре в зеркалах. Это наружная часть шейки, она имеет вид плотного диска с отверстием посередине. Покрыта плоским неороговевающим эпителием, таким же, как и стенки влагалища.
- Эндоцервикс – это невидимая глазом при обычно осмотре часть, непосредственно переходящая в матку. Изнутри она выстлана секреторным цилиндрическим эпителием, в который легко внедряются микроорганизмы при различного рода инфекциях.
Воспалительный процесс может локализоваться в:
- Экзоцервиксе – экзоцервицит;
- Эндоцервиксе – эндоцервицит;
- В обоих отделах шейки матки – цервицит.
По причине воспалительного процесса выделяют:
- Неспецифический цервицит – его вызывают условно-патогенные бактерии, которые обитают на коже и в прямой кишке (кишечная палочка, стафило- и стрептококки) при заносе их в половые пути женщины. Кроме того, развивается он и в условиях недостаточной продукции эстрогенов во время климакса, гипофункции яичников.
- Специфический – он возникает при воздействии возбудителей ИППП, чаще всего это гонококк, хламидия, уреаплазма, микоплазма, вирус генитального герпеса, дрожжеподобный грибок кандида. Встречается и туберкулезный цервицит шейки матки, если палочка Коха проникает в нее с током крови или лимфы из очагов туберкулеза.
По длительности течения выделяют:
- Острый цервицит – длится до 2-х недель;
- Подострый – от 2-х недель до 6-ти месяцев;
- Хронический – свыше полугода. Характеризуется периодами ремиссии – стихания симптомов болезни и обострения, когда они вновь набирают силу. Причинами хронического цервицита обычно становятся хламидии, мико- и уреаплазмы, а также нарушения гормонального фона.
У здоровой женщины цервикальный канал надежно защищен от инфекционных агентов, так как его слизь содержит лизоцим, иммуноглобулины – губительные для них вещества. Большую роль играет и нормальная микрофлора влагалища: она препятствует размножению болезнетворных микробов, закисляя среду. Цервицит развивается под влиянием провоцирующих факторов, к которым относятся:
- Роды, аборты;
- Инвазивные вмешательства (гистероскопия, ЭКО);
- Инфекционные болезни;
- Обострения хронических заболеваний;
- Гормональные нарушения;
- Болезни обмена веществ;
- Травмы малого таза и женских половых органов;
- Несоблюдение личной гигиены.
Все они ведут к местным и общим иммунным нарушениям и создают благоприятную ситуацию для внедрения возбудителя в эпителий цервикального канала.
Как и почему возникают рубцы на шейке матки
При нарушении процесса заживления в зоне разрывов появляется грубая и плохо растяжимая соединительная ткань. Поэтому это практически всегда сопровождается рубцовыми изменениями шейки, а иногда и всей нижней части половых путей.
Ткани могут срастись в виде лоскутов – в этом случае сформируется эктропион – выворот шейки. При этом осложнении слизистая цервикального канала, которая должна находиться внутри матки, оказывается снаружи. В неподходящей среде половых путей она быстро воспаляется и начинает кровоточить. Женщину беспокоят кровянистые или обильные сукровичные выделения, а также дискомфорт в интимной зоне.
Зачастую появление рубцовой ткани вызвано неправильным поведением пациентки в послеоперационном и послеродовом периодах. Такое осложнение нередко возникает у женщин, которые нарушают предписания врача – подвергают организм физическим нагрузкам, слишком рано возобновляют интимные отношения, занимаются самолечением.
Какова профилактика рака шейки матки?
Важны регулярные визиты к гинекологу.
- 2 раза в год необходимо посещать врача. Гинеколог возьмет мазки на флору из влагалища.
- раз в год желательно пройти кольпоскопию, для тщательного исследования состояния шейки матки.
- 1 раз в 3-4 года проводится цитологическое исследование на атипические клетки. Этот РАР-тест позволяет определить предраковое состояние слизистой или наличие раковых клеток
- При необходимости врач назначит биопсию. Взятие маленького кусочка слизистой для проведения тщательного исследования.
Основные факторы риска:
- Раннее начало половой жизни и ранняя беременность. В группу риска попадают те, кто часто вступал в сексуальные контакты до 16 лет. Это связано с тем, что в юном возрасте эпителий шейки матки содержит незрелые клетки, которые легко перерождаются.
- Большое количество сексуальных партнеров на протяжении жизни. Американские исследования показали, что у женщины, которая за свою жизнь имела более 10 партнеров, риск развития опухоли возрастает в 2 раза.
- Венерические заболевания, а особенно вирус папилломы человека. Вирусные и бактериальные венерические заболевания вызывают мутации клеток.
- Длительный прием оральных противозачаточных средств вызывает гормональный сбой в организме. А нарушение баланса плохо сказывается на состоянии половых органов.
- Курение. В табачном дыму содержатся канцерогены – вещества, которые способствуют превращению здоровых клеток в раковые.
- Длительные диеты и неправильное питание. Недостаток в пище антиоксидантов и витаминов повышает вероятность мутации. В этом случае клетки страдают от атак свободных радикалов, которые считаются одной из причин рака.
Методы профилактики
Наличие постоянного сексуального партнера и регулярная половая жизнь значительно снижают вероятность возникновения опухоли и других болезней половой сферы. Также очень важный момент — использование презервативов для предупреждения заражения вирусом папилломы человека (ВПЧ). Хотя эти средства не дают абсолютной гарантии, но они снижают риск заражения на 70%. Кроме того, использование презерватива защищает от венерических заболеваний. По статистике, после перенесенных венеризмов значительно чаще происходят мутации в клетках половых органов. Если произошел незащищенный презервативом половой контакт, то рекомендуется пользоваться средством Эпиген-интим для гигиены внутренних и наружных половых органов. Оно имеет противовирусное действие и способно предупредить заражение. Большую роль играет соблюдение правил личной гигиены. Для сохранения нормальной микрофлоры половых органов и поддержания местного иммунитета, желательно пользоваться интим-гелями с молочной кислотой
Это важно для девушек после наступления половой зрелости. Выбирайте средства, которые содержат минимальное количество ароматизаторов
Отказ от курения – важная часть профилактики. Курение вызывает сужение сосудов и нарушает кровообращение в половых органах. Кроме того в табачном дыму содержатся канцерогены – вещества, которые способствуют превращению здоровых клеток в раковые. Отказ от оральных контрацептивов. Длительный прием противозачаточных средств может вызвать нарушения гормонального фона у женщин. Поэтому недопустимо самостоятельно определять, какие таблетки принимать для предотвращения беременности. Это должен делать врач после обследования. Гормональные нарушения, вызванные другими факторами, также могут стать причиной опухоли. Поэтому необходимо обратиться к врачу, если вы заметили сбой менструального цикла, повышенное оволосение, после 30 появилась угревая сыпь или вы стали набирать вес. Некоторые исследования выявили связь рака шейки матки с травмами, которые были получены в результате гинекологических манипуляций. Сюда относят аборты, травмы при родах, постановку спирали. Иногда в результате таких травм может образоваться рубец, а его ткань склонна к перерождению и может стать причиной опухоли. Поэтому важно доверять свое здоровье только квалифицированным специалистам, а не частным врачам, в репутации которых вы сомневаетесь. Лечение предраковых состояний, таких как дисплазия и эрозия шейки матки, позволяют предупредить развитие опухоли. Правильное питание. Необходимо употреблять достаточное количество свежих овощей и фруктов, больше круп, содержащих сложные углеводы. Рекомендуется избегать продуктов, в которых содержится большое количество пищевых добавок (Е).
вакцина
Эффективна ли прививка от рака шейки матки?
- В назначенный день
- Через 2 месяца после первой дозы
- Через 6 месяцев после первого введения
иммунитета. анафилактический шокпрививку
Диагностика эрозии шейки матки
Поскольку практически всегда, за редким исключением, эрозия шейки матки не доставляет существенного дискомфорта женщинам, чаще всего она обнаруживается абсолютно случайно во время планового профилактического осмотра. Изначально врач может заметить признаки изменения эпителия шейки матки после введения во влагалище гинекологического зеркала.
Для более досконального обследования и уточнения диагноза, а также стадии развития эрозии используется кольпоскопия. С помощью специального аппарата с возможностью многократного увеличения (кольпоскопа) удается рассмотреть очаг патологических изменений во всех подробностях.
При возникновении подозрений на образование атипичных клеток или наличие дисплазии врач может принять решение провести расширенную кольпоскопию. Метод подразумевает обработку влагалищной части шейки матки раствором уксусной или салициловой кислоты и 5% водным раствором йода, после чего повторно шейка осматривается через кольпоскоп. Благодаря использованию раствора йода участки дисплазии окрашиваются в желтый цвет, атипии – в белый цвет, а здоровые ткани равномерно окрашиваются в коричневый цвет.
В случаях, когда расширенная кольпоскопия подтверждает
наличие дисплазии пациентке назначается:
- соскоб с шейки матки для проведения ПАП-теста;
- прицельная биопсия с гистологическим анализом образца;
- анализ на ВПЧ всех штаммов с проведением количественного типирования ВПЧ.
Но обнаружение эрозии не является конечным этапом
диагностики. Для разработки наиболее эффективного лечения требуется точно
определить, что послужило причиной развития заболевания. Поэтому женщинам
назначается комплексное обследование, которое может включать:
- мазок на флору
- ПЦР-анализ на наличие заболеваний, передающихся половым путем (ЗППП или ИППП);
- анализ крови на уровень гормонов;
- УЗИ органов малого таза;
- анализ крови на ВИЧ и сифилис.







Добавить комментарий