Дифтерия у детей
Содержание:
- Причины заболевания
- Вакцинация: график прививок и их эффективность
- Дифтерия – лечение
- Online-консультации врачей
- Лечение
- Понятие и характеристика
- Острая почечная недостаточность
- Осложнения и последствия дифтерии
- Причины дифтерии
- Клинические рекомендации (протокол) по оказанию скорой медицинской помощи при острой лихорадке у детей
- Виды и формы дифтерии
- Дифтерия ротоглотки, гортани, носа, зева — формы по месту локализации
- Чем опасна дифтерия для ребенка: осложнения заболевания
- Симптомы дифтерии у детей
- Осложнения дифтерии у детей
- Что такое дифтерия?
Причины заболевания
Дифтерийная палочка
Дифтерия глотки возникает в 95% случаев от всех иных видов локализации инфекционного очага. Заражение чаще всего происходит воздушно-капельным путём или через соприкосновение с предметами, на которые попала палочка. Процент заболевших людей после контакта с инфекцией составляет не более 30%, как правило, это именно дети, так как их иммунные функции организма слабее за взрослых.
Дифтерия на сегодняшний день встречается редко, даже у детей, так как от этой инфекции производится вакцинация еще в младенческом возрасте. Последний массовый всплеск заболевания наблюдался в начале девяностых годов на территории бывшего СССР. Тогда подверглись заражению более десяти тысяч людей, преимущественно дети. Причиной эпидемии стала недостаточная изоляция больных, так как врачи рассчитывали на защищённость населения вакцинацией.
Бактерии проникают в организм через слизистые оболочки носа, горла, глаза, половых органов или порезы на кожи. В зависимости от того, куда проникла палочка, там она локализуется и размножается. Из-за этого возникают разные формы дифтерии.
В группе риска находится следующая категория людей:
- дети в возрасте от одного года до пяти лет;
- воспитанники детских домов и интернатов;
- не привитые дети;
- пациенты психоневрологических учреждений;
- беженцы и переселенцы.
К основным причинам вспышки эпидемии можно отнести:
- плохие гигиенические условия;
- снижение иммунных функций организма;
- большая скученность в одном месте;
- неполноценное питание и недостаточное медицинское обслуживание людей.
Подъем вероятности заболеваемости увеличивается в осенне-зимний период.
Вакцинация: график прививок и их эффективность
Считается, что основной профилактической мерой, позволяющей защитить ребенка от опасного заболевания, считается своевременная вакцинация.
Существуют различные виды вакцины от дифтерии, наиболее часто используют препарат АКДС, который позволяет предотвратить развитие не только дифтерии, но и таких заболеваний как столбняк, коклюш, которые так же считаются весьма опасными.
Первая прививка назначается ребенку в возрасте 3 мес., вторая – через 45 дней, третья – в 6 мес., четвертая в 18 мес., и пятая в возрасте 6-7 лет. В случае, если все прививки сделаны вовремя.
У малыша формируется стойкий иммунитет к дифтерии, защитные силы организма будут противостоять заболеванию на протяжении 10 лет, после чего (в возрасте 16-17 лет) потребуется ревакцинация.
Дифтерия – заболевание, которое поражает определенную область организма ребенка. Вне зависимости от места локализации патологии, возбудитель заболевания оказывает негативное воздействие на весь организм, провоцируя его отравление.
Если ребенку вовремя не оказать помощь, возможен летальный исход
Важно помнить о профилактике, следить за здоровьем малыша, вовремя делать прививки
Доктор Комаровский о дифтерии у детей в этом видео:
Дифтерия – лечение
Лечение дифтерии включает в себя следующие пункты:
1. Госпитализация больного;
2. Медикаментозное лечение:
2.1. Купирование инфекции;
2.2. Детоксикационная терапия;
2.3. Поддерживающая терапия.
3. Хирургическое лечение
Важно! При симптомах дифтерии обязательно обратитесь к врачу для точной диагностики и только потом приступайте к лечению
1. Госпитализация больного
Госпитализация больного является обязательным пунктом в лечении дифтерии, т.к. эта болезнь заразная. Кроме того, некоторые формы заболевания могут развиться очень быстро и не только серьезно навредить здоровью человека, но и привести к летальному исходу.
Госпитализации подвержены даже лица с подозрением на дифтерию, или же носительство дифтерийной палочки.
Помещение с пациентом должно хорошо проветриваться.
Выписка возможна только поле 2х кратной диагностики и отрицательном результате на наличие в организме дифтерийной палочки.
После выписки, пациент проходит плановый осмотр у терапевта в течение последующих 3х месяцев.
2.1. Купирование инфекции
Несмотря на то, что возбудитель дифтерии (Corynebacterium diphtheriae) относится к бактериям, антибактериальные препараты (по состоянию на 2017 г) имеют малую эффективность при уничтожении дифтерийной палочки и купировании распространения инфекции по всему организму.
Эффективность имеет антитоксическая противодифтерийная сыворотка (ПДС), которая имеет свойство подавлять выделяемый в организм дифтерийный токсин, поэтому это основное лекарственное средство против дифтерии.
Противодифтерийная сыворотка вводится внутримышечно, а при тяжелых формах болезни внутривенно.
При локализованной форме болезни, без развития осложнений в течение 4 суток, ПДС стараются не применять.
При подозрении на токсическую дифтерию или при стремительном развитие заболевания, ПДС вводят немедленно, в ином случае, она применяется после диагностики.
Антибактериальная терапия назначается при подозрении на поражение организма другими видами бактериальной инфекции, что обычно происходит при субтоксической и токсической формах болезни.
Среди антибиотиков против различной кокковой инфекции бактериальной природы на фоне дифтерии можно выделить – «Ампициллин», «Пенициллин», «Клиндамицин», «Эритромицин», цефалоспорины и антибиотики тетрациклинового ряда.
2.2. Детоксикационная терапия
Как мы уже неоднократно писали, что вред несет не столько сама дифтерийная палочка, сколько вырабатываемый нею токсин, которые отравляя организм, собственно и вызывает ряд осложнений, вплоть до летального исхода.
После введения ПДС назначается детоксикационная терапия, которая направлена на выведение из организма отравляющих его веществ.
Детоксикационная терапия включает в себя внутривенное капельное введение следующих лекарственных препаратов: «Альбумин», «Реополиглюкин», глюкозо-калиевую смесь с добавлением инсулина, плазму, полиионные растворы, «Атоксил».
Также назначается обильное питье, особенно полезны напитки с добавлением витамина С – отвар из шиповника, чай с лимоном, калиной, малиной, морс.
Назначаются и мочегонные препараты – салуретики.
2.3. Поддерживающая терапия
Инфекционные заболевания ослабляют иммунную систему, поэтому для ее укрепления назначают иммуностимуляторы, иммуномодуляторы, среди которых можно выделить: витамин С (аскорбиновая кислота), витамины группы В и другие витамины.
При сильной интоксикаци, токсических формах и тяжелом течении болезни, назначают:
- гормональные препараты – «Преднизолон» (2-20 мг/кг), «Допамин (200-400 мг в 400 мл 10% раствора глюкозы);
- «Трентал» (2 мг/кг в 50 мл 10% раствора глюкозы, внутривенно капельно);
- «Трасилол» (до 2000—5000 ЕД/кг в сутки, внутривенно капельно);
- плазмаферез.
При введении противодифтерийной сыворотке, для недопущения аллергических реакций назначается прием антигистаминных препаратов: «Лоратадин», «Супрастин», «Кларитин».
При нарушении дыхания из-за сужения просвета бронхов, а также при их спазмах, назначается – «Эуфиллин».
При гипоксии, через носовой катетер применяют увлажнённый кислород.
Полезна и санация ротоглотки ингаляциями на основе ромашки, эвкалипта, полоскания содой.
Online-консультации врачей
| Консультация проктолога |
| Консультация сексолога |
| Консультация инфекциониста |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация стоматолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация невролога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация дерматолога |
| Консультация онколога-маммолога |
| Консультация гинеколога |
| Консультация эндокринолога |
| Консультация сосудистого хирурга |
| Консультация специалиста по лазерной косметологии |
| Консультация маммолога |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Лечение
Лечить дифтерию нужно исключительно в больнице – согласно клиническим рекомендациям. В условиях стационара ребенок будет находиться под круглосуточным наблюдением врачей, которые смогут вовремя отреагировать на осложнения, если они проявятся. Госпитализируют детей не только с подтвержденным диагнозом, но и с подозрением на дифтерию, поскольку промедление при этом недуге может иметь весьма плачевные последствия.
Иными словами – если вызванный врач обнаружит в горле у ребенка серый плотный налет и ряд других симптомов, то он обязан сразу же отправить малыша в инфекционный стационар, где ему назначат все необходимые обследования (мазок, анализы крови).
Бацилла Лёффлера хоть и является бактерией, антибиотиками практически не уничтожается. Ни один современный антибактериальный препарат не действует на возбудителя дифтерии нужным образом, а потому противомикробные средства не назначают.
Лечение основано на введении специального антитоксина — ПДС (противодифтерийная сыворотка). Он приостанавливает воздействие токсина на организм, а с палочкой как таковой постепенно справляется собственный иммунитет ребенка.
Появлением этой сыворотки человечество обязано лошадям, поскольку препарат получают путем гиперсенсибилизации этих грациозных животных дифтерийной палочкой. Антитела из лошадиной крови, которые содержатся в сыворотке, помогают иммунитету человека максимально мобилизоваться и начать борьбу с возбудителем недуга.
При подозрении на тяжелую форму дифтерии врачи в стационаре не будут дожидаться результатов анализов и введут малышу сыворотку сразу. ПДС делают как внутримышечно, так и внутривенно — выбор способа введения определяется тяжестью состояния ребенка.
Лошадиная сыворотка ПДС может вызвать сильную у ребенка, как любой чужеродный белок. Именно по этой причине препарат запрещен для свободного оборота и применяется только в больницах, где ребенку, у которого развивается быстрая реакция на ПДС, смогут оказать своевременную помощь.
В процессе всего лечения нужно будет полоскать горло специальными антисептиками, имеющими выраженное антибактериальное действие. Чаще всего рекомендуется спрей или раствор «Октенисепт». Если лабораторные анализы покажут присоединение вторичной бактериальной инфекции, то могут быть назначены антибиотики небольшим курсом — на 5-7 суток. Чаще всего назначают препараты пенициллиновой группы – «» или «».
Для снижения негативного воздействия экзотоксина на детский организм назначают капельницы с детоксицирующими препаратами — физраствором, глюкозой, препаратами калия, витаминами, особенно витамином С. Если ребенку очень трудно глотать, назначают «». Чтобы спасти жизнь ребенка, при тяжелых токсических формах проводят процедуры плазмафереза (переливания донорской плазмы).
После острой стадии, когда основная опасность миновала, но сохраняется вероятность развития осложнений, ребенку назначается специальная диета, которая основана на щадящей и мягкой пище. Такая еда не раздражает пораженное горло. Это каши, супы, пюре, кисели.
Понятие и характеристика
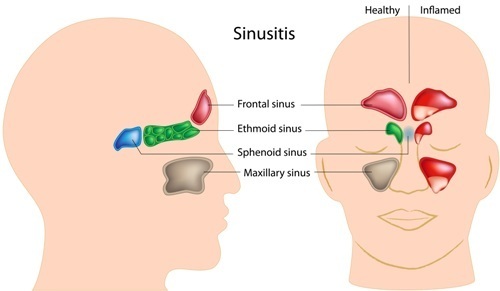
Дифтерия представляет собой инфекционное заболевание, сопровождаемое воспалительным процессом в месте локализации патологии (область гортани, носа, ротоглотки).
Обширное воспаление провоцирует образование на пораженном участке специфической фиброзной пленки, которая существенно затрудняет процесс дыхания.
При дифтерии развиваются выраженные симптомы интоксикации организма, так как продукты жизнедеятельности возбудителя являются губительными для детского организма, высокая их концентрация способствует нарушению функций всех органов и тканей.
В особенно тяжелых случаях возможен летальный исход.
Острая почечная недостаточность
Характеризуется
быстрым прекращением поступления мочи
в мочевой пузырь. Выделяют преренальную,
ренальную и постренальную формы.
Развивается при шоке различной природы
(травматическом, геморрагическом,
септическом), острых отравлениях,
применении потенциально нефротоксичных
лекарственных препаратов, обезвоживании
тяжелой степени, синдроме длительного
сдавления, трансфузии несовместимой
крови и ее препаратов, при окклюзии
мочевыводящих путей.
Симптомы.
Основной признак — анурия (снижение
суточного диуреза менее 150 мл) или
олигурия (менее 500 мл мочи в сутки). Имеют
место брадикардия или нормальная ЧСС
в сочетании с гипертермией, учащение
частоты дыхания в некоторых случаях с
клиникой отека легких. Отмечаются
тошнота, рвота, вздутие кишечника, жажда,
боли в поясничной области, сонливость,
нарушение сознания. В моче – низкая
относительная плотность, протеинурия,
цилиндурия. В крови – повышение уровня
мочевины, креатинина, калия. Вероятны
симптомы полиурической
фазы – увеличение суточного объема
мочи более 2500 мл, коллапс (мышечная
слабость и гипотензия).
Первая
помощь.
Содержание помощи определяется причиной,
вызвавшей развитие острой почечной
недостаточности (см. разделы Инструкции:
«Травматический шок», «Острые отравления»,
«Дегидратационный синдром», «Синдром
длительного сдавления»).
Доврачебная
помощь.
См. разделы Инструкции: «Травматический
шок», «Острые отравления», «Дегидратационный
синдром», «Синдром длительного сдавления».
Первая
врачебная помощь.
Медицинский пункт. Катетеризация
мочевого пузыря. При преренальной острой
почечной недостаточности предпринимаются
меры по уменьшению тяжести шока, улучшению
кровообращения в почках, в том числе
устранению гиповолемии и сосудистого
спазма. При отравлении нефротоксическими
ядами — мероприятия, направленные на
прекращение дальнейшего поступления
в организм и удаление невсосавшегося
яда (см. соответствующие разделы
Инструкции). Внутривенно медленно 20 мл
10% раствора глюконата кальция или 10 мл
10% раствора хлорида кальция.
Эвакуация
в госпиталь (ОМедБ) санитарным транспортом,
на носилках, в сопровождении врача.
Больные с признаками гипергидратации
и отека легких транспортируются лежа
с возвышенным положением верхней
половины тела.
Квалифицированная
и специализированная неотложная помощь
(ОМедБ, госпиталь).
Характер неотложной корригирующей
терапии определяется с учетом причины,
патогенеза и стадии развития острой
почечной недостаточности. Стимуляция
диуреза возможна только после нормализации
АД (фуросемид в первоначальной дозе
20-60 мг с удвоением каждой последующей
дозы и доведением при необходимости
общей дозы до 1000 мг). При угрозе
гиперкалиемии — внутривенно 5% раствор
глюкозы (400 мл) с инсулином (1 ЕД на 4 г
сухого вещества глюкозы), 20 мл 10% раствора
глюконата кальция или 10 мл 10% раствора
хлорида кальция (медленно!). Инфузионная
терапия и прием жидкости под контролем
темпа и объема диуреза (количество
вводимой жидкости = объем диуреза + 600
мл). При наличии признаков гипергидратации
следует прекратить введение любых
плазмозамещающих растворов. На фоне
анурии стимулировать удаление воды
внепочечными путями (слабительные).
Коррекция метаболического ацидоза под
контролем показателей КОС. При
гиперкалиемии свыше 6 ммоль/л при наличии
аритмий или свыше 7 ммоль/л без аритмий,
выраженной уремии (мочевина свыше 40
ммоль/л) показано проведение гемодиализа.
Лечение заболевания или его осложнений,
вызвавших развитие почечной недостаточности.
Осложнения и последствия дифтерии
осложнения чаще встречаются и тяжелее протекают при токсической и гипертоксической дифтерии глотки, чем при других видах заболеванияК осложнениям дифтерии относят:
- Нефротический синдром. Возникает в остром периоде дифтерии и характеризуется поражением почек, которое проявляется протеинурией (появлением большого количества белка в моче). Специфического лечения обычно не требуется, так как симптомы исчезают одновременно с устранением основного заболевания.
- Миокардит (воспаление сердечной мышцы). Может развиваться через 7 – 30 дней после перенесенной инфекции и клинически проявляется нарушением частоты и ритма сердечных сокращений, болями в области сердца. В тяжелых случаях довольно быстро прогрессируют признаки сердечной недостаточности (состояния, при котором сердце не может перекачивать кровь). Кожные покровы больного становятся синюшными, нарастает одышка (чувство нехватки воздуха), появляются отеки на ногах. Такие больные должны госпитализироваться в кардиологическое отделение больницы для лечения и наблюдения.
- Периферические параличи. Паралич – это полная утрата движений в каком-либо участке тела из-за повреждения иннервирующего данный участок двигательного нерва. Признаки поражения черепных нервов могут наблюдаться через 10 – 20 дней после перенесенной инфекции. Проявляется это нарушениями глотания или речи, нарушением зрения (из-за поражения мышц глаза), поражением мышц конечностей или туловища. Больные не могут ходить, ровно сидеть, при поражении мышц шеи не могут удерживать голову в нормальном положении и так далее. Описанные изменения обычно исчезают через 2 – 3 месяца, однако в редких случаях могут сохраняться пожизненно.
Смертность при дифтерии
Причиной смерти больных дифтерией может быть:
- Удушье (асфиксия). Наблюдается при дифтерии гортани на 3 – 5 день после начала заболевания.
- Инфекционно-токсический шок. Характерен для токсических и гипертоксических форм заболевания и проявляется критическим снижением артериального давления, в результате чего нарушается кровоснабжение головного мозга и происходит его гибель.
- Миокардит. Развитие тяжелого миокардита с последующей сердечной недостаточностью может стать причиной смерти пациента через 2 – 4 недели после перенесенной инфекции.
- Паралич дыхания. Поражение нервов, иннервирующих диафрагму (основную дыхательную мышцу), может стать причиной смерти пациента через несколько недель после перенесенной дифтерии.
Чем опасна дифтерия при беременности?
беременностив данном случае напряженность иммунитета снижается, и риск инфицирования повышаетсяплацентуотвечающую за обеспечение плода кислородом и другими необходимыми веществамипланирования беременностито есть если риск заражения крайне высоквопрос об использовании тех или иных антибиотиков решается врачом в зависимости от срока беременности
Причины дифтерии
Передача заболевания от больных дифтерией или бактерионосителей происходит воздушно-капельным путем, иногда – через зараженные предметы.
После заражения дифтерией тяжесть заболевания определяется количеством токсина, образующегося в очаге инфекции и разносимого кровью по всему организму.
Сезонность распространения заболевания – осенне-зимняя. Но эпидемии заболевания могут возникать и по причине халатного отношения к вакцинации и со стороны медицинских работников, и со стороны населения.
Таким образом, причинами заражения дифтерией являются:
- устойчивость возбудителя заболевания к условиям внешней среды;
- нарушение вакцинопрофилактики;
- ослабление иммунитета.
Клинические рекомендации (протокол) по оказанию скорой медицинской помощи при острой лихорадке у детей
Лихорадка (febris, pyrexia) является неспецифической защитной приспособительной реакцией человека, выработанной в процессе эволюции, представляющей собой ответ организма на болезнь или иное повреждение, которая характеризуется повышением температуры организма.
Лихорадка является наиболее распространенным поводом к вызову врача-педиатра — 8 из 10 вызовов, а врача скорой медицинской помощи — до 30%.
R50.9 Лихорадка неуточненная.
Способы измерения температуры тела у детей: в аксиллярной зоне, ректальный способ, в паховых складках.
Лихорадка может быть обусловлена инфекционным либо неинфекционным процессом (кровоизлиянием, опухолью, травмой, отеком мозга и т.д.).
В отличие от перегревания (гипертермии), когда организм не может сохранить температуру тела в пределах нормы, при лихорадке все возможные механизмы терморегуляции направлены на усиленный нагрев тела за счет возрастания теплопродукции и ограничения теплоотдачи. Колебания температуры тела во время инфекционного заболевания зависят от степени прогрессирования или затихания инфекционного процесса, т.е. от взаимодействия микро- и макроорганизмов.
В большинстве случаев возникновения лихорадки первичным является попадание в организм инфекционных и некоторых неинфекционных патологических агентов, а также образование в самом организме субстанций, которые иммунная система воспринимает как чужеродные, которые активируют фагоцитарную систему организма (выделение биологически активных веществ, эндогенных пирогенов). Проникшие в головной мозг пирогены способствуют высвобождению арахидоновой кислоты, значительное количество которой метаболизируется в простагландины группы Е, которые повышают температуру тела в термоустановочном центре (области гипоталамуса), что, соответственно, определяет клиническую картину лихорадки.
В зависимости от степени повышения температуры тела выделяют варианты лихорадок:
субфебрильную — не выше 37,9 °C;
умеренную — 38–39 °C;
высокую — 39,1–41 °C;
гипертермическую — более 41 °C.
В зависимости от клинических проявлений выделяют два вида лихорадки:
Критерии лихорадки без очага инфекции:
температура тела более 39 °С у детей в возрасте от 3 до 36 мес;
температура тела более 38 °С у детей до 3 мес при отсутствии других признаков заболевания.
Виды и формы дифтерии
В зависимости от места внедрения возбудителя выделяют:
- дифтерию ротоглотки;
- дифтерию гортани;
- дифтерию дыхательных путей;
- дифтерию носа;
- дифтерию глаз;
- дифтерию кожи;
- дифтерию половых органов;
- дифтерию уха.
В зависимости от характера течения заболевания выделяют:
- типичную (пленчатую) дифтерию;
- катаральную дифтерию;
- токсическую дифтерию;
- гипертоксическую (фульминантную) дифтерию;
- геморрагическую дифтерию.
В зависимости от тяжести заболевания выделяют:
- легкую (локализованную) форму;
- дифтерию средней степени тяжести (распространенную форму);
- тяжелую (токсическую) дифтерию.
Дифтерия ротоглотки, гортани, носа, зева — формы по месту локализации
Наиболее частая, 90-95% случаев, — это дифтерия ротоглотки. Локализуется она в основном в районе зева и проявляет там свою симптоматику. Дифтерийная палочка гораздо реже может инфицировать другие слизистые человеческого тела.
Глаза поражаются в 0.3 % всех случаев проявления заболевания. Симптоматика отличается от перечисленных появлением специфической пленки на конъюнктиве, поражением роговицы, волдырями на веках и выделением гноя из глаз.
Носовая форма проявляется заложенностью одной стороны, множественными выделениями и специфической пленкой на поверхности носа, при удалении которой остаются ранки. Кожа вокруг пораженной области трескается и краснеет. Процент распространения дифтерии носа – 0.2%
Половые органы, подверженные влиянию дифтерийной палочки, отекают и покрываются язвами. Лимфоузлы в паху сильно увеличиваются. Болезнь сопровождается обильными и частыми выделениями. Распространение дифтерия половых органов — 0,2% всех случаев.
Раневая поверхность является потенциальным «плацдармом» для развития дифтерии. Сопровождается отечностью, налетами и резкими скачками температуры. Эта форма инфекционного заболевания встречается реже всего – 0.1% из всех случаев.
Чем опасна дифтерия для ребенка: осложнения заболевания
Осложнения, характерные для дифтерии, связаны с воздействием на различные органы и системы токсина, выделяемого возбудителем заболевания. Чем опасна дифтерия для ребенка, особенно, если он не был привит? Наиболее часто можно наблюдать при дифтерии осложнения со стороны сердечно-сосудистой и нервной систем, а также осложнения со стороны почек. Следует, однако, сказать, что осложнения зависят от формы дифтерии. В основном, осложнения дифтерии у детей бывают при токсической форме болезни; при распространенной же и локализованной формах осложнения дифтерии редки. Понятно, что частота осложнений зависит от сроков начала лечения и от качества лечения. Если лечение начато несвоевременно и если оно по каким-то причинам недостаточное, вероятность развития осложнений существенно увеличивается. Если же лечение назначено вовремя и проводится на должном уровне, осложнений легко избежать.
Со стороны сердечно-сосудистой системы при дифтерии могут быть следующие осложнения: тахикардия, гипертония, дифтерийный миокардит.
Последствиями дифтерии у детей со стороны нервной системы являются параличи. Чаще развиваются периферические параличи и очень редко центральные. Дифтерийные параличи бывают ранние и поздние. Из осложнений дифтерии со стороны нервной системы наиболее часто можно наблюдать паралич мягкого нёба; несколько реже развивается паралич аккомодации; еще реже возникают параличи мышц туловища и конечностей. Реальную опасность для жизни больного представляют параличи и парезы мышц гортани, параличи и парезы диафрагмы и межреберных мышц, принимающих активное участие в дыхании.
Все названные выше осложнения дифтерии связаны со специфической интоксикацией. Однако есть и осложнения болезни, связанные с присоединением к процессу вторичной инфекции — стафилококков, стрептококков, пневмококков и пр. В ряду таких осложнений можно назвать пневмонию, лимфадениты, отиты и т.п.
Симптомы дифтерии у детей
Локализация инфекции влияет картину развития заболевания. Место, в которое попала дифтерийная палочка и как она распространилась, влияет на симптомы и прогнозы при течении заболевания. Перечислим основные подтипы.
Как выглядит распространенная форма дифтерии:
- проявление общей интоксикации – влияет на нервную систему, поражая центральные и периферические ее части, сопровождается нежеланием принимать пищу и апатичностью;
- слизистая покрывается пленками, если речь о горле, затрагиваются и миндалины;
- ближайшие лимфатические узлы резко и сильно увеличиваются;
- ребенок нервничает и плачет, жалуется на плохое самочувствие.
Симптомы дифтерии у детей при токсическом подвиде:
- усиленная интоксикация с ознобом крайней слабостью и абсолютным отсутствием аппетита из-за попадания дифтерийного токсина в кровь;
- повышение температуры – резкий скачок до 39 и выше градусов, трескаются губы, наступает обезвоживание;
- пленки на слизистой разрастаются, ткани под ними болят;
- область локализации заметно отекает;
- лимфатические узлы сильно воспаляются и растут;
- дифтерия носоглотки дополнительно проявляется сиплостью голоса и отеком шеи.
Как проявляется гипертоксическая дифтерия:
- интоксикация крайней формы, которая может сопровождаться бредом или эйфорией;
- ребенок сильно бледнеет, температура может повыситься как до 40, так и упасть до 35 градусов из-за нарушения работы организма;
- коллапс – резкий сбой работы сердечно сосудистой системы и нарушение кровообращения в жизненно важных органах;
- судороги вплоть до потери сознания;
- нарушение целостности сосудов – кровавые отеки;
- отек окружающих тканей, подкожной клетчатки;
- сильные боли в районе воспаленных лимфатических узлов и тканей, в которых локализована инфекция;
- токсический шок – проявляется сыпью, внешне похожей на ожог;
- пленки очень прочные, при отделении от слизистой и опускании в воду тонут.
Дифтерийный круп делится на три стадии: катаральную, стенотическую и асфиксическую:
- Первая проявляется легко – интоксикацией и умеренным воспалением.
- Вторая свидетельствует о серьезном состоянии ребенка – отек, асфиксия, нарушение работы сердца, тяжелое дыхание через усилие.
- Третья стадия может привести к летальному исходу за несколько часов – синюшная кожа, поверхностное, частое дыхание, снижение давления, потеря сознания или его помутнение, судороги, забитые дыхательные пути.
Осложнения дифтерии у детей
Степень осложнений зависит от формы и тяжести заболевания, чаще осложняется распространенная пленчатая и токсическая формы.
Со стороны сердечно-сосудистой системы
- Сердечно-сосудистая недостаточность, развивающаяся на 2-4 день заболевания и проявляющаяся гипотензией, слабым частым пульсом, бледностью кожных покровов, общей слабостью и вялостью.
- Присоединение токсического миокардита, возникающего на 1-3 неделе. Тахикардия постепенно сменяется брадикардией, усугубляется гипотония, появляется нарушение сердечного ритма. Миокардит склонен к декомпенсации, протекает тяжело и длительно. Медикаментозная реабилитация медленная – на протяжении 1-2 месяца.
Со стороны нервной системы
- Ранний нейротоксикоз характеризуется головной болью, головокружением, возбуждением или вялостью, помрачением или потерей сознания, повторной рвотой, не приносящей облегчения, болями в животе, судорогами.
- Поздние осложнения включают мононевриты (развивается на 1-2 неделе) и полиневриты (появляются на 4-6 неделе). При мононеврите чаще всего развивается паралич мягкого неба: оно свисает и не двигается при фонации. В результате голос становится гнусавым, ребенок часто захлебывается, жидкая пища вытекает через ноздри. Реже наблюдается паралич аккомодации с нарушение процесса чтения. Поражение лицевого нерва проявляется перекошенностью лица. Неврит диафрагмального приводит к нарушению дыхания, чувству недостатка воздуха, участию в процессе вдоха-выдоха вспомогательных мышц.
Полиневриты часто развиваются после мононевритов и характеризуются параличом конечностей, изредка распространяющихся на мышцы шеи и туловища.
Со стороны почек
Развивается нефротический синдром, характеризующийся изменениями в моче: протеинурия, цилиндрурия, гематурия и лейкоцитурия. Но клиническая почечная недостаточность не развивается.
Местные осложнения
- Гнойное воспаление: тонзиллит, ринит, блефарит, конъюнктивит, дерматит.
- Перифокальный отек кожи.
- Регионарный лимфаденит.
- Отрыв фибриновых пленок с образованием глубоких язв с кровотечением или приводящих к закупорке нижних дыхательных путей и асфиксии.
Что такое дифтерия?
Дифтерияинфекционным агентомкожидоброкачественные формы встречаются редковакциныто есть из-за того, что не все люди делают прививки вовремя
Эпидемиология дифтерии
резко возрастала зимой и значительно снижалась в теплое время годаинфекциимужчины и женщины могут заболеть с одинаковой долей вероятностисмертность
Возбудитель дифтерии
Corynebacterium diphtheriae, палочка ЛеффлераКоринебактерии дифтерии погибают:
- При кипячении – в течение 1 минуты.
- При температуре в 60 градусов – в течение 7 – 8 минут.
- При воздействии дезинфицирующих веществ – в течение 8 – 10 минут.
- На одежде и постельном белье – в течение 15 дней.
- В пыли – в течение 3 – 5 недель.
вырабатывают токсическое для человека вещество – экзотоксиннейраминидазу, гемолизин, некротизирующий фактор и так далеенекрозгибель
Пути передачи дифтерии
тот, у которого имеются явные признаки заболеванияпациент, в теле которого коринебактерии дифтерии имеются, однако клинические проявления болезни отсутствуютБессимптомное носительство дифтерии может быть:
- Транзиторным – когда человек выделяет коринебактерии в окружающую среду в течение от 1 до 7 дней.
- Кратковременным – когда человек заразен в течение 7 – 15 дней.
- Продолжительным – человек заразен в течение 15 – 30 дней.
- Затяжным – пациент заразен в течение месяца и более.
От больного или бессимптомного носителя инфекция может передаваться:
- Воздушно-капельным путем – в данном случае коринебактерии переходят от одного человека к другому вместе с микрочастицами выдыхаемого воздуха во время разговора, при кашле, при чихании.
- Контактно-бытовым путем – данный путь распространения встречается гораздо реже и характеризуется передачей коринебактерий через загрязненные больным человеком предметы быта (посуду, постельное белье, игрушки, книги и так далее).
- Пищевым путем – коринебактерии могут распространяться с молоком и молочными продуктами.
Инкубационный период и патогенез (механизм развития) дифтерии
Коринебактерия дифтерии может проникнуть в организм через:
- слизистую оболочку носа;
- слизистую глотки;
- слизистую гортани;
- конъюнктиву (слизистую оболочку глаза);
- слизистые оболочки половых органов;
- поврежденные кожные покровы.
то есть из нескольких токсических веществВ состав дифтерийного экзотоксина входят:
- 1 фракция (некротоксин). Данное вещество выделяется возбудителем в месте его внедрения и вызывает некроз (гибель) окружающих эпителиальных тканей (эпителий – это верхний слой слизистых оболочек). Также некротоксин влияет на близко расположенные кровеносные сосуды, вызывая их расширение и повышение проницаемости сосудистой стенки. В результате этого жидкая часть крови выходит из сосудистого русла в окружающие ткани, что приводит к развитию отека. При этом содержащееся в плазме вещество фибриноген (один из факторов свертывающей системы крови) взаимодействует с некротизированными тканями пораженного эпителия, в результате чего и образуются характерные для дифтерии фибриновые пленки. Стоит отметить, что при поражении слизистой оболочки ротоглотки некротический процесс распространяется довольно глубоко (поражает не только эпителий, но и расположенную под ним соединительную ткань). Образующиеся при этом фибриновые пленки оказываются спаянными с соединительной тканью и отделяются с большим трудом. Слизистая оболочка верхних дыхательных путей (гортани, трахеи и бронхов) имеет несколько отличное строение, в виду чего некрозом поражается только эпителиальный слой, а образующиеся пленки отделяются довольно легко.
- 2 фракция. Данная фракция по своей структуре схожа с цитохромом В – веществом, имеющимся в большинстве клеток человеческого организма и обеспечивающим процесс клеточного дыхания (то есть абсолютно необходимым для жизни клетки). 2 фракция экзотоксина проникает в клетки и вытесняет цитохром В, в результате чего клетка теряет способность использовать кислород и погибает. Именно этим механизмом объясняется повреждение клеток и тканей сердечно-сосудистой, нервной и других систем организма у больных дифтерией.
- 3 фракция (гиалуронидаза). Данное вещество повышает проницаемость кровеносных сосудов, усиливая выраженность отека тканей.
- 4 фракция (гемолизирующий фактор). Обуславливает гемолиз, то есть разрушение красных клеток крови (эритроцитов).
















Добавить комментарий