Дыхательная недостаточность
Содержание:
Как проявляется ОДН в детском возрасте?
Синдром недостатка дыхания у детей развивается по разным причинам. У старших ребят виновником является бронхиальная астма. У детей меньшего возраста самая частая причина ОДН – это сужение просвета гортани или трахеи. Такое осложнение возникает после гриппа или при других дыхательных инфекциях. Синдром стенозного трахеоларингита появляется в первые или вторые сутки инфекционного недуга. Трахея и бронхи забиваются большим количеством слизи или мокроты.
Нередко ОДН у малыша развивается из-за невнимательности родителей. При проглатывании мелкого предмета он становится препятствием для дыхания. Извлечь предмет самостоятельно получается не всегда, что ведет к тяжелым последствиям.
Этот синдром случается за несколько часов. При ларингоспазме отек нарастает за минуты, при полном закрывании канала наступает остановка дыхательных движений.
Во время плеврита или пневмонии дыхание учащается за несколько дней, так как жидкость постепенно накапливается в легочных пузырьках. Иногда учащения не наблюдается. Оно наоборот снижается, если повреждён дыхательный центр либо нарастает слабость дыхательной мускулатуры. В этом случае компенсационные силы не работают;
- Появляется тахикардия – сердцебиение становится частым вследствие повышения напора крови в малом круге циркуляции. Чтобы протолкнуть кровяную жидкость из легких, сердце функционирует сильнее и бьется чаще;
- Ребёнок теряет сознание – нервная материя испытывает воздушный голод, мозговые клетки не поддерживают основные жизнеспособные функции, мозг отключается.
При развитии у ребенка приступа астмы разум восстанавливается после расслабления гладких мышц бронхов через несколько минут. При травмировании, отёке легочной материи ребёнок, не приходя в себя, может погибнуть;
- Снижается артериальное давление – повышение напора в малом круге непосредственно сочетается с гипотонией в большом круге. Это объясняется тем, что газообмен замедляется, и кровь дольше остается в сосудах легочных отделов;
- Появляется кашель, одышка – из-за нехватки воздуха нарушается ритм и частота дыхательных движений, теряется контроль над ними, ребёнок не может сделать глубокий вдох, ему не хватает воздуха. При ОДН синдром быстро нарастает, для восстановления нормального ритма требуется медицинская помощь.
При эмболии дыхательных каналов (скапливается мокрота, возникает бронхоспазм, попадает чужеродное тело) нервные волокна слизистого эпителия бронхов раздражаются, что приводит к кашлю;
- Возникают нескоординированные движения грудной области при дыхании – иногда одно из легких не участвует в дыхании, либо отстаёт в движении. К механизму подключается вспомогательная мускулатура для увеличения объема вдоха;
- Набухают вены на шее, кожные покровы синеют – кровь застаивается в крупных венах, ведущих к сердцу, они расширяются.
Шейные вены располагаются поверхности, их расширение больше заметно. Чаще всего синеют участки, снабженные мелкими сосудами и наиболее удалённые от сердца – это концы пальцев, нос, мочки ушей (акроцианоз).
- Появляется страх смерти – синдром ОДН вызывает смертельную панику, развивается дыхательный страх, беспокойство, возбуждение психомоторного характера;
- Болит внутри грудной области – болевой симптом происходит при заглатывании инородных тел, они царапают слизистый эпителий бронхов и трахеи. Болезненность порой появляется при воспалительных аномалиях плевры и при недостатке питания сердечной мышцы. При туберкулезе или абсцессе легочной материи даже при значительном разрушении ткани легкого болевые ощущения не случаются, так как легочная материя не имеет болевых рецепторов;
Стадии печеночной недостаточности
Наличие факторов риска
развития (холангит, цирроз т.п.) (стадия
компенсации).
1.Желтуха, изменение биохимических
показателей крови (гипоальбуминемия,
повышение трансаминаз), психоэмоциональные
расстройства.
2.Желтуха, энцефалопатия,
гипокоагуляционный синдром (снижение
ПТИ, гипофибриногенемия, увеличение
времени свертывания и длительности
кровотечения).
3.Клиника 2 стадии + кома.
Шкала оценки тяжести цирроза печени
(по Чайлду-Пью)
Класс A: 5-6 КлассB: 7-9 КлассC:
10-15
Оценка | 1 | 2 | 3 |
Альбумин | >3.5 | 3.5-2.8 | <2.8 |
Билирубин | <2 | 2-3 | >3 |
Асцит | Нет | Умеренно | Тяжелый |
Энцефалопатия | Нет | I-II | Тяжелый |
Удлинение | <4 sec. (<1.7) | 4-6 sec. (1.7-2.3) | >6 sec. (>2.3) |
СТАДИИ ХРОНИЧЕСКОЙ
ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ.
I.ЛАТЕНТНАЯ.
Диурез в норме. Hb > 100 г/л. Мочевина
< 8,8 ммоль/л. Креатинин < 0,18 ммоль/л.
КФ 45 — 60 мл/мин.
Метаболический. ацидоз отсутствует.
Электролиты в норме.
II.КОМПЕНСИРОВАННАЯ.
Легкая полиурия. Hb 83 — 100 г/л. Мочевина
8,8 — 10 ммоль/л. Креатинин 0,18 — 0,28 ммоль/л.
КФ 30 — 45 мл/мин. Ацидоза нет. Умеренная
гипонатриемия.
III.ИНТЕРМИТТИРУЮЩАЯ.
Выраженная полиурия. Hb 67 — 83 г/л.
Мочевина 10,1 — 19,0 ммоль/л. Креатинин 0,3 —
0,6 ммоль/л.
КФ 20 — 30 мл/мин. Компенсированный
ацидоз. Гипонатриемия, гипокальциемия.
IV.ТЕРМИНАЛЬНАЯ.
Олигоанурия. Гиперазотемия.
Дисэлектролитемия. Декомпенсированный
ацидоз. НК IIА -IIБ.
Анасарка. Тяжелая дистрофия печени
и др. внутренних органов.
Существует несколько видов классификации
острой кровопотери, но клинически
наиболее важной является классификация
ВОЗ (2001 г.)
Показатель | Степень | |||
I | II | III | IV | |
ЧСС, | <100 | >100 | >120 | >140 |
АД | N | N | | |
Пульсовое | N | | | |
Почасовой | > | 20-30 | 5-15 | Анурия |
Уровень | Легкое | Возбуждение | Спутанное | Прекома |
Частота | N | 20-30 | 30–40 | >45 |
Тест | Норма | Замедленный | Очень замедленный | Заполнение отсутствует |
Объем | < (<15) | 750-1500 (15-30) | 1500-2000 (30-40) | >2000 (>40) |
Определение объема кровопотери по
W.B. Saunders
Диагностика заболевания
Спирометрия позволяет оценить вентиляционную способность легких
Диагностика начинается с визуального осмотра и сбора анамнеза. Больной должен рассказать о всех имеющихся у него заболеваниях, которые могли бы привести к развитию синдрома, а также тщательно описать проявления. Это необходимо врачу для выявления основной причины болезни и составления общего мнения о состоянии здоровья больного.
При внешнем осмотре врач может отметить наличие цианоза и его уровень, а также подсчитывает частоту дыхания и оценивает задействование в дыхательных движениях вспомогательных мышц и их групп.
Для того, чтобы была выявлена дыхательная недостаточность 2 степени или другого уровня развития, проводится спирометрия, пикфлоуметрия и другие функциональные пробы. С их помощью определяется объем легких, скорость движения воздуха при прохождении различных отделов дыхательных путей при форсировании дыхания и множество других испытаний.
Рентгенография грудной клетки и легких помогает обнаружению травм и повреждений ребер и позвонков, грудины, выявлению патологий строения и функционирования сосудов, легких и бронхов, а также нахождению злокачественных и доброкачественных новообразований, абсцессов и затемнений.
Все эти обследования проводятся комплексно, врач может добавить прохождение дополнительных обследований и сдачу анализов по мере необходимости.
Методика лечения и прогноз
Лечение болезни комплексное и зависит от ее причины и тяжести
Лечение состояния предусматривает два основных действия:
- Восстановление работоспособности легких за счет улучшения их вентиляции и наполнения крови кислородом.
- Избавление от основного заболевания, ставшего триггером ДН. В основном это пневмонии, плеврит экссудативной формы, застойные и хронические явления и воспалительные процессы в легких и бронхах, а также другие проблемы с функционированием органов дыхания.
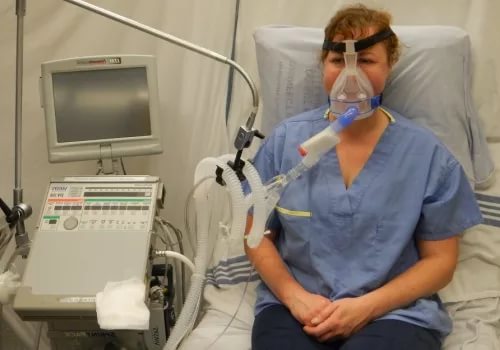
Первейшим способом избавления от гипоксии является оксигенация, то есть искусственное насыщение кислородом. Если у больного сохранено естественное дыхание, то кислород подается через маску или дыхательную трубку. В тяжелых случаях пациента интубируют и подключают к аппарату искусственного дыхания.
Больному выполняется дыхательная гимнастика, массаж грудной клетки, лечебная гимнастика, ультразвуковые ингаляции, а также через эндобронхоскоп удаляется бронхиальный секрет для очистки органов дыхания. Также пациенту назначаются медикаментозные препараты: муколитики и бронхолитики, антибактериальные средства (антибиотики), при наличии легочного сердца возможно применение мочегонных препаратов.
Чем раньше оно будет начато, тем больше шансов на полное выздоровление. В этой стадии больной еще может надеяться на значительное улучшение своего состояния и облегчение дыхания. При полном устранении основной причины болезни можно справиться и с признаками дыхательной недостаточности. Запущенные заболевания сложнее поддаются лечению, приводят к появлению множества тяжелых осложнений и не проходят бесследно для организма.
Тяжелые формы патологии могут привести к гибели пациента или развитию тяжелейших последствий, способных сделать человека инвалидом. Если такие состояния развиваются у людей с тяжелыми поражениями нейромышечных функций, прогноз крайне неблагоприятен – летальный исход возможен в течение года. В любой ситуации дыхательная недостаточность негативно сказывается на продолжительности жизни человека.
Больше информации о патологии можно узнать из видео:
Для того, чтобы защитить себя от появления ДН в любой форме, необходимо очень внимательно относится к собственному здоровью. В первую очередь это касается своевременного лечения любых заболеваний органов дыхания, так как вызвать синдром способно любое из них. То, что мы привыкли именовать простудой, в запущенном виде может привести к тяжелейшим и даже смертельным последствиям.
Вторым по важности способом профилактики ДН является активный образ жизни. Умеренная физическая активность, пребывание на свежем воздухе, отсутствие застоя крови улучшает снабжение кислородом всего организма, препятствуя появлению патологии
Чем крепче и здоровее будет организм человека и сильнее его иммунитет, тем меньше у него шансов на развитие опасных заболеваний. Поэтому профилактические меры обязательно включают в себя правильное питание, позитивное мышление и внимательное отношение к появлению любых признаков неблагополучия. Лучше сразу разово посетить врача, чем потом стать «завсегдатаем» больничных учреждений.
Бронхолитики и отхаркивающие средства
Для восстановления проходимости дыхательных путей используют бронхолитики отхаркивающие лекарственные средства. Если у больного имеются признаки активного бактериального воспалительного процесса в бронхах, целесообразно применение антибиотиков.
Предпочтительным является ингаляционное введение в дыхательные пути бронхолитиков и отхаркивающих средств, а также изотонических жидкостей, что способствует не только более эффективному воздействию этих лекарственных средств на слизистую оболочку трахеи, бронхов и трахеобронхиальное содержимое, по и сопровождается необходимым увлажнением слизистой.
Тем не менее следует помнить, что обычные струйные ингаляторы образуют достаточно крупные аэрозольные частицы, которые достигают лишь ротоглотки, трахеи или крупных бронхов. В отличие от них, ультразвуковые небулайзеры создают аэрозольные частицы размером около 1-5 нм, которые проникают в просвет не только крупных, но и мелких бронхов и оказывают более выраженное положительное действие на слизистую оболочку.
В качестве лекарственных средств, обладающих бронхолитическим действием, больных с острой дыхательной недостаточностью применяют антихолинэргические препараты, эуфиллин или бета2-адреномиметики.
Улучшения реологических свойств мокроты можно добиться также при применении инфузионной терапии, например изотоническим раствором натрия хлорида, что способствует умеренной гемодилюции и снижению вязкости мокроты.
, , , , , , , , ,
Симптоматика
Дыхательная недостаточность бывает острой и хронической. Острая форма патологии возникает внезапно, развивается стремительно и представляет угрозу для жизни больного.
При первичной недостаточности поражаются непосредственно структуры респираторного тракта и органы дыхания. Ее причинами являются:
- Боль при переломах и прочих травмах грудины и ребер,
- Бронхообструкция при воспалении мелких бронхов, сдавлении дыхательных путей новообразованием,
- Гиповентиляция и дисфункция легких
- Поражение дыхательных центров в коре мозга — ЧМТ, наркотическое или лекарственное отравление,
- Поражение дыхательных мышц.
Вторичная дыхательная недостаточность характеризуется поражением органов и систем, не входящих в дыхательный комплекс:
- Кровопотеря,
- Тромбозы крупных артерий,
- Травматическое шоковое состояние,
- Кишечная непроходимость,
- Скопление гнойного отделяемого или экссудата в плевральной полости.
Острая дыхательная недостаточность проявляется довольно яркими симптомами. Больные жалуются на чувство нехватки воздуха, одышку, затрудненный вдох и выдох. Эти симптомы появляются раньше остальных. Обычно развивается тахипноэ — учащенное дыхание, которое практически всегда сопровождается дыхательным дискомфортом. Дыхательная мускулатура перенапрягается, для ее работы требуется много энергии и кислорода.
При нарастании дыхательной недостаточности больные становятся возбужденными, беспокойными, эйфоричными. Они перестают критически оценивать свое состояние и окружающую обстановку. Появляются симптомы «дыхательного дискомфорта» – кашель, свистящие, дистанционные хрипы, дыхание ослаблено, в легких тимпанит. Кожа становится бледной, развиваются тахикардия и диффузный цианоз, раздуваются крылья носа.
В тяжелых случаях кожные покровы приобретают сероватый оттенок и становятся липкими и влажными. По мере развития заболевания артериальная гипертензия сменяется гипотонией, сознание угнетается, развивается кома и полиорганная недостаточность: анурия, язва желудка, парез кишечника, дисфункция почек и печени.
Основные симптомы хронической формы заболевания:
- Одышка различного происхождения;
- Учащение дыхания – тахипноэ;
- Синюшность кожных покровов – цианоз;
- Усиленная работа дыхательной мускулатуры;
- Тахикардия компенсаторного характера,
- Вторичный эритроцитоз;
- Отеки и артериальная гипертония на поздних стадиях.
Пальпаторно определяется напряжение мышц шеи, сокращение брюшных мышц на выдохе. В тяжелых случаях выявляется парадоксальное дыхание: на вдохе живот втягивается внутрь, а на выдохе — движется к кнаружи.
У детей патология развивается намного быстрее, чем у взрослых благодаря целому ряду анатомо-физиологических особенностей детского организма. Малыши более склонны к отекам слизистой оболочки, просвет их бронхов довольно узок, ускорен процесс секретообразования, дыхательные мышцы слабые, диафрагма стоит высоко, дыхание более поверхностное, а обмен веществ очень интенсивный.
Перечисленные факторы способствуют нарушению дыхательной проходимости и легочной вентиляции.
У детей обычно развивается верхний обструктивный тип дыхательной недостаточности, который осложняет течение ОРВИ, паратонзиллярного абсцесса, ложного крупа, острого эпиглотита, фарингита, ларингита и трахеита. У ребенка изменяется тембр голоса, появляется «лающий» кашель и «стенотическое» дыхание.
Степени развития дыхательной недостаточности:
- Первая — затрудненный вдох и беспокойство ребенка, сиплый, «петушиный» голос, тахикардия, периоральный, непостоянный цианоз, усиливающийся при беспокойстве и исчезающий при дыхании кислородом.
- Вторая — шумное дыхание, которое слышно на расстоянии, потливость, постоянный цианоз на бледном фоне, исчезающий в кислородной палатке, кашель, осиплость голоса, втяжение межреберных промежутков, бледность ногтевых лож, вялое, адинамичное поведение.
- Третья — выраженная одышка, тотальный цианоз, акроцианоз, мраморность, бледность кожи, падение артериального давления, подавлена реакция на боль, шумное, парадоксальное дыхание, адинамия, ослабление тонов сердца, ацидоз, мышечная гипотония.
- Четвертая стадия является терминальной и проявляется развитием энцефалопатии, асистолии, асфикции, брадикардии, судорог, комы.
Развитие легочной недостаточности у новорожденных обусловлено не полностью созревшей сурфактантной системой легких, сосудистыми спазмами, аспирацией околоплодных вод с первородным калом, врожденными аномалиями развития дыхательной системы.
Респираторный дистресс-синдром взрослых
Это состояние известно также как постперфузионный легочный синдром или синдром шокового легкого. Возникает он при различных острых повреждениях легких, проявляется нарушениями внешнего дыхания, некардиогенным отеком легких, гипоксией. На рентгенограмме видна 2-сторонняя легочная инфильтрация.
Причиной могут быть:
- сепсис
- вирусные или бактериальные пневмонии
- травма грудной клетки
- аспирация содержимого желудка
- ожог
- глубокий или длительный шок
- утопление
- жировая эмболия сосудов
- острый геморрагический панкреатит
- кислородная интоксикация
- отравление организма наркотическим веществом
Симптомы и диагностика
Первая симптоматика проявляется спустя 2-4 часа после воздействия на организм повреждающего фактора. Дыхание становится частым и поверхностным, наблюдается одышка и гипоксемия. Полная клиническая картина видна на протяжении 1-2 суток после действия фактора. На коже могут появиться пятна, вероятен и цианоз. При ингаляции кислорода данные симптомы исчезают не во всех случаях. Сбор анамнеза предполагает выявление состояния или болезни, которые спровоцировали респираторный дистресс-синдром:
- лекарственные средства
- перенесенная операция или травма
- сепсис с первичным очагом любой локализации
- гемотрансфузии
- панкреатит
- повышение активности печеночных ферментов или уровня креатинина в крови
- аспирация желудочного содержимого
Аускультативные диагностические методы обнаруживают в части случаев сухие, а в части — влажные хрипы. Иногда аускультативная картина не выявляет отклонений. Что касается лабораторных методов исследования, нужно определить уровень электролитов в плазме крови, провести общий анализ крови, определить уровни мочевины, азота и креатинина в сыворотке крови. Предположительный диагноз во время проведения данных исследований можно поставить, проведя срочный анализ газового состава артериальной крови и рентгенографию грудной клетки. В начале фиксируют острый дыхательный алкалоз.
Фазы течения респираторного дистресс-синдрома взрослых:
- острое повреждение (нет объективных изменений)
- латентная (гипоксемия, тахипноэ, )
- острая легочная недостаточность (рассеянные влажные мелкопузырчатые или сухие хрипы)
- внутрилегочное шунтирование (гипоксемию не удается устранить ингаляциями кислорода, проявляется респираторный и метаболический ацидоз, вероятна гипоксемическая кома)
Лечение
Необходима безотлагательная госпитализация, потому что данное состояние относится к неотложным. Независимо от причины, лечение всегда одно. До госпитализации, если есть дыхательная недостаточность, обеспечивают дыхание человека кислородом. Даже в тех случаях, когда медики сомневаются в диагнозе, применяют газовые смеси с высоким содержанием кислорода и регулярно определяют определять газовый состав артериальной крови, чтобы понять, адекватно данное лечение или нет.
При частоте 30 дыхательных движений в минуту необходима неотложная интубация для продолжения оксигенотерапии и проведения ИВЛ с положительным давлением в дыхательных путях на выходе. В частых случаях вместе с респираторным дистресс-синдромом развивается и гиповолемия. Внутривенно вводят жидкость, чтобы нормализовать выделение мочи, восстановить перфузию периферических органов и нормализовать артериальное давление
Важно проводить мониторинг объема циркулирующей крови
Если врач по анамнезу подозревает сепсис как причину респираторного дистресс-синдрома, не стоит дожидаться результатов бакпосева. Начинают лечение антибиотиками, подобранными эмпирически. Также проводится дренирование и санация закрытых очагов инфекции.
Прогноз и осложнения
При тяжелом респираторном дистресс-синдроме выживаемость составляет, согласно медстатистике, 50%. Нужно учитывать, что при синдроме проявляются такие осложнения как вторичная бактериальная суперинфекция легких и недостаточность многих органов и систем. Часто нарушается функционирование почек.
Диагностика
Рестриктивную дыхательную недостаточность сопровождают ограниченность наполнения воздухом легких из-за снижения дыхательной легочной поверхности, выключение из дыхания части легкого, уменьшение эластических характеристик грудной клетки и легкого, а также способности ткани легкого к растяжению (гемодинамический или воспалительный легочный отек, обширные пневмонии, пневмосклероз, пневмокониозы и пр.). В случае, если рестриктивные дефекты не сочетаются с нарушениями проходимости бронхов, которые описаны выше, не возрастает сопротивление путей, несущих воздух.
Главное следствие ограничительных (рестриктивных) вентиляционных расстройств, которые выявляются при спирографии классического вида, — это практически пропорциональное снижение большей части легочных емкостей и объемов: ОФВ1, ДО, ОФВ, ЖЕЛ, РОвыд, РОвд и пр.
Компьютерная спирография показывает, что кривая поток-объем является копией правильной кривой в уменьшенном виде в связи с уменьшением в целом легочного объема, который смещен вправо.
Какие характеристики имеет это заболевание?
Дыхательная недостаточность (ДН) – это особое состояние, в котором пребывает организм человека, когда органы дыхания не могут обеспечить для него необходимый объем кислорода. В таком случае концентрация углекислого газа в крови значительно повышается и может достигнуть критической отметки. Этот синдром своего рода следствие неполноценного обмена углекислого газа и кислорода между кровеносной системой и лёгкими. Отметим, что хроническая дыхательная недостаточность и острая могут существенно отличаться своими проявлениями.
Позже в крови человека повысится количество эритроцитов и общий уровень гемоглобина, что также можно считать реакцией организма на гипоксию и кислородное голодание. Опасность заключается в том, что силы организма не бесконечны и рано или поздно его ресурсы истощаются, после этого человек сталкивается с проявлением острой дыхательной недостаточности.
Дыхательная недостаточность у детей часто вызвана теми же причинами, что и у взрослых, но симптомы, как правило, выражены не так сильно. У новорождённых же этот синдром внешне проявляет себя как расстройство дыхания:
- Чаще всего эта патология встречается у новорождённых, которые родились на свет раньше положенного срока, или у тех новорождённых, которые перенесли тяжёлые роды.
- У детей недоношенных причиной недостаточности является неразвитость сурфактанта – вещества, которое выстилает альвеолы.
- Также симптомы ДН могут проявиться и у тех новорождённых, которые испытывали гипоксию во время внутриутробной жизни.
- Нарушение дыхательной функции может возникнуть и у тех новорождённых, которые проглотили свой меконий, глотнули околоплодных вод или крови.
- Также к ДН у новорождённых часто приводит и несвоевременное отсасывание жидкости из дыхательных путей.
- Вызвать расстройство дыхания часто могут и врождённые пороки развития новорождённых. Например, недоразвитые лёгкие, поликистоз лёгких, диафрагмальная грыжа и другие.
На первичные признаки этого заболевания влияют и причины его появления, а также конкретная разновидность и степень тяжести. Но любой пациент с дыхательной недостаточностью испытает общие для этого синдрома симптомы:
- гипоксемия;
- гиперкапния;
- одышка;
- слабость дыхательной мускулатуры.
Гипоксемия
Главным признаком гипоксемии является низкая степень насыщения артериальной крови кислородом. При этом у человека могут менять цвет кожные покровы, они приобретают синеватый оттенок. Синюшность кожи, или цианоз, так по-другому называют это состояние, может быть сильно или слабовыраженным в зависимости от того, как давно и насколько сильно проявляются признаки болезни у человека. Обычно кожные покровы меняют цвет после того, как парциальное давление кислорода в крови достигнет критической отметки – 60 мм рт. ст.
После преодоления этого барьера у пациента может время от времени учащаться биение сердца. А также наблюдается пониженное артериальное давление. Больной начинает забывать самые простые вещи, а если вышеуказанный показатель достигает 30 мм рт. ст., то человек чаще всего теряет сознание, системы и органы больше не могут работать в прежнем режиме. И чем дольше длится гипоксия, тем тяжелее организму будет восстановить свои функции. Особенно это касается мозговой деятельности.
Гиперкапния
Пытаясь спасти себя самостоятельно, организм человека пытается избавиться от переизбытка углекислого газа, дыхание становится очень частым и более глубоким, но даже такая мера не имеет никакого эффекта. При этом решающую роль в развитии заболевания в этом случае играет то, насколько быстро растёт содержание углекислого газа в крови.
Одышка
При возникновении этого симптома человеку все время кажется, что ему не хватает воздуха. При этом ему очень тяжело дышать, хотя он и пытается усилить дыхательные движения.
Если пациент делает более 25 вдохов в минуту, значит, у него ослаблена дыхательная мускулатура, она не способна выполнять привычные функции и быстро устаёт. При этом человек старается всеми силами наладить дыхание и вовлекает в процесс мышцы пресса, верхних дыхательных путей и даже шеи.
Стоит также отметить, что при поздней степени заболевания развивается сердечная недостаточность и отекают различные части тела.











Добавить комментарий