Острый респираторный дистресс-синдром (ордс)
Содержание:
Причины
Среди причин развития ОРДС у взрослых выделяют легочные (прямые) и внелегочные (непрямые) повреждающие факторы:
- К легочным факторам относятся: ушибы/травмы легких, инфекционно-воспалительные заболевания легких, пневмоторакс, аспирация жидкости, радиационный пневмонит, легочное кровотечение, тромбоэмболия легочной артерии, отравление токсическими газами, трансплантация легкого.
- К внелегочным факторам относятся: массивная гемотрансфузия, сепсис, ожоги, тяжелые неторакальные травмы, шок, передозировка лекарств/наркотических средств, обширные оперативные вмешательства, уремия, ДВС-синдром, онкозаболевания, панкреонекроз, системные патологии, сильное переохлаждение/перегревание организма, электротравма, утопление.
К основным причинам развития РДС у новорожденных относятся:
- нарушение процесса выработки/экскреции сурфактанта альвеолоцитами, обусловленное структурной/функциональной незрелостью тканей легких;
- врожденный (генетически обусловленный) дефект структуры сурфактанта.
Предрасполагающими факторами развития РДС у ребенка являются:
- дистресс плода, обусловленный различными негативными внутриутробными факторами (внутриутробная гипоксия, гемолитическая болезнь плода, асфиксия в родах, преждевременная отслойка плаценты и др.);
- пневмопатия у новорожденных (морфофункциональная незрелость тканей легких, аспирация околоплодных вод, ателектазы легких, отечно-геморрагический синдром и др.);
- преждевременные роды/кесарево сечение при отсутствии родовой деятельности;
- сахарный диабет 1-го типа у матери;
- недоношенность;
- асфиксия новорожденного;
- охлаждение ребенка, гиповолемия.
История и физика
Клинический спектр COVID-19 варьируется от бессимптомных или малосимптомных форм до клинических состояний, характеризующихся дыхательной недостаточностью, требующей искусственной вентиляции легких и поддержки в отделении интенсивной терапии, до полиорганных и системных проявлений в виде сепсиса, септического шока и синдромов полиорганной дисфункции (MODS).
В одном из первых сообщений о заболевании ученый Huang показал, что пациенты страдали лихорадкой, недомоганием, сухим кашлем и одышкой. Компьютерная томография (КТ) грудной клетки показала пневмонию с отклонениями от нормы во всех случаях. Около трети из них (13, 32%) требовали помощи в отделении интенсивной терапии. В итоге было зафиксировано 6 (15%) смертельных случаев.
Тематические исследования ещё одного ученого Li, опубликованные в Медицинском журнале Новой Англии (NEJM) в январе 2020 г., охватили первые 425 случаев, зарегистрированных в Ухане. Данные показывают, что средний возраст пациентов составлял 59 лет с диапазоном от 15 до 89 лет. Таким образом, они не сообщали о клинических случаях у детей младше 15 лет. Существенных гендерных различий не было – 56% составили мужчины. В последующих отчетах отмечается меньшая распространенность женского пола.
Клинические и эпидемиологические данные Китайского центра контроля заболеваний и данные о 72 314 историях болезни (подтвержденных, предполагаемых, диагностированных и бессимптомных случаев) были опубликованы в Журнале Американской медицинской ассоциации (JAMA), что стало первой важной иллюстрацией эпидемиологической кривой Китая. Во время вспышки было 62% подтвержденных случаев, в том числе 1% случаев, которые были бессимптомными, но были лабораторно-положительными (тест на вирусную нуклеиновую кислоту). . Кроме того, общая летальность (по подтвержденным случаям) составила 2,3%
Следует отметить, что погибли в основном пациенты пожилого возраста, особенно в возрасте ≥ 80 лет (около 15%) и от 70 до 79 лет (8,0%). Приблизительно половина (49,0%) погибших пациентов страдали от ранее существовавших сопутствующих заболеваний, таких как сердечно-сосудистые заболевания, диабет, хронические респираторные заболевания и онкологические заболевания. 1% пациентов были в возрасте 9 лет и младше, но смертельных случаев в этой группе не было
Кроме того, общая летальность (по подтвержденным случаям) составила 2,3%. Следует отметить, что погибли в основном пациенты пожилого возраста, особенно в возрасте ≥ 80 лет (около 15%) и от 70 до 79 лет (8,0%). Приблизительно половина (49,0%) погибших пациентов страдали от ранее существовавших сопутствующих заболеваний, таких как сердечно-сосудистые заболевания, диабет, хронические респираторные заболевания и онкологические заболевания. 1% пациентов были в возрасте 9 лет и младше, но смертельных случаев в этой группе не было.
Авторы отчета китайского CDC разделили клинические проявления заболевания по степени тяжести:
- Легкое заболевание: не пневмония и легкая пневмония – 81% случаев.
- Тяжелое заболевание: одышка, частота дыхания ≥ 30 / мин, сатурация крови кислородом (SpO2) ≤ 93%, соотношение PaO2 / FiO2 или P / F <300 и / или инфильтраты легких> 50% в течение 24-48 часов – 14% случаев.
- Критическое заболевание: дыхательная недостаточность, септический шок и / или полиорганная дисфункция (MOD) или недостаточность (MOF) – 5% случаев.
Согласно последующим отчетам, у 70% пациентов заболевание протекает бессимптомно или с очень легкими симптомами, в то время как у оставшихся 30% наблюдается респираторный синдром с высокой температурой, кашлем до достижения тяжелой дыхательной недостаточности.
Таким образом, данные, полученные из отчетов и директив органов здравоохранения, позволяют разделить клинические проявления болезни в зависимости от степени тяжести клинических картин. COVID-19 может проявляться в легкой, средней или тяжелой форме. Среди тяжелых клинических проявлений – тяжелая пневмония, ОРДС, а также внелегочные проявления и системные осложнения, такие как сепсис и септический шок.
Клиническое течение болезни, по-видимому, предсказывает благоприятную тенденцию у большинства пациентов. В некотором количестве случаев, процентную составляющую которых еще предстоит определить, примерно через неделю происходит внезапное ухудшение клинических состояний с быстро ухудшающейся дыхательной недостаточностью и MOD / MOF. В качестве ориентира можно использовать критерии степени тяжести дыхательной недостаточности и диагностические критерии сепсиса и септического шока.
Терминальный период болезни
Четвертая стадия, получившая это название, проявляется в виде сильно прогрессирующей дыхательной недостаточности. При этом пациент начинает страдать от артериальной гипоксемии и гиперкапнии, также иногда происходит развитие метаболического ацидоза.
Если говорить о симптоматике, то она, как правило, проявляется в виде:
- Профузной потливости.
- Выраженной одышки и цианоза.
- Резкого падения АД (может дойти даже до коллапса).
- Глухости сердечных тонов, тахикардии или аритмии.
- Влажных хрипов, наблюдаемых в легких.
- Кашля, в процессе которого выделяется пенистая мокрота розового цвета.
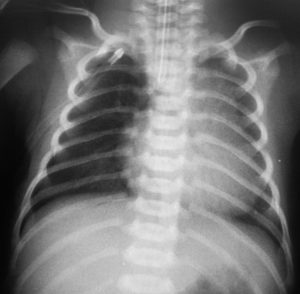
При процедуре ЭКГ специалист может без труда заметить отклонения электрической оси, которая будет направлена вправо. Если провести рентгенограмму, то можно будет заметить явные признаки, указывающие на то, что на легочную артерию оказывается сильное давление. При этом наблюдается разбухание ее корпуса.
На четвертой стадии появляется полиорганная недостаточность. Почки работают со сбоями. Помимо всего прочего, специалист может обнаружить:
- Протеинурию.
- Повышенное содержание мочевины в анализах крови.
- Олигоанурию.
- Повышенное содержание креатинина в анализах крови.
- Микрогематурию.
Из-за нарушений работы печени проявляется легкая желтушность. При этом в крови значительно повышается объем лактатдегидрогеназы. Также недуг негативно сказывается на работе головного мозга. Пациенты отмечают повышенную заторможенность, частые головокружения, мигрени. Также может нарушиться кровообращение мозга.
Клиническое обследование
Для диагностики ОРДС врач будет искать ряд клинических признаков, которые имеют острое начало. Врач проверит вашу общую внешность, внимательно выслушает вашу грудь и проверит насыщение кислородом с помощью кислородного зонда на пальце.
Некоторые признаки ОРДС, которые врач будет искать, включают:
- цианоз (синеватая окраска, локализирующаяся на языке, губах);
- тахипноэ (учащенное, поверхностное дыхание);
- тахикардия сердца (учащение пульса);
- усиление гипоксемии (низкие концентрации кислорода в крови);
- периферическая вазодилатация (открытие кровеносных сосудов на периферии вашего тела);
- хрипы в груди: врач прослушает вашу грудную клетку с помощью стетоскопа, чтобы услышать хрипящие, скрипучие или потрескивающие звуки, которые указывают, что ваше воздушное пространство не работает должным образом.
Как диагностируется ОРДС?
Если у вас есть подозрения на наличие ОРДС, врач проведет ряд различных анализов. Общий анализ крови, функции почек, функции печени (печеночная проба, LFT), анализ свертываемости крови и посев крови — все это необходимо. Эти исследования могут помочь определить, есть ли у вас предрасполагающая инфекция, вероятные ошибки и дать врачу представление о том, насколько хорошо функционируют другие ваши органы.
Рентгенография грудной клетки является чрезвычайно важным инструментом в диагностике и мониторинге прогрессирования заболевания. При исследовании врач может визуализировать накопление жидкости в легких.
Вы также будете регулярно измерять концентрацию кислорода в крови, а также можете провести другие более специализированные исследования, такие как введение специальных катетеров (тонких трубок) для измерения определенного артериального давления. Это исключает другие причины накопления жидкости в легких, такие как застойная сердечная недостаточность.
Сепсис
Согласно Международным консенсусным определениям сепсиса и септического шока (Сепсис-3), сепсис представляет собой опасную для жизни дисфункцию органа, вызванную нерегулируемой реакцией пациента на подозреваемую или доказанную инфекцию с дисфункцией органа.
Клиническая картина пациентов с COVID-19 и сепсисом особенно серьезна и характеризуется широким спектром признаков и симптомов поражения нескольких органов. Эти признаки и симптомы включают респираторные проявления, такие как тяжелая одышка и гипоксемия, почечная недостаточность со сниженным диурезом, тахикардия, измененное психическое состояние и функциональные изменения органов, выраженные в лабораторных данных гипербилирубинемии, ацидоза, повышенного содержания лактата, коагулопатии и тромбоцитопении.
Эталоном для оценки полиорганного повреждения и связанной с ним прогностической значимости является шкала оценки последовательной органной недостаточности (SOFA), которая прогнозирует смертность в ОИТ на основе результатов лабораторных исследований и клинических данных. Педиатрическая версия оценки также прошла проверку.
Сепсис
Симптомы
В клинической картине респираторного дистресс-синдрома взрослых медики выделяют четыре периода. Первый является скрытым (когда происходит влияние фактора-причины). Длится период сутки после контакта организма с причинным фактором. Происходит патофизиологические и патогенетические изменения. Но никакие симптомы не проявляются, изменений на рентгенограмме также нет. Но в этом периоде у больного можно обнаружить тахипноэ, когда он делает более 20 дыханий за минуту.
Второй период называется периодом начальных изменений. Он фиксируется в 1-2 сутки от начала действия этиологического фактора. Начинают выявляться симптомы, прежде всего, это тахикардия и выраженая одышка. Аускультативные методы определяют жесткое везикулярное дыхание и рассеянные сухие хрипы. Рентген обнаруживают усиление сосудистого рисунка, особенно в периферических отделах. Такие изменения говорят, что начинается интерстициальный отек легких. Исследование газового состава крови не показывает отклонений, или может быть выявлено незначительное снижение РаО2.
Третий период называется развернутым или периодом выраженных клинических проявлений. Симптомы выражены ярко, говорят об острой дыхательной недостаточности. У человека наблюдают выраженную одышку. В акте дыхания принимает участие вспомогательная мускулатура. Наблюдается раздуванием крыльев носа, втягивание межреберных промежутков. Также хорошо выражен диффузный цианоз. При аускультации сердца обнаруживают глухость сердечных тонов и тахикардию, существенно падает артериальное давление (АД).
В этой фазе перкуссионные методы исследования выявляют притупленный перкуторный звук, в основном в задненижних отделах, аускультативно обнаруживается жесткое дыхание, иногда и сухие хрипы. Если обнаружены влажные хрипы и крепитация, это говорит о появлении жидкости в альвеолах, что называется в медицине альвеолярным отеком легких, который может быть как незначительно, так и сильно выраженным. Рентгенография легких показывает выраженный интерстициальный отек легких, а также двусторонние инфильтративные тени неправильной облаковидной формы, сливающиеся с корнями легких и друг с другом. Часто в краевых отделах средней и нижней долей на фоне усиленного сосудистого рисунка появляются очаговоподобные тени. В этом периоде сильно снижается РаО2 — 50 мм рт.ст., даже если проводится ингаляция О2.
Четвертый период называется терминальным. В нем сильно прогрессирует дыхательная недостаточность, развивается выраженная артериальная гипоксемия и гиперкапния, метаболический ацидоз. Формируется острое легочное сердце по причине нарастающей легочной гипертензии. IV период респираторного дистресс-синдрома взрослых характеризуется такой симптоматикой:
- профузная потливость
- выраженная одышка и цианоз
- резкое падение артериального давления вплоть до коллапса
- глухость сердечных тонов тахикардия, часто также различные аритмии
- влажные хрипы в большом количестве (разного калибра) в легких, обильная крепитация
- кашель с пенистой мокротой розового оттенка
В этой стадии развиваются признаки усиливающейся легочной гипертензии и синдрома острого легочного сердца. На легочной артерии фиксируют расщепление и акцент II тона. Среди ЭКГ признаков стоит отметить выраженное отклонение электрической оси сердца вправо, высокие остроконечные зубцы Р в отведениях II, III, avF, V1-2. Рентгенограмма обнаруживает признаки повышения давления в легочной артерии, выбухание ее конуса.
Для четвертой стадии синдрома типично развитие полиорганной недостаточности. Нарушается функционирование почек, потому проявляются:
- протеинурия
- олигоанурия
- микрогематурия
- цилиндрурия
- повышением содержания в крови мочевины
- повышением содержания в крови креатинина
Функция печени также нарушается, потому появляется легкая желтушность, сильно повышается количество в крови фруктозо-1-фосфаталь-долазы, аланиновой аминотрансферазы и лактатдегидрогеназы. Нарушается функция головного мозга: больной становится заторможенным, наблюдаются головокружения, головные боли, могут быть симптомы нарушения мозгового кровообращения. При исследовании газового состава крови фиксируют гиперкапнию и глубокую артериальную гипоксемию. Проводят исследование кислотно-щелочного равновесия, которое выявляет метаболический ацидоз.
Лечение
Лечение направлено прежде всего на борьбу с дыхательной недостаточностью и ее последствиями, ликвидацию гиалиновых мембран и поддержание гомеостаза.
Важнейшее значение имеет поддержание температуры и влажности окружающей среды (кувез с t° 32— 34°). Влажность вдыхаемого воздуха желательно обеспечить с помощью мелкодисперсной аэрозольной взвеси, в состав к-рой включают 20% р-р глицерина, лецитин для стабилизации сурфактанта и стрептазу или плазмин для растворения фибриновой матрицы гиалиновых мембран.
При апноэ (pCO2 крови более 75 мм рт. ст., pO2 крови ниже 40 мм рт. ст. с прогрессирующим снижением pH ниже 7,2) на фоне дыхания чистым кислородом эффективна искусственная вентиляция легких. Оксигенотерапия показана во всех случаях Дистресс-синдрома, однако процент кислорода во вдыхаемой смеси регулируется т. о., чтобы поддерживать артериальное pO2 в пределах 50—70 мм рт. ст. Если этот показатель определить невозможно, то содержание кислорода во вдыхаемом воздухе ежедневно уменьшается до тех пор, пока у больного не появится цианоз, после чего концентрация 02 в воздухе повышается на 10%. В ряде случаев рекомендуют прибегать к оксигенобаротерапии (см. Гипербарическая оксигенация), а при нарушении проходимости дыхательных путей — к ингаляции кислородогелиевых смесей. Введение бикарбоната натрия без лабораторного контроля возможно только при стойкой брадикардии, остановке сердца или на фоне искусственной вентиляции легких (3—5 мл 5% р-ра бикарбоната натрия на 1 кг веса внутривенно).
Гомеостаз поддерживают переливанием р-ров солей, глюкозы, аминокислот в объемах, соответствующих суточным потребностям в них.
Для предотвращения внутрисосудистого свертывания, профилактики гиалиновых мембран применяется гепарин в сочетании с фибринолитическими препаратами — плазмином, стрептазой. При подозрении на внутриутробную инфекцию и с целью профилактики бактериальных пневмоний назначают курсы антибиотиков.
Прогноз при современных методах лечения благоприятный.
Профилактика
Профилактировать возникновение дистресс-синдрома можно, предупредив развитие болезней и состояний, его вызывающих. В первую очередь необходимо:
- своевременно лечить пневмонии;
- предупреждать закупорку легочной артерии различными эмболами, которые были более детально рассмотрены в отделе этой статьи, посвященном причинам болезни;
- остерегаться состояний, при которых в легкие забрасывается рвотное содержимое желудка или другие жидкости (например, вода при утоплении);
- прекратить работу на вредном производстве, сопряженном с вдыханием ядовитых газов и испарений;
- не будучи подготовленным физически и не будучи оснащенным соответствующим снаряжением, не увлекаться альпинизмом или просто туризмом в высокогорных районах;
- качественно и быстро лечить различные виды шока (от анафилактического до септического), а также различные нарушения метаболизма (химических реакций в организме);
- внутривенное вливание препаратов производить исходя из расчетов потребности в них организма – и не более того;
- предъявлять клиническую настороженность по отношению к дистресс-синдрому, если имеются аутоиммунные заболевания, при которых организм начинает воевать с собственными клетками легочной ткани;
- бросить курить – во-первых, никотин готовит почву для дистресс-синдрома, изменяя легочную ткань, во-вторых, усугубляет уже наступивший дистресс-синдром.
Патогенез
В основе патогенеза лежит системная воспалительная реакция в легочной ткани. В начальной стадии воспалительной реакции происходит активное выделение эндотоксинов, интерлейкина-1, фактора некроза опухоли и других провоспалительных цитокинов. Далее в патологический процесс включаются лейкоциты/тромбоциты, активированные цитокинами, которые локализуются в интерстиции, капиллярах/альвеолах и начинают выделять медиаторы воспаления (протеазы, кинины, свободные радикалы, активирующие комплемент, нейропептиды). В свою очередь продуцируемые медиаторы воспаления способствуют повышению проницаемости капилляров легочных для белка, что вызывает снижение онкотического давления между интерстициальной тканью и плазмой и выходу жидкости из сосудистого русла. То есть происходит отек альвеол/интерстициальной ткани. Таким образом, важнейшую роль в патогенезе отека легких играют эндотоксины, оказывающие прямое повреждение клеток эндотелия легочных капилляров и опосредованное повреждение за счет увеличения активности медиаторных систем организма.
Повышенная проницаемость капилляров легких при даже незначительном увеличение гидростатического давления в них, возникающее под действием различных этиологических агрессивных факторов резко усиливает альвеолярный/интерстициальный отек преимущественно в нижележащих отделах легких. На фоне отека легких нарушается процесс газообмена. Этому способствует и ателектаз, развивающийся за счет снижения активности сурфактанта. Резкое снижение вентиляции легких при сохраненной перфузии и шунтирование крови способствует развитию выраженной гипоксемии/гипоксии. Шунтирование крови обусловлено поступлением в артериальное русло венозной крови, не обогащённой кислородом, что вызвано ее проходом через ателектазированные (спавшиеся) участки легких/альвеолы заполненные жидкостью, то есть кровь не артериализируется, способствует нарастанию гипоксемии/гипоксии.
Также нарушению процесса газообмена способствует увеличение мертвого пространства, обусловленное окклюзией/обструкцией легочных капилляров. На фоне снижения эластичности легких появляется потребность в увеличении усилия дыхательных мышц на вдохе, в связи с чем развивается утомление дыхательных мышц, что является дополнительным фактором развития дыхательной недостаточности.
Эти повреждения легких в течение 2-3 суток переходит в следующую (вторую) морфологическую фазу, для которой характерно развитие бронхоальвеолярного/интерстициального воспаления, пролиферация интерстициальных и эпителиальных клеток. Для третьей морфологической фазы характерно быстрое развитие коллагена, что на протяжении 15-20 суток приводит к тяжелому пневмофиброзу (интерстициальному фиброзу с формированием мелких воздушных кист в паренхиме легких).
Таким образом для патологического процесса при ОРДС характерна стадийность, в которой выделяются несколько патоморфологических фаз:
- Острая фаза (продолжительность 2-4 суток) – характеризуется поражением эпителия альвеол и капилляров легких, альвеолярным/интерстициальным отеком легких, развитием микроателектазов. При благоприятном течении острота явлений постепенно стихает, а накопившийся транссудат рассасывается; при неблагоприятном течении переход в подострую/хроническую фазу.
- Подострая фаза – характеризуется развитием интерстициального/бронхоальвеолярного воспаления.
- Хроническая фаза – патоморфологически соответствует развитию выраженного фиброзирующего альвеолита, который характеризуется уплощением/утолщением капиллярно-альвеолярных мембран, агрессивным разрастанием соединительной ткани в них, формированием микротромбозов и быстрым запустеванием сосудистого русла.
Этиология
ОРДС возникает в результате прямого или непрямого повреждения лёгких. Непрямое повреждение лёгких возникает в результате системной воспалительной реакции при внелёгочных заболеваниях. К наиболее частым причинам относят сепсис и/или пневмонию (в том числе аспирационную), тяжёлые травмы. Другие причины представлены в таблице.
| Прямое повреждение лёгких | Непрямое повреждение лёгких |
|---|---|
| Аспирация | Сепсис |
| Пневмония | Тяжёлая травма |
| Диффузное альвеолярное кровотечение | Пересадка костного мозга |
| Жировая эмболия | Ожоги |
| Пересадка лёгких | Кардиопульмональный шунт |
| Утопление | Передозировка лекарств (аспирин, кокаин, опиоиды, фенотиазины, трициклические антидепрессанты) |
| Ушиб лёгкого | Массивное переливание крови |
| Вдыхание токсичных газов и аэрозолей | |
| Вдыхание радиоактивных газов и аэрозолей, например вдыхание аэрозолей, содержащих полоний-210. В случае выживания — крайне медленное выздоровление в течение многих лет вследствие снижение концентрации полония-210 из-за его распада. | Панкреатит |
| Рентгеноконтрастные препараты (редко) |
Признаки РДСВ
Клиническая картина токсического отека легких развивается в течение 12-48 часов после исходного повреждения организма.
Симптомы болезни нарастают очень быстро. Первым из них обычно является одышка с частым поверхностным дыханием. Кожные покровы приобретают сначала бледную, затем цианотичную окраску.
В этот период объективные данные являются достаточно скудными.
- В легких не всегда выявляются какие-либо патологические симптомы.
- Только у части больных может выслушиваться ослабленное дыхание с единичными сухими или влажными хрипами.
- Лишь при рентгенографии выявляется диффузное усиление легочного рисунка, а при лабораторном исследовании – снижение парциального давления кислорода в крови.
Все это должно насторожить врача, учитывая отсутствие заболевания легких в анамнезе.
По мере прогрессирования болезни состояние больных ухудшается.
- В легких нарушается синтез сурфактанта, альвеолы спадаются, что приводит к развитию тяжелейшей дыхательной недостаточности.
- Над легкими появляются рассеянные влажные хрипы, дыхание становится клокочущим.
- На рентгенограмме определяется снижение пневматизации легочной ткани по типу «снежной бури».
На этом этапе к РДСВ нередко присоединяется бактериальная инфекция, что еще больше утяжеляет течение болезни.
Характерной чертой токсического отека легких является отставание рентгенологической картины болезни от функциональных нарушений, имеющихся у больного. При этом артериальная гипоксемия может оказаться непропорционально тяжелой в сравнении с видимым отеком легких.
РДСВ имеет свои особенности течения при различных состояниях и заболеваниях.
- При вдыхании токсических аэрозолей или дыма при пожаре у человека сразу же возникает приступообразный кашель, появляется чувство саднения в горле. Но через некоторое время все проходит и наступает период мнимого благополучия, который может длиться несколько часов или дней. В дальнейшем состояние больных резко ухудшается, усиливается кашель, нарастает одышка и отмечаются клинические проявления отека легких.
- При сепсисе и других инфекционных заболеваниях РДСВ развивается на фоне инфекционно-токсического шока, что существенно усугубляет и без того тяжелое состояние пациентов.
- При тяжелых аллергических реакциях клиника дыхательной недостаточности наслаивается на кожные проявления, гипотензию и гипертермию. При этом в основе ее лежит не бронхоспазм, а отек легких.
Эндотрахеальная интубация и инвазивная ИВЛ
Интубация трахеи и инвазивная искусственная вентиляция легких при ОРДС показана в следующих случаях:
- Апноэ
- Остановка кровообращения
- Нарушение сознания (возбуждение, делирий, оглушение, сопор, кома) [также см статью «Коматозное состояние: Обследование пациента»
- Нарушение глоточных рефлексов
- Нарушение кашлевого толчка
- Парез голосовых складок
С точки зрения физиологии и элементарной логики эндотрахеальную интубацию следует проводить при полном отсутствии дыхания (апноэ, остановка кровообращения), также интубация трахеи показана при высоком риске аспирации (делирий, нарушение сознания) и нарушении функции голосовых складок. По этическим соображениям рандомизированные контролируемые исследования по оценке абсолютных показаний для искусственной вентиляции легких не проводились.
В большинстве случаев при ОРДС абсолютные показания к эндорахеальной интубации (нарушение глоточных рефлексов, нарушение сознания, парез голосовых складок) обусловлены другими причинами – травма, шок, сепсис, полинейропатия критических состояний, полиорганная недостаточность.
Многие больные с ОРДС нуждаются в эндотрахеальной интубации и инвазивной искусственной вентиляции (по абсолютным и относительным показаниям), поскольку эти мероприятия позволяют улучшить исход.
Исследования по относительным и абсолютным показаниям к проведению респираторной поддержки по этическим соображениям не проводились. Представленные показания основаны на разработках экспертного консенсуса, опубликованных в 1993 году (с тех пор они не изменялись):
- Участие в дыхании вспомогательной мускулатуры
- Частота дыхания > 35 (у взрослых)
- Гипоксемия (SpO2 < 90% или PaO2 < 60 мм рт ст несмотря на ингаляцию кислорода) и/или гиперкапния
- Нарушения гемодинамики
В крупном мультицентровом когортном исследовании интубировали и подключили к ИВЛ 85% больных с ОРДС (большинство – в первые 24 часа с момента появления первых признаков ОРДС). Перед интубацией средний показатель PaO2/FiO2 у этих пациентов составлял 146±84 мм рт ст, в 74% случаев у больных был шок или необходимость в катехоламиновой поддержке (другие факторы были не столь важными).
В другом аналогичном исследовании при ОРДС изначально интубировали 70% больных. У 30% больных применялась неинвазивная искусственная вентиляция легких, в 46% из которых она не дала ожидаемого результата. В итоге частота проведения инвазивной ИВЛ в общем составила 84%.
Заключение
Лечение больных с токсическим отеком легких – довольно сложная задача для врача. Это связано с многообразием патогенетических механизмов, нередко поздней диагностикой и отсутствием эффективных терапевтических методов. Поэтому прогноз при данной патологии остается неблагоприятным и, несмотря на проводимую терапию, летальность достигает 40-60 %. В настоящее время продолжается разработка новых методов лечения и новых технологий респираторной поддержки.
При быстро наступившем эффекте от лечения остаточные нарушения легочной функции и трудоспособности выражены слабо или вообще отсутствуют. У большинства выживших функциональные признаки фиброза исчезают в течение нескольких месяцев.
Наглядно о РДСВ:









Добавить комментарий