Нюансы проведения радиоволновой эксцизии шейки матки
Содержание:
- Последствия и осложнения
- В каких случаях проводится операция?
- Фибринозный экссудат
- Как и почему возникают рубцы на шейке матки
- Реабилитационный период
- Диагностика атрезии
- Подготовка
- Состояние зоны трансформации
- Как лечить дисплазию шейки матки
- Методы лечения эктопии шейки матки
- Порядок проведения электроэксцизии
- Противопоказания
- Симптомы атрезии цервикального канала
- Определение
- Принцип работы радионожа: радиоволновой метод можно сравнить с «выпариванием»
- Лечение цервикоза шейки матки
- Послеоперационный период
- Что такое электроэксцизия шейки матки?
- Виды эксцизий
- Что такое дискератоз шейки матки и почему он возникает
Последствия и осложнения
При радиоволновой эксцизии осложнения минимальны. Однако ничего не дает 100% результата. Поэтому после этого вида вмешательства могут наблюдаться следующие осложнения:
- Кровотечение после операции возникает в 2% всех случаев.
- Из-за неопытности доктора или других факторов, женщине могут повредить здоровый эпителий вместе с больным.
- Образование рубца в случае слишком глубокого воздействия на ткани.
- Сужение канала шейки матки. Эту проблему устраняют при помощи дополнительного вмешательства.
- Появление воспалений на фоне удаления участка шейки матки.
- Боли, которые объяснятся индивидуальным болевым порогом.
- Выделения из влагалища коричневого цвета, которые длятся больше недели. Если они незначительны, то беспокоиться не о чем. Однако если выходят сгустки крови и все это сопровождаются болями, то следует немедленно обратиться к доктору. Если этого не сделать вовремя, одним из последствий может стать анемия.
Все эти осложнения требуют обращения к доктору и лечения. Чем раньше заметят проблему, тем меньше вреда она принесет.
В каких случаях проводится операция?
Такая процедура назначается женщинам, которые страдают одной из нижеприведенных болезней:
- Дисплазия – это предраковое состояние шейки матки, которое выглядит как белый налет и является следующей ступенью эрозии;
- Злокачественные новообразования. Насколько целесообразным будет проводить радиоволновую эксцизию при раковых заболеваниях, решает доктор на основании того, насколько запущен процесс;
- Рубцы, которые образовались после различных хирургических вмешательств;
- Доброкачественные наросты на шейке матки, такие как кондиломы, папилломы, полипы, кисты и так далее;
- Эктопия шейки – это лжеэрозия, либо эрозия, которую не долечили;
- Другие патологии, при которых методы лечения, шедшие до радиоволновой эксцизии, оказались бесполезными.
Однако не всем можно делать такую операцию.
Фибринозный экссудат
Фибринозный экссудат возникает, когда фибриноген выходит из кровеносных сосудов и переходит в ткани, где он превращается в фибрин. Фибринозный экссудат также образуется на серозных оболочках и слизистых оболочках из-за пневмококков, дифтерии, дизентерийных палочек и других микробов.
Существует два типа фибринозного экссудата – крупозный и дифтерийный экссудат.
- Крупный экссудат, например, у больных с тяжелой пневмонией, обнаруживается в виде пленки на слизистой оболочке альвеол легких. Удаление этой пленки не повредит слизистые оболочки.
- Дифтерийный экссудат проникает через слизистую оболочку и вызывает некроботические изменения. После удаления дифтерийного экссудата язва остается.
По мере развития воспаления фибриновые пленки растворяются фибринолитической системой.
Как и почему возникают рубцы на шейке матки
При нарушении процесса заживления в зоне разрывов появляется грубая и плохо растяжимая соединительная ткань. Поэтому это практически всегда сопровождается рубцовыми изменениями шейки, а иногда и всей нижней части половых путей.
Ткани могут срастись в виде лоскутов – в этом случае сформируется эктропион – выворот шейки. При этом осложнении слизистая цервикального канала, которая должна находиться внутри матки, оказывается снаружи. В неподходящей среде половых путей она быстро воспаляется и начинает кровоточить. Женщину беспокоят кровянистые или обильные сукровичные выделения, а также дискомфорт в интимной зоне.
Зачастую появление рубцовой ткани вызвано неправильным поведением пациентки в послеоперационном и послеродовом периодах. Такое осложнение нередко возникает у женщин, которые нарушают предписания врача – подвергают организм физическим нагрузкам, слишком рано возобновляют интимные отношения, занимаются самолечением.
Реабилитационный период
После эксцизии шейки матки женщина в течении нескольких часов находится в стационаре: до нормализации давления и сердцебиения. Затем пациентка может проходить реабилитацию дома.
Лечащий врач после эксцизии шейки матки разрабатывает план терапии, осмотров и обследований для контроля результатов лечения.
Факторы, замедляющие восстановление после операции:
- менструация во время операции;
- беременность или лактация;
- инфекции мочеполовой системы;
- избыточный вес.
Чтобы не возникли осложнения, нужно придерживаться определённых правил. После операции рекомендуется воздержаться на месяц от половой жизни; ограничить подъем тяжестей (максимум, 3 кг), исключить спортивные нагрузки; нельзя париться в сауне или бане, принимать ванны, купаться в бассейне и водоемах. Запрещается прием медикаментов, разжижающих кровь. Полное восстановление шейки матки происходит через -6 недель. Кровянистые коричневатые выделения после эксцизии шейки матки обычно длятся около 10-12 дней. В этом случае нет оснований переживать. Длительные обильные кровотечения, выделения с гноем, повышенная температура, сильные спазмы, боли должны насторожить. В этом случае нужно срочно обратиться к врачу.
Эксцизия – это процедура удаления тканей эпителия шейки матки, имеющая как лечебную, так и диагностическую цель, поскольку участки тканей, которые были удалены, используют для постановки или же уточнения диагноза. Так как в отличие от методик, при которых поражённые участки тканей просто разрушаются во время операции, такое хирургическое вмешательство позволяет взять ткань на исследование. Эксцизия шейки матки назначается в тех случаях, когда у пациентки был обнаружен один из таких диагнозов: эрозия, дисплазия, злокачественная опухоль, киста, эндометриоз, доброкачественная опухоль. Обычно процедура проводится на четвёртый – восьмой день менструального цикла.
Данный вид лечения не требует особо тщательной подготовки, длительного пребывания в стационаре и является довольно безболезненным.
Дополнительную информацию о днях менструального цикла и о том как их считать, можно узнать с этого видео:
Диагностика атрезии
Для выявления причин атрезии женщине назначаются обследования.
Кольпоскопия – осмотр шейки матки с помощью прибора-кольпоскопа, снабженного источником света и дающего увеличенное изображение шеечной поверхности. Позволяет выявить недоразвитие шейки матки и атрезию наружного зева – входа в цервикальный канал.

Кольпоскопия
Во время кольпоскопии часто можно определить и причины непроходимости – опухоли, кисты, полипы, кондиломы, а также проверить проходимость канала с помощью инструмента.
УЗИ матки дает возможность выявить причины болезни, которые не видны при наружном осмотре:
- Опухоли, находящиеся внутри шейки матки.
- Внутренние спайки.
- Цервикальное сужение, искривление, недоразвитие.
- Наличие глубоко расположенных сгустков и других препятствий.
Мазки с шейки матки на флору и онкологию выявляют воспалительные процессы и уточняют природу опухолей, вызывающих непроходимость.
Подготовка
Перед эксцизией важно исключить наличие инфекции, а перед лечебной операцией — распространённую раковую опухоль. С этой целью проводится обязательное обследование, включающее:
- гинекологический осмотр с бимануальным исследованием;
- трансвагинальное УЗИ матки;
- цитологическое и бактериологическое исследование цервикального мазка на наличие атипических клеток;
- расширенную кольпоскопию;
- бактериоскопический и ПЦР-анализ вагинального мазка (перед операцией необходимо излечить инфекции и бактериальный вагиноз).
Для допуска к операции требуется пройти консультирование терапевта, кардиолога, сделать общий анализ мочи, клинический и биохимический анализ крови. За 5-7 дней до операции необходимо исключить:
- половые контакты;
- вагинальные манипуляции (спринцевания, тампоны, свечи);
- прекратить приём препаратов, снижающих свёртываемость крови.
Перед процедурой допустим лёгкий завтрак.
Состояние зоны трансформации
Зона трансформации – область, где соприкасаются два вида эпителия – плоский, покрывающий шейку, и цилиндрический, находящийся в цервикальном канале. Эта область осматривается особо тщательно, поскольку 90% злокачественных опухолей зарождается именно тут. В протоколе указываются сведения об общем состоянии зоны трансформации.
Типы зоны трансформации, описываемые в протоколе кольпоскопического исследования
| Тип зоны трансформации | Размер зоны | Описание |
| Первый | Большая | Стык между двумя видами эпителия располагается возле выхода из цервикального канала. Такое расположение дает возможность хорошо рассмотреть зону трансформации и взять анализы на цитологию. |
| Второй | Небольшая | Стык между двумя видами эпителия располагается на уровне наружного зева. У таких женщин не всегда можно рассмотреть зону трансформации, что приводит к неудовлетворительным результатам диагностики |
| Третий | Отсутствует | Зона трансформации “спрятана” внутри цервикального канала. Рассмотреть ее нельзя, поэтому такая кольпоскопия неудовлетворительна (неинформативна) |
Зона трансформации 1 типа
Зона трансформации 2 типа
Все эти три варианта считаются нормой, если остальная картина кольпоскопии и результаты анализы не выявили патологических отклонений.
Зона трансформации может расположена далеко от цервикального канала. Такая картина у молодых женщин считается нормальной. Со временем этот стык сдвинется на место. Однако процесс может затормозиться, и у женщины останется «девичий» вариант шейки. В этом случае говорят о врождённой псевдоэрозии (эктопии). Если это состояние не лечить, ткани, не приспособленные к нахождению во влагалище, будут постоянно воспаляться, что может привести к развитию злокачественной опухоли. Пациенткам с эктопией проводится лечение с помощью лазера, радионожа, фотодинамической терапии и других методов. Во время процедуры цилиндрический эпителий удаляют, и при заживлении тканей он замещается многослойным плоским.
Пациенткам, у которых невозможно рассмотреть зону трансформации и взять с нее мазок, назначается диагностическое выскабливание. Во время процедуры врач “соскребает” образцы тканей с внутренней части цервикального канала для исследования на раковые и предраковые клетки.
Расшифровка результатов осмотра зоны трансформации
| Результат | Расшифровка |
| Зона трансформации нормальна | Патологические изменения не обнаружены |
| Зона трансформации аномальна | Имеются патологические изменения (эрозия, признаки дисплазии и опухолей, изменения сосудов, светлые участки при проведении расширенной процедуры) |
Как лечить дисплазию шейки матки
При определении тактики ведения больной с данной патологией учитывают выраженность обнаруженных изменений, возраст пациентки, репродуктивную функцию и дальнейшие планы на деторождение. Современные методы диагностики диспластических изменений шейки матки, оптимизация лечения является надежным методом профилактики серьёзных осложнений.
1. Операция при дисплазии шейки матки
При легкой степени дисплазии (1 ст.) это — радиоволновое лечение путем создания термического повреждения на глубину 5-7 мм для уничтожения потенциально диспластического эпителия, лежащего под зоной трансформации. Специалисты, в том числе и врачи нашей клиники, не рекомендуют использование метода криодеструкции или лазерной вапоризации для лечения дисплазии шейки матки 2 и 3 степени ввиду не всегда предсказуемой глубины некроза и невозможности послеоперационного гистологического контроля. Пациенткам старше 40 лет показаны методы эксцизии или конизация дисплазии шейки матки тяжелой степени или при раке in situ, с обязательным исследованием ступенчатых срезов удалённой части органа.
При тяжелой дисплазии и внутриэпителиальной онкологии (рак in situ), показана консультация онкогинеколога с последующим выполнением конизации экзоцервикса с выскабливанием оставшейся части цервикального канала и, по показаниям, полости матки. У пациенток в постменопаузе с раком in situ, расположенным в переходной зоне в цервикальном канале, методом выбора является экстирпация матки.
2. Петлевая электроконизация
Петлевая электроконизация шейки матки или LEEP (Loop Electrosurgical Excision Procedure) или LLEETZ (Large Loop Electrosurgical Excision of Transformation Zone). Это хирургическое вмешательство, состоящее в иссечении тонкого слоя аномальной ткани при помощи электрического тока и радиоволны, поступающего через тонкие петли — электроды. Полученный образец ткани направляется на гистологию. В нашей клинике процедура конизации при дисплазии шейки матки проводится современным радиоволновым методом.
3. Конизация шейки матки при дисплазии
Эта лечебная процедура включает удаление конического участка ткани шейки матки с явлениями дисплазии. Основание конуса образуют ткани экзоцервикса (влагалищной части шейки матки), а вершину — ткани цервикального канала. Зона трансформации (граница между экзо- и эндоцервиксом) включена в конический образец тканей. При гистологическом подтверждении диагноза и отсутствии опухолевых клеток в краях резекции и соскобе из цервикального канала проведенный объем хирургического вмешательства считается адекватным.
4. Медикаментозное лечение
Вспомогательный метод, применяется при лечении шейки или цервикального канала с начальной (легкой) степенью дисплазии, либо в качестве дополнения к оперативному.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
После деструктивных методов лечения дисплазии осмотр шейки матки и кольпоскопию проводят через 6-8 недель. При дисплазии 1 степени показано наблюдение (осмотры, включающие кольпоскопию и цитологическое исследование) каждые 6 мес в течение 2 лет. Наблюдение (осмотры, включающие кольпоскопию и цитологическое исследование) за пациентками, лечившимися по поводу ЦИН 1, 2 показано 1 раз в 3 мес. в течение первого года и 2 раза в год в последующем. При хороших результатах кольпоскопии и жидкостной онкоцитологии, отсутствии онкотипов ВПЧ пациентку можно перевести на обычный режим скрининга шейки матки.
Наличие признаков дисплазии в краях эпителия удаленного образца шейки матки свидетельствует о высоком риске рецидива, но не является поводом для повторной эксцизии, если:
- зона трансформации полностью визуализируется;
- нет признаков железистой патологии;
- нет признаков инвазии;
- возраст женщины менее 50 лет.
Женщины старше 50 лет с неполным удалением дисплазии и позитивными эндоцервикальными краями — группа риска по остаточному (резидуальному) заболеванию шейки матки. Адекватное наблюдение — минимальное требование в данной ситуации. Альтернативным методом лечения дисплазии шейки матки при остаточных явлениях процесса является повторная конизация. Удаление матки показано пациенткам со стойкими тяжёлыми поражениями, отягощенными наличием осложненного гинекологического анамнеза.
home
Лечение дисплазии шейки матки в Москве
Есть необходимость попасть к хорошему специалисту по дисплазии шейки матки? Клиника на Кутузовском и ее гинекологи предлагают полный спектр услуг от диагностики и удаления патологии до ежегодной профилактики. Не откладывайте на завтра заботу о собственном здоровье!
Цены
на услуги Запись
к врачам
Методы лечения эктопии шейки матки
Поэтому прежде, чем остановить свой выбор на том или ином способе лечения эрозии необходимо проконсультироваться с врачом.
Радиоволновая хирургия
- Медицинский инструментарий: Сургитрон
- Интенсивность болевых ощущений: слабые тянущие ощущения внизу живота
- Рубцы после вмешательства: отсутствуют
Манипуляции
Под ягодицы пациентки подкладывается пассивный электрод. Во влагалище вводится тонкий электрод со стальным наконечником. Затем врач выбирает нужный режим работы аппарата и начинает процедуру обработки шейки матки с помощью радиоволн частотой 3,8-4,0 МГц.
Волны проникают в ткани и провоцируют испарение верхнего слоя эпителия, структура которого нарушена в результате смещения или в результате воспалительных процессов.
Радиоволновой метод лечения эктопии не оставляет после себя рубцов, поэтому он пользуется популярностью среди пациенток, которые планируют рожать детей. Эффект от процедуры наступает в 92 – 93% случаев.
Криодеструкция
- Медицинский инструментарий: углекислотный CO2 лазер
- Интенсивность болевых ощущений: слабые, не требуют анестезии
- Рубцы после вмешательства: присутствуют
Манипуляции
Перед процедурой шейка матки обрабатывается специальным раствором для того, чтобы врачу был четко виден очаг патологических изменений структуры эпителия. Затем наконечник криозонда прикладывается к входу шейки матки, а врач оценивает насколько хорошо он закрывает зону поражения.
Проводить криодеструкцию нужно только тогда, когда площадь эктопии полностью может быть прикрыта наконечником криозонда. Затем врач включает аппарат, ставит таймер на проведение процедуры и приступает к обработке тканей, которая проходит в несколько этапов, предполагающих чередование заморозки и оттаивания.
После проведения криодеструкции поверхность внешнего зева шейки матки становится белой. Эффект от процедуры наступает в 82-93 % случаев.
Термокоагуляция
- Медицинский инструментарий: термокаутер
- Интенсивность болевых ощущений: ощутимые
- Рубцы после вмешательства: присутствуют
Манипуляции
Поскольку при термокоагуляции присутствует довольно ощутимая боль, то врач предварительно может произвести обкалывание шейки матки лидокаином или новокаином.
При помощи термокаутера патологически измененный участок эпителия прижигается, верхние слои слизистой уничтожаются – это дает возможность появления свежих слоев плоского эпителия на зеве цервикального канала после заживления раны.
Термокоагуляция была распространена давно, но и до настоящего времени дает хорошие результаты при лечении цилиндрической эктопии шейки матки. Эффект от процедуры наступает в 93 – 95 % случаев.
Лазерная деструкция
- Медицинский инструментарий: лазер СО2 лазер 10,6 мкм
- Интенсивность болевых ощущений: выраженная
- Рубцы после вмешательства: отсутствуют
Манипуляции
Шейка матки обрабатывается йодом для маркировки очагов поражения. Во влагалище вводится лазер, при необходимости врач проводит местную анестезию.
Обработка производится с высокой точностью, луч лазера не захватывает здоровые ткани, поэтому вапоризации подлежит только атипично расположенный эпителий.
При возникновении кровотечений врач проводит коагуляцию сосудов – это помогает осуществлять лазерную деструкцию практически бескровно. Эффект от процедуры наступает в 98 – 100% случаев.
Меры предосторожности после малоинвазивного вмешательства
- В течение месяца после лечения эктопии необходимо воздерживаться от сексуальных контактов. Слишком раннее возобновление половой жизни может спровоцировать повреждение заживающей поверхности шейки матки.
- В течение недели избегать поднятия тяжестей. Чрезмерные физические нагрузки способны затянуть период выздоровления.
- В течение месяца избегать спринцеваний и использования тампонов при менструации. Раневая поверхность после лечения очень уязвима перед инфекциями, которые могут без труда проникнуть в полость шейки матки и вызвать воспалительный процесс.
- После лазерной деструкции в период восстановления возможны кровотечения. При возникновении такой проблемы необходимо обратиться к врачу.
Эктопию шейки матки, которая может быть как у нерожавших, так и у рожавших женщин, нужно держать под медицинским наблюдением и посещать гинеколога как минимум 1 раз в год.
При осмотре на гинекологическом кресле врач проводит простую кольпоскопию с помощью зеркал, поэтому у него есть высокие шансы заметить опасные изменения в структуре эпителия и назначить пациентке лечение.
Метки: шейка матки
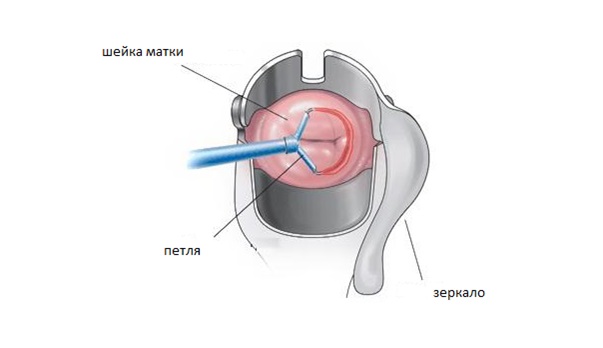
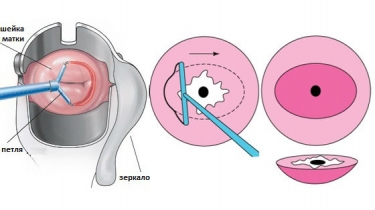
Порядок проведения электроэксцизии
Доктор должен морально поддерживать пациентку во время этой процедуры. Он будет говорить ей, что он собирается делать, и что она при этом будет чувствовать. После начинает действовать по плану:
- К поверхности бедра прикрепляют пассивный электрод.
- Вводят гинекологическое зеркало, которое не проводит ток. Если такового нет, то металлическое зеркало должно быть помещено в латексный презерватив.
- При помощи кольпоскопа определяют зону поражения шейки. Обрабатывают ее уксусным раствором или йодом. Так доктор будет видеть четкие границы поражения.
- С помощью длинной иглы женщине проводят анестезию. За счет этого операция безболезненна для нее.
- Затем доктор готовит аппарат для эксцизии. Лучше будет выбрать электрод, который сразу охватит всю зону поражения. Если девушка не рожала, то максимальное расширение электрода будет составлять 0,5 см. Если пациентка рожавшая, то расширение составит 0,8 см.
- Дальше происходит само иссечение, с предварительно включенным эвакуатором дыма.
- Иссеченный материал кладут в контейнер и отправляют для дальнейшего исследования на атипичные клетки. Сама операция длиться от 10-30 минут.
Примерное изображение проведение электроэксцизии шейки матки приведено ниже.
Противопоказания
Если у женщины обнаружили какие-либо противопоказания к радиоволновой эксцизии шейки, то операция откладывается до тех пор, пока не будут устранены все проблемы. Кому же нельзя проводить лечение шейки матки при помощи радиоволнового ножа?
- Беременность – абсолютное противопоказание каких-либо манипуляций на шейке матки;
- Лактация так же не дает возможности проводить лечение шейки;
- Сахарный диабет, так как при повышенном сахаре наблюдается долгое заживление ран;
- Тромбоцитопения. При проблемах с кровью женщинам не рекомендуется применять хирургический метод лечения;
- Если у пациентки стоит кардиостимулятор, то использование радиоволнового ножа запрещено;
- Наличие острых инфекций является противопоказанием для радиоволновой эксцизии;
- Менструация;
- Воспаления органов малого таза следует устранить перед вмешательством в шейку матки.
Симптомы атрезии цервикального канала
Ведущий симптом болезни — боли внизу живота, вызванные скоплением выделений и крови внутри матки. Боль постепенно усиливается, становится приступообразной, может сопровождаться тошнотой, рвотой, ухудшением общего состояния.
Матка, наполненная кровью, начинает давить на кишечник, приводя к запорам, и на мочевой пузырь, вызывая задержку мочеиспускания.
В тяжелых случаях, например при сочетании полной атрезии цервикального канала и кровотечения, кровянистое содержимое может наполнять не только матку, но и маточные трубы и придатки. Такое состояние называется гематосальпинксом. В этом случае возникает разлитая боль в животе, которая может сопровождаться тошнотой и рвотой.
При присоединении вторичной инфекции кровянистое содержимое в матке нагнаивается и возникает пиосальпинкс – тяжелейшее осложнение, грозящее перитонитом (воспалением брюшины) и заражением крови.
При частичной атрезии цервикального канала симптомы проявляются не столь остро. Больные жалуются на боли внизу живота во время менструаций, которые могут отдавать в крестец, копчик, паховую область, прямую кишку.
Определение
Используется 2 основных способа, о которых будет рассказано ниже. Это относительно малотравматичное вмешательство, которое можно назвать скорее манипуляцией, нежели операцией. Доступ к органу получают через влагалище, ткани забираются с влагалищной части шейки, потому раневая поверхность настолько минимальна, насколько это возможно в такой ситуации.
Проводится такое вмешательство с двумя целями – лечебной и диагностической. Под его лечебным значением предполагается то, что в ходе него можно полностью удалить патологические ткани, что само по себе улучшает состояние пациентки даже без назначения дополнительного лечения. Под диагностическим значением имеется ввиду, что удаление происходит таким образом, что отсеченная ткань доступна для дальнейшего исследования. После удаления врач помещает ее в раствор и отправляет в лабораторию, где из нее изготавливается препарат для дальнейшего изучения.
По результатам такого изучения клеточного строения можно поставить или подтвердить диагноз о наличии изменений в клетках. В частности, можно поставить диагноз рак, лейкоплакия, дисплазия и другие. Своевременное проведение такой манипуляции позволяет поставить диагноз максимально точно, а лечение начать максимально своевременно.
Принцип работы радионожа: радиоволновой метод можно сравнить с «выпариванием»
В основе работы прибора лежит воздействие на ткани высокочастотными радиоволнами 3,8-4,0 МГц. Благодаря высокому содержанию воды, клетки активно поглощают радиоволновую энергию. Процесс сопровождается повышением давления в клеточных структурах удаляемого образования и выделением тепла.
В результате межклеточная жидкость в зоне воздействия переходит в парообразное состояние и образование испаряется. Выделяемый пар имеет температуру не выше 38-80° С, что позволяет запаивать сосуды и воздействовать на нервы, не вызывая ожогов.
Радиоволновые аппараты снабжены электродами различной формы, что позволяет убирать образования любой формы и размера с максимальной точностью. Врач может подобрать оптимальный режим и глубину воздействия на каждый очаг, чтобы удалить патологическое образование максимально атравматично.
Что важно, радионож не касается кожи, разрез или срез делается на расстоянии. Это исключает заражение
Разрез получается ровным, аккуратным и чистым.
Лечение цервикоза шейки матки
Подход к лечению определяется характером течения заболевания:
- острая форма – лечится лекарственными препаратами;
- хроническая форма – требует проведения операции для удаления патологической зоны.
Медикаментозное лечение
Подбор препаратов зависит от формы, типа и стадии заболевания. Консервативное лечение цервикоза проводят по таким правилам:
- Если причиной воспаления и трансформации тканей стали инфекции, пациентке назначают антибиотики или противовирусные средства. Их подбирают по результатам бакпосева. Препараты назначают перорально или в форме свечей и растворов для местного применения.
- Если диагностирована атрофическая форма болезни, назначают прием половых гормонов. Это стимулирует рост здорового шеечного эпителия, восстанавливая нормальную толщину слизистой оболочки.
- Во время всего курса лечения, женщине проводят санации шейки и влагалища. Также рекомендуют применять местные противовоспалительные средства, чтобы ускорить процесс восстановления оболочек.
- После завершения лечения, необходимо восстановить микрофлору влагалища. Для этого назначают пробиотики.
Удаление очагов патологии
Если у пациентки диагностируют хронический или кистозный цервикоз, патологические участки шеечного эпителия необходимо удалить. Для этого применяют современные методы, которые минимально травмируют слизистые оболочки.
Для удаления перерожденных зон применяют такие методы:
- Лазерная вапоризация. Атипичные участки шейки испаряют под действием направленного лазерного луча. Метод не травмирует здоровые части органа, так как действует избирательно. Кровотечение также исключено, поскольку лазер «запаивает» сосуды. Период восстановления после лазерной вапоризации составляет полтора месяца. Первые дни после процедуры наблюдаются кровотечения, тянущие боли внизу живота, а также отечность зоны воздействия. Лазерная методика безопасна для нерожавших женщин, однако есть один недостаток. Так как зона обработки полностью испаряется, ткань не может быть направлена на гистологический анализ.
- Радиоволновая терапия. Это щадящая методика удаления перерожденных участков шеечного канала. Разрушение очага проходит быстро, без боли, травм и кровотечений. Однако стоимость процедуры относительно высокая.
- Диатермокоагуляция. Чтобы разрушить зону патологии, на нее воздействуют электрическим током высокой частоты. Это недорогой метод, но применяется он редко, поскольку сильно травмирует половую систему пациентки. После применения тока высок риск развития кровотечений, шрамов, а также инфицирования.
- Криодеструкция. Это разрушение аномальных зон в результате действия сверхнизких температур. Чтобы заморозить ткани используется аппликатор с жидким азотом. Метод недорогой и безопасный, однако период восстановления может занимать до трех месяцев.
Послеоперационный период
После радиоволновой эксцизии пациентка покидает клинику в тот же день. Болевые ощущения в нижней части живота, кровянистые выделения, длящиеся до трёх недель, считаются нормой. Для снятия боли по рекомендации врача можно принимать нестероидные противовоспалительные препараты. В течение месяца следует избегать перегрева (в сауне, солярии), переохлаждения, интенсивных физических нагрузок (в том числе тренировок), исключить половую жизнь.
Результат гистологического исследования выдаётся по истечении 5-15 дней. Осмотр шейки в зеркалах осуществляют через 1-1,5 месяца. Контрольное исследование, включающее цитологический мазок, кольпоскопию, проводится спустя 2 и более месяцев.
Что такое электроэксцизия шейки матки?
Данная операция подразумевает под собой удаление поврежденной ткани шейки матки. При таком иссечении удаленный участок остается пригодным для дальнейшего исследования. Для эксцизии шейки матки используют аппарат с электрохирургической аппаратурой. Преимущество данного метода в том, что при удалении эпителия разрезы проводятся практически без потери крови. Ток сразу коагулирует разрез. Таким образом, удаленный участок пригоден для дальнейшего исследования.
Одним из методов электроэксцизии (диатермоэксцизии) является петлевая эксцизия. Это иссечение пораженного участка при помощи проволоки под напряжением, которая имеет форму круга, треугольника или квадрата. Кусочек шейки матки иссекают и так же передают на дальнейшее исследование.
Виды эксцизий
Вмешательство, хотя и преследует одну и ту же цель, и имеет всегда один и тот же смысл (удалить пораженные ткани таким образом, чтобы их можно было использовать для дальнейшего исследования), может, тем не менее, выполняться разными способами и методами. Порой, они отличаются настолько, что имеют разные показания и противопоказания и разный по длительности и характеристикам реабилитационный период. Наиболее оптимальный метод в каждом конкретном случае подбирает специалист.
Электроэксцизия (диатермоэксцизия)
Вмешательство выполняется с помощью специальной петли, которая разогревается до высоких температур. Она достаточно тонкая, потому ткани на шейки матки ею буквально срезаются. Принцип действия в одновременном разрезе тканей и коагуляции кровеносных сосудов.
Радиоволновая эксцизия
Радиоволновым ножом можно делать разрезы любого характера и модификации. И, как и у лазера, его плюсы в задействовании бесконтактного метода, отсутствии рубца и спаек, одновременной коагуляции сосудов и обеззараживании поверхности. С технической точки зрения он действует иначе – радиоволны разрушают структуру клеток, вызывая их распад. В некоторых случаях существуют ограничения к применению такого метода у больных с онкологией.

Что такое дискератоз шейки матки и почему он возникает
В норме наружная часть слизистой шейки матки – эктоцервикс – покрыта многослойным плоским эпителием, имеющим бледно-розовый цвет. Внутри неё в цервикальном канале, соединяющем половые пути и полость матки, находится более рыхлый и мягкий цилиндрический эпителий, имеющий ярко-красную окраску.
В отличие от кожи и многих других покровных тканей, эктоцервикс не имеет рогового слоя – его поверхность влажная и мягкая. Находящиеся на ней клетки постоянно отмирают и заменяются новыми. Однако из-за инфекций и других негативных воздействий этот процесс нарушается, и на слизистой образуются плотные очаги.
В уплотненных участках обнаруживаются клетки-дискератоциты небольших размеров вытянутой формы с увеличенными ядрами, внутри которых находятся плотное блестящее клеточное вещество – цитоплазма – и белок кератин. Такие клеточные структуры не считаются злокачественными, но указывают на высокий риск онкологии.
Распространенность патологических изменений может быть различной – от небольших очагов до обширного поражения шейки матки. В некоторых случаях процесс может распространяться даже на стенки влагалища.
Дискератоз часто сочетается с паракератозом – еще одной патологией, сопровождающейся появлением плотных очагов на эпителии. Паракератоз также может быть признаком вирусного поражения, нарушения развития клеток или хронического воспалительного процесса.
Какие заболевания сопровождаются появлением дискератоза шейки матки
Лейкоплакия – предраковое состояние, при котором на слизистой обнаруживаются светлые очаги ороговевшего эпителия. Заболевание, сопровождающееся дискератозом плоского эпителия шейки матки, имеет три клинические формы:
- Простую, при которой на эктоцервиксе наблюдаются плоские пятна белого цвета.
- Бородавчатую (чешуйчатую). Эта форма болезни характеризуется выраженным ороговением. На цервикальной слизистой обнаруживаются светлые плотные очаги в виде бородавчатых наростов или чешуек.
- Эрозивную – из-за выраженного ороговения слизистая начинает трескаться, покрываться язвами и эрозиями. Это очень тяжёлая форма болезни, которая зачастую переходит в рак.
- Дисплазия (цервикальная интраэпителиальная неоплазия, CIN) – предраковое поражение эпителия, вызванное инфицированием папилломавирусом. Возбудитель проникает в слизистую, нарушая процессы ороговения и приводя к образованию плотных светлых очагов на эпителии. В анализах обнаруживаются атипичные клетки – неправильно развитые, уродливые, двухъядерные, слишком большие или мелкие. Такая патология называется дискератозом с атипией.
Лейкоплакия
Различают три степени дисплазии:
- Первая (CINI) – в этом случае диспластические процессы затрагивают 1/3 поверхности эпителия, покрывающего шейку. Это самая легкая форма.
- Вторая (CINII) – поражения достигают 2/3 толщины эпителия. Патология имеет среднюю степень тяжести.
- Третья – в этом случае эпителий поражается полностью. При отсутствии лечения патологический процесс переходит в рак.
Эритроплакия – предраковое состояние шейки матки, при котором наблюдается истончение эпителия. Его верхние, более светлые слои атрофируются, а глубокие яркие – разрастаются. В результате на эктоцервиксе образуются ярко-красные очаги.
Рак шейки матки. Дискератоз плоского эпителия с атипией может наблюдаться при злокачественных новообразованиях, чаще – при плоскоклеточном ороговевающем раке, поражающем эктоцервикс.










Добавить комментарий