Гиперкортицизм
Содержание:
Диагностика
Постановка успешного диагноза синдрома Кушинга часто может быть сложной, особенно когда симптомы слабо выражены.
Поскольку синдром Кушинга разделяет симптомы с другими, более распространенными состояниями, такими как недостаточная активность щитовидной железы и высокое кровяное давление (гипертония), больного могут направить на различные тесты. В результате может пройти несколько месяцев, прежде чем диагноз подтвердится.
История лекарств
Поскольку использование кортикостероидов является основной причиной синдрома Кушинга, врач спросит, принимает ли человек какие-либо лекарства.
Пациент должен предоставить врачу полный список всех лекарств, которые принимал и использовал, включая таблетки, кремы и лосьоны. О натуральных средствах также нужно не забывать потому, что некоторые природные средства содержат стероиды.
Анализ кортизола
Пациенту, вероятно, понадобится пройти один или несколько следующих тестов, которые используются для измерения уровня кортизола в организме:
- анализ мочи;
- анализ крови;
- анализ слюны — наиболее точный тест, если проводится среди ночи, поэтому могут попросить остаться в больнице на ночь.
Пациенту также могут дать лекарство под названием дексаметазон до того, как попросят сдать анализ крови. Если человек здоров, прием дексаметазона должен снизить уровень кортизола. Если уровень кортизола не изменится, это может указывать на синдром Кушинга.
Ни один из вышеперечисленных тестов не является полностью точным или надежным, но если наблюдается один или несколько аномальных результатов, обычно направляют к врачу, специализирующемуся на лечении гормональных состояний (эндокринологу). Они должны быть в состоянии подтвердить или исключить диагноз синдрома.
Определение первопричины
Как только диагноз синдрома Кушинга будет подтвержден, необходимо будет определить основную причину (если причина не в кортикостероидах), чтобы определить курс лечения.
Первый этап — определить, является ли синдром результатом высокого уровня гормона адренокортикотропина (АКТГ) в крови. Если это так, то это может указывать на наличие опухоли в гипофизе или, реже, в легких.
Низкий уровень АКТГ может указывать на наличие опухоли в одной из надпочечников.
Подозрение на опухоль обычно подтверждается компьютерной томографией (КТ) или магнитно-резонансной томографией (МРТ). Во время КТ/МРТ сканирования сканер делает серию снимков, а компьютер собирает их в детальное изображение.
Иногда, несмотря на проведение КТ/МРТ сканирования, может быть трудно определить, где находится опухоль. В таких обстоятельствах может быть рекомендовано дальнейшее обследование, известное как выборка нижних отделов петросального синуса.
У пациента берется образец крови из вен гипофиза и предплечья, и сравнивается уровень АКТГ в обоих образцах. Если уровень выше в гипофизарной вене, возможно, причиной является опухоль в гипофизе. Если уровни схожи, возможно, причиной является опухоль в других местах легких. Далее могут быть проведены рентгенография и КТ/МРТ-сканирование грудной клетки для проверки тканей легких.
Это может занять значительное количество времени, прежде чем исследования завершаться и будет поставлен полный диагноз. Иногда требуются повторные сканирования.
Тем временем врач может принять решение о лечении синдрома Кушинга с помощью таких препаратов, как метирапон, чтобы уменьшить количество кортизола. Если это так, больному придется остаться в больнице на несколько дней, чтобы можно было следить за приемом таблеток.
Как работает гипоталамус, гипофиз и надпочечники?
- Гормон — биологически активное вещество, вырабатываемое специальными органами или клетками в одной части организма и регулирующее деятельность органов и тканей в других частях тела.
- Железа внутренней секреции (эндокринная железа) — орган, вырабатывающий и выделяющий гормоны или другие вещества в кровь.
- Гипоталамус — отдел головного мозга массой 4 г., контролирующий обмен веществ, работу эндокринных и половых желез.
- Гипофиз — железа внутренней секреции, расположена у основания головного мозга человека и оказывает влияние на рост, развитие, обменные процессы организма.
- Надпочечники — парные железы внутренней секреции человека, лежащие на верхней стороне почек.
Гипоталамус
- Чувство жажды, голода и насыщения.
- Сон и эмоциональные состояния.
- Половую функцию.
- Дыхание и кровоснабжение.
- Процессы запоминания и обучения.
- Терморегуляцию — совокупность физиологических процессов, направленных на поддержание относительно постоянной температуры тела человека.
- Диурез — количество мочи, выделенное за определенное время. У человека суточный диурез в среднем составляет 1200-1600 мл.
Гипофиз
- Ацидофильные (эозинофильные) — клетки, содержавшиеся в 30-35 % , которые окрашиваются кислыми красителями в красный и оранжевый цвет.
- Базофильные – охватывают до 10 % всей массы. Для их обнаружения используют щелочные красители. Некоторые из клеток — кортикотропоциты — вырабатывают АКТГ (адренокортикотропный гормон).
- Хромофобные – предшественники эозинофильных и базофильных клеток. В аденогипофизе их содержится 60%.
АКТГ(адренокортикотропный гомон, кортикотропин)Надпочечникибеременности
- Клубочковая (наружная) зона – занимает 15 % коры, образует минералокорти-коиды.
- Пучковая (средняя) зона – составляет 75% коркового слоя, вырабатывает глюкокортикоиды и небольшое количество андрогенов.
- Сетчатая (нижняя) зона – вырабатывает андрогены, немного эстрогены и глюкокортикоиды.
- Андрогены (андростендион, дегидроэпиандростерон, тестостерон и др.),
- Эстрогены (эстроген, эстрадиол, эстрон и др.),
- Минералокортикоиды (альдостерон, дезоксикортикостерон),
- Глюкокортикоиды (кортикостерон, гидрокортизон, кортизол).
- Андрогены – у женщин и мужчин развивает вторичные половые признаки, либидо.
- Эстрогены — стимулируют рост и развитие женских половых органов и вторичных половых признаков у женщин.
- Минералокортикоиды – задерживают воду в организме (в пространстве между клетками).
- Глюкокортикоиды – способствуют разложению белков и жиров на более простые компоненты, снижают всасывание кальция из кишечника и иммунитет организма, повышают артериальное давление, усиливают выделение желудочного сока, образуя «стероидные» язвы.
Классификация
Синдром Кушинга по характеру клинических проявлений бывает легкой, средней и тяжелой степени тяжести. В зависимости от течения, может быть прогрессирующим (симптомы проявляются за 6-12 месяцев) или постепенным (симптоматика нарастает в течение нескольких лет).
При вялотекущем развитии синдрома первые симптомы могут появиться спустя 2-10 лет.
Какой врач лечит Синдром Кушинга?
Лечением болезни Иценко-Кушинга занимается эндокринолог. Обращаться к специалисту нужно немедленно, как только появились первые признаки.
Диагностика
Патологию диагностируют при помощи таких методик:
- общий и биохимический анализы крови и мочи;
- тесты или пробы на гормоны;
- МРТ головного мозга;
- рентгенография позвоночника;
- КТ или МРТ органов грудной клетки и брюшной полости.
Иногда диагностика проводится с участием невролога, гастроэнтеролога, кардиолога, уролога и нефролога.
Во время лабораторного исследования при синдроме Кушинга удается выявить такие нарушения:
- повышение уровня белка в плазме, кортизола, АКТГ и ренина;
- белок, эритроциты и повышенное выделение кортизола в моче;
- снижение активности щелочной фосфотазы, уровня альбумина, калия, фосфатов;
- увеличение уровня натрия и хлора.
Дифференциальная диагностика проводится с целью выявления болезнь это или синдром. При диагностировании применяются пробы с дексаметазоном и метопироном. При отсутствии реакции речь идет о синдроме. Если экскреция 17-ОКС изменяется, тогда диагностируется болезнь Иценко.
Лечение
Наиболее эффективным методом является облучение и оперативное вмешательство. При опухолях проводится удаление новообразований или надпочечников. После оперативного лечения для профилактики хронической надпочечниковой недостаточности проводится заместительная гормональная терапия.
При отсутствии опухоли гипофиза используется лучевая терапия гипоталамо-гипофизарной области. На начальной стадии прибегают к медикаментозной терапии. Лечение медикаментами болезни Иценко-Кушинга предполагает применение препаратов, уменьшающих выработку гормонов – Резерпин, Митотан, Аминоглютетимид.
В лечении болезни Иецнко-Кушинга применяются симптоматические препараты. Лекарственная терапия выглядит так: сахароснижающие средства, мочегонные и седативные препараты, антидепрессанты, биостимуляторы и иммуномодуляторы, витамины. Применяются бисфосфонаты и другие лекарства для лечения остеопороза, препараты калия и кальция
Важно восстановить белковый, минеральный и углеводный обмен
Осложнения
Заболевание имеет довольно тяжелые осложнения. Последствия:
- стероидная форма диабета;
- гипокалиемия и гипернатриемия;
- артериальная гипертензия;
- сепсис;
- пиелонефрит, хроническая почечная недостаточность, нефросклероз;
- мочекаменная болезнь, образование оксалатных и фосфатных камней в почках;
- надпочечниковый криз;
- остеопороз в тяжелой стадии, для которого характерны множественные переломы, в том числе позвоночника и ребер.
Синдром Кушинга приводит к дистрофическим процессам во всех мышечных тканях, страдает даже сердечная мышца. Развивается кардиомиопатия, аритмия, сердечная недостаточность и инсульт.
Больные с кушингоидным синдромом склонны к инфекционным заболеваниям, так как кортизол угнетает защитные силы организма. Пациенты часто страдают от гнойно-воспалительных и грибковых поражений кожи.
Больной нуждается в экстренной медицинской помощи при возникновении таких признаков:
- боль в животе;
- тошнота, рвота;
- артериальная гипертензия;
- превышение натрия;
- нарушение сознания;
- метаболический ацидоз.
Это признаки надпочечникового криза. Без экстренной медицинской помощи шансы выжить минимальны.
Прогноз
Прогноз при синдроме Кушинга благоприятный, если лечение начато до появления тяжелых осложнений. При соблюдении всех рекомендаций врача возможно полное выздоровление.
Запущенные формы синдрома Кушинга даже при длительном лечении приводят к нарушению работы разных систем и органов. При отсутствии терапии летальность составляет 40-50%.
Если причиной нарушения стала злокачественная кортикостерома, пятилетняя выживаемость только в 20-25% случаев. Остальные 75% пациентов живут не более года.
Профилактика
Пациенты, которые перенесли синдром Кушинга, должны регулярно наблюдаться у эндокринолога, кардиолога, невролога, гинеколога и других специалистов. Необходимо избегать физических нагрузок, соблюдать режим дня, высыпаться. Нужно укреплять иммунитет, чтобы часто не болеть ОРВИ.
Синдром Кушинга может развиваться стремительно, поэтому нельзя терять время. Последствия, как и причины появления Иценко-Кушинга небезобидные.
Какой прогноз при болезни Иценко-Кушинга?
при отсутствии леченияНа прогноз для пациента может сильно повлиять развитие следующих осложнений:
- Остеопороз. Вызван вымыванием кальция из костной ткани. Он может привести к появлению хронических болей, способствует частым переломам костей, искривлениям позвоночника. Может привести к потере трудоспособности.
- Сердечная недостаточность. Вызвана необратимыми изменениями в сердечной мышце. Без необходимого лечения может привести к потере трудоспособности и даже смерти.
- Язвенная болезнь желудка. Вызвана нарушениями обмена веществ на уровне слизистой оболочки желудка. Приводит к появлению хронических болей в эпигастрии (центральный верхний квадрант живота), периодическим кровотечениям, проблемам с пищеварением.
- Ожирение. Повышает риск таких заболеваний как инфаркт или инсульт. Снижает качество жизни пациентов.
- Изменения психики. Длительное повышение уровня кортизола часто приводит к развитию у пациентов депрессии.
- Ослабление иммунитета. Ведет к частым гнойничковым поражениям кожи, которые представляют собой косметический дефект. Также пациенты с болезнью Иценко-Кушинга чаще обычных людей страдают от инфекционных заболеваний.
период, когда уровень кортикостероидов в крови повышенв течение нескольких летпозвоночникаВ целом на прогноз при болезни Иценко-Кушинга влияют следующие факторы:
- Возраст пациента. Как уже говорилось выше, у детей имеется ряд серьезных осложнений, которые встречаются чаще, чем у взрослых. Для них прогноз обычно более тяжелый.
- Развитие осложнений. Серьезные осложнения могут привести к инвалидизации или смерти пациента. Разумеется, их развитие ухудшает прогноз.
- Своевременное лечение. Чем быстрее удается поставить диагноз, тем короче период гиперкортицизма. Гормоны не успевают оказать значительного влияния на организм и привести к необратимым изменениям в тканях. Это улучшает прогноз.
- Тип новообразования. Чаще всего болезнь Иценко-Кушинга вызвана новообразованиями в области гипофиза (железа в мозге). Тип образования, его размер и расположение предопределяют способ лечения (хирургическое удаление, симптоматическое лечение).
- Тактика лечения. Симптомы гиперкортицизма при болезни Иценко-Кушинга можно устранить несколькими способами. Они во многом влияют на прогноз для пациента. Например, хирургическое удаление новообразований гипофиза связано с определенными рисками при операции (осложнения встречаются в 2 – 3% случаев, а послеоперационная смертность достигает 1%) и тяжелым послеоперационным периодом, но болезнь можно победить полностью. Удаление же надпочечника (адреналэктомия) снижает уровень гормонов, ослабляя симптомы, но является лишь частичным решением проблемы. При невозможности борьбы с болезнью пациенту придется постоянно принимать медикаменты для симптоматического лечения (понижающие давление, понижающие уровень сахара в крови и др.).
- Соблюдение предписаний врача. Лечение болезни Иценко-Кушинга может длиться месяцы и даже годы. В этот период пациент должен строго следовать всем предписаниям и рекомендациям врача, регулярно приходить на консультации и сдавать анализы, принимать большое количество различных медикаментов. В данном случае речь идет о случаях, когда проблему нельзя быстро решить хирургическим путем. Прерывание лечения даже на короткий срок снова приводит к повышению уровня кортизола, возвращению симптомов и возникновению риска тяжелых осложнений.
Методы диагностики
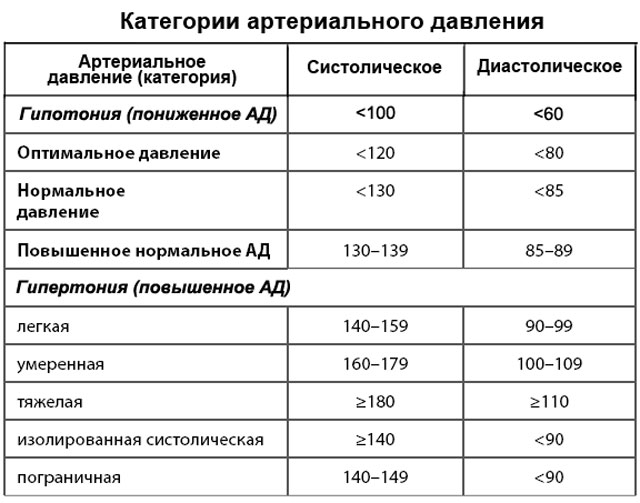
Гипертензия выставляется на основании лабораторных и инструментальных диагностических приемов:
Эхокардиография помогает диагностировать заболевание.
- Гормональная панель. Исследуется уровень гормонов в крови. Внимания обращают на катехоламины, глюко- и минералокортикоиды.
- Изучение концентрации гормональных веществ в моче.
- Тонометрия. Измеряются и сравниваются систолические и диастолические показатели на обеих руках.
- Электрокардиография. Этот инструментальный метод применяется для исключения сердечной патологии.
- Эхокардиография.
- Велоэргометрия. Эта физикальная методика рекомендуется для установления зависимости симптомов от физической нагрузки.
Лечение
Лечение ускоряет регенерацию допустимого количества гормонов коры надпочечников в организме. Лечение проводят несколькими способами: патогенетическое лечение, симптоматическая терапия гиперкортицизма.
Лучевая терапия
Чтобы провести лечение заболевания, используют механизм, соединяющий составляющие лучевой терапии, а именно гамма-терапию и протонное облучение гипофиза.
Гамма-терапия – заболевание легкой и средней степени лечат маленькими сгустками тяжелых заряженных частиц. Не уступает по эффективности лечения болезни и протонное облучение гипофиза. Отличие протонного облучения гипофиза от гамма-терапии:
- Большая доза облучения;
- Близлежащие органы не повреждаются;
- Проводится только одна процедура;
- Последующее облучение гипофиза возможно проводить после полу года;
- Протонотерапия.
Хирургическое
Хирургическое лечение соединяет в себе транссфеноидолъную аденомэктомию, разложение надпочечников и адреналэктомию. Ввиду стремительного развития микрохирургической техники, врачи разработали самый подходящий способ, чтобы лечить болезнь Иценко-Кушинга, который основывается на применении транссфеноидальной аденомэктомии.
Адреналэктомия во время болезни проводится как односторонняя, так и двусторонняя. Объединение лучевой терапии и односторонней адреналэктомии используется при средней стадии заболевания. Двусторонняя адреналэктомия применяется для последней стадии или развитии обострений гиперкортицизма.
Медикаментозное лечение
Чтобы излечить болезнь Иценко-Кушинга применяют медикаменты, способные подавлять выделение гипофизом кортикотропина. Запрещается лечить заболевание данными медикаментами до применения лучевой терапии, в противном случае понижается ее эффективность.
Проводят лечение парлоделом – препарат притормаживает выделение гормонов аденогипофиза. Данным лекарством осуществляют лечение синдрома Иценко-Кушинга, но только по истечению лучевой терапии. Желательно употреблять парлодел когда увеличена доза пролактина в организме.
Перитол – антисеротониновое лекарство, уменьшает выделение кортикотропина влияя на серотонинергическую систему.
Деструкция надпочечников состоит в поражении гиперплазированного органа методом проникновения в него специальной жидкости или этанола. Метод используется исключительно для общего лечения.
ГАМК-ергические медикаменты
ГАМК-ергические медикаменты занимают ведущее место среди останавливающих нейромедиаторов, оказывают благоприятное воздействие во время энцефалопатии. ГАМК-ергические препараты используют, если выявлен синдром Нельсона после проведения лучевой терапии. К ним относятся: миналон, фенибут, конвулекс.
Блокаторы стероидогенеза
Блокаторы, находящиеся в надпочечниках, можно разделить на: медикаменты, убирающие биосинтез кортикостероидов и провоцирующие распад частичек коры надпочечников, и медикаменты, убирающие биосинтез стероидов.
Хлодитан – необходимо принимать для улучшения работы коры надпочечников во время подготовки тяжелобольных к односторонней и двусторонней адреналэктомии.
Аминоглютетимид
Лечение Аминоглютетимидом необходимо проводить одновременно с искусственным контролем работы печени и наличия тромбоцитов в крови. Чтобы лечить болезнь блокаторами стероидогенеза, одновременно назначают гепатопротекторы (эссенциале или карсил).
Гипотепзивпая терапия
Симптоматическое лечение гиперкортицизма и артериальной гипертензии, лучше использовать адельфан, адельфан-эзидрекс и калия хлорид. Одновременно проводится лечение стероидной кардиопатии, гапокалиемпи, стероидного сахарного диабета.
Симптоматическая терапия гипертонии направлена на нормализацию АД, коррекцию белкового, электролитного, углеводного обменов. Без лечения гипертонии нарушаются процессы во всех системах организма. Существуют такие виды гипертонии, как: почечная, центральная, гемодинамическая, пульмоногенная, эндокринная.
Лечение симптоматической гипертонии — это лечение заболевания, ее спровоцировавшего. В некоторых случаях лечение гипертонии проводят после избавления от основного заболевания. Чтобы выявить наличие и степень гипертонии используется регулярное измерение артериального давления в течение нескольких дней в разное время суток.
Чтоб лечить остеопороз, необходимо использовать медикаменты, содержащие кальций и кальцитонин. Лечение остеопороза требуется проводить на протяжении 12-18 месяцев. Лечение синдрома Иценко-Кушинга откладывать нежелательно, в 15% случаев заболевание приводит к летальному исходу.
▼СОВЕТУЕМ ОБЯЗАТЕЛЬНО ИЗУЧИТЬ▼
Как надпочечники влияют на давление
В корковом слое надпочечных желез вырабатываются кортизол и альдостерон, а клетки мозгового вещества продуцирует адреналин, норадреналин и дофамин – все эти гормоны преимущественно повышают уровень артериального давления.
А здесь подробнее о надпочечниках и лишнем весе.
Кортизол – основной гормон надпочечников, повышающий давление
В норме этот гормон оказывает регулирующее действие на показатели кровообращения: расширяет сосуды сердца и головного мозга, обеспечивая поступление к ним крови, улучшает питание мышечной ткани, увеличивает сердечный выброс, учащает ритм сокращений.
При избыточном выделении кортизола корковым слоем надпочечников у пациентов развивается артериальная гипертензия – повышенное давление. Повышается вначале преимущественно систолический показатель, а в дальнейшем и диастолический.
Высокие цифры давления на ранней стадии фиксируются периодически. Затем гипертония становится постоянной и имеет тенденцию к прогрессированию вне зависимости от пола, возраста и даже концентрации самого кортизола в крови.
Это объясняется тем, что устойчивый избыток гормона:
- активизирует образование ангиотензиногена в печени (затем он превращается в ангиотензин 2, вызывающий спазм артерий);
- нарушает способность сосудов к расслаблению;
- стимулирует симпатический отдел нервной системы;
- тормозит синтез веществ, расширяющих просвет артерий.
Альдостерон надпочечников и давление
Гормон надпочечников альдостерон тормозит выведение натрия канальцами почек, одновременно задерживается вода в сосудистом русле, что повышает давление. Последними исследованиями доказано, что это не единственный механизм устойчивой гипертензии под влиянием альдостерона. Он также увеличивает поток симпатических импульсов, спазмирующих артериальные ветви, непосредственно сам сужает сосуды, увеличивает периферическое сопротивление.
У пациентов с избытком альдостерона в крови артериальная гипертензия имеет тяжелое течение, нередко приводит к острому нарушению кровообращения в миокарде (инфаркт), мозговой ткани (инсульт), падению зрения (ретинопатия), поражению почек. При применении любых гипотензивных препаратов давление не снижается. Помочь может только Верошпирон или Инспра.
Катехоламины надпочечников и высокое давление
Адреналин и норадреналин – гормоны надпочечников, действуют на адренорецепторы в сосудистой стенке и сердечной мышце, а дофамин еще и на соответствующие дофаминовые – результатом сложных, а иногда и разнонаправленных действий катехоламинов является повышение давления и спазм артериальных сосудов.
Гипертензия при избытке этих гормонов имеет чаще кризовое течение с повышением систолического показателя до 250 и более единиц, с приступами паники, вегетативными реакциями (потливость, дрожание рук), тахикардией.
Симптоматика
Клинические проявления синдрома Кушинга разнообразны и специфичны. При патологии развивается дисфункция нервной, половой и сердечно-сосудистой систем.
- Первый признак недуга — патологическое ожирение, характеризующееся неравномерным отложением жира по телу. У больных подкожно-жировая клетчатка максимально выражена на шее, лице, груди, животе. Их лицо становится похожим на луну, щеки приобретают пурпурный, неестественный румянец. Фигура больных становится неправильной формы — полное туловище на тонких конечностях.
- На коже туловища появляются полосы или растяжки багрово-синюшного цвета. Это стрии, появление которых связано с перерастяжением и истончением кожи в тех местах, где в избытке откладывается жир. К кожным проявлениям синдрома Кушинга также относятся: угревая сыпь, акне, гематомы и точечные геморрагии, участки гиперпигментации и локального гипергидроза, медленное заживление ран и порезов. Кожа у пациентов приобретает «мраморный» оттенок с выраженным сосудистым рисунком. Она становится склонной к шелушению и сухости. На локтях, шее и животе кожный покров изменяет свою окраску, что связано с избыточным отложением меланина.
- Поражение мышечной системы проявляется гипотрофией и гипотонусом мышц. «Скошенные ягодицы» и «лягушачий живот» обусловлены атрофическими процессами в соответствующих мышцах. При атрофии мышц ног и плечевого пояса больные жалуются на болевые ощущения в момент подъема и приседания.
- Половая дисфункция проявляется нарушением менструального цикла, гирсутизмом и гипертрихозом у женщин, снижением полового влечения и импотенцией у мужчин.
- Остеопороз — снижение плотности костной ткани и нарушение ее микроархитектоники. Подобные явления возникают при тяжелом расстройстве метаболизма в костях с преобладанием катаболизма над процессами костеобразования. Остеопороз проявляется артралгией, спонтанными переломами костей скелета, искривлением позвоночника – кифосколиозом. Кости начинают истончаться и болеть. Они становятся хрупкими и ломкими. Пациенты сутулятся, а больные дети отстают в росте от своих сверстников.
- При поражении нервной системы у больных возникают различные расстройства от заторможенности и апатии до депрессии и эйфории. У больных возникает бессонница, психозы, возможны попытки суицида. Нарушение работы ЦНС проявляется постоянной агрессией, злостью, беспокойством и раздражительностью.
- К общим симптомам патологии относятся: слабость, головные боли, быстрая утомляемость, периферические отеки, жажда, частое мочеиспускание.
Синдром Кушинга может протекать в легкой, средней или тяжелой форме. Прогрессирующее течение патологии характеризуется нарастанием симптоматики за год, а постепенное развитие синдрома — за 5-10 лет.
У детей синдром Кушинга диагностируется крайне редко. Первым признаком заболевания также является ожирение. Истинное половое созревание задерживается: у мальчиков обнаруживают недоразвитие половых органов – яичек и полового члена, а у девочек возникает дисфункция яичников, гипоплазия матки, отсутствуют менструации. Признаки поражения нервной системы, костей и кожного покрова у детей такие же, как и у взрослых. Тонкую кожу легко поранить. На ней появляются фурункулы, вульгарные угри, лишаеподобные высыпания.
Беременность у женщин с синдромом Кушинга наступает редко из-за выраженной половой дисфункции. Ее прогноз неблагоприятный: наступают преждевременные роды, самопроизвольные аборты, прерывание беременности на раннем сроке.
При отсутствии своевременной и адекватной терапии синдром Кушинга приводит к развитию тяжелых осложнений:
- декомпенсированной сердечной недостаточности,
- острого нарушения мозгового кровообращения,
- сепсиса,
- тяжелой формы пиелонефрита,
- остеопороза с переломами позвоночника и ребер,
- адреналового криза с помрачением сознания, падением давления и прочими патологическими признаками,
- бактериального или грибкового воспаления кожи,
- сахарного диабета без нарушения функций поджелудочной железы,
- мочекаменной болезни.
Медицинские новости
Специалисты заявляют о нестабильной эпидемиологической ситуации по заболеваемости коклюшем в различных регионах РФ – в том числе, и в Санкт-Петербурге. По данным Федеральной службы по надзору…
Мигрень широко распространена во всем мире, изучена лучше других типов головной боли и является второй ведущей причиной потерянных лет жизни . На сегодняшний день в России от этого заболевания страдают более 20 миллионов человек. При этом большинство из них не знают о своем диагнозе…
Фотовыставка «Видеть главное», посвященная пациентам с псориазом, открылась на портале МБОО «Кожные и аллергические болезни» в виртуальном формате. «Видеть главное» — это 12 портретов, выполненных в технике стерео-варио, которая позволяет увидеть фото со следами псориаза и без них в зависимости от того, под каким углом смотрит посетитель.
Статистика показывает, что ишемическая болезнь сердца и инсульт уносят больше всего человеческих жизней во всем мире. Коронавирус COVID-19 — серьезное явление, но про здоровье других органов в тоже время забывать не стоит. На здоровье сердца влияет не так много факторов…
Александровскую больницу закрыли на карантин по постановлению главного санитарного врача Санкт-Петербурга. Это связано с тем, что в этой больнице умер 55-летний пациент с подтвержденным коронавирусом Covid-2019









Добавить комментарий