Таблетки от стенокардии
Содержание:
- Сжимается и болит сердце? Виновата стенокардия!
- Симптомы стенокардии
- Бета-блокаторы
- Статины
- Схемы употребления таблеток
- Антиагреганты для лечения стенокардии
- Как не пропустить беду: характерные и неспецифические признаки патологии
- Препараты скорой помощи для сердечника из домашней аптечки
- Диагностика состояния
- Какие обследования может назначить врач при стенокардии?
- Назначаемые лекарственные средства
Сжимается и болит сердце? Виновата стенокардия!
Стенокардия – разновидность ишемической болезни, при которой какой-либо участок миокарда страдает от нехватки кислорода. Это вызывает сдавливание в груди, которое способно привести к разрыву сердечной мышцы. Заболевание проявляется болью и дискомфортом в области грудной клетки.
Стенокардия чаще обнаруживается у людей зрелого и пожилого возраста. Так, 5 % пациентов от 40 до 50 лет «обзаводятся» этим заболеванием. Среди тех, кто переступил 65-летний рубеж, количество людей с таким диагнозом достигает 20 %. И это самая распространенная причина смерти в мире.
Опасность заболевания в том, что оно часто перерастает в инфаркт и дает такие серьезные осложнения, как аритмия, недостаточность кровообращения, блокада сердца. Вылечить стенокардию невозможно, но можно стабилизировать состояние. На первых порах у человека развивается стенокардия напряжения: она дает о себе знать после физической активности. Если ее «поймать» на этом этапе, то последующая стадия — стенокардия покоя — может и не развиться. Так что все в Ваших руках!
Симптомы стенокардии
Симптомы стенокардии всегда четко определяются. Так, болевые ощущения при стенокардии носят приступообразный характер, имея четко определяемое время начала и окончания приступа. Боль всегда проявляется при схожих обстоятельствах и условиях. После приема нитроглицерина боль постепенно стихает либо прекращается полностью.
Основным условием для проявления приступа стенокардии у человека является состояние напряжения. Наиболее часто он развивается при ходьбе – например, во время ускорения движения, подъема вверх, в процессе перенося тяжелого груза или при передвижении сразу же после плотной еды. Впрочем, проявление симптомов стенокардии могут спровоцировать и другие виды напряжения, а также эмоциональная перегрузка. Если физические усилия продолжаются либо возрастает их интенсивность, то боль в груди усиливается. Но если усилия человек прекращает, то болевые симптомы стенокардии постепенно исчезают уже через несколько минут.
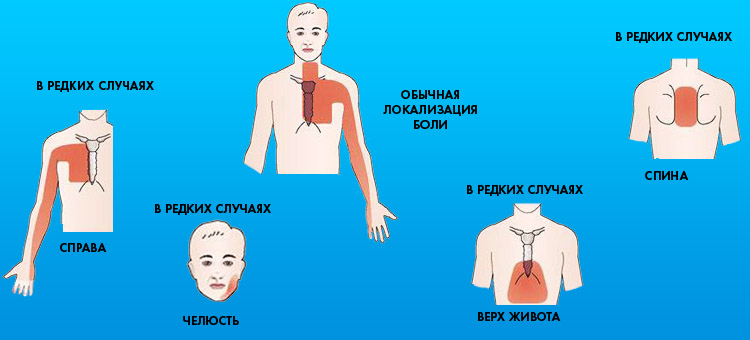
Иногда боль при стенокардии локализируется за грудиной, что является наиболее типичным симптомом. В более редких случаях боль отдает в шею, нижнюю челюсть, зубы, левую руку и лопатку. В основном боль имеет давящий, сжимающий характер, в более редких случаях проявляется жгучая, похожая на изжогу боль. Иногда человек чувствует в груди тяжесть, дискомфорт от ощущения наличия в груди инородного тела.
При стенокардии напряжения у больного происходит резкое повышение артериального давления, проявляется испарина, человек бледнеет.
Все указанные выше характерные особенности болевых ощущений учитываются в процессе диагностики заболевания. Они дают возможность отличить проявление стенокардии от боли в области сердца, которая свидетельствует о других болезнях.
Специалисты отмечают, что подобный механизм возникновения боли при стенокардии имеет большое значение, так как вследствие сильной боли человек останавливается и прекращает физическую нагрузку, которая не по силе его сердцу.
Бета-блокаторы
Эффект бета-блокаторов направлен на уменьшение частоты и силы сердечных сокращений, снижение артериального давления. В результате происходит снижение потребления кислорода сердечной мышцей. Улучшение кровоснабжения миокарда, вызываемое данной группой препаратов, способствует и снижению внутрисердечного диастолического давления.
Бета-блокаторы обладают антиаритмическим действием. Они также препятствуют накоплению в миокарде ионов кальция, ухудшающих энергетический обмен в клетках сердца.
Для данной категории препаратов существует перечень типичных противопоказаний к применению:
- артериальная гипотензия;
- блокада II и III степеней;
- болезнь Рейно;
- брадикардия;
- бронхиальная астма;
- кардиогенный шок;
- метаболический ацидоз;
- нелеченая феохромоцитома;
- одновременный приём ингибиторов МАО (за исключением ингибиторов МАО-В);
- острая сердечная недостаточность;
- индивидуальная непереносимость компонентов препарата или других β-адреноблокаторов;
- печёночная недостаточность;
- поздние стадии нарушения периферического кровообращения;
- почечная недостаточность;
- синдром слабости синусового узла;
- синоатриальная блокада;
- синусовая брадикардия;
- тяжёлая форма бронхиальной астмы и др.
Конкор
Фармакологическая форма – таблетки.
Активное вещество – бисопролол.
Побочные эффекты:
- аллергический ринит;
- брадикардия;
- бронхоспазм;
- гепатит;
- головная боль;
- головокружение;
- диарея;
- запор;
- конъюнктивит;
- рвота;
- снижение слезоотделения;
- сыпь;
- тошнота;
- ухудшение слуха и др.
Максимальная суточная доза – 10 мг.
Средняя стоимость – 400 рублей.
Анаприлин
Фармакологическая форма – таблетки.
Активное вещество – пропранолола гидрохлорид.
Побочные эффекты:
- брадикардия;
- депрессия и общее угнетённое состояние;
- диарея;
- недостаточность сердечных мышц;
- ощущение зуда на коже;
- резь в животе;
- снижение потенции и либидо;
- тошнота и рвота;
- чувство слабости в мышцах и др.
Максимальная суточная доза – 320 мг.
Средняя стоимость – 100 рублей.
Дополнительно читайте статью про Анаприлин при беременности.
Кориол
Фармакологическая форма – таблетки.
Активное вещество – карведилол.
Побочные эффекты:
- артериальная гипертензия;
- брадикардия;
- вертиго;
- головная боль;
- головокружение;
- депрессия;
- нарушение сна;
- ортостатическая гипотензия;
- парестезия;
- повышенная утомляемость;
- потеря сознания и др.
Максимальная суточная доза – 50 мг.
Средняя стоимость – 450 рублей.
Небилет
Фармакологическая форма – таблетки.
Активное вещество – небиволола гидрохлорид.
Побочные эффекты:
- головная боль;
- головокружение;
- диарея;
- запор;
- одышка;
- отёки;
- парестезии;
- повышенная утомляемость;
- тошнота и др.
Максимальная суточная доза – 5 мг.
Средняя стоимость – 600 рублей.
Пропранолол
Фармакологические формы Пропранолола:
- таблетки;
- капсулы.
Активное вещество – пропранолол.
Побочные эффекты:
- астения;
- бессонница;
- боль в грудной клетке;
- головная боль;
- головокружение;
- кашель;
- одышка;
- фарингит и др.
Максимальная суточная доза – 640 мг.
Средняя стоимость – 150 рублей.
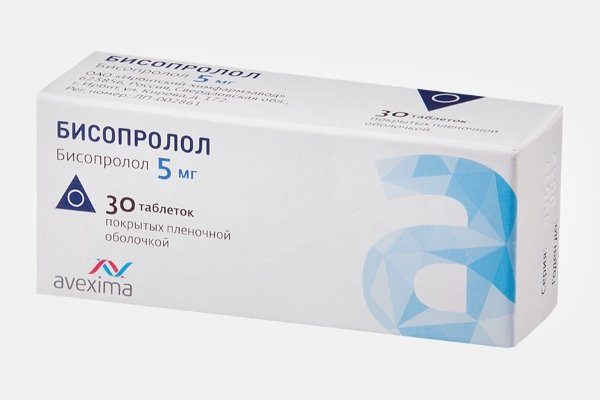
Бисопролол
Фармакологическая форма Бисопролола– таблетки.
Активное вещество – Бисопролол.
Побочные эффекты:
- брадикардия;
- головные боли;
- головокружение;
- ортостатическая гипотензия;
- ощущение приливов крови к лицу;
- расстройства сна;
- усталость и др.
Максимальная суточная доза – 20 мг.
Средняя стоимость – 50 рублей.
Талинолол
Фармакологические формы:
- драже;
- ампулы.
Активное вещество – талинолол.
Побочные эффекты:
- брадикардия;
- бронхоспазмы;
- гипотония;
- головокружение;
- рвота;
- тошнота;
- чувство жара и др.
Максимальная суточная доза – 600 мг при приёме внутрь, 60 мг – при парентеральном введении.
Средняя стоимость – 200 рублей.
Пиндолол
Фармакологические формы:
- таблетки;
- раствор для приёма внутрь;
- раствор для инъекций в ампулах.
Активное вещество – пиндолол.
Побочные эффекты аналогичны препарату Пропранолол.
Максимальная суточная доза – 45 мг.
Средняя стоимость – 300 рублей.
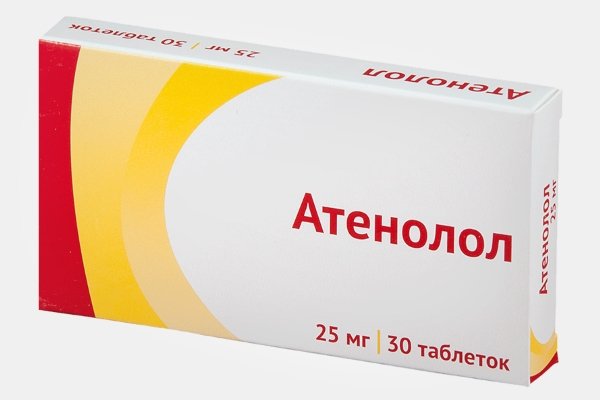
Атенолол
Фармакологическая форма – таблетки.
Активное вещество – Атенолол.
Побочные эффекты:
- гипогликемия;
- головная боль;
- головокружение;
- конъюнктивит;
- нарушение зрения;
- нарушение либидо и потенции;
- нарушение сна;
- пурпура;
- сухость в глазах;
- тромбоцитопения;
- уменьшение секреции слёзных желез;
- чувство усталости и др.
Максимальная суточная доза – 200 мг.
Средняя стоимость – 50 рублей.
Статины
Статины – антиатеросклеротические препараты, снижают уровень «плохого» холестерина крови (общий холестерин, ЛПНП, триглицериды), повышают уровень «хорошего» холестерина (ЛПВП). При длительном приеме препарата в дозе, позволяющей контролировать холестерин на целевом уровне, – способны останавливать рост атеросклеротических бляшек и даже уменьшать их размеры. Целевые уровни холестерина зависят от распространенности атеросклероза в организме и сопутствующих заболеваний (например, сахарный диабет). Спросите у вашего врача, какие целевые уровни должны быть у вас и не реже 4-х раз в год контролируйте эффективность лечения (анализ крови на холестерин и липиды).
Привыкания к статинам и развития зависимости нет, лечение статинами должно проводиться постоянно. Если вы самостоятельно прекратили прием, то уже через один месяц после прекращения приема препарата уровень липидов крови возвращается к исходному.
Статины способны снижать риск развития инфаркта миокарда и инсульта до 30-40% (у каждых 30-40 человек из 100), причем у диабетиков этот эффект более выражен! То, что статины спасают жизни, стало известно после проведения нескольких крупных исследований, в которых участвовали тысячи и десятки тысяч больных стенокардией, сахарным диабетом, периферическим атеросклерозом.
Сегодня статины рекомендуют для лечения не только пациентам со стенокардией, но и людям без ИБС, с несколькими факторами риска, для профилактики атеросклероза, инфаркта и инсульта.
В России зарегистрированы четыре препарата этой группы: симвастатин (Зокор), розувастатин (Крестор), аторвастатин (Липримар) и флувастатин (Лескол).
Как принимать статины
Принимают статины в вечернее время (перед сном). Есть препараты, которые можно принимать в любое время суток. Возможна тошнота, нарушения стула. Не рекомендуют назначение статинов лицам с активными заболеваниями печени, в период беременности и кормления грудью. Очень редкий нежелательный эффект – боли в мышцах. Если вы начали прием препарата и заметили болезненность во всех мышцах тела – обязательно сообщите вашему врачу, чтобы избежать нежелательных осложнений.
Если вы плохо переносите статины или прием максимальной терапевтической дозы не позволяет добиться контроля уровня липидов, то возможно снижение дозы и присоединение ингибитора всасывания холестерина – эзетимиба. Также ваш врач может порекомендовать для лечения использование других гиполипидемических препаратов: фибратов, никотиновой кислоты замедленного высвобождения.
Схемы употребления таблеток
Для лечения приступов стенокардии, а также ситуативной профилактики, применяют базисные препараты: короткодействующие формы нитратов («Нитроглицерин» сублингвально 0,3-0,6 мг, максимум до 1,5 мг, или аэрозоль 0,5-1 мг; «Изосорбида динитрат» 20 мг).
- β-адреноблокаторы назначают при отсутствии противопоказаний. Дозу титруют (повышают еженедельно), учитывая переносимость и ЧСС пациента, поскольку препараты склонны вызывать брадикардию (урежение количества сердцебиений). Стандартные дозы: «Атенолол» – 100 мг раз в сутки или 50 мг два раза, «Бисопролол» («Конкор») – 10 мг раз в день, «Метопролол» длительного действия – 200 мг раз в день.
- При непереносимости или противопоказаниях к β-адреноблокаторам используют монотерапию другими антиангинальными препаратами, в частности ингибиторами IF-каналов («Ивабрадин»), антагонистами кальция («Верапамил» – 40-80 мг три раза в день, «Дилтиазем» – 90 мг два раза в день – оба после консультации кардиолога, «Амлодипин» – 5 мг раз в сутки), нитраты пролонгированного действия («Кардикет», «Моносан» – 20 мг два раза в день, «Молсидомин» – 2 мг до трех раз в сутки).
- При слабой эффективности монотерапии β-адреноблокаторами можно к ним присоединить препараты из предыдущего ряда.
- Дополнительно на усмотрение врача могут назначать метаболические препараты («Триметазидин» – 70 мг раз в сутки).
Если двухкомпонентная схема терапии (в оптимальных дозах) не дала эффективности, в список лечения можно включить третье антиангинальное средство. Также это дает основания для планирования реваскуляризации миокарда (но все равно требует приема препаратов с положительным влиянием на прогноз – антиагреганты, статины).
Список назначений, обязательных к употреблению (в том числе и лицам пожилого возраста), с целью улучшения прогноза выживаемости:
- «Аспирин» 75-100 мг р/д – назначают всем больным, которые не имеют противопоказаний к нему.
- Статины – нужно принимать всем пациентам с высоким риском по шкале SCORE и/или общим холестерином в крови > 4,5 ммоль/л. Рекомендованные препараты: «Симвастатин» – 20-40 мг/день, «Аторвастатин» – 10-20 мг/день.
- Ингибиторы АПФ используют для лечения многих сопутствующих стенокардии патологий: артериальной гипертензии, сахарного диабета, сердечной недостаточности, бессимптомной дисфункции левого желудочка. Средства улучшают длительность и качество жизни за счет снижения риска сердечной смерти. Назначают: «Рамиприл» – 10 мг/день, «Периндоприл» – 8 мг/день и другие.
Антиагреганты для лечения стенокардии
Антиагреганты препятствуют образованию тромбов, расширяют коронарные сосуды, увеличивают объемную скорость кровотока по сердечным сосудам. Выделено 3 группы медикаментозных препаратов этого класса:
- ингибиторы циклоксигеназы (аспирин);
- ингибиторы тромбоцитов (дипиридамол);
- ингибиторы аденозиновых рецепторов (клопидогрел, тиклопидин).
Эффективные препараты для профилактики инфарктов и инсультов – аспирин и клопидогрел. Ацетилсалициловая кислота в малых дозах предотвращает тромбозы, не вредя при этом желудку. Таблетки действуют через 15 мин после приема. В аптеках много препаратов на основе аспирина – другое название, но суть одна. Клопидогрел часто назначается в комплексе с аспирином. Но если врач запланировал коронарное шунтирование, средство отменяется.
Как не пропустить беду: характерные и неспецифические признаки патологии
Чтобы распознать опасного врага, который готов поразить Ваше сердце, следует знать первые признаки стенокардии. Ее начальные симптомы таковы:
- боль в области сердца. Она может быть не слишком сильной. Ощущения можно описать как стесненность, тяжесть, давление, жжение. Дискомфорт на первых порах чувствуется только за грудиной, через какое-то время он возникает и в руках, плечах, челюсти, шее;
- приступ развивается после эмоционального стресса, двигательной активности, переедания. Он может начаться, если человек оказался в душном помещении. Проходит через 15 минут;
- нехватка воздуха, одышка;
- болевой синдром сопровождается чувством страха, беспокойства.
Есть несколько нехарактерных проявлений стенокардии, которые присутствуют не у всех пациентов. Это:
- изжога или чувство присутствия постороннего объекта в животе;
- сбой сердечного ритма (пульс становится учащенным или замедляется);
- может возникать такое чувство, что остановилось сердце.
Во время приступа у человека выступает холодный пот, руки становятся ледяными, пальцы теряют чувствительность, лицо бледнеет, повышается АД, лицо приобретает страдальческое выражение.
Наиболее опасна нестабильная стенокардия. Проявляется она так: приступы повторяются очень часто, длятся до 30 минут, ночью возникает удушье, сбивается сердечный ритм, боль возникает даже без физических нагрузок, обычная доза нитратов не приносит облегчения.
Для диагностики проводится ЭКГ, эхокардиография, коронарография, велгоэргометрия, учитываются жалобы.
Препараты скорой помощи для сердечника из домашней аптечки
Сердечно-сосудистая система – важнейшая (наряду с дыхательной) для жизнедеятельности организма. Острая недостаточность кровообращения, работы сердца без своевременной, надлежащей медицинской помощи приводят к летальному исходу. Поэтому сегодня разработаны стандарты оказания помощи при заболеваниях сердца и сосудов в разных условиях, при разных патологиях. Алгоритмы введения лекарств для поддержания сердца просты и продуманы до мелочей.
Однако каждый больной с заболеваниями сердца и его близкие должны понимать, что если за грудиной только начинают появляться неприятные ощущения, которые сопровождаются тем, что сердце будто бы колит, а эффекта от нитратсодержащих средств нет в течение 15 минут – это повод для вызова Скорой помощи. Подозрение на ОИМ, инсульт может быть снято только после проведения ЭКГ-диагностики. Если ситуация серьезная – необходима госпитализация в стационар.
Препараты для экстренной помощи в домашних условиях представлены в таблице:
| Состояние | Препарат |
|---|---|
| Острый коронарный синдром, подозрение на инфаркт или инсульт | Нитроглицерин под язык и Аспирин каждые 5-10 минут по таблетке до приезда врачей. Можно разжевать таблетку Пропранолола при тахикардии |
| Гипертонический криз | Клонидин до 0,6 мг каждый час, Каптоприл или Карведилол – 0,25 мг |
| Коллаптоидное состояние | Препараты вводятся инфузионно – это хлористый калий (объем циркулирующей крови), Преднизолон (воспаление), Аминазин (спазм) |
После прибытия медиков нужно сообщить о сделанных инъекциях, принятых таблетках, наличии аллергий на лекарства, чтобы избежать передозировки или отравления.
Диагностика состояния
Распознавание болезни в типичных случаях не вызывает трудностей. Диагноз ставится, если больной жалуется на давящие, жгучие или сжимающие боли за грудиной, возникающие при ходьбе или подъеме по лестнице и прекращающиеся после остановки или в течение 1 — 2 минут после приема нитроглицерина. Если характеристики боли отличаются, возможно, речь идет об атипичном болевом синдроме или о другом заболевании, а не стенокардии. В этом случае врач назначает дополнительные методы инструментальной диагностики. Прежде всего, это ЭКГ и ее суточное мониторирование по Холтеру. На обычной ЭКГ, сделанной в покое, стенокардия не проявляется. Во время суточной записи, в момент физической нагрузки можно увидеть признак ишемии миокарда – снижение сегмента ST.
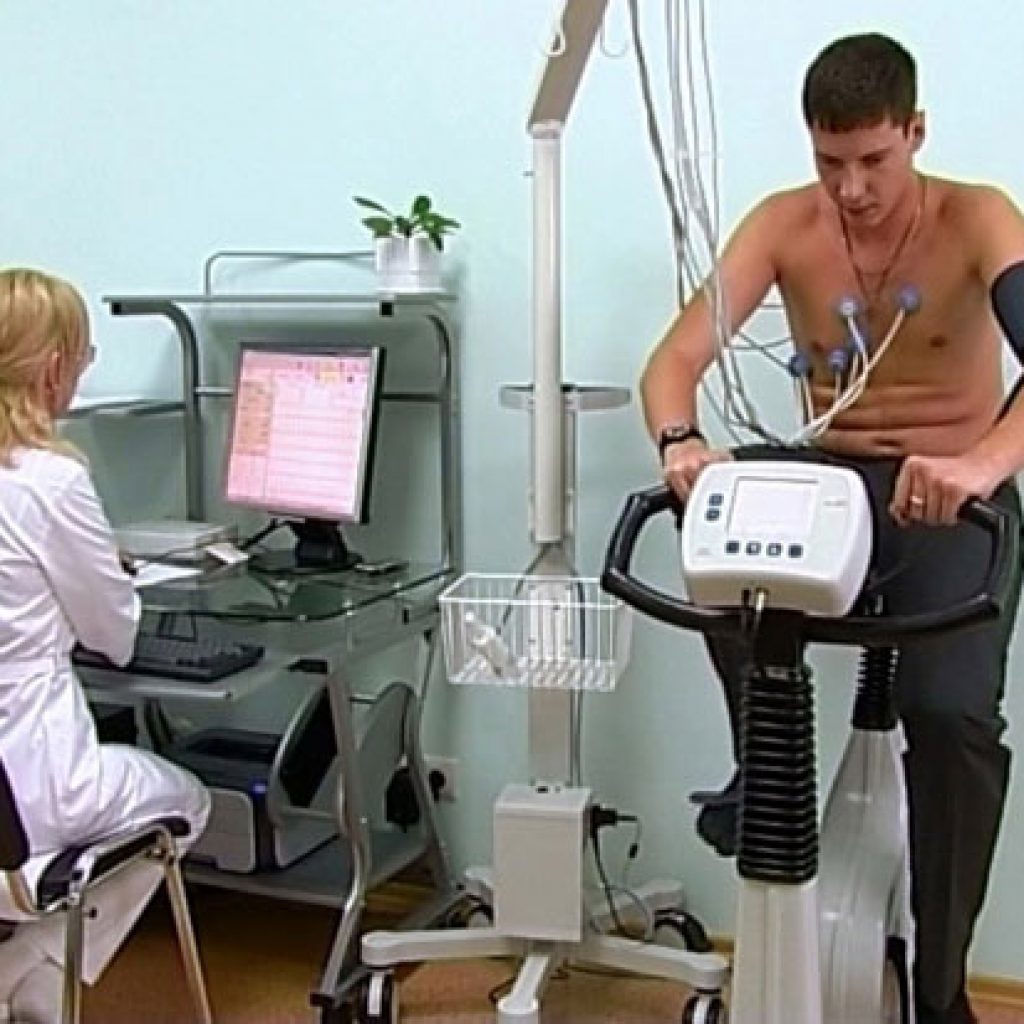
Наиболее часто используется нагрузочное ЭКГ-тестирование. Это велоэргометрия или тредмил. Исследование ЭКГ во время физической нагрузки не только дает возможность зарегистрировать изменения на ЭКГ, но и определить тяжесть, то есть функциональный класс стенокардии.
Еще более достоверный, но технически более сложный метод – стресс-ЭхоКГ. Это УЗИ сердца до и после нагрузки. В результате врач видит участки, сократимость которых временно снижается. Это более ранний признак, чем ЭКГ-изменения.
Если больной не может выполнить упражнение на велотренажере или беговой дорожке, используется чреспищеводная электростимуляция или медикаментозная стресс-ЭхоКГ. Методы позволяют увеличить частоту сокращений сердца без нагрузки на мышцы, например, при заболеваниях суставов. Стресс-ЭхоКГ, кроме того, показана больным с исходно измененной ЭКГ, например, при блокаде левой ножки пучка Гиса.
Стандарт диагностики ИБС, в частности, стенокардии напряжения, — коронароангиография. Процедура дает возможность увидеть сосуды, пораженные атеросклерозом, и определить показания к хирургическому лечению ИБС, стенокардии напряжения.
Коронарография
Возможно использование компьютерной ангиографии сердца, но эта методика дороже и пока не нашла широкого применения.
Какие обследования может назначить врач при стенокардии?
анализ кровигемоглобинатромбоцитовглюкозыхолестеринатриглицеридов
щитовидной железыанализ крови на определение концентрации гормонов щитовидки ()инфарктлабораторных исследованийдиета
- ЭКГ (электрокардиография) (). Метод, позволяющий выявлять изменения в сердце, характерные для стенокардии (нарушения ритма и проводимости, гипертрофия миокарда, удлинение сердечного цикла, возможно признаки перенесенного в прошлом инфаркта). Однако, вне приступа у многих, особенно молодых больных стенокардией, на ЭКГ не выявляется каких-либо изменений, то есть она такая же, как и у здоровых людей. Если ЭКГ снимается во время приступа стенокардии, то всегда фиксируются признаки ишемии миокарда, такие, как высокий (более 8 мм) и/или отрицательный зубец Т, сегмент ST опускается ниже изолинии или резко поднят.
- Холтеровское мониторирование ЭКГ (суточное ЭКГ) (). Метод, который заключается в ношении небольшого прибора, фиксирующего ЭКГ непрерывно в течение суток. Такое мониторирование позволяет фиксировать даже незначительные приступы стенокардии, а также выяснить условия возникновения приступов.
- Функциональные нагрузочные пробы (велоэргометрия (), беговая дорожка, добутаминовый тест, дипиридамоловый тест, чреспищеводная электростимуляция сердца). Данные пробы представляют собой искусственное провоцирование приступа стенокардии с целью её точного выявления и подтверждения у тех пациентов, у которых ЭКГ совершенно нормальна. Во время проведения функциональных тестов непрерывно записывается ЭКГ, каждые 2 – 3 минуты измеряется давление и прослушиваются тоны сердца. Наиболее часто проводят велоэргометрию и беговую дорожку. Добутаминовый, дипиридамоловый тесты и чреспищеводная электростимуляция проводятся только в тех случаях, когда пациент не может пройти беговую дорожку (бежать по дорожке) или велоэргометрию (крутить педали на тренажере).
- Сцинтиграфия. Метод, который позволяет выявлять участки сердечной мышцы, страдающие от ишемии, путем введения в сосуды сердца изотопов таллия. После введения изотопов фиксируется их излучение специальными приборами, причем в области ишемии такое излучение гораздо ниже, чем в соседних, не страдающих от недостатка кислорода.
- Эхо-КГ (эхокардиография) (). Метод, который позволяет оценить состояние сердечной мышцы и сосудов, то есть определить размеры сердца, степень наполнения кровью сердца, наличие застоя в малом круге, утолщение миокарда, имеющиеся нарушения кровотока в сердечных артериях. При стенокардии обычно фиксируется ухудшение подвижности стенки сердца в области ишемии.
- Коронарография (). Метод, позволяющий выявить пораженные атеросклерозом сосуды сердца, размеры атеросклеротических бляшек, степень сужения просвета артерий. При проведении коронарографии в сосуды сердца вводится рентгеноконтрастное вещество, после чего делают несколько рентгеновских снимков.
тромбоз
- Стенокардия III-IV функционального класса, сохраняющаяся на фоне терапии;
- Признаки сильной ишемии миокарда на основании данных ЭКГ, Холтеровского мониторирования, велоэргометрии и др.;
- Наличие в прошлом эпизодов желудочковых аритмий или случаев внезапной сердечной смерти;
- Прогрессирование стенокардии на фоне терапии;
- Сомнительные результаты других инструментальных методов обследования (ЭКГ, Эхо-КГ и др.).
Назначаемые лекарственные средства
При наличии заболевания всегда используется комплексный подход в терапии. Первое, что требуется сделать больному – это изменить свой образ жизни, отказаться от вредных привычек, особенно от курения, начать практиковать умеренные физические нагрузки, перейти на специальную диету для снижения веса и уменьшения количества липидов в крови, снизить потребление соли, увеличить в своем рационе долю рыбы, овощей и фруктов.
Лечение стенокардии препаратами включает в себя использование трех основных групп лекарственных средств:
Антиангинальные (нитраты, антагонисты кальция, бета-блокаторы). Действие препаратов этой группы направлено на уменьшение потребности сердечной мышцы в кислороде и на рост количества кислорода в крови.
Нитраты направленно используются для купирования и предотвращения стенокардических приступов. Оно расширяют сосуды и способствуют улучшению поступления кислорода к сердечной мышце. Эти препараты предназначены лишь для снятия симптомов, они не имеют лечебного действия и вызывают привыкание организма к эффекту, поэтому принимаются нитраты в момент приступа или для профилактики, если ожидается физическая нагрузка.
Антагонисты кальция. Эти препараты снижают проникновение кальция в миокард, что способствует уменьшению сокращений сердечной мышцы. Они понижают артериальное давление, убирают спазмы коронарных артерий благодаря коронарорасширяющему действию и регулируют, нормализуют сердечный ритм.
Бета-блокаторы. Эти таблетки от развивающейся стенокардии сердца имеют сосудорасширяющий эффект, понижают давление и способствуют снижению частоты пульса, что уменьшает потребность миокарда в кислороде. Эти эффективные средства накапливаются в организме и не провоцируют привыкания, но имеют большое количество противопоказаний, побочных эффектов и нежелательных взаимодействий с другими лекарственными препаратами.
- Антиагреганты против образования тромбов. Эти лекарственные средства способствуют разжижению крови и не позволяют ей образовывать сгустки – тромбы, которые могут «оторваться» и привести к развитию опаснейших последствий – инфаркта или инсульта, эмболии сосудов. Обычно такие препараты назначаются для длительного приема при склонности к повышенному тромбообразованию, характерному для ИБС и стенокардии. Самые известные средства из этой группы – Аспирин и Клопидогрел.
- Статины. Это лекарственные средства с гиполипидемическими свойствами, то есть направленные на снижение количества липидов в крови. Их избыток приводит к отложению жиров на стенках сосудов и развитию атеросклероза, что влечет за собой изменения в организме больного с формированием стенокардии и ИБС. Прием таких препаратов особенно важен людям с нарушением липидного обмена, страдающим диабетом. Статины принимают длительный период для нормализации уровня «плохого» холестерина и выравнивания соотношения «плохого» и «хорошего» холестерина. Под названием «статины» понимается широкая группа препаратов, подбирать которые может только врач, индивидуально для каждого конкретного пациента. Эти препараты имеют побочные эффекты и серьезные противопоказания, поэтому выбирать их произвольно или злоупотреблять применением недопустимо.
- Диуретики. Мочегонные препараты призваны «отгонять» лишнюю жидкость и снижать артериальное давление. Они используются только по назначению врача, симптоматически, так как обладают свойством «вымывать» из организма некоторые минеральные вещества. Диуретиков достаточно много, наиболее известные из них относятся к разным группам, например, Фуросемид, Гипотиазид, Арифон, Триамтерен и многие другие.
- Другие лекарственные средства. В эту группу входит множество различных препаратов. Это витамины и вещества, призванные укреплять стенки сосудов, увеличивать их эластичность и прочность, улучшать кровообращение и нормализовать обмен веществ, снизить артериальное давление. Особо выделяются сердечные гликозиды – препараты на основе активных веществ, извлекаемых из таких ядовитых растений, как ландыш майский, наперстянка пурпурная и шерстистая, адонис весенний. Они эффективны при стенокардии и ИБС, но требуют точного подбора дозировки и могут применяться только под врачебным контролем. Наиболее распространенные препараты из группы сердечных гликозидов – это Дигоксин и Дигитоксин, Адонис-бром, настойка ландыша майского и многие другие.
Для лечения заболевания используется очень много различных медикаментов, часть которых способна вступать в противоречия друг с другом. Лечение может назначаться только опытным врачом-кардиологом после тщательного обследования и выявления причины ухудшения состояния.










Добавить комментарий